الإصابة غير العرضية للأطفال في جراحة العظام: دليل شامل للآباء
03 إبريل 2026
15 دقيقة قراءة
8 مشاهدة

الخلاصة الطبية
الإصابة غير العرضية للأطفال هي إصابة جسدية يتعرض لها الطفل بفعل عنف مقصود. يتضمن العلاج حماية الطفل، معالجة الإصابات العظمية والجسمية، وتوفير الدعم النفسي، مع التركيز على التعافي الشامل لضمان سلامة الطفل ورفاهيته على المدى الطويل.
**الخلاصة الطبية السريعة:** الإصابة غير العرضية للأطفال هي إصابة جسدية يتعرض لها الطفل بفعل عنف مقصود. يتضمن العلاج حماية الطفل، معالجة الإصابات العظمية والجسمية، وتوفير الدعم النفسي، مع التركيز على التعافي الشامل لضمان سلامة الطفل ورفاهيته على المدى الطويل. في عيادة الأستاذ الدكتور محمد هطيف، نلتزم بتقديم رعاية متكاملة ومتطورة، معتمدين على خبرة تتجاوز العقدين وأحدث التقنيات لضمان أفضل النتائج لأطفالنا.

## مقدمة عن الإصابات غير العرضية للأطفال: مسؤولية مجتمعية وطبية
تُعد الإصابة غير العرضية للأطفال (Nonaccidental Injury - NAI)، والتي تُعرف أيضًا بإساءة معاملة الأطفال الجسدية، أزمة صحية عامة خطيرة ذات تداعيات عميقة على الأطفال والمجتمع بأسره. غالبًا ما تظهر هذه الإصابات لأول مرة في سياقات جراحة العظام، مما يضع مسؤولية كبيرة على عاتق جراح العظام في التعرف عليها والتعامل معها بحذر شديد ودقة متناهية.
بصفتنا أطباء وجراحين متخصصين في العظام، نؤمن في عيادة الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري، بأنه من واجبنا أن نمتلك فهمًا دقيقًا للإصابة غير العرضية، وطرق ظهورها المميزة، والمسؤوليات المتعددة الأوجه التي تنطوي عليها عملية تحديدها وإدارتها. على الرغم من صعوبة تحديد المعدل العالمي للإصابات غير العرضية بسبب النقص في الإبلاغ والخوف من التبعات، إلا أن التقديرات تشير إلى أن ملايين الأطفال حول العالم يتأثرون سنويًا بالعنف الجسدي. في العديد من الدول، تتلقى خدمات حماية الطفل ملايين الإحالات كل عام، وتشمل نسبة كبيرة منها إساءة المعاملة الجسدية، مع تعرض الرضع والأطفال الصغار لأعلى درجات الخطر بسبب اعتمادهم الكلي على مقدمي الرعاية وعدم قدرتهم على التعبير عن معاناتهم.
تُعد الكسور ثاني أكثر مظاهر الإصابة غير العرضية شيوعًا، بعد إصابات الجلد مباشرة، وهي السبب الأكثر شيوعًا للمرض والوفاة بين الرضع الذين يتعرضون للإساءة. هذا يؤكد على الدور المحوري لجراح العظام في الكشف المبكر والتعامل الفعال مع هذه الحالات.
يمتد دور جراح العظام إلى ما هو أبعد من مجرد العلاج الفوري للإصابة؛ فهو يتضمن بشكل حاسم تحديد أنماط الإصابات التي لا تتوافق مع الروايات المقدمة، والتعرف على أنواع الكسور المحددة التي تشير إلى إساءة المعاملة، والتمييز بين الإصابة غير العرضية والصدمات العرضية أو الحالات الطبية التي تحاكي الإساءة، وبدء إجراءات التشخيص والحماية المناسبة. إن تشخيصًا خاطئًا أو فوتًا للإصابة غير العرضية يحمل في طياته إنذارًا خطيرًا، مع زيادة كبيرة في خطر تكرار الإصابة والوفاة. وعلى النقيض، يمكن أن يكون للتشخيص الخاطئ عواقب مدمرة على الأسر البريئة. لذلك، فإن التقييم الدقيق، والتوثيق الموضوعي، والرعاية التعاونية هي أمور بالغة الأهمية.
في هذا السياق، يسعدنا في عيادة الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري، أن نقدم هذا الدليل الشامل للآباء ومقدمي الرعاية والمختصين، لنشر الوعي حول هذه القضية الحساسة، ولتوضيح دورنا كجراحين عظام متخصصين في حماية أطفالنا وضمان سلامتهم ورفاهيتهم. يلتزم الأستاذ الدكتور محمد هطيف، بصفته أستاذًا في جامعة صنعاء بخبرة تتجاوز العشرين عامًا في هذا المجال، بأعلى معايير الأمانة الطبية الصارمة واستخدام أحدث التقنيات مثل الجراحة المجهرية (Microsurgery)، تنظير المفاصل 4K (Arthroscopy 4K)، وجراحة استبدال المفاصل (Arthroplasty)، لتقديم أفضل رعاية ممكنة لمرضانا الصغار.
## فهم تشريح عظام الأطفال: مفتاح تشخيص الإصابات غير العرضية
يختلف الهيكل العظمي للأطفال بشكل كبير عن الهيكل العظمي للبالغين، مما يجعلهم أكثر عرضة لأنواع معينة من الإصابات ولهذا تتطلب هذه الإصابات نهجًا تشخيصيًا وعلاجيًا خاصًا. إن فهم هذه الفروقات التشريحية والتنموية أمر بالغ الأهمية لجراح العظام عند تقييم الإصابات المحتملة غير العرضية.
### الفروق التشريحية الرئيسية في عظام الأطفال:
* **صفائح النمو (Growth Plates / Epiphyseal Plates):** هذه المناطق الغضروفية تقع في نهايات العظام الطويلة وهي مسؤولة عن نمو العظام. تكون هذه الصفائح أضعف من العظم المحيط بها والأربطة، مما يجعلها عرضة للكسور (كسور سالتر-هاريس) حتى مع قوى بسيطة نسبيًا. يمكن أن تكون كسور صفائح النمو مؤشرًا قويًا على الإصابة غير العرضية، خاصة إذا كانت في مواقع غير شائعة للإصابات العرضية.
* **مرونة العظام (Bone Elasticity):** عظام الأطفال أكثر مرونة وأقل هشاشة من عظام البالغين بسبب ارتفاع نسبة الكولاجين وانخفاض تمعدن العظام. هذا يعني أنها يمكن أن تنحني قبل أن تنكسر، مما يؤدي إلى أنواع معينة من الكسور مثل "الكسور الغصن الأخضر" (Greenstick Fractures) أو "الكسور المنبعجة" (Buckle Fractures). ومع ذلك، فإن القوى الكبيرة اللازمة لإحداث كسور كاملة أو متعددة في عظام الأطفال المرنة غالبًا ما تثير الشكوك حول طبيعة الإصابة.
* **سمحاق العظم السميك (Thick Periosteum):** الغشاء المحيط بالعظم (السمحاق) يكون أكثر سمكًا وأقوى لدى الأطفال. هذا السمحاق يمكن أن يحافظ على استقرار الكسر إلى حد ما، ولكنه أيضًا يمكن أن يخفي النزيف تحت السمحاق الذي قد يكون مؤشرًا على صدمة شديدة أو متكررة.
* **مراكز التعظم المتعددة (Multiple Ossification Centers):** تتطور عظام الأطفال من مراكز تعظم متعددة، بعضها لا يظهر في الأشعة السينية إلا في مراحل متأخرة. يمكن أن يخطئ البعض في تفسير هذه المراكز ككسور، والعكس صحيح، مما يتطلب خبرة عالية في تفسير صور الأشعة.
* **قابلية إعادة التشكيل (Remodeling Potential):** تتمتع عظام الأطفال بقدرة مذهلة على إعادة التشكيل والشفاء بعد الكسر، حتى مع وجود درجة من سوء الانطباق. ومع ذلك، فإن هذا لا يقلل من خطورة الإصابة الأولية، بل يؤكد على أهمية العلاج الدقيق لضمان نمو سليم للعظم.
### المناطق الأكثر عرضة للإصابات غير العرضية:
نظرًا لهذه الفروقات، هناك مواقع معينة من الهيكل العظمي للأطفال تكون فيها الكسور أكثر إثارة للشكوك حول الإصابة غير العرضية:
* **الكسور المتعددة أو في مراحل شفاء مختلفة:** وجود كسور قديمة وجديدة في نفس الطفل مؤشر قوي.
* **كسور الأضلاع الخلفية والجانبية:** هذه الكسور نادرة جدًا في الإصابات العرضية وتتطلب قوى ضغط أو عصر شديدة.
* **كسور المشاش (Metaphyseal Fractures) أو "كسور الدلو المقبض" (Bucket-Handle Fractures):** تحدث هذه الكسور بالقرب من صفائح النمو وهي مميزة للإصابات الناتجة عن السحب أو الدوران القوي للأطراف.
* **كسور الترقوة:** على الرغم من أنها قد تكون عرضية، إلا أن كسور الترقوة لدى الرضع الصغار جدًا، خاصة إذا لم تكن مرتبطة بولادة صعبة، تثير الشكوك.
* **كسور عظم القص والكتف والفقرات الشوكية:** نادرة جدًا وتتطلب قوى هائلة، مما يجعلها علامات حمراء قوية.
* **الكسور الحلزونية في العظام الطويلة (Spiral Fractures of Long Bones):** خاصة في الأطفال غير القادرين على المشي، قد تشير إلى التواء عنيف للطرف.
* **الكسور المعقدة أو المفتتة (Comminuted or Complex Fractures):** تتطلب طاقة عالية جدًا لإحداثها، وفي غياب تاريخ واضح لحادث كبير، يجب الشك في طبيعتها.
في عيادة الأستاذ الدكتور محمد هطيف، يتمتع فريقنا بخبرة واسعة في تفسير هذه العلامات الدقيقة. إن خبرة الأستاذ الدكتور هطيف التي تمتد لأكثر من 20 عامًا، ومعرفته العميقة بالتشريح التنموي للأطفال، تمكنه من التمييز ببراعة بين الإصابات العرضية وغير العرضية، مما يضمن تشخيصًا دقيقًا ورعاية حاسمة.
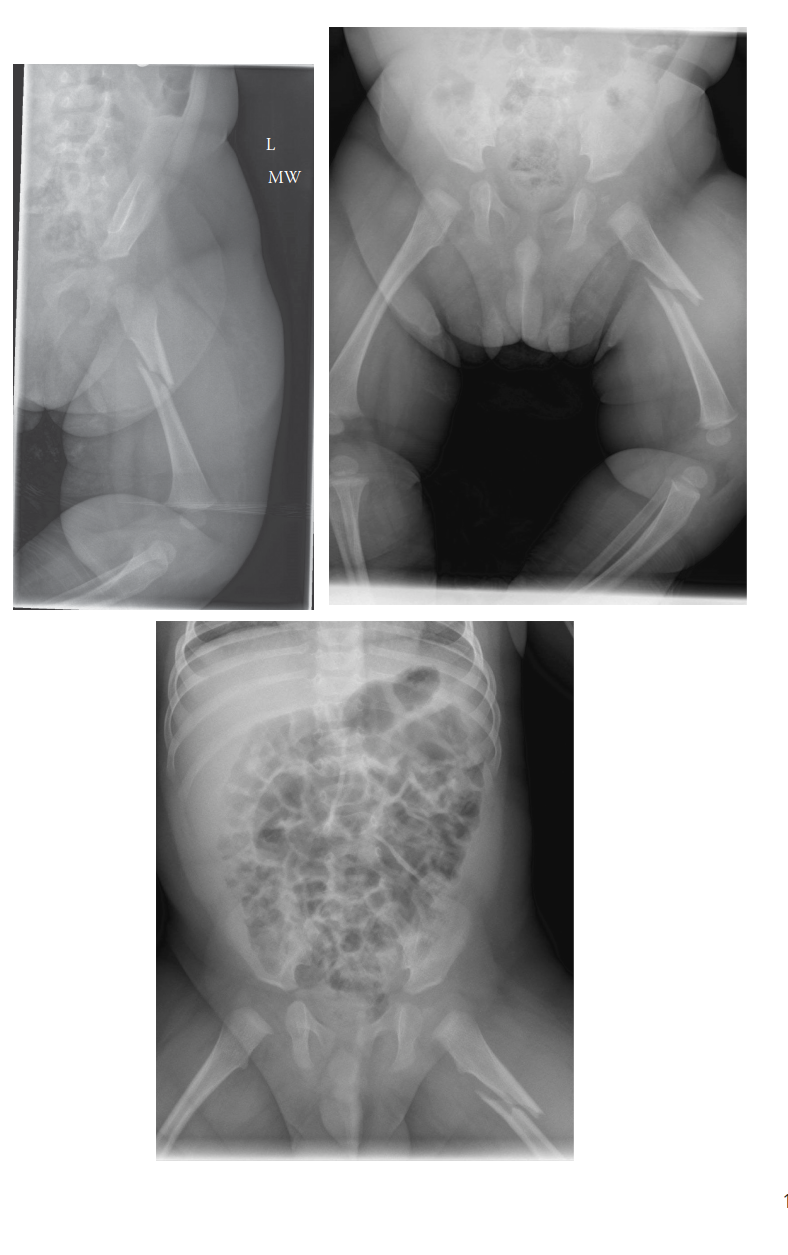
## الأسباب والعلامات والأعراض: الكشف عن الإصابات غير العرضية
يُعد التعرف على الأسباب والعلامات والأعراض للإصابات غير العرضية للأطفال حجر الزاوية في حماية الطفل. يتطلب هذا الأمر يقظة عالية، وفهمًا عميقًا للأنماط السلوكية والإصابات الجسدية التي قد لا تتناسب مع الروايات المقدمة.
### الأسباب وعوامل الخطر:
تعد إساءة معاملة الأطفال ظاهرة معقدة ومتعددة الأوجه، وغالبًا ما تنشأ من تفاعل عوامل خطر تتعلق بالوالدين/مقدمي الرعاية، والطفل، والبيئة الأسرية والاجتماعية.
#### عوامل الخطر المتعلقة بالوالدين/مقدمي الرعاية:
* **تاريخ من إساءة المعاملة:** غالبًا ما يكون مرتكبو الإساءة قد تعرضوا هم أنفسهم لإساءة المعاملة في طفولتهم.
* **تعاطي المخدرات والكحول:** يزيد بشكل كبير من خطر الإساءة بسبب ضعف التحكم في الانفعالات وتشويه الإدراك.
* **الأمراض النفسية:** الاكتئاب، اضطرابات القلق، اضطرابات الشخصية، والذهان يمكن أن تؤثر على قدرة الوالدين على رعاية أطفالهم بشكل مناسب.
* **الشباب وعدم النضج:** الوالدان المراهقان أو غير الناضجين قد يفتقرون إلى المهارات الأبوية اللازمة للتعامل مع تحديات تربية الأطفال.
* **العزلة الاجتماعية:** نقص الدعم الاجتماعي يمكن أن يزيد من الضغط على الوالدين ويقلل من فرص الكشف عن الإساءة.
* **التوتر المالي والبطالة:** الضغوط الاقتصادية يمكن أن تزيد من مستويات التوتر في الأسرة.
* **العنف المنزلي:** وجود عنف بين الوالدين غالبًا ما يرتبط بزيادة خطر إساءة معاملة الأطفال.
#### عوامل الخطر المتعلقة بالطفل:
* **الأطفال الرضع والأصغر سنًا:** هم الفئة الأكثر عرضة للخطر بسبب اعتمادهم الكلي وعدم قدرتهم على التواصل.
* **الأطفال ذوي الاحتياجات الخاصة:** الأطفال الذين يعانون من إعاقات جسدية أو عقلية، أو أمراض مزمنة، أو سلوكيات صعبة (مثل البكاء المفرط) قد يكونون أكثر عرضة للإساءة بسبب الضغط الإضافي الذي يضعونه على مقدمي الرعاية.
* **الولادة المبكرة أو الوزن المنخفض عند الولادة:** قد يؤدي إلى ارتباط ضعيف بين الوالدين والطفل في بعض الحالات.
#### عوامل الخطر الأسرية والاجتماعية:
* **الفقر والضغوط الاجتماعية:** البيئات التي تعاني من الحرمان الاقتصادي والاجتماعي.
* **نقص الوعي:** عدم فهم احتياجات الطفل التنموية والسلوكية.
* **التغييرات المفاجئة في الأسرة:** مثل فقدان الوظيفة، أو الطلاق، أو وفاة أحد أفراد الأسرة.
### العلامات والأعراض الجسدية:
تتجاوز الإصابات غير العرضية مجرد الكسور، وتشمل مجموعة واسعة من الإصابات الجسدية التي يجب على جراح العظام وفريق الرعاية الصحية البحث عنها.
* **الكدمات والجروح:**
* **الأنماط غير العادية:** كدمات على الوجه، الجذع، أو الأعضاء التناسلية في الأطفال غير القادرين على المشي.
* **علامات مميزة:** كدمات على شكل يد، حزام، أو أداة معينة.
* **كدمات في أماكن محمية عادةً:** مثل الجزء الخلفي من الأذنين، أو باطن الفخذين.
* **الرضوض المتعددة في مراحل شفاء مختلفة:** مؤشر قوي على تكرار الإصابة.
* **الحروق:**
* **الحروق ذات النمط الغمر:** حروق متماثلة على الأطراف أو الأرداف تشير إلى غمر الطفل في سائل ساخن قسرًا.
* **الحروق على شكل جسم معين:** مثل حروق السجائر أو المكواة.
* **حروق الدرجة الثانية أو الثالثة بدون تفسير مقنع.**
* **إصابات الرأس والدماغ:**
* **نزيف تحت الجافية (Subdural Hematoma):** خاصة في الرضع، وغالبًا ما يرتبط بمتلازمة اهتزاز الرضيع.
* **كسور الجمجمة:** خاصة إذا كانت معقدة أو متعددة أو غير مرتبطة بسقوط كبير.
* **إصابات شبكية العين (Retinal Hemorrhages):** علامة كلاسيكية لمتلازمة اهتزاز الرضيع.
* **الإصابات الداخلية:**
* **إصابات البطن:** تمزقات في الكبد أو الطحال، نزيف داخلي، أو إصابات في الأمعاء.
* **إصابات الصدر:** كسور الأضلاع (كما ذكر سابقًا)، استرواح الصدر.
### العلامات والأعراض السلوكية والنفسية:
غالبًا ما تترافق الإصابات الجسدية مع علامات سلوكية ونفسية قد تكون أكثر خفاءً ولكنها لا تقل أهمية.
* **تأخر في النمو:** جسديًا، اجتماعيًا، أو معرفيًا.
* **سلوكيات غير مناسبة للعمر:** مثل العدوانية المفرطة، أو الانسحاب الشديد، أو السلوك الجنسي غير المناسب.
* **القلق والخوف:** الخوف من الوالدين أو مقدمي الرعاية، الخوف من اللمس.
* **التردد في الكلام أو التعبير عن الألم.**
* **التبول اللاإرادي أو التبرز اللاإرادي:** بعد فترة من التحكم.
* **اضطرابات النوم أو الأكل.**
* **انخفاض تقدير الذات والاكتئاب.**
* **محاولات الانتحار (في الأطفال الأكبر سنًا).**
* **الهروب من المنزل.**
### التناقضات في الروايات:
أحد أهم المؤشرات على الإصابة غير العرضية هو عدم تطابق الرواية المقدمة مع طبيعة الإصابة.
* **غياب تفسير للإصابة:** "لا أعرف كيف حدث هذا."
* **تفسير غير متسق مع شدة الإصابة:** كسر خطير بسبب سقوط بسيط من السرير.
* **تأخر في طلب الرعاية الطبية:** تأخير كبير في إحضار الطفل المصاب إلى المستشفى.
* **تغيير الرواية:** تغيير القصة حول كيفية حدوث الإصابة عدة مرات.
* **إلقاء اللوم على طفل آخر:** غالبًا ما يلوم مقدم الرعاية طفلًا آخر أصغر سنًا أو غير قادر على الدفاع عن نفسه.
* **غياب مقدم الرعاية وقت الإصابة:** إدعاء أن الإصابة حدثت عندما كان مقدم الرعاية غائبًا أو نائمًا.
في عيادة الأستاذ الدكتور محمد هطيف، يتم التعامل مع كل حالة بشكوك عالية وبتدقيق شامل. يعتمد الأستاذ الدكتور هطيف على خبرته الواسعة كأستاذ في جراحة العظام بجامعة صنعاء، لتقييم جميع هذه العوامل بدقة، مع الأخذ في الاعتبار أدق التفاصيل التشريحية والتنموية، لضمان الكشف المبكر والتدخل الفعال.
## التشخيص التفريقي: التمييز بين الإصابات العرضية وغير العرضية
يُعد التشخيص التفريقي الدقيق أمرًا بالغ الأهمية لتجنب التشخيص الخاطئ الذي قد يؤدي إلى عواقب وخيمة، سواء بتفويت حالة إساءة حقيقية أو اتهام أسرة بريئة. يتطلب هذا الأمر نهجًا منهجيًا وشاملاً، يعتمد على الخبرة السريرية والمعرفة المتعمقة.
### مقارنة بين الإصابات العرضية وغير العرضية:
| الميزة / المؤشر | الإصابات العرضية (Accidental Injuries) | الإصابات غير العرضية (Nonaccidental Injuries - NAI) |
| :---------------- | :------------------------------------ | :------------------------------------------------ |
| **التاريخ والرواية** | متسقة، واضحة، ومفصلة، وتتفق مع عمر الطفل وقدراته التنموية. | متناقضة، غامضة، متغيرة، أو غير متسقة مع شدة الإصابة أو عمر الطفل (مثل كسر كبير من سقوط بسيط). |
| **موقع الإصابة** | شائعة في مناطق بروز العظام (الجبهة، الركبتين، المرفقين). | شائعة في مناطق محمية عادةً (الجذع، الأذنين، الأعضاء التناسلية، باطن الفخذين)، أو كسور في أماكن نادرة (أضلاع، عظم القص). |
| **نوع الكسر** | كسور بسيطة، كسور الغصن الأخضر، كسور حلزونية في الأطفال القادرين على المشي (Toodler's Fracture). | كسور المشاش (Metaphyseal Fractures)، كسور الأضلاع الخلفية، كسور الجمجمة المعقدة، كسور متعددة في مراحل شفاء مختلفة، كسور في العظام الطويلة للأطفال غير القادرين على المشي. |
| **إصابات الأنسجة الرخوة** | كدمات وجروح بسيطة تتناسب مع الإصابة. | كدمات متعددة في مراحل شفاء مختلفة، كدمات ذات أنماط مميزة (يد، حزام)، حروق غمر أو حروق سجائر، إصابات داخلية (بطن، صدر). |
| **سلوك الطفل** | يتفاعل بشكل طبيعي مع الوالدين، يبكي من الألم، قد يكون خائفًا من الغرباء مؤقتًا. | قد يكون خائفًا من الوالدين أو من اللمس، منسحبًا، عدوانيًا، أو مفرط الطاعة، لا يتفاعل بشكل مناسب مع الألم. |
| **سلوك الوالدين/مقدمي الرعاية** | قلقون على الطفل، متعاونون، يقدمون معلومات مفصلة، يسعون للرعاية الطبية بسرعة. | غير مبالين، عدوانيون، دفاعيون، يلقون اللوم على الطفل، يتأخرون في طلب الرعاية الطبية، لا يظهرون قلقًا مناسبًا. |
| **الظروف المحيطة** | تحدث عادةً أثناء اللعب أو الأنشطة العادية. | قد تحدث في غياب مقدم الرعاية، أو بعد نوبات بكاء طويلة، أو تحت تأثير الكحول/المخدرات. |
### الحالات الطبية التي تحاكي الإصابة غير العرضية (Mimics of NAI):
هناك بعض الحالات الطبية النادرة التي يمكن أن تظهر بأعراض تشبه إساءة معاملة الأطفال، مما يستدعي إجراء فحوصات إضافية لاستبعادها.
* **هشاشة العظام (Osteogenesis Imperfecta):** مرض وراثي يتميز بهشاشة العظام الشديدة، مما يجعلها عرضة للكسور المتكررة حتى من صدمات بسيطة. يجب إجراء فحوصات جينية وتصوير شعاعي خاص للتمييز.
* **نقص فيتامين د/الكساح (Vitamin D Deficiency/Rickets):** يمكن أن يسبب ضعفًا في العظام ويزيد من خطر الكسور، خاصة في المناطق التي تعاني من سوء التغذية.
* **نقص النحاس (Copper Deficiency):** نادر، ولكنه يمكن أن يؤثر على تكوين العظام ويؤدي إلى كسور.
* **أمراض الدم والتخثر (Bleeding Disorders):** مثل الهيموفيليا أو نقص الصفائح الدموية، يمكن أن تسبب كدمات سهلة ونزيفًا، مما قد يُفسر بالخطأ على أنه إساءة.
* **التهاب العظم والنقي (Osteomyelitis):** عدوى العظام التي قد تسبب ألمًا وتورمًا وحمى، ويمكن أن تتسبب في تدمير العظام الذي قد يشبه الكسر.
* **الورم الدموي تحت السمحاق في الوليد (Neonatal Cephalohematoma):** تجمع دموي تحت السمحاق في رأس الوليد بعد الولادة، والذي قد يكون كبيرًا ويُفسر بالخطأ كعلامة على صدمة ما بعد الولادة.
* **متلازمة إهلرز-دانلوس (Ehlers-Danlos Syndrome):** اضطراب وراثي يؤثر على النسيج الضام، مما يسبب ليونة في المفاصل وهشاشة في الجلد، وقد يؤدي إلى كدمات سهلة.
### نهج الأستاذ الدكتور محمد هطيف في التشخيص:
في عيادة الأستاذ الدكتور محمد هطيف، يتم اتباع بروتوكول صارم ومدروس للتشخيص التفريقي، يجمع بين الخبرة السريرية الواسعة وأحدث التقنيات:
1. **التاريخ المرضي المفصل:** جمع معلومات دقيقة وشاملة من جميع الأطراف المعنية، مع التركيز على التناقضات والأنماط.
2. **الفحص السريري الشامل:** فحص دقيق للطفل بالكامل، بما في ذلك المناطق التي قد لا تكون ظاهرة، للبحث عن أي علامات جسدية للإصابة.
3. **التصوير الشعاعي الكامل للهيكل العظمي (Skeletal Survey):** إجراء أشعة سينية لجميع عظام الجسم (الجمجمة، الأضلاع، العظام الطويلة، العمود الفقري) للكشف عن كسور غير ظاهرة أو كسور قديمة في مراحل شفاء مختلفة.
4. **فحوصات الدم المخبرية:**
* **فحوصات التخثر:** لاستبعاد اضطرابات النزيف.
* **فحوصات العظام:** مستوى الكالسيوم، الفوسفور، الفوسفاتيز القلوي، فيتامين د لاستبعاد الكساح أو هشاشة العظام.
* **فحوصات جينية:** عند الاشتباه في حالات مثل هشاشة العظام.
5. **التصوير المتقدم:**
* **التصوير بالرنين المغناطيسي (MRI):** لتقييم إصابات الأنسجة الرخوة، الدماغ، الحبل الشوكي، وصفائح النمو بدقة.
* **التصوير المقطعي المحوسب (CT Scan):** لتفاصيل كسور الجمجمة أو إصابات الأعضاء الداخلية.
* **مسح العظام (Bone Scan):** قد يكون مفيدًا للكشف عن كسور حديثة لا تظهر في الأشعة السينية التقليدية بعد.
6. **الاستشارة متعددة التخصصات:** التعاون مع أطباء الأطفال، أخصائيي الأشعة، أطباء الأعصاب، أخصائيي حماية الطفل، والأخصائيين الاجتماعيين لضمان تقييم شامل ومتكامل.
يؤكد الأستاذ الدكتور محمد هطيف على أهمية "الأمانة الطبية الصارمة" في كل خطوة من خطوات التشخيص، مع الالتزام بالحياد والموضوعية المطلقة لضمان العدالة للطفل والأسرة.
## خيارات العلاج الشاملة: من التدخل الطبي إلى الدعم النفسي
بمجرد تأكيد تشخيص الإصابة غير العرضية، يصبح العلاج نهجًا متعدد الأوجه يتجاوز مجرد معالجة الإصابات الجسدية. يهدف العلاج إلى حماية الطفل، ضمان شفائه الجسدي، تقديم الدعم النفسي، والتدخل الاجتماعي لمنع تكرار الإساءة. في عيادة الأستاذ الدكتور محمد هطيف، يتم تصميم خطة علاجية فردية لكل طفل، مع مراعاة جميع جوانب رفاهيته.
### 1. التدخل الطبي الأولي والرعاية العاجلة:
* **استقرار الحالة:** في الحالات الحادة، الأولوية القصوى هي استقرار حالة الطفل، بما في ذلك إدارة الألم، دعم التنفس والدورة الدموية، والتعامل مع أي إصابات مهددة للحياة (مثل النزيف الداخلي أو إصابات الرأس).
* **تقييم شامل للإصابات:** بعد الاستقرار، يتم إجراء تقييم دقيق لجميع الإصابات الجسدية، بما في ذلك الكسور، الكدمات، الحروق، وإصابات الأعضاء الداخلية. يتم استخدام التصوير الشعاعي الكامل للهيكل العظمي (Skeletal Survey) والتصوير المتقدم (MRI, CT) لتحديد مدى الإصابة.
* **إدارة الألم:** تعتبر إدارة الألم الفعالة أمرًا حيويًا للأطفال المصابين، ليس فقط لتخفيف المعاناة الجسدية ولكن أيضًا للمساعدة في تقليل الصدمة النفسية.
### 2. العلاج العظمي:
يعتمد العلاج العظمي على نوع وموقع وشدة الكسر، بالإضافة إلى عمر الطفل. يقدم الأستاذ الدكتور محمد هطيف، بخبرته الواسعة التي تتجاوز العقدين، مجموعة شاملة من الخيارات العلاجية.
#### أ. العلاج التحفظي (غير الجراحي):
* **التجبير والتقويم (Casting and Splinting):** تستخدم الكسور البسيطة وغير المعقدة في الأطفال، خاصة في العظام الطويلة، غالبًا بالتجبير. تتميز عظام الأطفال بقدرة عالية على إعادة التشكيل، مما يسمح بالشفاء الجيد حتى مع بعض درجات الانحراف.
* **الجبس التقليدي:** لتثبيت الكسر ومنع الحركة.
* **الجبس الخفيف (Fiberglass casts):** يوفر دعمًا جيدًا مع وزن أقل.
* **الجبائر الجاهزة (Off-the-shelf splints):** تستخدم للكسور البسيطة أو بعد الجراحة.
* **الراحة والحد من النشاط:** قد تكون الراحة المطلقة ضرورية لبعض الكسور، خاصة في العمود الفقري أو الحوض.
#### ب. العلاج الجراحي:
تُجرى الجراحة في عيادة الأستاذ الدكتور محمد هطيف باستخدام أحدث التقنيات لضمان أفضل النتائج، خاصة في حالات الكسور المعقدة أو التي لا تستجيب للعلاج التحفظي.
* **التثبيت الداخلي (Internal Fixation):**
* **الأسلاك والدبابيس (K-wires/Pins):** تستخدم لتثبيت الكسور الصغيرة أو كسور صفائح النمو، خاصة في المفاصل.
* **الشرائح والمسامير (Plates and Screws):** للكسور المعقدة أو غير المستقرة في العظام الطويلة، أو كسور الحوض والجمجمة.
* **المسامير النخاعية (Intramedullary Nails):** تستخدم لكسور العظام الطويلة، وتوفر تثبيتًا قويًا مع تدخل جراحي أقل.
* **التثبيت الخارجي (External Fixation):**
* يستخدم في حالات الكسور المفتوحة، أو الكسور المصحوبة بإصابات شديدة في الأنسجة الرخوة، أو في حالات العدوى، حيث يوفر تثبيتًا فعالًا مع سهولة الوصول إلى الجروح.
* **الجراحة المجهرية (Microsurgery):** يستخدمها الأستاذ الدكتور هطيف في حالات معينة تتطلب دقة متناهية، مثل إصلاح الأعصاب أو الأوعية الدموية الدقيقة المتضررة نتيجة للإصابة.
* **تنظير المفاصل 4K (Arthroscopy 4K):** في حالات إصابات المفاصل، يمكن استخدام تنظير المفاصل لإجراء عمليات جراحية دقيقة بأقل قدر من التدخل، مما يقلل من الألم ويسرع الشفاء.
* **جراحة استبدال المفاصل (Arthroplasty):** على الرغم من ندرتها في الأطفال المصابين بالإصابات غير العرضية، إلا أن الأستاذ الدكتور هطيف يمتلك الخبرة في هذا المجال في حال كانت هناك حاجة ماسة لها في حالات الإصابات الشديدة التي تؤثر على المفاصل بشكل دائم.
#### خطوات الإجراء الجراحي (مثال: تثبيت كسر في عظم الفخذ بمسامير نخاعية مرنة):
1. **التحضير قبل الجراحة:**
* **التقييم الشامل:** مراجعة صور الأشعة والفحوصات للتخطيط الدقيق للجراحة.
* **التخدير:** يتم تقييم الطفل بواسطة طبيب التخدير المتخصص في تخدير الأطفال.
* **التحضير النفسي:** شرح
---

آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك
الفصل السابقكسور قصبة الساق لدى الأطفال: دليل شامل للآباء نحو التعافي ا…
الفصل التالي كسور الأطفال دليل شامل للوالدين التشخيص والعلاج مع الأستاذ …

محتوى موثق طبياً بإشراف
أ.د. محمد هطيف
استشاري جراحة العظام والمفاصل والعمود الفقري

