كسور عظم الفخذ لدى الشباب: دليل شامل للعلاج الجراحي والتعافي مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
كسور عظم الفخذ لدى الشباب هي إصابات خطيرة تتطلب غالبًا علاجًا جراحيًا دقيقًا لاستعادة وظيفة الطرف. يشمل العلاج التثبيت الداخلي بالمسامير أو الشرائح، يليه برنامج تأهيل مكثف لضمان التعافي الكامل والعودة إلى الأنشطة اليومية.
الخلاصة الطبية السريعة: كسور عظم الفخذ لدى الشباب هي إصابات خطيرة تتطلب غالبًا علاجًا جراحيًا دقيقًا لاستعادة وظيفة الطرف. يشمل العلاج التثبيت الداخلي بالمسامير أو الشرائح، يليه برنامج تأهيل مكثف لضمان التعافي الكامل والعودة إلى الأنشطة اليومية.
كسور عظم الفخذ لدى الشباب: فهم شامل للعلاج والتعافي
كسور عظم الفخذ لدى الشباب هي إصابات خطيرة تتطلب رعاية طبية متخصصة وفهمًا عميقًا للتشريح وطرق العلاج الحديثة. يهدف هذا الدليل الشامل إلى تزويد المرضى وعائلاتهم بمعلومات وافية حول هذه الكسور، بدءًا من أسبابها وتشخيصها وصولًا إلى خيارات العلاج الجراحي المتقدمة، ومراحل التعافي، والمضاعفات المحتملة.
يُعد الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري، من أبرز الخبراء في علاج هذه الحالات المعقدة في صنعاء واليمن. بفضل خبرته الواسعة والتزامه بأحدث البروتوكولات العالمية، يقدم الدكتور هطيف رعاية فائقة تضمن أفضل النتائج الممكنة للمرضى الشباب.
مقدمة ونظرة عامة على كسور الفخذ
يُعد عظم الفخذ أطول وأقوى عظم في جسم الإنسان، وهو يتحمل قوى هائلة أثناء الحركة والأنشطة اليومية. لذلك، فإن كسر عظم الفخذ يتطلب عادةً قوة صدمة كبيرة، مما يجعله إصابة خطيرة غالبًا ما تنتج عن حوادث عالية الطاقة.
الشيوع والأسباب الرئيسية:
- حوادث المرور: تُعد حوادث السيارات والدراجات النارية السبب الرئيسي لكسور عظم الفخذ لدى الشباب.
- السقوط من ارتفاع: السقوط من أماكن مرتفعة يمكن أن يؤدي إلى هذه الكسور.
- الإصابات الرياضية: في بعض الحالات، قد تحدث كسور الفخذ نتيجة لإصابات رياضية شديدة.
غالبًا ما تكون هذه الإصابات منعزلة، ولكنها قد تترافق في كثير من الأحيان مع إصابات أخرى في مناطق مختلفة من الجسم (مثل الرأس، الصدر، البطن، الحوض، أو الأطراف الأخرى). لذلك، يتطلب التعامل معها تقييمًا شاملاً وفقًا لبروتوكولات دعم الحياة المتقدمة للرضوح (ATLS) لتحديد وإدارة جميع الإصابات المصاحبة.
لماذا هي خطيرة؟
- قوة العظم: نظرًا لقوة عظم الفخذ الكبيرة لدى الشباب، فإن الكسر يشير إلى قوة صدمة هائلة، مما قد يؤدي إلى إصابات شديدة في الأنسجة الرخوة المحيطة.
- فقدان الدم: يمكن أن يتسبب كسر عظم الفخذ في فقدان كميات كبيرة من الدم داخليًا (قد تصل إلى 1-1.5 لتر)، مما يتطلب متابعة دقيقة.
- مخاطر المضاعفات: تزداد مخاطر المضاعفات مثل عدم الالتئام (عدم التحام الكسر)، سوء الالتئام (التئام الكسر بوضع غير صحيح)، والألم المزمن.
أهداف العلاج الأساسية:
الهدف الرئيسي من علاج كسور عظم الفخذ هو استعادة وظيفة الطرف المصاب بشكل كامل، ويشمل ذلك:
- الرد التشريحي: إعادة العظم المكسور إلى وضعه الطبيعي.
- التثبيت المستقر: استخدام وسائل تثبيت قوية لضمان استقرار الكسر.
- استعادة الطول والمحاذاة: التأكد من أن الساق المصابة تعود إلى طولها ومحاذاتها الطبيعية.
- التعبئة المبكرة: تشجيع المريض على الحركة في أقرب وقت ممكن.
- تقليل الإعاقة طويلة الأمد: منع المضاعفات التي قد تؤثر على جودة حياة المريض.
إن اختيار التقنية الجراحية المناسبة أمر حيوي لتحقيق هذه الأهداف، ويتحدد بشكل كبير بناءً على نوع الكسر، موقعه، الإصابات المصاحبة، والحالة الصحية العامة للمريض. يقدم الأستاذ الدكتور محمد هطيف في صنعاء استشارات متخصصة لتحديد أفضل خطة علاج لكل حالة.

التشريح الجراحي والميكانيكا الحيوية لعظم الفخذ
يُعد الفهم الدقيق لتشريح عظم الفخذ وميكانيكاه الحيوية أمرًا بالغ الأهمية للتخطيط الجراحي الفعال والتنفيذ الناجح. عظم الفخذ هو أطول وأقوى عظم في جسم الإنسان، وهو مصمم لتحمل قوى ضغط وشد والتواء كبيرة.
التشريح الجراحي لعظم الفخذ
- جسم عظم الفخذ (Diaphysis): يتميز بانحناء أمامي طفيف ووجود الخط الخشن (Linea Aspera) وهو نتوء خلفي بارز يمثل نقطة ارتباط لعضلات المقربة والأوتار والعضلات الواسعة. القناة النخاعية (Medullary Canal) تكون أضيق في منتصف الجسم وتتسع تدريجيًا نحو الأطراف القريبة والبعيدة.
-
الجزء القريب من عظم الفخذ (Proximal Femur):
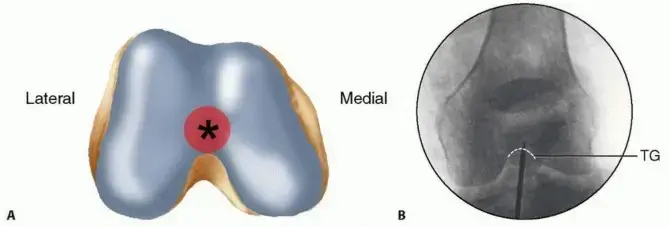
- المدور الكبير (Greater Trochanter): نقطة دخول حاسمة للتثبيت بالمسامير النخاعية المتجهة للأعلى (Antegrade Nailing).
- المدور الصغير (Lesser Trochanter): موقع إدخال العضلة الحرقفية القطنية (Iliopsoas).
- زاوية عنق الفخذ-الجسم (Neck-Shaft Angle): تتراوح عادةً بين 125-130 درجة.
-
انقلاب عنق الفخذ (Femoral Neck Anteversion):
يتراوح عادةً بين 10-20 درجة.
يجب احترام هذه المعلمات أثناء رد الكسر لمنع سوء الدوران.
- الجزء البعيد من عظم الفخذ (Distal Femur): يتميز بتوسع اللقمتين (Supracondylar Flare) واللقمتين المفصليتين المعقدتين اللتين تتفصلان مع عظم الساق لتشكيل مفصل الركبة. تُعد الحديبة المقربة (Adductor Tubercle) والفتحة المقربة (Adductor Hiatus) علامات هامة للحزم الوعائية.
-
العضلات:
يحيط بعظم الفخذ مجموعات عضلية قوية تساهم بشكل كبير في أنماط إزاحة الكسر:
- العضلة رباعية الرؤوس (Quadriceps Femoris): في الجزء الأمامي من الفخذ.
- أوتار الركبة (Hamstrings): في الجزء الخلفي من الفخذ.
-
العضلات المقربة (Adductor Muscles):
في الجزء الإنسي من الفخذ.
هذه العضلات يمكن أن تسبب تشوهات في الكسر، مثل انثناء وإبعاد الجزء القريب في كسور تحت المدور، أو تقصير في كسور منتصف الجسم.
-
التراكيب العصبية الوعائية:
- الشريان والوريد الفخذي والعصب الفخذي: تقع في الجزء الأمامي من الفخذ.
- الشريان الفخذي العميق وفروعه الثاقبة: تغذي جسم عظم الفخذ، وتكون معرضة للخطر أثناء التسلخ الواسع تحت السمحاق.
- العصب الوركي: يمر خلفيًا في الفخذ، ويكون عرضة للإصابة أثناء العمليات الخلفية أو مع الإزاحة الخلفية الشديدة للكسر.
الميكانيكا الحيوية لعظم الفخذ
يتعرض عظم الفخذ لأحمال معقدة أثناء المشي، حيث تصل قوى الذروة إلى 3-5 أضعاف وزن الجسم. يوفر التثبيت داخل النخاع (Intramedullary Fixation) أو تثبيت البراغي ثنائية القشرة (Bicortical Screw Purchase) الثبات الدوراني بشكل أساسي. يجب مراعاة الانحناء الأمامي الفطري لعظم الفخذ عند اختيار وإدخال المسمار النخاعي لمنع الكسر العلاجي المنشأ أو الانحشار القشري الأمامي.
الهدف من التثبيت هو تحييد هذه القوى المشوهة، مما يسمح بالالتئام البيولوجي والتعافي الوظيفي المبكر. يعمل المسمار النخاعي (IMN) كجهاز "يشارك الحمل" (Load-sharing device)، بينما تعمل الشرائح العظمية (Plate Osteosynthesis) عادةً كجهاز "يحمل الحمل" (Load-bearing device)، وهذا يؤثر على بروتوكولات تحمل الوزن بعد الجراحة.
الأسباب وعوامل الخطر لكسور عظم الفخذ لدى الشباب
كما ذكرنا سابقًا، تتطلب كسور عظم الفخذ لدى الشباب قوة صدمة كبيرة، مما يجعلها مختلفة عن كسور هشاشة العظام التي قد تحدث لدى كبار السن نتيجة صدمة بسيطة. فهم هذه الأسباب وعوامل الخطر يساعد في الوقاية والتعامل مع الإصابة.
الأسباب الرئيسية
-
حوادث المركبات ذات الطاقة العالية:
- حوادث السيارات: الاصطدامات الأمامية أو الجانبية التي تؤدي إلى قوى ضغط أو التواء شديدة على عظم الفخذ.
- حوادث الدراجات النارية: غالبًا ما تكون هذه الحوادث ذات طاقة عالية جدًا وتؤدي إلى إصابات متعددة، بما في ذلك كسور الفخذ.
- حوادث المشاة: دهس المشاة بواسطة المركبات.
-
السقوط من ارتفاعات كبيرة:
- السقوط من المباني، الأشجار، أو أي ارتفاع كبير يمكن أن يولد قوة كافية لكسر عظم الفخذ.
-
الإصابات الرياضية الشديدة:
- في الرياضات التي تتضمن سرعات عالية أو احتكاكًا قويًا، مثل كرة القدم الأمريكية، التزلج، أو ركوب الدراجات الجبلية، قد تحدث كسور الفخذ.
-
الإصابات المباشرة والقوية:
- ضربة مباشرة وقوية جدًا على الفخذ، مثل تلك التي تحدث في حوادث العمل أو الكوارث.
عوامل الخطر
على الرغم من أن السبب الرئيسي هو الصدمة العالية، إلا أن هناك بعض العوامل التي قد تزيد من احتمالية التعرض لهذه الكسور أو تعقيدها:
- الذكور الشباب: تزداد نسبة هذه الكسور بشكل ملحوظ لدى الذكور الشباب بسبب مشاركتهم العالية في الأنشطة ذات السرعة العالية والمخاطر.
- الأنشطة عالية المخاطر: الانخراط في رياضات أو مهن تتضمن مخاطر عالية للإصابات الجسدية.
- نقص التغذية أو بعض الحالات الطبية: في حالات نادرة جدًا، قد تؤثر بعض الحالات الطبية أو نقص التغذية على كثافة العظام، مما يجعلها أكثر عرضة للكسر، ولكن هذا ليس شائعًا في كسور عظم الفخذ عالية الطاقة لدى الشباب.
- عدم استخدام معدات السلامة: عدم ارتداء حزام الأمان في السيارة أو خوذة ومعدات حماية عند ركوب الدراجات النارية أو ممارسة الرياضات الخطرة يزيد من خطر الإصابة بشكل كبير.
فهم هذه الأسباب وعوامل الخطر لا يساعد فقط في الوقاية، بل يوجه أيضًا الأطباء، مثل الأستاذ الدكتور محمد هطيف، في تقييم الإصابة بشكل شامل وتحديد أفضل مسار للعلاج، خاصةً عند وجود إصابات أخرى مصاحبة.
الأعراض والعلامات لكسور عظم الفخذ
تُعد كسور عظم الفخذ من الإصابات الواضحة والمؤلمة للغاية. من المهم التعرف على الأعراض والعلامات لطلب المساعدة الطبية الفورية.
الأعراض الشائعة
-
الألم الشديد:
- يُعد الألم الحاد والشديد في الفخذ هو العرض الأبرز، ويزداد سوءًا مع أي محاولة لتحريك الساق أو تحميل الوزن عليها.
- قد يصف المريض الألم بأنه "عميق" و"نابض".
-
عدم القدرة على تحمل الوزن:
- يستحيل على المريض الوقوف أو المشي على الساق المصابة بسبب الألم وعدم استقرار العظم.
-
التورم والكدمات:
- يحدث تورم ملحوظ في منطقة الفخذ المصاب بسبب النزيف الداخلي وتجمع السوائل.
- قد تظهر كدمات (تغير لون الجلد إلى الأزرق أو الأرجواني) بعد ساعات أو أيام قليلة من الإصابة.
-
التشوه الواضح في الساق:
- قد تبدو الساق أقصر من الساق الأخرى، أو قد تكون ملتفة بزاوية غير طبيعية (تشوه دوراني أو زاوي).
- في بعض الحالات، قد يكون هناك انحناء واضح في منتصف الفخذ.
-
عدم القدرة على تحريك الساق:
- صعوبة بالغة أو عدم القدرة على تحريك مفصل الورك أو الركبة في الساق المصابة.
-
تنميل أو خدر:
- في حالات نادرة، إذا تأثرت الأعصاب بسبب الكسر أو التورم الشديد، قد يشعر المريض بتنميل أو خدر في القدم أو الساق.
علامات أخرى قد تظهر
- نزيف مرئي: في حالة الكسور المفتوحة، حيث يخترق العظم الجلد، سيكون هناك جرح مفتوح ونزيف مرئي. هذه حالة طارئة تتطلب تدخلًا فوريًا.
- علامات الصدمة: نظرًا لفقدان الدم المحتمل والألم الشديد، قد يظهر على المريض علامات الصدمة مثل الشحوب، التعرق، سرعة ضربات القلب، وانخفاض ضغط الدم.
إذا كنت أنت أو أي شخص تعرفه قد تعرض لإصابة شديدة في الفخذ ويظهر عليه أي من هذه الأعراض، فمن الضروري طلب الرعاية الطبية الطارئة فورًا. سيقوم فريق الطوارئ بنقل المريض بأمان إلى المستشفى حيث يمكن للأخصائيين، مثل الأستاذ الدكتور محمد هطيف، تقييم الحالة بدقة وتقديم العلاج اللازم.
التشخيص الدقيق لكسور عظم الفخذ
يعتمد التشخيص الدقيق لكسور عظم الفخذ على مزيج من التقييم السريري الشامل والفحوصات التصويرية المتقدمة. يهدف التشخيص إلى تحديد نوع الكسر وموقعه وشدته، بالإضافة إلى الكشف عن أي إصابات أخرى مصاحبة.
1. التقييم السريري الأولي
عند وصول المريض إلى المستشفى، سيقوم الفريق الطبي، بقيادة أخصائي العظام مثل الأستاذ الدكتور محمد هطيف، بإجراء تقييم أولي سريع وشامل:
- تقييم ATLS: في حالات الرضح عالية الطاقة، يتم اتباع بروتوكولات دعم الحياة المتقدمة للرضوح (ATLS) لتقييم وتثبيت حالة المريض، والبحث عن إصابات تهدد الحياة في الرأس، الصدر، البطن، أو الحوض.
- التاريخ المرضي: سؤال المريض (أو المرافقين) عن كيفية حدوث الإصابة (آلية الرضح)، والأعراض التي يشعر بها.
-
الفحص البدني:
- معاينة: ملاحظة التشوه الواضح، التورم، الكدمات، أو أي جروح مفتوحة.
- جس: لمس منطقة الفخذ بحذر لتحديد نقاط الألم والتحقق من وجود أي حركات غير طبيعية في العظم.
- تقييم عصبي وعائي: فحص النبض في القدم، والشعور (الإحساس)، وقدرة المريض على تحريك أصابع القدم للتأكد من عدم وجود إصابة في الأوعية الدموية أو الأعصاب.
2. الفحوصات التصويرية
تُعد الفحوصات التصويرية حجر الزاوية في تشخيص كسور عظم الفخذ.
-
الأشعة السينية (Plain Radiographs):
- هي الخطوة الأولى والأكثر أهمية. يتم أخذ صور بالأشعة السينية من الأمام والخلف (AP) ومن الجانب (Lateral) للفخذ بالكامل، بما في ذلك مفصل الورك والركبة.
- تساعد هذه الصور في تحديد موقع الكسر، نوعه (بسيط، مفتت، حلزوني)، درجة الإزاحة، ووجود أي كسور أخرى في نفس العظم أو العظام المجاورة.
-
التصوير المقطعي المحوسب (CT Scan):
- يُعد مفيدًا جدًا في حالات كسور الفخذ المعقدة، خاصة تلك التي تتضمن تفتتًا كبيرًا أو امتدادًا إلى المفاصل (الورك أو الركبة).
- يوفر صورًا ثلاثية الأبعاد تساعد الجراح على التخطيط الدقيق للعملية الجراحية.
- كما أنه ضروري لتقييم الإصابات المصاحبة في الحوض أو العمود الفقري في حالات الرضح المتعدد.
-
التصوير بالرنين المغناطيسي (MRI):
- عادةً لا يُستخدم بشكل روتيني في التشخيص الأولي لكسور الفخذ الحادة، ولكنه قد يكون مفيدًا لتقييم إصابات الأنسجة الرخوة المحيطة (الأربطة، العضلات) أو في حالات نادرة لكسور الإجهاد.
-
تصوير الأوعية الدموية (Angiography):
- إذا كان هناك اشتباه في وجود إصابة في الشريان الفخذي (خاصة في حالات الكسور المفتوحة أو الإزاحة الشديدة)، قد يتم إجراء تصوير للأوعية الدموية لتحديد مدى الإصابة وتخطيط الإصلاح الوعائي.
من خلال هذه الفحوصات، يتمكن الأستاذ الدكتور محمد هطيف وفريقه من رسم صورة واضحة وشاملة للكسر والإصابات المصاحبة، مما يتيح وضع خطة علاجية مخصصة وفعالة لضمان أفضل النتائج للمريض.
دواعي وموانع التدخل الجراحي لكسور عظم الفخذ
في معظم الحالات، تُعد الجراحة هي الخيار الأفضل والوحيد لعلاج كسور عظم الفخذ لدى الشباب لضمان التعافي الكامل والعودة إلى الحياة الطبيعية. ومع ذلك، هناك بعض الظروف التي قد تؤثر على قرار الجراحة أو توقيتها.
دواعي التدخل الجراحي (شبه عالمية لدى الشباب)
الغالبية العظمى من كسور عظم الفخذ لدى الشباب المستقرين فسيولوجيًا تُعالج جراحيًا.
- كسور عظم الفخذ النازحة وغير المستقرة: يشمل ذلك معظم كسور منتصف الجسم (الديّافيزية)، وكسور تحت المدور، وكسور الجزء البعيد (الميتافيزية).
- الكسور المفتوحة: تتطلب إزالة الأنسجة التالفة والتثبيت الجراحي العاجل لمنع العدوى.
- مرضى الرضح المتعدد (Polytrauma): يُعد التثبيت الجراحي المبكر لعظم الفخذ (خلال 24 ساعة في المرضى المستقرين ديناميكيًا) أمرًا حيويًا للإنعاش، وتقليل الألم، وتقليل المضاعفات الرئوية (مثل متلازمة الانسداد الدهني)، وتسهيل رعاية التمريض. يُعرف هذا غالبًا باسم "الرعاية المبكرة المناسبة" (Early Appropriate Care).
- إصابة الأوعية الدموية: إذا كان الكسر مصحوبًا بإصابة تتطلب إصلاحًا وعائيًا، فإن تثبيت عظم الفخذ يسهل إعادة بناء الأوعية الدموية.
- إصابة الركبة العائمة (Floating Knee Injury): وهي كسور متزامنة في عظم الفخذ والساق في نفس الطرف. يُعد التثبيت المبكر لكلا العظمين أمرًا بالغ الأهمية.
- الكسور المرضية: الناتجة عن الأورام (ابتدائية أو ثانوية)؛ تتطلب اعتبارات ورمية خاصة للتثبيت والعلاج المساعد.
- كسور الحوض أو الحُق أو العمود الفقري في نفس الجانب: لتسهيل وضع المريض وإعادة التأهيل للإصابات المصاحبة.
- السمنة المفرطة: من الصعب للغاية إدارة كسور الفخذ غير جراحيًا في حالات السمنة.
- الكسور المصحوبة بضرر كبير في الأنسجة الرخوة: قد تستفيد من التثبيت الخارجي الأولي، يليه التثبيت النهائي بمجرد تحسن حالة الأنسجة الرخوة.
دواعي عدم التدخل الجراحي (نادرة جدًا لدى الشباب)
تُعد الإدارة غير الجراحية لكسور عظم الفخذ لدى الشباب نادرة للغاية وعادةً ما تكون مخصصة لظروف محددة وغير عادية.
- عدم الاستقرار الفسيولوجي الشديد: في حالات الرضح المتعدد الشديدة أو الأمراض المصاحبة التي لا يتحمل فيها المريض الجراحة؛ قد يتم تطبيق التثبيت الخارجي المؤقت كإجراء للتحكم في الضرر.
- تلف شديد في الأنسجة الرخوة المحلية: مثل إصابات التمزق الواسعة أو التلوث الشديد حيث يكون التثبيت الداخلي النهائي غير مستحسن؛ قد يُستخدم التثبيت الخارجي أو الجر كإجراء مؤقت.
- الكسور الطفيفة أو كسور الإجهاد: مجموعة فرعية نادرة جدًا، ولا تعتبر عادةً كسور عظم الفخذ الرضحية الحادة.
موانع التدخل الجراحي (نسبية ومؤقتة)
- النزيف غير المتحكم به أو الصدمة العميقة: يتطلب الإنعاش والتثبيت قبل الجراحة النهائية (تُطبق مبادئ جراحة العظام للتحكم في الضرر).
- العدوى الجهازية النشطة (الإنتان): يجب السيطرة عليها قبل الجراحة.
- الحروق الشديدة: فوق موقع الجراحة، تتطلب إدارة مرحلية.
- مخاطر التخدير غير القابلة للإدارة: تتطلب تحسين الحالة الطبية للمريض.
جدول: مقارنة بين دواعي التدخل الجراحي وغير الجراحي
| فئة الدواعي | الإدارة الجراحية | الإدارة غير الجراحية (نادرة) |
|---|---|---|
| نمط الكسر | كسور الجسم واللقمتين النازحة وغير المستقرة | كسور الإجهاد ذات الإزاحة الطفيفة جدًا (نادرًا ما تكون كسور حادة) |
| الإصابات المصاحبة | الرضح المتعدد، كسور مفتوحة، إصابة وعائية، ركبة عائمة | لا ينطبق |
| الحالة الفسيولوجية للمريض | مستقر فسيولوجيًا، مناسب للجراحة | غير مستقر فسيولوجيًا (قد يُستخدم التثبيت الخارجي المؤقت) |
| حالة الأنسجة الرخوة | غلاف أنسجة رخوة كافٍ | تلف شديد في الأنسجة الرخوة (تثبيت خارجي مؤقت) |
| حالات خاصة | كسور مرضية، كسور حوض/عمود فقري في نفس الجانب | لا ينطبق |
يُعد اتخاذ قرار الجراحة أمرًا معقدًا ويتطلب تقييمًا دقيقًا من قبل جراح عظام خبير مثل الأستاذ الدكتور محمد هطيف في صنعاء، الذي يوازن بين فوائد الجراحة ومخاطرها المحتملة لضمان أفضل نتيجة للمريض.
التخطيط قبل الجراحة ووضع المريض
يُعد التخطيط الدقيق قبل الجراحة أمرًا حاسمًا لتحسين النتائج وتقليل المضاعفات. يولي الأستاذ الدكتور محمد هطيف اهتمامًا خاصًا لهذه المرحلة لضمان أعلى معايير السلامة والفعالية.
التخطيط قبل الجراحة
- تقييم المريض والإنعاش: الالتزام ببروتوكولات ATLS. مسح ثانوي كامل لتحديد جميع الإصابات. الاستقرار الديناميكي الدموي أمر بالغ الأهمية.
-
التصوير:
- الأشعة السينية العادية: صور أمامية وخلفية وجانبية للفخذ بالكامل، بما في ذلك مفصلي الورك والركبة، ضرورية لتحديد خصائص الكسر بشكل كامل، وتحديد الإصابات المصاحبة، وتقييم المحاذاة.
- التصوير المقطعي المحوسب (CT Scan): مفيد لأنماط الكسور المعقدة (مثل التفتت، أو إصابة المفصل)، خاصة في الجزء القريب والبعيد من الفخذ، ولتقييم إصابات الحوض أو الحُق أو العمود الفقري المصاحبة.
- تصوير الأوعية الدموية: إذا كان هناك اشتباه في إصابة وعائية.
-
توقيت الجراحة:
- الرعاية المبكرة المناسبة (EAC): في مرضى الرضح المتعدد، يرتبط التثبيت النهائي خلال 24-48 ساعة، بمجرد تحسين حالة المريض فسيولوجيًا، بنتائج أفضل.
- جراحة العظام للتحكم في الضرر (DCO): للمرضى غير المستقرين ديناميكيًا أو أولئك الذين يعانون من إصابات مصاحبة شديدة، قد يتم إجراء تثبيت خارجي أولي (يغطي الركبة، الورك، أو كليهما) كإجراء لإنقاذ الحياة، مع تأخير التثبيت الداخلي النهائي حتى يستقر المريض.
- المضادات الحيوية والكزاز: تُعطى المضادات الحيوية الوقائية عن طريق الوريد قبل الجراحة للكسور المغلقة. تتطلب الكسور المفتوحة مضادات حيوية واسعة الطيف ووقاية من الكزاز وفقًا لتصنيف Gustilo-Anderson.
آلام الورك المبرحة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك والمراجعة المعقدة.
مواضيع أخرى قد تهمك