دليل المريض الشامل لعملية تثبيت كسور الفخذ باستخدام المسمار الوركي الانزلاقي
الخلاصة الطبية
المسمار الوركي الانزلاقي هو تقنية جراحية متقدمة تُستخدم لتثبيت كسور عظمة الفخذ القريبة، خاصة عند كبار السن. تعتمد العملية على شريحة ومسمار يسمحان بانزلاق العظم تدريجياً لتعزيز الالتئام السريع، مما يمكن المريض من الحركة المبكرة وتجنب مضاعفات البقاء الطويل في الفراش.
الخلاصة الطبية السريعة: المسمار الوركي الانزلاقي هو تقنية جراحية متقدمة تُستخدم لتثبيت كسور عظمة الفخذ القريبة، خاصة عند كبار السن. تعتمد العملية على شريحة ومسمار يسمحان بانزلاق العظم تدريجياً لتعزيز الالتئام السريع، مما يمكن المريض من الحركة المبكرة وتجنب مضاعفات البقاء الطويل في الفراش.
مقدمة شاملة عن كسور الفخذ والمسمار الانزلاقي
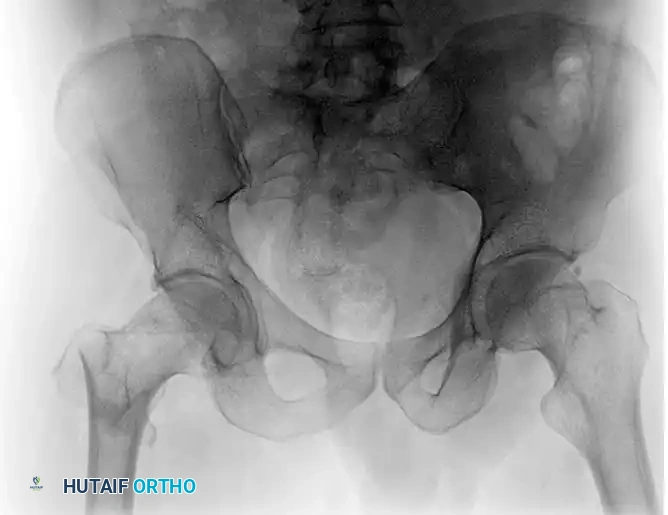
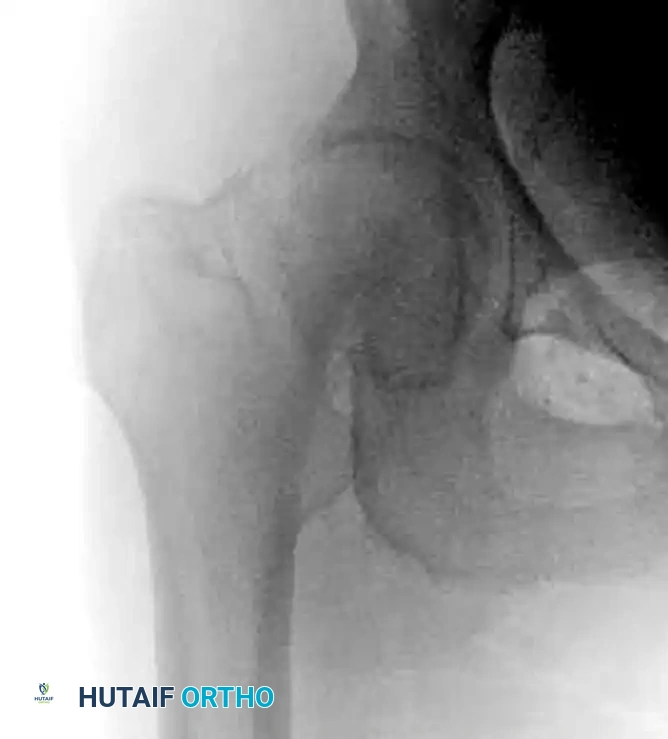
تُعد كسور عظمة الفخذ، وتحديداً الكسور التي تقع في المنطقة العلوية المعروفة باسم "بين المدورين" (Intertrochanteric Fractures)، من أكثر الإصابات شيوعاً في مجال جراحة العظام والكسور، خاصة بين كبار السن والأشخاص الذين يعانون من هشاشة العظام. الهدف الأساسي من أي تدخل جراحي في هذه الحالات هو تحقيق تثبيت قوي ومستقر للكسر، مما يسمح للمريض بالنهوض والحركة في أسرع وقت ممكن، وبالتالي تجنب المضاعفات الخطيرة المرتبطة بالبقاء لفترات طويلة في الفراش مثل جلطات الدم، وتقرحات الفراش، والتهابات الصدر.
على مدار عقود، كان المسمار الوركي الضاغط أو ما يُعرف طبياً باسم المسمار الوركي الانزلاقي (Dynamic Hip Screw - DHS) هو المعيار الذهبي والخيار الأول لتثبيت هذه الكسور المستقرة. يكمن العبقرية الميكانيكية الحيوية لهذا التصميم في قدرته على السماح بانزلاق ديناميكي ومنضبط للجزء العلوي من العظم المكسور على طول محور عنق عظمة الفخذ. هذا الانزلاق المحسوب يعزز من التئام العظام الثانوي من خلال الضغط المستمر على موقع الكسر، مع منع المسمار من اختراق سطح المفصل.
نجاح هذه العملية يعتمد على ثلاثة أركان أساسية يحرص عليها الجراح وهي إعادة العظم إلى وضعه التشريحي الصحيح، والوضع المثالي للمسمار في منتصف رأس عظمة الفخذ، والحفاظ على سلامة الجدار الجانبي لعظمة الفخذ.
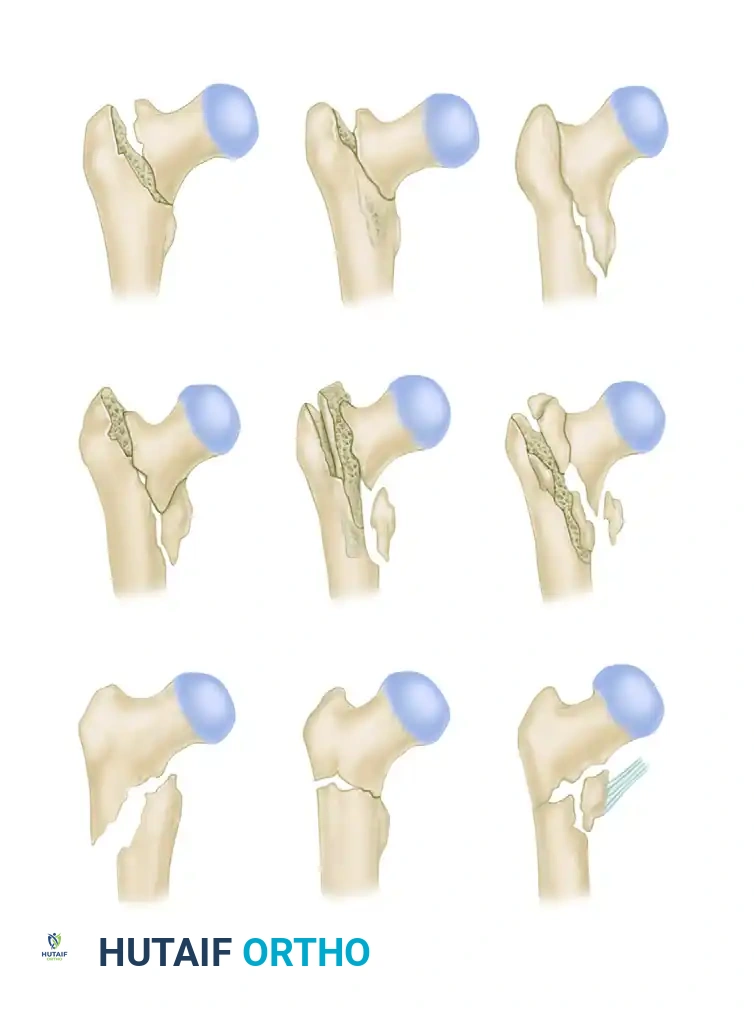
فهم طبيعة كسور الفخذ بين المدورين
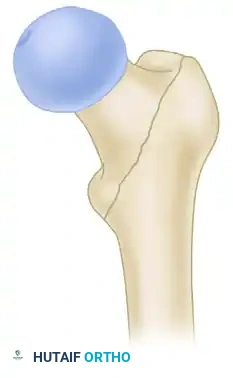
لفهم كيفية عمل المسمار الوركي الانزلاقي، يجب أولاً فهم طبيعة الكسر نفسه. تقع منطقة "بين المدورين" في الجزء العلوي من عظمة الفخذ، وهي منطقة غنية بالتروية الدموية مما يجعلها سريعة الالتئام إذا تم تثبيتها بشكل صحيح.
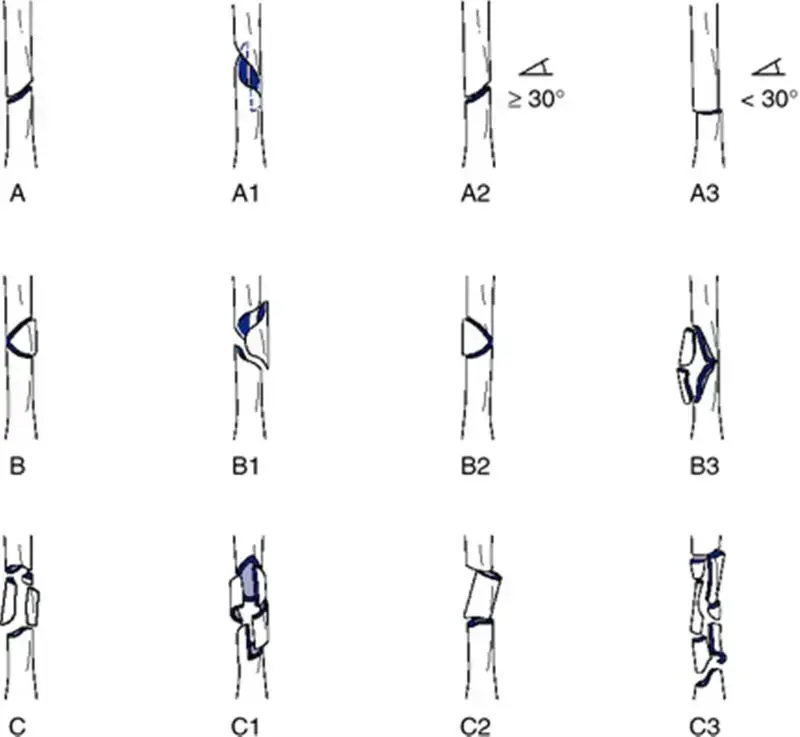
يتم تصنيف هذه الكسور بناءً على شكلها ومدى استقرارها بعد التثبيت، ويعتمد الجراحون على تصنيفات عالمية لتحديد نوع الشريحة أو المسمار الأنسب لكل مريض.
تصنيف الكسور حسب الاستقرار
تنقسم كسور بين المدورين بشكل عام إلى كسور مستقرة وكسور غير مستقرة، ويعتمد هذا التصنيف على سلامة القشرة العظمية الخلفية والداخلية، وكذلك الجدار الجانبي للعظم.

- الكسور البسيطة ثنائية الأجزاء تعتبر كسوراً مستقرة ومثالية للعلاج باستخدام المسمار الوركي الانزلاقي.
- الكسور المتعددة الشظايا مع تفتت في الجزء الخلفي الداخلي ولكن مع احتفاظ الجدار الجانبي بسلامته، يمكن علاجها أيضاً بهذه التقنية.
- الكسور العكسية أو الممتدة عبر القشرة الجانبية تعتبر كسوراً غير مستقرة وتتطلب غالباً تقنيات بديلة.
التصنيفات الطبية المتقدمة للكسور
يستخدم الأطباء تصنيفات تاريخية وحديثة لتقييم مدى تعقيد الكسر، مثل تصنيف بويد وغريفين، والذي يسلط الضوء على احتمالية عدم الاستقرار في بعض أنواع الكسور.
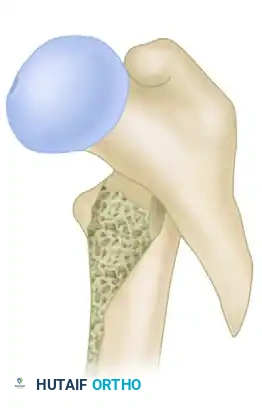
الكسور المستقرة تستجيب بشكل ممتاز للمسمار الانزلاقي، بينما الكسور التي تعاني من تفتت شديد في الجدار الجانبي قد تواجه معدلات فشل أعلى إذا تم استخدام الشرائح الجانبية، مما يستدعي استخدام مسامير نخاعية.
الأسباب وعوامل الخطر المؤدية لكسور الفخذ
لا تحدث كسور الفخذ من فراغ، بل هي غالباً نتيجة لتضافر عدة عوامل تجعل العظام أكثر عرضة للكسر حتى مع الإصابات البسيطة.
هشاشة العظام وضعف الكتلة العظمية
تعتبر هشاشة العظام السبب الأول والرئيسي لكسور الفخذ عند كبار السن. مع التقدم في العمر، تفقد العظام كثافتها وتصبح هشة وضعيفة، مما يجعل السقوط البسيط من مستوى الوقوف كافياً لإحداث كسر شديد في منطقة بين المدورين.
حوادث السقوط والصدمات
بالنسبة لكبار السن، فإن التعثر في المنزل، أو الانزلاق على أرضية مبللة، أو فقدان التوازن يمثل السبب المباشر للكسر. أما في الفئات العمرية الأصغر، فإن هذه الكسور غالباً ما تنتج عن صدمات عالية الطاقة مثل حوادث السيارات أو السقوط من ارتفاعات عالية.
عوامل الخطر الأخرى
تشمل العوامل التي تزيد من احتمالية التعرض لهذه الكسور ضعف الرؤية، واستخدام أدوية تسبب الدوار، والأمراض العصبية التي تؤثر على التوازن، وسوء التغذية ونقص فيتامين د والكالسيوم.
الأعراض وعلامات الإصابة بكسر الفخذ
عند حدوث كسر في منطقة بين المدورين، تظهر على المريض مجموعة من العلامات السريرية الواضحة التي تستدعي النقل الفوري إلى طوارئ المستشفى.
الألم الشديد والعجز عن الحركة
يشعر المريض بألم حاد ومفاجئ في منطقة الورك أو أعلى الفخذ فور السقوط. يصاحب هذا الألم عدم قدرة تامة على تحمل الوزن على الساق المصابة أو حتى تحريكها بشكل إرادي.
التغيرات الشكلية في الساق المصابة
من العلامات الكلاسيكية لكسر الفخذ أن تبدو الساق المصابة أقصر من الساق السليمة. بالإضافة إلى ذلك، تميل القدم والساق بأكملها إلى الدوران نحو الخارج بشكل غير طبيعي نتيجة لشد العضلات المحيطة بالكسر.
التشخيص والتحضير للعملية الجراحية
التشخيص الدقيق والتخطيط المسبق للعملية هما مفتاح النجاح. يبدأ الطبيب بتقييم الحالة العامة للمريض، خاصة وأن معظم المصابين هم من كبار السن الذين قد يعانون من أمراض مزمنة أخرى.
الفحص الإشعاعي الدقيق
يتم إجراء صور أشعة سينية (X-rays) للحوض ومفصل الورك من زوايا متعددة لتحديد نوع الكسر بدقة. في بعض الحالات المعقدة، قد يطلب الطبيب تصويراً مقطعياً (CT Scan) للحصول على رؤية ثلاثية الأبعاد للكسر وتفتت العظام.
وضعية المريض على طاولة العمليات
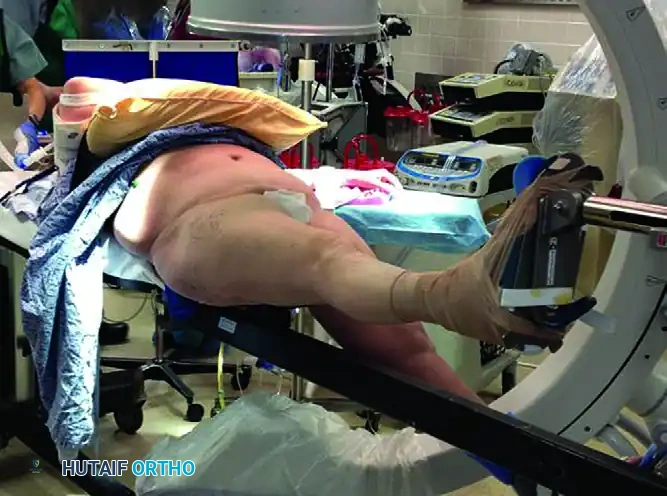
التحضير الدقيق داخل غرفة العمليات يضمن سير الجراحة بسلاسة. يتم نقل المريض بعد التخدير (سواء كان تخديراً نصفياً أو كلياً) إلى طاولة عمليات خاصة تُعرف بـ "طاولة الكسور".
تسمح هذه الطاولة للطبيب بشد الساق المكسورة وإعادتها إلى طولها الطبيعي. يتم وضع الساق السليمة بعيداً عن مجال التصوير، بينما يتم استخدام جهاز الأشعة السينية المتحرك (C-arm) للحصول على صور مباشرة ومستمرة للعظم أثناء العملية.
كيفية إجراء عملية المسمار الوركي الانزلاقي
العملية الجراحية هي عبارة عن سلسلة من الخطوات الهندسية الدقيقة التي تهدف إلى إعادة العظم لوضعه الطبيعي وتثبيته بقوة.
إرجاع الكسر إلى وضعه الطبيعي
قبل إجراء أي شق جراحي، يجب على الطبيب التأكد من عودة العظم المكسور إلى مكانه الصحيح (الرد المغلق). يتم ذلك عن طريق سحب الساق وتدويرها للداخل لتصحيح التشوه. لا يبدأ الجراح العملية إلا بعد التأكد من صحة وضعية العظم عبر شاشة الأشعة.
في حالات الكسور الناتجة عن حوادث قوية أو الكسور المعقدة، قد يصعب إرجاع الكسر مغلقاً.
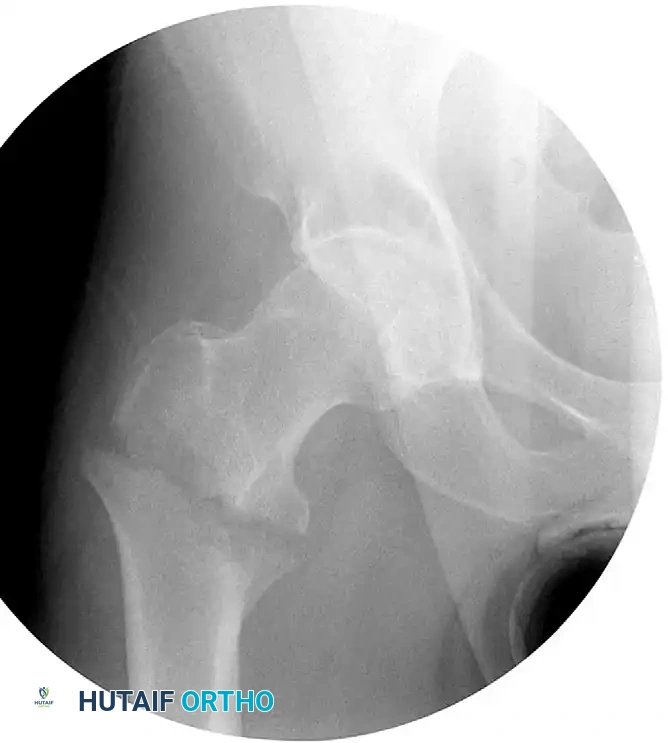
في هذه الحالات، قد يضطر الجراح لعمل شق صغير واستخدام أدوات خاصة لدفع العظام إلى مكانها، أو إجراء "رد مفتوح" لضمان المحاذاة التشريحية الدقيقة.
الشق الجراحي والوصول للعظم
يقوم الجراح بعمل شق طولي على الجانب الخارجي للفخذ. يتم إبعاد العضلات بلطف للوصول إلى السطح الخارجي لعظمة الفخذ حيث سيتم تثبيت الشريحة المعدنية.
خطوات التثبيت الدقيقة
تتطلب مرحلة التثبيت وعياً مكانياً دقيقاً من الجراح لضمان الاستقرار الميكانيكي الحيوي للكسر.
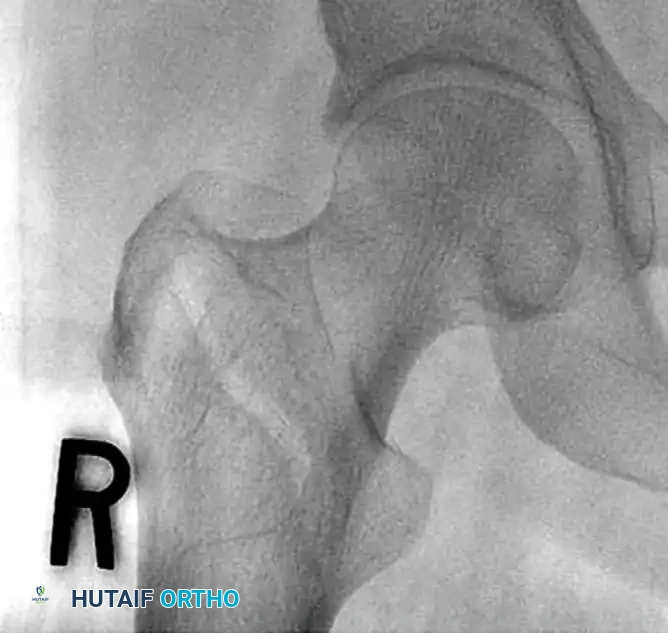
إدخال السلك الدليلي
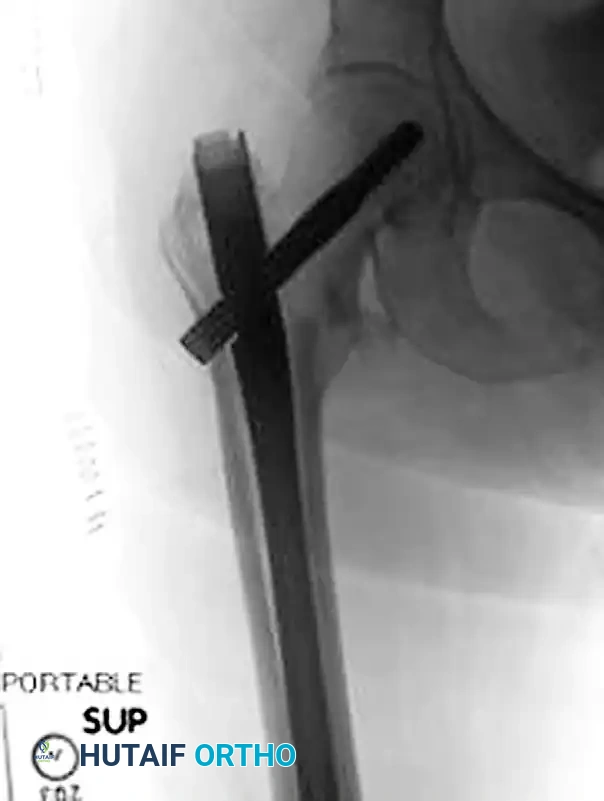
يتم استخدام دليل بزاوية محددة (غالباً 135 درجة) لوضع سلك معدني رفيع يمر عبر عنق عظمة الفخذ وصولاً إلى منتصف رأس العظمة. يتم التأكد من وضعية هذا السلك بدقة متناهية عبر الأشعة السينية.
الحفر والقياس
يتم قياس طول السلك لمعرفة طول المسمار المطلوب. ثم يتم استخدام أداة حفر خاصة لتوسيع المسار داخل العظم ليناسب حجم المسمار الانزلاقي العريض.
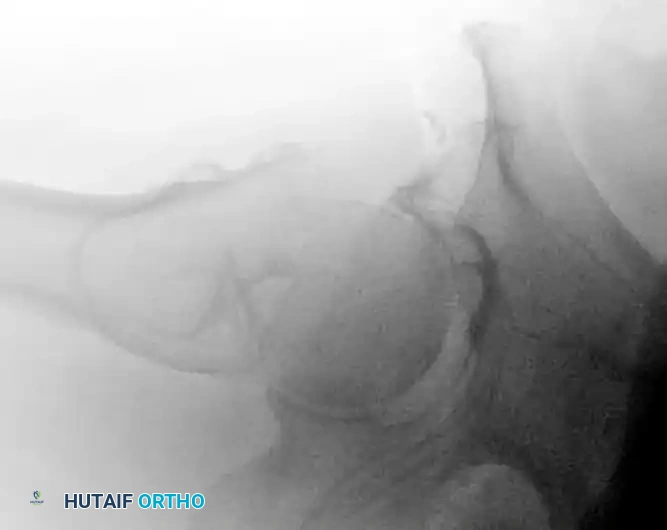
إدخال المسمار الانزلاقي
يتم إدخال مسمار سميك ذو أسنان عريضة (Lag Screw) داخل رأس عظمة الفخذ. هذا المسمار مصمم بحيث يمكنه الانزلاق داخل أسطوانة الشريحة التي سيتم تركيبها لاحقاً.
تركيب الشريحة الجانبية والضغط
يتم إدخال الشريحة المعدنية بحيث تنزلق أسطوانتها فوق المسمار الذي تم وضعه مسبقاً، وتستقر الشريحة على الجانب الخارجي لعظمة الفخذ.
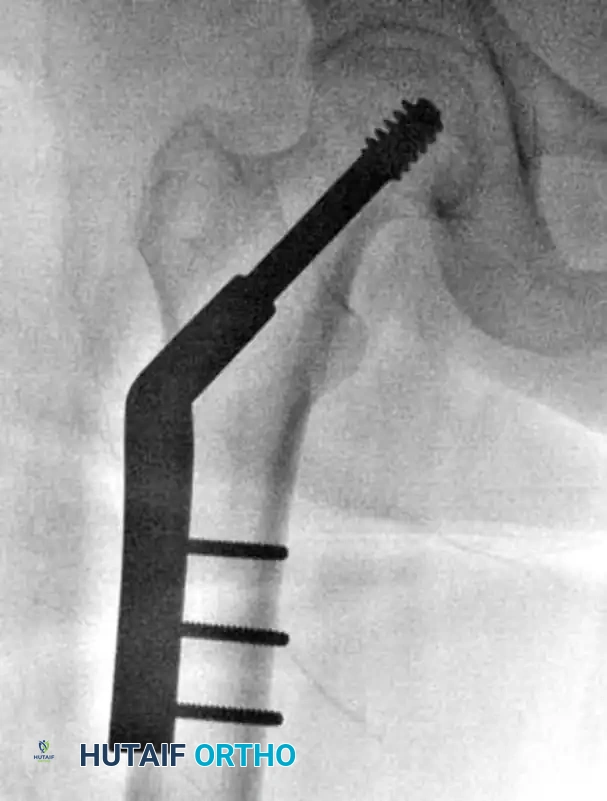
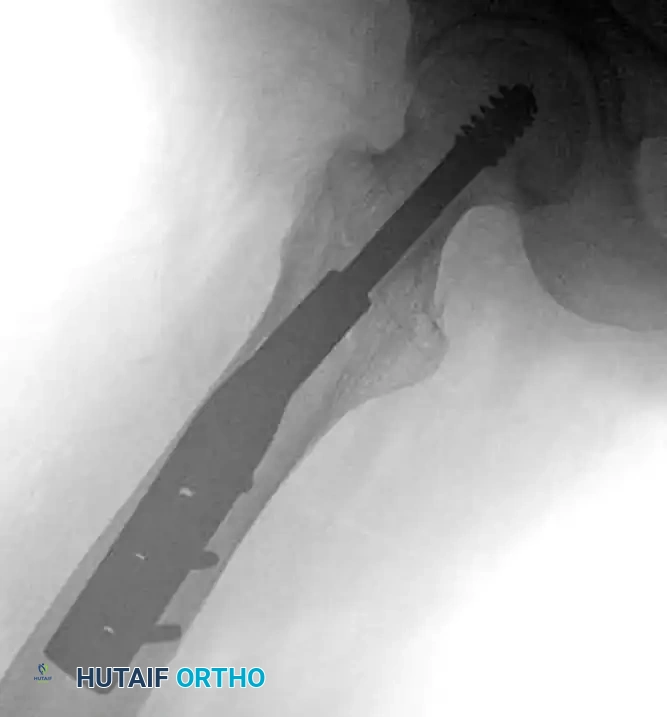
أخيراً، يتم تثبيت هذه الشريحة في عظمة الفخذ باستخدام عدة مسامير قشرية أصغر حجماً. عند تحرير الشد عن الساق، يسمح النظام للمسمار الكبير بالانزلاق قليلاً داخل الشريحة، مما يولد ضغطاً مفيداً على موقع الكسر يساعد على التئامه بقوة.
الميكانيكا الحيوية لنجاح العملية
لضمان عدم فشل الجراحة، يراعي الجراحون مبادئ هندسية دقيقة داخل جسم الإنسان.
مسافة قمة المسمار
تعتبر الوضعية الصحيحة للمسمار داخل رأس الفخذ هي العامل الأهم الذي يتحكم فيه الجراح لمنع فشل الزرعة (مثل اختراق المسمار للمفصل). يتم حساب مسافة معينة في الأشعة تسمى (Tip-Apex Distance). كلما كانت هذه المسافة أقل (المسمار في المنتصف تماماً)، قلت نسبة حدوث أي مضاعفات بشكل كبير.
سلامة الجدار الجانبي للعظم
يعمل الجدار الجانبي لعظمة الفخذ كداعم أساسي يمنع انهيار الكسر. إذا كان هذا الجدار مفتتاً أو تضرر أثناء العملية، فإن الاعتماد على المسمار الانزلاقي وحده قد لا يكون كافياً، وهنا يتجه الأطباء لاستخدام البدائل الجراحية.
البدائل الجراحية للمسمار الوركي الانزلاقي
في بعض الحالات، قد لا يكون المسمار الوركي الانزلاقي ذو الشريحة الجانبية هو الخيار الأمثل، ويتم اللجوء إلى تقنيات أخرى تناسب طبيعة الكسر وحالة المريض.
المسامير النخاعية
الكسور غير المستقرة، أو تلك التي يمتد فيها الكسر بشكل عكسي، أو التي تعاني من تفتت شديد، يتم علاجها بشكل أفضل باستخدام المسامير النخاعية (مثل مسمار جاما).
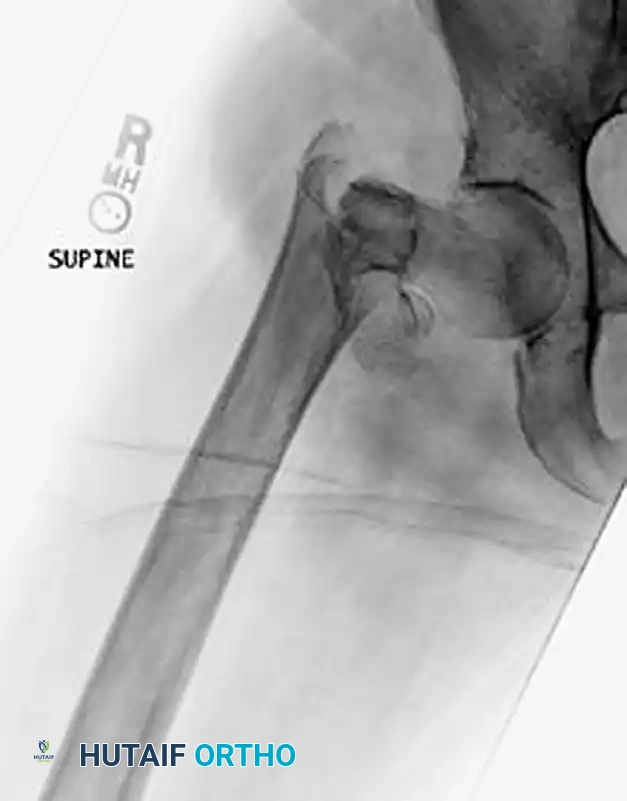
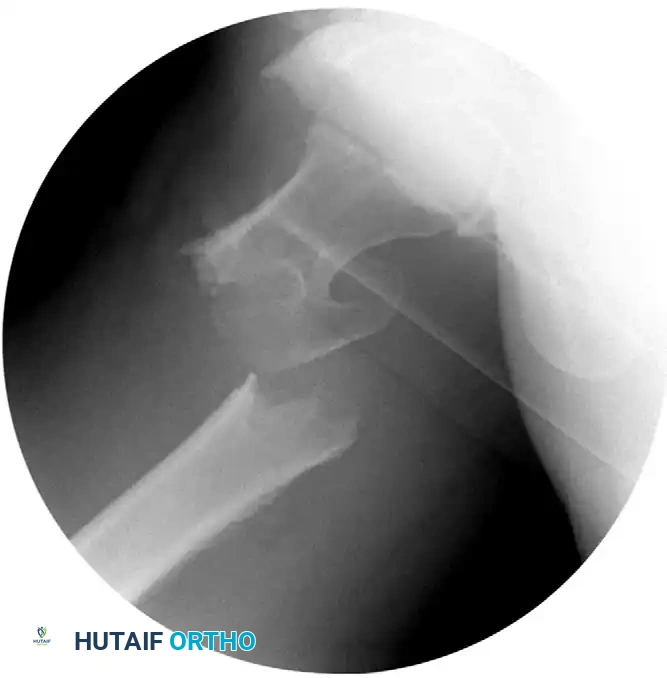
يتم إدخال هذا المسمار داخل تجويف العظم نفسه (نخاع العظم) بدلاً من تثبيت شريحة على السطح الخارجي. يوفر هذا النظام ميكانيكا حيوية أقوى، ويتطلب شقوقاً جراحية أصغر، ويعمل كدعامة داخلية تمنع انهيار العظم حتى لو كان الجدار الجانبي ضعيفاً.
المفاصل الصناعية
في حالات نادرة، مثل وجود خشونة متقدمة جداً في مفصل الورك قبل حدوث الكسر، أو في حالات التفتت الشديد جداً لدى كبار السن المصابين بهشاشة عظام مفرطة حيث يُتوقع فشل أي تثبيت معدني، قد يقرر الجراح استبدال المفصل.
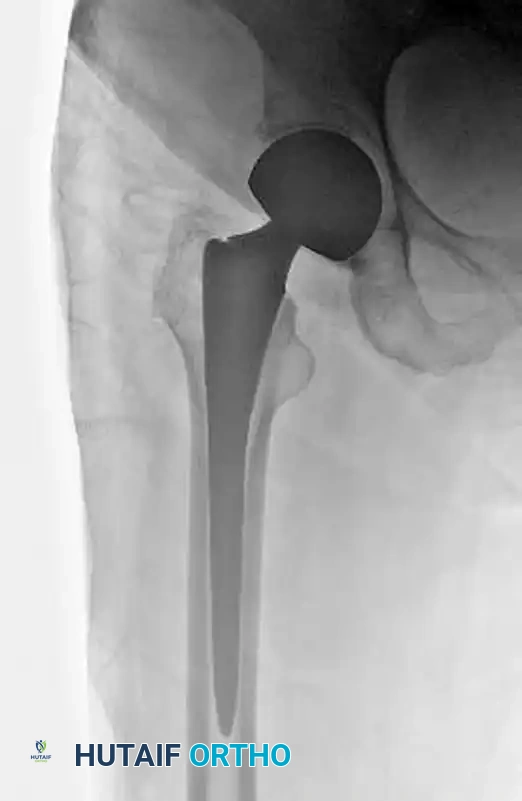
إجراء تغيير مفصل الورك النصفي أو الكلي يسمح للمريض بتحميل وزنه بالكامل والمشي فوراً بعد العملية، ولكنه يحمل مخاطر أعلى قليلاً من حيث احتمالية الخلع أو العدوى مقارنة بتثبيت الكسر.
التعافي وإعادة التأهيل بعد جراحة كسر الفخذ
بما أن المسمار الوركي الانزلاقي يُستخدم أساساً للكسور المستقرة، فإن برنامج التعافي بعد العملية يكون نشطاً وسريعاً.
الحركة وتحميل الوزن
يُسمح للمرضى عادةً بالبدء في تحمل الوزن على الساق المصابة (حسب قدرتهم على تحمل الألم) فوراً بعد العملية أو في اليوم التالي. إن الطبيعة الانزلاقية للمسمار تعتمد في الواقع على هذا التحميل الفسيولوجي للوزن لضغط الكسر وتعزيز استقراره.
العلاج الطبيعي وأهميته
النهوض المبكر من السرير بمساعدة أخصائي العلاج الطبيعي يعتبر أمراً حيوياً لإنقاذ حياة المريض المسن. فهو يمنع حدوث الجلطات الدموية في الساقين (DVT)، ويقلل من خطر الإصابة بالانسداد الرئوي، والالتهاب الرئوي، وتقرحات الفراش. سيتم تدريب المريض على استخدام المشاية (الووكر) في الأسابيع الأولى.
المتابعة الطبية بعد الخروج من المستشفى
يجب على المريض الالتزام بزيارات المتابعة في العيادة. يتم إجراء صور أشعة سينية دورية (عادة عند أسبوعين، و6 أسابيع، و3 أشهر) لمراقبة انزلاق المسمار الطبيعي، والتأكد من التئام العظم، والتأكد من عدم وجود أي مضاعفات.
الأسئلة الشائعة حول المسمار الوركي الانزلاقي
ما هو المسمار الوركي الانزلاقي وكيف يعمل
المسمار الوركي الانزلاقي هو نظام تثبيت معدني يتكون من مسمار سميك يُزرع في رأس عظمة الفخذ وشريحة تُثبت على الساق. يعمل المسمار على الانزلاق داخل الشريحة عند وقوف المريض، مما يضغط حواف الكسر معاً ويحفز العظم على الالتئام بسرعة.
مدة التعافي بعد العملية
تختلف مدة التعافي من مريض لآخر بناءً على العمر والصحة العامة. يلتئم العظم عادة خلال 8 إلى 12 أسبوعاً، ولكن المريض يبدأ في المشي بمساعدة المشاية في اليوم التالي للعملية. العودة للأنشطة الطبيعية بالكامل قد تستغرق من 3 إلى 6 أشهر.
متى يمكنني المشي بدون مساعدة
معظم المرضى يحتاجون إلى استخدام مشاية أو عكازين لمدة تتراوح بين 4 إلى 6 أسابيع بعد الجراحة. يتم التخلي عن هذه المساعدات تدريجياً بناءً على توجيهات الطبيب وأخصائي العلاج الطبيعي عندما يصبح العظم قوياً بما يكفي وتستعيد العضلات قوتها.
هل هناك ألم شديد بعد الجراحة
من الطبيعي الشعور بألم بعد أي تدخل جراحي، ولكن يتم السيطرة عليه بفعالية باستخدام الأدوية المسكنة التي يصفها الطبيب. الألم الجراحي يقل تدريجياً ويكون أخف بكثير من الألم الذي كان يسببه الكسر قبل العملية.
هل يجب إزالة المسمار والشريحة بعد التئام الكسر
في الغالبية العظمى من الحالات، تُترك الشريحة والمسمار في الجسم مدى الحياة ولا يتم إزالتها إلا إذا تسببت في تهيج موضعي، أو ألم مستمر، أو في حالة حدوث التهاب، وهو أمر نادر الحدوث.
نسبة نجاح عملية المسمار الانزلاقي
تعتبر هذه العملية من أكثر جراحات العظام نجاحاً وموثوقية، خاصة للكسور المستقرة. تتجاوز نسبة النجاح 90% إذا تم إجراؤها بشكل صحيح وتلقى المريض تأهيلاً بدنياً مناسباً بعد العملية.
المضاعفات المحتملة لهذه الجراحة
مثل أي جراحة، هناك مخاطر محتملة تشمل النزيف، العدوى، جلطات الدم، أو فشل تثبيت الكسر (مثل تحرك المسمار من مكانه أو عدم التئام العظم). المتابعة الدقيقة والالتزام بتعليمات الطبيب يقلل من هذه المخاطر بشكل كبير.
الفرق بين المسمار الانزلاقي والمسمار النخاعي
المسمار الانزلاقي يتكون من شريحة تُثبت على السطح الخارجي للعظم، ويُفضل للكسور المستقرة. أما المسمار النخاعي فيُزرع داخل تجويف العظم نفسه، ويُستخدم غالباً للكسور غير المستقرة أو المعقدة لأنه يوفر دعماً ميكانيكياً أقوى من الداخل.
كيفية العناية بالجرح في المنزل
يجب الحفاظ على الجرح نظيفاً وجافاً. سيقوم الطبيب بتغيير الضمادات وتحديد موعد لإزالة الغرز (عادة بعد 14 يوماً). يجب إبلاغ الطبيب فوراً إذا ظهرت علامات التهاب مثل الاحمرار الشديد، التورم، أو خروج إفرازات من الجرح.
دور التغذية في التئام الكسر
التغذية السليمة تلعب دوراً محورياً في تسريع التئام العظام. يُنصح المرضى بتناول وجبات غنية بالكالسيوم، وفيتامين د، والبروتينات. في بعض الحالات، قد يصف الطبيب مكملات غذائية وأدوية لعلاج هشاشة العظام لمنع حدوث كسور مستقبلية.
آلام الورك المبرحة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وخبرة استثنائية في جراحات استبدال مفصل الورك والمراجعة المعقدة.
مواضيع أخرى قد تهمك