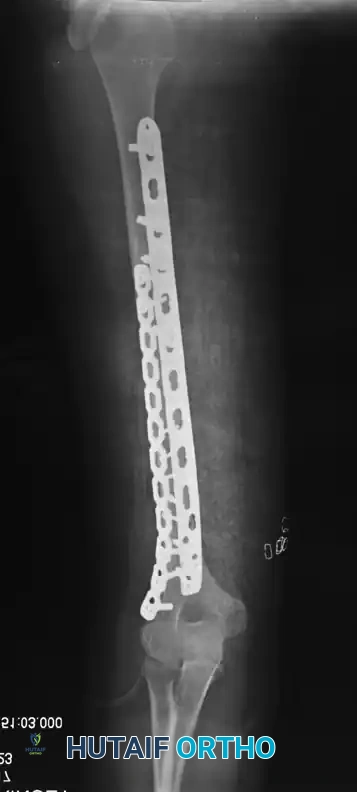
علاج كسر عظم العضد بالمسمار النخاعي الأمامي: دليل شامل للمرضى مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
كسر عظم العضد هو إصابة شائعة، وعلاجه بالمسمار النخاعي الأمامي هو إجراء جراحي فعال لتثبيت الكسر داخليًا، مما يساهم في الشفاء السريع واستعادة وظيفة الذراع. يتميز بكونه طفيف التوغل ويحافظ على إمداد الدم، ويقدم الأستاذ الدكتور محمد هطيف هذه الجراحة بخبرة عالية.
الخلاصة الطبية السريعة: يُعد كسر عظم العضد (Humerus Fracture) من الإصابات الشائعة والمعقدة في جراحة العظام، ويتطلب تدخلاً دقيقاً لضمان عودة الوظيفة الكاملة للذراع. يُعتبر العلاج باستخدام "المسمار النخاعي الأمامي" (Antegrade Intramedullary Nailing) ثورة في عالم جراحة العظام، حيث يوفر تثبيتاً داخلياً قوياً بتقنية طفيفة التوغل تحافظ على التروية الدموية الحيوية للعظم، مما يسرع من عملية الالتئام. يقدم الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل بجامعة صنعاء، هذا الإجراء الجراحي المتقدم بخبرة تتجاوز العشرين عاماً، مستخدماً أحدث التقنيات لضمان أعلى نسب النجاح وأقل نسب المضاعفات لمرضاه في اليمن.

مقدمة شاملة عن كسر عظم العضد: الفهم العميق للإصابة
مرحباً بكم، أيها المرضى الكرام والباحثون عن المعرفة الطبية الموثوقة، في هذا الدليل المرجعي الشامل. يضع الأستاذ الدكتور محمد هطيف، الاستشاري الأول وأحد أبرز خبراء جراحة العظام في صنعاء واليمن، بين أيديكم خلاصة خبرته الطويلة لتوضيح كل ما يتعلق بكسور عظم العضد وعلاجها. اليوم، نغوص في تفاصيل إصابة مؤلمة ومقيدة للحركة: كسر عظم العضد، وكيفية التغلب عليها باستخدام أحدث التقنيات الجراحية العالمية وهي "التثبيت بالمسمار النخاعي الأمامي".
عظم العضد هو العظم الطويل والوحيد في ذراعك العلوية، وهو يمثل الدعامة الأساسية التي تربط مفصل الكتف المعقد بمفصل الكوع. إن كسور هذا العظم الحساس لا تشكل فقط جزءاً كبيراً من إصابات الطرف العلوي التي تستقبلها أقسام الطوارئ، بل إنها تؤثر بشكل جذري ومباشر على استقلالية المريض وقدرته على أداء أبسط المهام اليومية، مثل تناول الطعام، ارتداء الملابس، أو حتى العناية الشخصية.
تحدث هذه الكسور نتيجة آليات مختلفة تماماً باختلاف الفئة العمرية؛ ففي فئة الشباب، غالباً ما تكون ضريبة لحوادث عالية الطاقة (High-energy trauma) مثل حوادث السير المروعة أو الإصابات الرياضية العنيفة. أما لدى كبار السن، فإن مجرد سقوط بسيط على أرض مستوية قد يكون كافياً لإحداث كسر معقد، وذلك بسبب الهشاشة العظمية (Osteoporosis) التي تضعف البنية الداخلية للعظم.
يهدف هذا الدليل الطبي الموسع إلى إزالة الغموض عن هذه الحالة الطبية، وتبسيط المصطلحات الجراحية المعقدة، وتقديم خريطة طريق واضحة للشفاء، تماماً كما لو كنتم تجلسون في عيادة الأستاذ الدكتور محمد هطيف وتستمعون لشرحه الوافي. سنتناول التشريح الدقيق، الأسباب، الأعراض، المقارنة بين العلاج التحفظي والجراحي، وخطوات جراحة المسمار النخاعي بالتفصيل، وصولاً إلى برامج التأهيل المتقدمة.
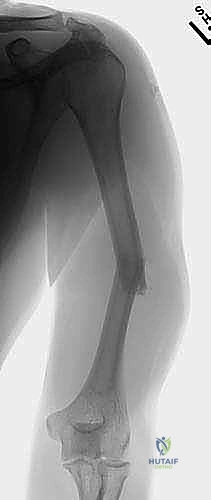
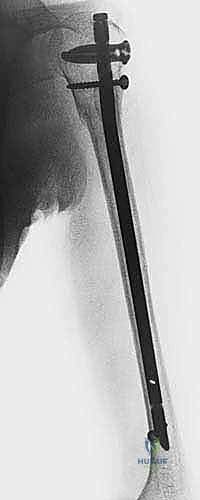
التشريح الدقيق لعظم العضد: خريطة الجراح للنجاح
لا يمكن لأي جراح عظام تحقيق نتائج ممتازة دون فهم عميق للتشريح الميكروسكوبي والهندسي للعظم. عظم العضد ليس مجرد أسطوانة عظمية صلبة، بل هو هيكل حيوي معقد، محاط بشبكة من العضلات القوية، الأوعية الدموية النابضة، والأعصاب الحساسة. هذا الغلاف العضلي الغني بالتروية الدموية هو سلاح ذو حدين؛ فهو من ناحية يساعد على سرعة التئام الكسور إذا تم الحفاظ عليه، ومن ناحية أخرى يتطلب حذراً جراحياً فائقاً لعدم إتلافه.
الخصائص الهندسية للقناة النخاعية (Medullary Canal)
يتم إدخال المسمار النخاعي داخل تجويف العظم، ولذلك فإن فهم شكل هذا التجويف أمر بالغ الأهمية:
* نهاية القناة النخاعية: على عكس عظام الأطراف السفلية (مثل عظم الفخذ أو القصبة)، فإن القناة النخاعية لعظم العضد لا تمتد بشكل مجوف حتى النهاية السفلية للمفصل، بل تنتهي فجأة عند منطقة تُعرف باسم "المشاشة" (Metaphysis) فوق مفصل الكوع بقليل. هذا يتطلب قياسات دقيقة جداً لطول المسمار المستخدم.
* البرزخ العظمي (Isthmus): هو الجزء الأضيق من القناة النخاعية، ويقع عادة في نقطة الانتقال بين الثلث الأوسط والثلث السفلي من عظم العضد. هذا التضيق يحدد الحد الأقصى لسمك (قطر) المسمار الذي يمكن إدخاله بأمان دون التسبب في كسر العظم أثناء الجراحة.
* الشكل القمعي المتغير: الثلثان العلويان من قناة العضد يتميزان بشكل أسطواني وواسع نسبياً، لكن القناة تتضيق بشكل حاد وسريع في الثلث السفلي لتصبح صلبة جداً. هذا التباين الهندسي يجعل تحقيق "التثبيت التداخلي" (Interference fit) - أي أن يثبت المسمار نفسه بمجرد حشره في العظم - أمراً شبه مستحيل. لذلك، أصبح استخدام "البراغي القابلة للقفل" (Locking Screws) في أعلى وأسفل المسمار هو المعيار الذهبي العالمي الذي يطبقه الأستاذ الدكتور محمد هطيف لضمان عدم دوران العظم أو تحركه بعد الجراحة.
الأوعية الدموية والأعصاب المحيطة: حقل ألغام جراحي
تعتبر المنطقة المحيطة بعظم العضد من أكثر المناطق تعقيداً في جسم الإنسان لاحتوائها على أعصاب رئيسية تتحكم في حركة وإحساس الذراع واليد بالكامل. خبرة الجراح ومهارته في التشريح المجهري (Microsurgery) تلعب دوراً حاسماً هنا:
- العصب الإبطي (Axillary Nerve): هذا العصب الحيوي يلتف حول عنق العضد الجراحي في الأعلى. وظيفته الأساسية هي تغذية العضلة الدالية (Deltoid) التي تسمح لك برفع ذراعك. أثناء إدخال المسمار من أعلى الكتف (النهج الأمامي)، يكون هذا العصب في خطر. يطبق الدكتور هطيف تقنية دقيقة حيث لا يتجاوز الشق الجراحي في العضلة الدالية 4 إلى 5 سنتيمترات من حافة عظم الكتف (الأخرم)، مما يضمن حماية العصب بنسبة 100%.
- العصب الكعبري (Radial Nerve): يُعد هذا العصب "الكابوس" الأكبر في جراحات العضد. فهو يلتف بشكل حلزوني حول الجزء الخلفي من منتصف عظم العضد، ملامساً العظم مباشرة في منطقة تُسمى "الثلم الحلزوني"، ثم يخترق الحاجز العضلي ليظهر في الجزء الأمامي للثلث السفلي. العصب الكعبري مسؤول عن رفع الرسغ والأصابع. أي إصابة له تؤدي إلى حالة تُعرف بـ "تدلي الرسغ" (Wrist Drop). تحدث الإصابة عادة إما وقت الحادث نفسه، أو أثناء محاولة رد الكسر بعنف، أو عند إدخال البراغي السفلية للمسمار. بفضل الخبرة الطويلة، يستخدم الدكتور هطيف تقنيات الرد اللطيف وأجهزة الأشعة التداخلية (Fluoroscopy) لتحديد مسار العصب وتجنبه تماماً.
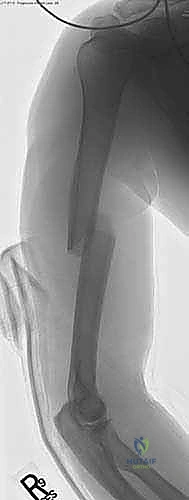
الأسباب الجذرية وعوامل الخطر لكسور عظم العضد
كسور عظم العضد لا تميز بين الأعمار، ولكن آليات حدوثها تختلف بشكل جذري بناءً على جودة العظام ونمط الحياة. تنقسم الأسباب الرئيسية إلى مسارين أساسيين:
1. الصدمات عالية الطاقة (في فئة الشباب 18 - 40 عاماً):
في هذه الفئة، تكون العظام في ذروة قوتها وكثافتها. لذلك، يتطلب كسرها قوة هائلة. تشمل الأسباب الشائعة:
* حوادث السيارات والدراجات النارية (التصادم المباشر).
* السقوط من ارتفاعات شاهقة (مثل عمال البناء أو متسلقي الجبال).
* الإصابات الرياضية العنيفة (مثل التزلج، الفروسية، أو الفنون القتالية).
* حوادث الأسلحة النارية أو الانفجارات (وهي حالات تتطلب تعاملاً خاصاً مع الأنسجة المتهتكة).
2. الصدمات منخفضة الطاقة (في فئة كبار السن 60+ عاماً):
مع التقدم في العمر، خاصة لدى النساء بعد انقطاع الطمث، تنخفض كثافة العظام وتصاب بالهشاشة. في هذه الحالة، يمكن لأبسط الحوادث أن تسبب كسوراً معقدة:
* التعثر والسقوط في المنزل على ذراع ممتدة (محاولة تفادي السقوط).
* الالتواء المفاجئ للذراع.
* الكسور المرضية (Pathological Fractures): وتحدث نتيجة وجود ورم حميد أو خبيث في العظم أدى إلى تآكله وإضعافه، مما يجعله ينكسر دون أي صدمة تذكر.
التصنيف الدولي لكسور عظم العضد (AO/ASIF Classification)
لضمان لغة طبية موحدة وتحديد خطة العلاج الأمثل، يعتمد الأستاذ الدكتور محمد هطيف على التصنيف العالمي (AO)، والذي يقسم كسور منتصف العضد إلى:
* النوع A (الكسور البسيطة): كسر عرضي أو مائل أو حلزوني بخط كسر واحد، حيث لا يزال هناك تلامس جيد بين طرفي العظم.
* النوع B (الكسور الإسفينية/الفراشة): كسر يحتوي على قطعة عظمية ثالثة (تشبه الفراشة)، ولكن لا يزال هناك بعض التلامس المباشر بين القطعتين الرئيسيتين بعد الرد.
* النوع C (الكسور المفتتة/المعقدة): كسر يحتوي على شظايا عظمية متعددة، ولا يوجد أي تلامس بين القطعة العلوية والسفلية للعظم. هذا النوع هو الأكثر تعقيداً ويستفيد بشكل هائل من تقنية المسمار النخاعي.
الأعراض السريرية والتشخيص الدقيق
عند حدوث كسر في عظم العضد، تكون الأعراض فورية ودراماتيكية. كطبيب متمرس، يقوم الدكتور محمد هطيف بتقييم شامل يبدأ بمجرد دخول المريض إلى العيادة أو قسم الطوارئ.
الأعراض الشائعة تشمل:
* ألم مبرح وحاد: يزداد بشكل لا يطاق مع أي محاولة لتحريك الذراع أو الكتف.
* تشوه مرئي (Deformity): قد تبدو الذراع أقصر من الطبيعي، أو ملتوية بزاوية غير طبيعية.
* تورم وكدمات (Swelling & Ecchymosis): يظهر تورم سريع في الذراع، وقد تمتد الكدمات الزرقاء أو البنفسجية لتشمل الكوع وحتى جدار الصدر.
* فقدان الوظيفة: عدم القدرة تماماً على رفع الذراع أو استخدامها.
* صوت فرقعة (Crepitus): الإحساس أو سماع احتكاك نهايات العظم المكسور ببعضها عند الحركة.
الفحص العصبي الوعائي (الخطوة الأهم)
قبل النظر إلى الأشعة، يقوم الدكتور هطيف بإجراء فحص دقيق للأعصاب والأوعية الدموية في اليد. هل يستطيع المريض رفع رسغه؟ هل يشعر بلمسات خفيفة على ظهر يده؟ هل نبض الشريان الكعبري قوي؟ هذا الفحص يحدد ما إذا كان العصب الكعبري قد تضرر وقت الحادث، وهو ما يغير خطة العلاج بالكامل.
التصوير الطبي المتقدم
- الأشعة السينية التقليدية (X-rays): يتم أخذ صور من زاويتين مختلفتين (أمامي خلفي، وجانبي) للذراع بالكامل، متضمنة مفصلي الكتف والكوع للتأكد من عدم وجود كسور مصاحبة.
- الأشعة المقطعية (CT Scan): يطلبها الدكتور هطيف في حالات الكسور المفتتة جداً، أو إذا كان الكسر يمتد إلى داخل مفصل الكتف أو الكوع، للحصول على رؤية ثلاثية الأبعاد تساعد في التخطيط الجراحي الدقيق.
خيارات العلاج: التحفظي مقابل التدخل الجراحي
تاريخياً، كانت معظم كسور عظم العضد تُعالج تحفظياً (بدون جراحة)، نظراً لقدرة هذا العظم العالية على الالتئام وتسامحه مع بعض درجات الاعوجاج (حتى 20 درجة من الميلان الأمامي لا تؤثر على الوظيفة). ومع ذلك، مع تطور التكنولوجيا الجراحية وزيادة متطلبات المرضى للعودة السريعة لحياتهم الطبيعية، تغيرت المفاهيم الطبية.
1. العلاج التحفظي (الغير جراحي)
يتم استخدام جبيرة على شكل حرف U (U-Slab) في الأسبوعين الأولين لتقليل الألم والتورم، يتبعها استخدام دعامة وظيفية بلاستيكية (Sarmiento Brace) تعتمد على ضغط العضلات المحيطة لتقويم العظم.
* مميزاته: تجنب مخاطر الجراحة والتخدير، لا يوجد خطر للعدوى الجراحية.
* عيوبه: فترة علاج طويلة جداً (قد تصل لـ 3-4 أشهر)، إزعاج شديد للمريض بسبب الجبيرة، تيبس في مفصلي الكتف والكوع، احتمالية عدم التئام الكسر (Non-union) تصل إلى 15%، وصعوبة الحفاظ على نظافة الجسم.
2. التدخل الجراحي
متى يقرر الأستاذ الدكتور محمد هطيف أن الجراحة هي الحل الحتمي؟
* الكسور المفتوحة (حيث يبرز العظم من الجلد).
* الإصابات المتعددة (مريض يعاني من كسور في أطراف أخرى ويحتاج لاستخدام ذراعيه للتحرك بعكازات).
* الكسور المرضية (بسبب الأورام).
* فشل العلاج التحفظي (عدم التئام العظم بعد مرور 3 أشهر).
* الكسور التي يرافقها تلف في الأوعية الدموية يتطلب إصلاحاً جراحياً.
* الكسور المفتتة جداً (النوع C) التي لا يمكن تثبيتها بالجبيرة.
جدول مقارنة: الشرائح والمسامير (Plating) مقابل المسمار النخاعي (Nailing)
عند اتخاذ قرار الجراحة، يوجد خياران رئيسيان. يوضح الجدول التالي لماذا يُفضل المسمار النخاعي في كثير من الحالات:
| وجه المقارنة | التثبيت بالشرائح والمسامير (Plates & Screws) | التثبيت بالمسمار النخاعي (Intramedullary Nail) |
|---|---|---|
| حجم الشق الجراحي | شق جراحي طويل يمتد على طول الذراع. | شقوق صغيرة جداً (طفيف التوغل) في الكتف والذراع. |
| التروية الدموية للعظم | يتطلب تجريد العظم من السمحاق (الغشاء المغذي) لتثبيت الشريحة، مما قد يؤخر الالتئام. | يحافظ تماماً على السمحاق والأنسجة المحيطة، مما يسرع من التئام الكسر بيولوجياً. |
| الميكانيكا الحيوية | نظام "حامل للعبء" (Load-bearing)، قد تنكسر الشريحة إذا تأخر الالتئام. | نظام "مشارك للعبء" (Load-sharing)، يسمح بنقل الضغط الطبيعي للعظم مما يحفز بناء عظم جديد. |
| مخاطر العصب الكعبري | خطر أعلى لإصابة العصب أثناء التشريح المفتوح الواسع. | خطر أقل بكثير، حيث يتم إدخال المسمار من داخل القناة العظمية بعيداً عن العصب الخارجي. |
| وقت الجراحة وفقدان الدم | وقت أطول، نزيف أكثر. | وقت أقصر بكثير، نزيف شبه معدوم. |
| الندبات التجميلية | ندبة طويلة وواضحة. | ندبات صغيرة جداً تكاد لا تُرى. |
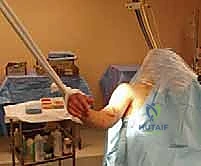
التثبيت بالمسمار النخاعي الأمامي: المعيار الذهبي الحديث
يُعد "المسمار النخاعي الأمامي" (Antegrade Nailing) - أي الذي يتم إدخاله من جهة الكتف نزولاً نحو الكوع - قمة التطور في علاج كسور منتصف وأعلى عظم العضد. تعتمد هذه التقنية على مبدأ "التثبيت البيولوجي" (Biological Osteosynthesis). بدلاً من فتح الذراع بالكامل لترتيب قطع العظم بدقة هندسية (مما يقتل التروية الدموية)، يتم إدخال سيخ معدني قوي (مصنوع من التيتانيوم المتوافق حيوياً) داخل تجويف العظم ليعمل كدعامة داخلية، مع ترك الكسر المفتت في بيئته الدموية الطبيعية الغنية بالخلايا الجذعية لتلتئم بسرعة.
لماذا يختار الدكتور محمد هطيف التقنية الأمامية (Antegrade)؟
- سهولة الوصول الجراحي من أعلى الكتف.
- مناسبة جداً لكسور الثلث العلوي والثلث الأوسط من العضد.
- تسمح للمريض ببدء تحريك الكوع فوراً بعد الإفاقة من التخدير.
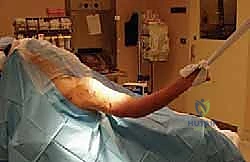
رحلة الجراحة خطوة بخطوة مع الأستاذ الدكتور محمد هطيف
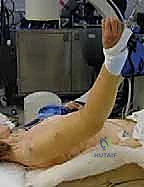
إن إجراء جراحة المسمار النخاعي يتطلب دقة متناهية وتناغماً بين الجراح، طبيب التخدير، وفني الأشعة. إليكم كيف تتم هذه الجراحة المتقدمة في غرف العمليات الحديثة:
1. التخدير والوضعية (Anesthesia & Positioning):
يتم إعطاء المريض تخديراً عاماً، وأحياناً يُضاف إليه تخدير موضعي للأعصاب (Nerve Block) لضمان عدم الشعور بأي ألم بعد العملية لعدة ساعات. يوضع المريض في وضعية "كرسي الشاطئ" (Beach Chair Position) المائلة، أو وضعية الاستلقاء مع إمالة الذراع، مما يتيح للدكتور هطيف وصولاً حراً للكتف واستخدام جهاز الأشعة السينية التداخلية (C-arm) بسهولة.
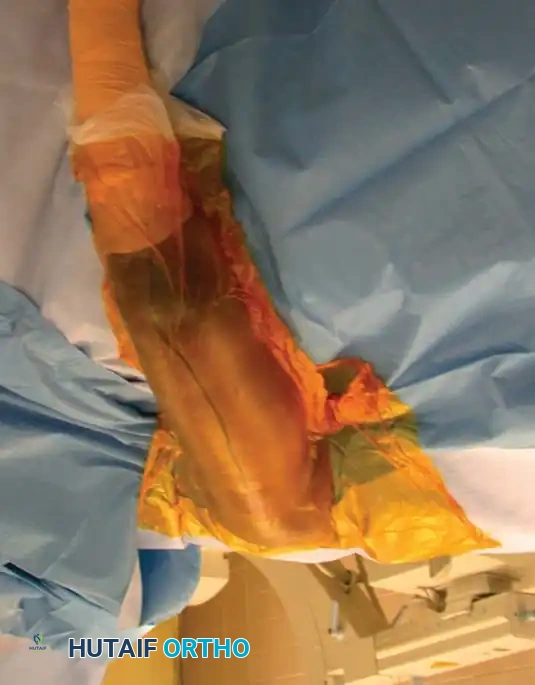
2. الشق الجراحي الدقيق (The Incision):
يقوم الدكتور هطيف بعمل شق جراحي صغير (لا يتجاوز 3-5 سم) في الجزء الأمامي الجانبي للكتف. يتم فصل ألياف العضلة الدالية بلطف شديد بدلاً من قطعها، مع الانتباه التام لعدم تجاوز المسافة الآمنة لحماية العصب الإبطي.
3. تحديد نقطة الدخول (Entry Point):
هذه هي الخطوة الأكثر حرجاً في الجراحة. يجب إدخال المسمار من نقطة محددة جداً أعلى عظم العضد. يفضل الدكتور هطيف إدخال المسمار من منطقة "الحديبة الكبرى" (Greater Tuberosity) أو الحافة الغضروفية، لتجنب إتلاف الغضروف المفصلي للكتف (Rotator Cuff)، مما يمنع حدوث آلام الكتف المزمنة التي كانت شائعة في التقنيات القديمة.
4. فتح القناة وتوسيعها (Reaming):
باستخدام سلك توجيهي دقيق (Guide Wire) وتحت مراقبة الأشعة المباشرة، يتم تمرير السلك عبر الكسر وصولاً إلى نهاية العظم فوق الكوع. بعد ذلك، يتم استخدام موسعات مرنة (Flexible Reamers) لتوسيع القناة النخاعية قليلاً. هذا التوسيع لا يهيئ مكاناً للمسمار فحسب، بل يدفع أيضاً "نشارة العظم" الغنية بالخلايا البانية للعظم إلى منطقة الكسر، مما يعمل كطُعم عظمي ذاتي (Autograft) يسرع الشفاء.
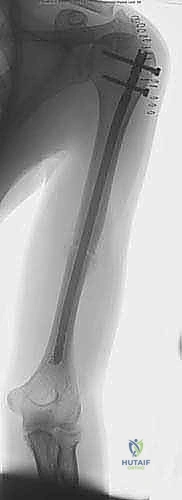
5. إدخال المسمار النخاعي (Nail Insertion):
يتم اختيار مسمار التيتانيوم بالطول والقطر المناسبين اللذين تم قياسهما مسبقاً، ويتم إدخاله بلطف فوق سلك التوجيه حتى يعبر منطقة الكسر ويستقر في مكانه المثالي.
6. القفل الديناميكي والاستاتيكي (Locking):
لمنع المسمار من الدوران أو الانزلاق، يجب تثبيته ببراغي عرضية. يتم إدخال البراغي العلوية في الكتف عبر جهاز توجيه متصل بالمسمار. أما البراغي السفلية (فوق الكوع)، فتتطلب مهارة فائقة؛ حيث يتم إدخالها عبر شقوق صغيرة جداً (1 سم) باستخدام تقنية "اليد الحرة" (Freehand Technique) تحت توجيه الأشعة، مع حماية العصب الكعبري والأوعية الدموية بدقة.
7. الإغلاق التجميلي:
يتم غسل الجرح بمضادات حيوية، وتُغلق الأنسجة والجلد بخيوط تجميلية تترك أثراً لا يكاد يُرى.

لماذا الأستاذ الدكتور محمد هطيف هو الخيار الأول في اليمن؟ (E-E-A-T)
عندما يتعلق الأمر بجراحة دقيقة وحساسة تتضمن أعصاباً حيوية مثل جراحة المسمار النخاعي، فإن اختيار الجراح هو القرار الأهم في رحلة علاجك.
يبرز اسم الأستاذ الدكتور محمد هطيف كعلامة فارقة في سماء الطب اليمني والعربي، وذلك لعدة أسباب تجعله المرجعية الأولى (Top Authority) في هذا التخصص:
* مكانة أكاديمية رفيعة: بصفته أستاذ جراحة العظام والمفاصل في جامعة صنعاء، فهو لا يمارس الطب فحسب، بل يُدرّس الأجيال الجديدة من الأطباء أحدث ما توصل إليه العلم، مما يجعله دائم الاطلاع على أحدث الأبحاث العالمية.
* خبرة تتجاوز العقدين: أكثر من 20 عاماً من العمل في أعقد إصابات العظام والكسور المتعددة في مستشفيات اليمن والخارج، أجرى خلالها آلاف العمليات الناجحة.
* ريادة في التقنيات الحديثة: الدكتور هطيف هو من رواد إدخال تقنيات "الجراحة الميكروسكوبية" (Microsurgery)، وتطبيقات "مناظير المفاصل بتقنية 4K" (Arthroscopy)، وجراحات "تبديل المفاصل الصناعية" (Arthroplasty) المتقدمة إلى اليمن.
* الأمانة الطبية والشفافية: السمة الأبرز التي يُعرف بها الدكتور هطيف بين مرضاه هي "الأمانة المطلقة". لا يتم التدخل الجراحي إلا إذا كان هو الخيار الأمثل والوحيد لمصلحة المريض. يتم شرح كافة تفاصيل الحالة، المخاطر، والنتائج المتوقعة بشفافية تامة.
* الرعاية الشاملة: لا ينتهي دور الدكتور هطيف بانتهاء العملية، بل يشرف شخصياً على بروتوكولات العلا
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك