الدليل الشامل لعملية تثبيت كسور عظمة العضد بالمسمار النخاعي
الخلاصة الطبية
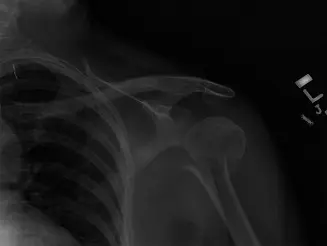
عملية تثبيت كسور عظمة العضد بالمسمار النخاعي هي إجراء جراحي متقدم يهدف إلى دمج العظام المكسورة باستخدام دعامة معدنية داخل تجويف العظم. توفر هذه التقنية ثباتا قويا وتسمح بالحركة المبكرة مما يسرع من عملية الشفاء ويقلل من مضاعفات تيبس المفاصل.
الخلاصة الطبية السريعة: عملية تثبيت كسور عظمة العضد بالمسمار النخاعي هي إجراء جراحي متقدم يهدف إلى دمج العظام المكسورة باستخدام دعامة معدنية داخل تجويف العظم. توفر هذه التقنية ثباتا قويا وتسمح بالحركة المبكرة مما يسرع من عملية الشفاء ويقلل من مضاعفات تيبس المفاصل.
مقدمة عن كسور عظمة العضد والمسمار النخاعي
تعتبر كسور الذراع، وتحديدا كسور عظمة العضد، من الإصابات الشائعة التي قد تحدث نتيجة حوادث السقوط، أو الإصابات الرياضية، أو حوادث السير. تتطلب إدارة هذه الكسور فهما دقيقا لميكانيكا حركة الطرف العلوي، والأنسجة الرخوة المحيطة، وشبكة الأعصاب والأوعية الدموية المعقدة في هذه المنطقة.
في حين أن العلاج التحفظي باستخدام الجبائر الوظيفية والدعامات يظل المعيار الذهبي للعديد من الكسور المغلقة، إلا أن هناك حالات محددة تتطلب تدخلا جراحيا دقيقا لضمان عودة الذراع إلى وظيفتها الطبيعية. هنا تبرز عملية تثبيت كسور عظمة العضد بالمسمار النخاعي كواحدة من أفضل الخيارات الجراحية الحديثة.
يوفر المسمار النخاعي دعامة داخلية قوية تتوافق بشكل وثيق مع المحور الميكانيكي لعظمة العضد. ومقارنة بالعمليات الجراحية التقليدية التي تعتمد على الشرائح والمسامير الخارجية، يتميز المسمار النخاعي بأنه يحافظ على الدورة الدموية المحيطة بالكسر، ويقلل من الأضرار التي تلحق بالأنسجة، مما يسرع من عملية الالتئام البيولوجي للعظام. في هذا الدليل الشامل، سنأخذك في رحلة مفصلة لفهم كل ما يتعلق بهذه العملية، بدءا من التشريح وحتى العودة إلى حياتك الطبيعية.
التشريح المبسط للذراع وعظمة العضد
لفهم طبيعة الإصابة وكيفية علاجها، من المهم التعرف على البنية التشريحية للذراع. عظمة العضد هي العظمة الطويلة الوحيدة في الجزء العلوي من الذراع، وتمتد من مفصل الكتف في الأعلى إلى مفصل الكوع في الأسفل.
تتكون عظمة العضد من ثلاثة أجزاء رئيسية
* الرأس والجزء العلوي وهو الجزء الذي يتصل بلوح الكتف ليشكل مفصل الكتف
* الجذع أو الساق وهو الجزء الأوسط الطويل والأسطواني من العظمة
* الجزء السفلي وهو الجزء الذي يتسع ليتصل بعظام الساعد مكونا مفصل الكوع
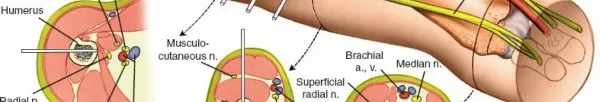
تحيط بعظمة العضد مجموعة من العضلات القوية مثل العضلة ذات الرأسين في الأمام والعضلة ثلاثية الرؤوس في الخلف. الأهم من ذلك هو وجود شبكة حساسة من الأعصاب والأوعية الدموية التي تمر بمحاذاة العظمة، وأبرزها العصب الكعبري الذي يلتف حول الجزء الخلفي من منتصف عظمة العضد، وهو العصب المسؤول عن رفع الرسغ والأصابع. حماية هذا العصب هي إحدى أهم أولويات الجراح أثناء العملية.
أسباب اللجوء لعملية المسمار النخاعي
لا تتطلب كل كسور عظمة العضد تدخلا جراحيا. سيقوم طبيب العظام بتقييم حالتك بدقة لتحديد الخيار الأمثل. يتم اللجوء إلى التدخل الجراحي وتحديدا استخدام المسمار النخاعي في الحالات التالية
- الكسور المفتوحة وهي الحالات التي يبرز فيها العظم المكسور عبر الجلد مما يزيد من خطر العدوى
- الإصابات المتعددة في حالات الحوادث الكبرى حيث يعاني المريض من كسور متعددة في الجسم ويحتاج إلى تثبيت سريع لتسهيل الحركة والرعاية
- الكسور المرضية وهي الكسور التي تحدث نتيجة ضعف العظم بسبب أورام حميدة أو خبيثة أو هشاشة عظام شديدة
- الكوع العائم وهي حالة نادرة وخطيرة يحدث فيها كسر في عظمة العضد بالتزامن مع كسر في عظام الساعد مما يفقد الذراع أي نقطة ارتكاز
- فشل العلاج التحفظي عندما لا يلتئم الكسر بشكل صحيح باستخدام الجبيرة أو الدعامة بعد مرور عدة أسابيع
- الكسور المفتتة بشدة حيث تنفصل العظمة إلى أجزاء متعددة يصعب تثبيتها خارجيا
| وجه المقارنة | المسمار النخاعي | الشريحة والمسامير التقليدية |
|---|---|---|
| حجم الجرح الجراحي | شقوق صغيرة جدا أعلى الكتف وأسفل الذراع | جرح طولي كبير يمتد على طول الذراع |
| الحفاظ على التروية الدموية | ممتاز يحافظ على الأنسجة المحيطة بالكسر | متوسط يتطلب إبعاد العضلات عن العظم |
| القوة الميكانيكية | يتحمل قوى الانحناء بشكل ممتاز لأنه داخل العظم | قوي ولكنه يقع على جانب واحد من العظم |
| سرعة الالتئام | أسرع بيولوجيا بسبب الحفاظ على التجمع الدموي للكسر | قد يكون أبطأ قليلا |
الأعراض التي تستدعي التدخل الجراحي الفوري
إذا تعرضت لإصابة في الذراع، فإن الأعراض التالية تشير إلى وجود كسر قد يتطلب تقييما جراحيا عاجلا
- ألم مبرح وحاد في الذراع يزداد سوءا مع أي محاولة للحركة
- تورم سريع وكدمات شديدة تظهر حول منطقة الإصابة
- تشوه واضح في شكل الذراع أو قصر في طولها مقارنة بالذراع السليمة
- عدم القدرة التامة على رفع الذراع أو تحريك مفصل الكوع
- سقوط الرسغ وهي علامة هامة جدا تعني عدم قدرتك على رفع كف يدك أو أصابعك لأعلى وهذا يشير إلى تأثر العصب الكعبري
- خدر أو تنميل يمتد إلى اليد والأصابع
- نزيف أو جرح مفتوح يظهر منه العظم
التشخيص والتحضير قبل العملية
التخطيط الدقيق قبل الجراحة هو حجر الزاوية لنجاح عملية تثبيت المسمار النخاعي. سيقوم الفريق الطبي بإجراء سلسلة من التقييمات لضمان أفضل نتيجة ممكنة.
التقييم الإشعاعي الدقيق
سيطلب طبيبك إجراء صور أشعة سينية بوضعيات مختلفة للذراع بالكامل، بما في ذلك مفصلي الكتف والكوع. تساعد هذه الصور في تحديد نوع الكسر، وموقعه، ومدى تفتت العظام.
قياس قطر القناة النخاعية
يقوم الجراح بدراسة الأشعة بعناية لتقييم قطر التجويف الداخلي لعظمة العضد. يجب أن يكون هذا التجويف واسعا بما يكفي لاستيعاب المسمار المعدني. إذا كانت القناة ضيقة جدا، فقد يقرر الطبيب استخدام تقنية جراحية أخرى مثل الشرائح والمسامير.
اختيار الزرعة المناسبة
باستخدام برامج التخطيط الرقمي المتقدمة، يحدد الجراح طول وقطر المسمار النخاعي المناسب لحجم ذراعك. يجب أن يمتد المسمار عبر منطقة الكسر ليثبت العظم بقوة من الأعلى والأسفل. في كثير من الأحيان، يتم أخذ صور أشعة للذراع السليمة واستخدامها كمرجع لضمان استعادة الطول الطبيعي للذراع المصابة.
التحضير الطبي العام
سيتم إجراء فحوصات دم شاملة، وتخطيط للقلب، وتقييم من قبل طبيب التخدير للتأكد من جاهزيتك التامة للعملية الجراحية.
خطوات عملية تثبيت الكسر بالمسمار النخاعي
تعتبر هذه العملية من الإجراءات الجراحية الدقيقة التي تتطلب مهارة عالية من جراح العظام. إليك ما يحدث داخل غرفة العمليات بالتفصيل.
التخدير وتجهيز المريض
تتم العملية عادة تحت التخدير العام لضمان راحتك التامة وعدم شعورك بأي ألم. يتم وضع المريض على طاولة عمليات شفافة للأشعة في وضعية تسمى وضعية كرسي الشاطئ المعدلة. يتم رفع الجزء العلوي من الجسم قليلا، مما يسمح للكتف بالاسترخاء للخلف ويوفر للجراح وصولا سهلا وممتازا لأعلى الذراع. يتم استخدام جهاز أشعة سينية متحرك داخل غرفة العمليات لتوجيه الجراح في كل خطوة.
الفتح الجراحي وحماية الأنسجة
بدلا من إجراء شق كبير على طول الذراع، تعتمد تقنية المسمار النخاعي على شقوق صغيرة. يقوم الجراح بعمل شق صغير أعلى الكتف للوصول إلى قمة عظمة العضد. يتم شق العضلات المحيطة بالكتف بحذر شديد، مع وضع خيوط جراحية قوية لحماية أوتار الكتف وإعادة خياطتها بدقة في نهاية العملية لضمان عدم تأثر حركة الكتف مستقبلا.
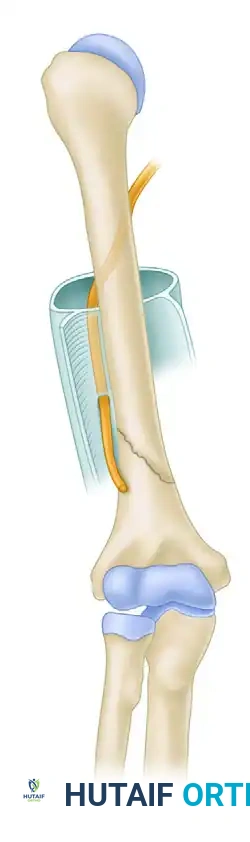
إدخال المسمار النخاعي وتثبيته
بعد تحديد نقطة الدخول الدقيقة أعلى العظمة، يتم إدخال سلك توجيهي معدني رفيع داخل تجويف العظم ليعبر منطقة الكسر ويصل إلى الجزء السفلي من الذراع. يتم التأكد من وضع السلك باستخدام الأشعة المباشرة.
بعد ذلك، يتم توسيع القناة النخاعية بلطف شديد لتجهيزها لاستقبال المسمار. يتم إدخال المسمار النخاعي المصنوع من التيتانيوم أو الفولاذ الطبي المقاوم للصدأ داخل العظم.
لضمان عدم تحرك المسمار أو دوران العظم المكسور، يقوم الجراح بتثبيت المسمار بمسامير قفل عرضية صغيرة. يتم وضع مسمار أو مسمارين في الأعلى بالقرب من الكتف، ومسمار أو مسمارين في الأسفل بالقرب من الكوع. تتطلب خطوة وضع المسامير السفلية دقة متناهية لحماية الأعصاب والأوعية الدموية المجاورة.
إصابة العصب الكعبري وعلاقتها بكسور العضد
يعتبر العصب الكعبري العصب المحيطي الأكثر عرضة للإصابة عند حدوث كسور في عظمة العضد. فهم طبيعة هذه الإصابة يزيل الكثير من القلق لدى المرضى.
ينبع ضعف العصب الكعبري من مساره التشريحي الفريد، حيث يلتف حول الجزء الخلفي من منتصف العظمة في مسار حلزوني. في الثلث السفلي من الذراع، يخترق العصب حاجزا عضليا ليتحول من الخلف إلى الأمام. هذه النقطة الثابتة تجعل العصب عرضة للشد أو الكدمة عند انكسار العظم.
هناك نوع شهير من الكسور يسمى كسر هولشتاين لويس وهو كسر حلزوني في الثلث السفلي من عظمة العضد، ويحمل خطرا كبيرا لانحشار العصب الكعبري.

في هذه الكسور المائلة، يتحرك الجزء السفلي من العظم المكسور لأعلى وللخارج. وبما أن العصب الكعبري مثبت بالأنسجة، فإنه قد ينحشر بسهولة بين الحواف الحادة للعظام المكسورة.
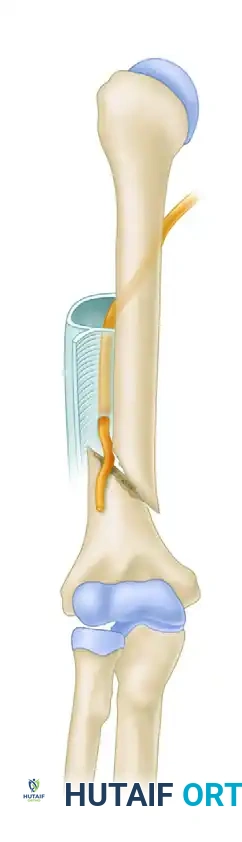
الخبر السار هو أنه في الغالبية العظمى من الكسور المغلقة، تكون إصابة العصب عبارة عن كدمة أو شد مؤقت فقط وليست قطعا كاملا. تقترب معدلات التعافي التلقائي وعودة العصب للعمل بشكل طبيعي من مائة بالمائة في الإصابات البسيطة.
متى ننتظر ومتى نتدخل جراحيا
تعتمد إدارة إصابة العصب الكعبري على نوع الكسر ووقت ظهور الأعراض
في الكسور المغلقة مع ضعف العصب الفوري
العلاج القياسي هو الانتظار والمراقبة. يتم تدعيم الذراع، ويجب على المريض ارتداء جبيرة خاصة لرفع الرسغ والأصابع لمنع تيبس المفاصل. نظرا لأن العصب عادة ما يكون مصابا بكدمة فقط، فمن المتوقع عودة الوظيفة تلقائيا خلال أسابيع إلى أشهر. لا ينصح بالتدخل الجراحي الفوري للبحث عن العصب لأن ذلك قد يعرض المريض لمخاطر غير ضرورية. يتم اللجوء للجراحة فقط إذا لم تظهر أي علامات للتعافي بعد مرور عدة أشهر واكتمال التئام الكسر.
في الكسور المفتوحة مع ضعف العصب
يتطلب الأمر تدخلا جراحيا فوريا. يقوم الجراح بتنظيف الجرح واستكشاف العصب أثناء العملية. إذا كان العصب مقطوعا وهو أمر شائع في الكسور المفتوحة يتم إصلاحه جراحيا. أما إذا كان سليما، فيتم تركه ليتعافى تلقائيا.
ظهور ضعف العصب بعد محاولة التثبيت
إذا كان العصب يعمل بشكل طبيعي بعد الحادث، ولكن ظهر ضعف أو سقوط في الرسغ مباشرة بعد محاولة تجبير الكسر أو بعد عملية التثبيت، فهذه حالة طارئة تتطلب تدخلا جراحيا مبكرا لاستكشاف العصب والتأكد من عدم انحصاره بين العظام أو الأدوات الجراحية.
التعافي وإعادة التأهيل بعد الجراحة
الميزة الأساسية والأهم لعملية المسمار النخاعي هي القدرة على بدء الحركة في وقت مبكر جدا، مما يمنع حدوث تيبس في مفصل الكتف أو الكوع، وهي مشكلة شائعة جدا مع العلاجات التحفظية الطويلة.
المرحلة الأولى بعد العملية
تستمر هذه المرحلة من يوم العملية وحتى أسبوعين. سيتم وضع ذراعك في حمالة طبية مريحة لتخفيف الألم ودعم الذراع. سيطلب منك الطبيب البدء الفوري في تحريك أصابعك، ومعصمك، ومفصل الكوع. بالنسبة للكتف، سيتم توجيهك للقيام بتمارين البندول البسيطة، وهي عبارة عن إمالة الجسم للأمام وترك الذراع تتأرجح بلطف شديد بفعل الجاذبية دون استخدام عضلات الكتف.
المرحلة الثانية وبدء الحركة
تبدأ هذه المرحلة من الأسبوع الثاني وتستمر حتى الأسبوع السادس. مع تراجع الألم، سيوجهك أخصائي العلاج الطبيعي للبدء في تحريك مفصل الكتف بشكل نشط ولكن بحذر. يمكنك استخدام ذراعك في الأنشطة اليومية الخفيفة جدا مثل تناول الطعام أو ارتداء الملابس. يمنع تماما في هذه المرحلة رفع أي أشياء ثقيلة أو القيام بحركات دورانية عنيفة للذراع لأن العظم لا يزال في مرحلة الالتئام الأولي.
المرحلة الثالثة والعودة للحياة الطبيعية
تبدأ هذه المرحلة بعد الأسبوع السادس، وتحديدا عندما تظهر صور الأشعة السينية علامات واضحة على تكون الدشبذ العظمي أو الكالس وهو النسيج العظمي الجديد الذي يلحم الكسر. في هذه المرحلة، ستبدأ تمارين المقاومة وتقوية العضلات. يتوقع أن يستعيد المريض وظيفة ذراعه الكاملة وقوتها الطبيعية في فترة تتراوح بين ثلاثة إلى ستة أشهر، اعتمادا على شدة الكسر ومدى التزام المريض ببرنامج العلاج الطبيعي.
الأسئلة الشائعة حول عملية المسمار النخاعي لعظمة العضد
كم يستمر الألم بعد إجراء العملية الجراحية
من الطبيعي الشعور بألم وتورم خلال الأيام الأولى بعد الجراحة. سيصف لك طبيبك أدوية مسكنة للسيطرة على الألم بفعالية. عادة ما يتراجع الألم الحاد بشكل ملحوظ خلال الأسبوع الأول إلى الثاني، ويتحول إلى انزعاج بسيط يختفي تدريجيا مع التئام العظم.
هل يجب إزالة المسمار النخاعي بعد التئام الكسر
في معظم الحالات، لا حاجة لإزالة المسمار النخاعي ويبقى في العظم مدى الحياة دون التسبب في أي مشاكل. يتم التفكير في إزالته فقط في حالات نادرة جدا، مثل حدوث تهيج مستمر في أوتار الكتف بسبب الطرف العلوي للمسمار، أو في حال حدوث عدوى، وعادة لا يتم ذلك إلا بعد مرور عام على الأقل والتأكد من الالتئام التام للكسر.
ما هي وضعية النوم الأفضل بعد العملية
خلال الأسابيع الأولى، ينصح بالنوم في وضعية شبه جالسة باستخدام عدة وسائد لدعم الظهر والكتف. تجنب النوم على الجانب المصاب تماما. وضع وسادة صغيرة تحت الكوع لدعم الذراع يمكن أن يقلل من الشد على موقع الكسر ويساعد في تخفيف الألم أثناء الليل.
متى يمكنني العودة لقيادة السيارة
لا يسمح بالقيادة طالما أنك تتناول مسكنات ألم قوية وتضع ذراعك في الحمالة. بشكل عام، يمكن لمعظم المرضى العودة للقيادة بعد حوالي 6 إلى 8 أسابيع، وذلك عندما يسمح الطبيب بذلك وتكون قادرا على تحريك عجلة القيادة بأمان ودون ألم.
هل سيطلق المسمار أجهزة الإنذار في المطارات
المسامير النخاعية الحديثة مصنوعة من التيتانيوم أو سبائك طبية متقدمة. في معظم الحالات، لا تطلق هذه المواد أجهزة الإنذار العادية في المطارات. ومع ذلك، مع أجهزة المسح الأمني الحديثة عالية الحساسية، قد يتم اكتشافها. يمكنك إخبار موظف الأمن بوجود شريحة طبية، ولن يمثل ذلك أي عائق لسفرك.
متى يمكنني الاستحمام بعد الجراحة
عادة ما يسمح بالاستحمام بعد مرور 3 إلى 5 أيام من العملية، ولكن يجب الحفاظ على الجروح جافة تماما. يمكنك تغطية موقع الغرز بأغطية بلاستيكية مقاومة للماء. يمنع نقع الذراع في حوض الاستحمام أو السباحة حتى تلتئم الجروح السطحية تماما ويقوم الطبيب بإزالة الغرز.
هل العلاج الطبيعي ضروري حقا بعد العملية
نعم، وبشكل قاطع. العلاج الطبيعي هو النصف الآخر لنجاح العملية الجراحية. بدون تمارين الإطالة والتقوية الموجهة، قد تعاني من تيبس دائم في مفصل الكتف أو الكوع، وضعف في العضلات المحيطة بالذراع. التزامك بجلسات العلاج الطبيعي يضمن لك استعادة المدى الحركي الكامل.
ما الفرق بين المسمار النخاعي والشريحة المعدنية
المسمار النخاعي يتم إدخاله داخل تجويف العظم، مما يوفر ثباتا داخليا ممتازا ويحافظ على الأنسجة المحيطة. أما الشريحة فتثبت على السطح الخارجي للعظم وتتطلب جرحا أطول. يفضل الأطباء المسمار النخاعي في كسور منتصف العظمة، بينما تفضل الشرائح في الكسور القريبة جدا من المفاصل أو إذا كانت القناة النخاعية ضيقة جدا.
هل يؤثر التدخين على نجاح العملية والتئام الكسر
التدخين هو أحد أكبر أعداء التئام العظام. النيكوتين يضيق الأوعية الدموية ويقلل من تدفق الدم والأكسجين إلى موقع الكسر، مما يزيد بشكل كبير من خطر تأخر الالتئام أو عدم التئام الكسر على الإطلاق، بالإضافة إلى زيادة خطر الإصابة بالتهابات الجروح. ينصح بشدة بالتوقف عن التدخين تماما خلال فترة التعافي.
ما هي علامات الخطر التي تستدعي الاتصال بالطبيب فورا
يجب عليك مراجعة طوارئ العظام أو طبيبك المعالج فورا إذا لاحظت ارتفاعا مستمرا في درجة الحرارة، أو زيادة مفاجئة وشديدة في الألم لا تستجيب للمسكنات، أو احمرارا وتورما متزايدا حول الجروح مع خروج إفرازات صديدية، أو إذا شعرت بخدر جديد ومفاجئ في أصابع يدك لم يكن موجودا من قبل.
===
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وجاهزية كاملة للتعامل مع جراحات الكسور المعقدة وإنقاذ الأطراف.
مواضيع أخرى قد تهمك