الدليل الشامل لعملية المسمار النخاعي لعلاج كسور أعلى عظمة العضد
الخلاصة الطبية
عملية المسمار النخاعي لكسور أعلى عظمة العضد هي تدخل جراحي متقدم يهدف إلى تثبيت كسور الكتف المعقدة باستخدام دعامة معدنية داخل تجويف العظم. تتميز هذه التقنية بتدخل جراحي محدود، وتوفر ثباتا ميكانيكيا عاليا، مما يسرع عملية الشفاء واستعادة حركة الكتف الطبيعية.
الخلاصة الطبية السريعة: عملية المسمار النخاعي لكسور أعلى عظمة العضد هي تدخل جراحي متقدم يهدف إلى تثبيت كسور الكتف المعقدة باستخدام دعامة معدنية داخل تجويف العظم. تتميز هذه التقنية بتدخل جراحي محدود، وتوفر ثباتا ميكانيكيا عاليا، مما يسرع عملية الشفاء واستعادة حركة الكتف الطبيعية.
مقدمة عن كسور أعلى عظمة العضد
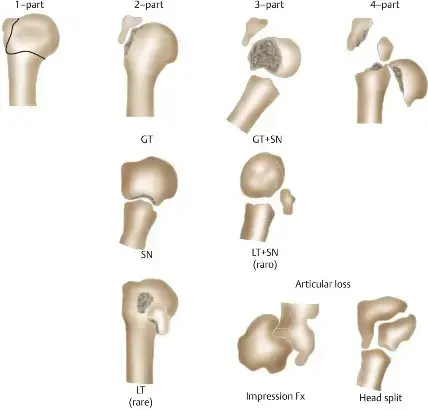
تمثل كسور أعلى عظمة العضد نسبة تتراوح بين أربعة إلى خمسة بالمائة من إجمالي كسور العظام التي يصاب بها الإنسان. ومع التقدم في العمر وزيادة معدلات الإصابة بهشاشة العظام، أصبحت هذه الكسور أكثر شيوعا في مجتمعاتنا. في حين أن العلاج التحفظي غير الجراحي يظل الخيار الأمثل للكسور البسيطة التي لم تتحرك من مكانها، فإن التدخل الجراحي يصبح ضرورة ملحة عندما تكون الأجزاء المكسورة متباعدة، أو غير مستقرة، أو متفتتة بشكل كبير.
تاريخيا، كانت العمليات الجراحية المفتوحة لتثبيت العظام باستخدام الشرائح والمسامير هي المعيار الأساسي لعلاج هذه الإصابات. ولكن مع التطور الطبي المذهل، برزت تقنية التثبيت باستخدام المسمار النخاعي كبديل فعال للغاية ومحدود التدخل الجراحي، خاصة للكسور التي تنفصل إلى جزأين أو ثلاثة أجزاء في منطقة عنق العظمة.
تعمل الأجهزة النخاعية كدعامات تشارك العظم في تحمل الأوزان والضغوط، مما يوفر مزايا ميكانيكية حيوية تتفوق على الشرائح الجانبية التقليدية. من خلال التمركز داخل المحور الميكانيكي المركزي لعظمة العضد، يقلل المسمار النخاعي بشكل كبير من قوى الانحناء، مما يقلل من خطر انهيار العظم أو تشوهه، وهو أحد أسباب فشل العمليات التقليدية. في هذا الدليل الشامل، سنأخذك في رحلة مفصلة لفهم كل ما يتعلق بهذه الجراحة المتقدمة، لنضع بين يديك المعرفة الطبية الموثوقة التي تساعدك على اتخاذ القرار السليم بثقة وطمأنينة.
تشريح مفصل الكتف وعظمة العضد
الفهم العميق للتشريح الدقيق لمنطقة الكتف هو حجر الأساس لنجاح هذه العملية الجراحية بأمان وفعالية. يتكون مفصل الكتف من تلاقي عظمة العضد مع لوح الكتف، وتحيط به شبكة معقدة من الأعصاب والعضلات التي يجب على الجراح حمايتها بعناية فائقة.
العصب الإبطي
يعتبر العصب الإبطي من أهم التراكيب العصبية والدموية التي يوليها الجراح اهتماما بالغا أثناء إجراء الشق الجراحي الأمامي الجانبي. ينشأ هذا العصب من الضفيرة العضدية ويمر عبر مساحة محددة ليلتف حول العنق الجراحي لعظمة العضد من الخلف إلى الأمام. يقع هذا العصب عادة على بعد خمسة إلى سبعة سنتيمترات أسفل الحافة الجانبية لعظمة الترقوة. ولذلك، يحرص الجراح الماهر على ألا يتجاوز شق العضلة الدالية هذا الحد الآمن لتجنب أي إصابة قد تؤثر على حركة العضلة مستقبلا.
الكفة المدورة
الكفة المدورة هي مجموعة من العضلات والأوتار التي تثبت مفصل الكتف وتسمح له بالحركة في اتجاهات متعددة. نقطة الدخول المثالية للمسمار النخاعي تقع عادة في قمة رأس عظمة العضد. للوصول إلى هذه النقطة، يتطلب الأمر إجراء شق صغير في وتر العضلة فوق الشوكة. يعتبر الإصلاح الدقيق والمحكم لهذا الشق الجراحي بعد وضع المسمار خطوة حاسمة جدا، حيث أن إهمالها قد يكون سببا رئيسيا في الشعور بالألم وضعف وظيفة الكتف بعد العملية.
أسباب وعوامل خطر الإصابة
تتعدد الأسباب التي قد تؤدي إلى حدوث كسور في الجزء العلوي من عظمة العضد، وتختلف باختلاف الفئة العمرية والحالة الصحية العامة للمريض.
الأسباب الشائعة
تحدث معظم هذه الكسور نتيجة السقوط المباشر على الكتف أو السقوط على ذراع ممدودة. في الشباب، غالبا ما تكون الإصابة ناتجة عن حوادث عالية الطاقة مثل حوادث السيارات أو الدراجات النارية، أو الإصابات الرياضية العنيفة. أما في كبار السن، فإن السقوط البسيط من مستوى الوقوف قد يكون كافيا لإحداث كسر معقد.
عوامل الخطر
تزيد بعض العوامل من احتمالية التعرض لهذه الكسور وتأخر التئامها
* التقدم في العمر وضعف البنية العظمية
* الإصابة بمرض هشاشة العظام الذي يجعل العظام هشة وقابلة للكسر بسهولة
* نقص فيتامين د والكالسيوم في النظام الغذائي
* اضطرابات التوازن التي تزيد من معدلات السقوط لدى كبار السن
* بعض الأمراض المزمنة التي تؤثر على جودة العظام
الأعراض المصاحبة للكسر
عند حدوث كسر في أعلى عظمة العضد، تظهر مجموعة من الأعراض الفورية التي تستدعي تدخلا طبيا عاجلا. من المهم التعرف على هذه الأعراض لضمان الحصول على الرعاية المناسبة في الوقت المناسب.
الأعراض الفورية
- ألم حاد ومفاجئ في منطقة الكتف وأعلى الذراع يزداد سوءا مع أي محاولة للحركة
- تورم ملحوظ وسريع في منطقة الإصابة
- عدم القدرة على تحريك الذراع المصاب أو رفعه
- ظهور كدمات وتغير في لون الجلد حول الكتف وقد يمتد إلى أسفل الذراع وحتى الصدر
- تشوه في شكل الكتف في حال تحرك العظام من مكانها بشكل كبير
- الإحساس بفرقعة أو احتكاك العظام عند محاولة تحريك الذراع
| العرض الطبي | الوصف والتأثير على المريض |
|---|---|
| الألم الحاد | يمنع المريض من أداء أبسط المهام اليومية ويؤثر على النوم |
| التورم والكدمات | دليل على النزيف الداخلي حول منطقة الكسر |
| فقدان الحركة | ناتج عن عدم استقرار العظام والألم الشديد |
التشخيص والتحضير للجراحة
التشخيص الدقيق هو الخطوة الأولى نحو خطة علاج ناجحة. يقوم الطبيب المختص بإجراء تقييم شامل لحالة المريض لتحديد نوع الكسر ومدى تعقيده.
الفحص السريري
يبدأ الطبيب بسؤال المريض عن تفاصيل الحادث وكيفية حدوث الإصابة، ثم يقوم بفحص الكتف والذراع برفق لتقييم مناطق الألم والتورم. كما يتم فحص النبض والإحساس في الذراع واليد للتأكد من عدم وجود إصابات في الأوعية الدموية أو الأعصاب المحيطة بالكسر.
التصوير الطبي
تعتبر الأشعة السينية ضرورية جدا لتأكيد التشخيص. يتم أخذ صور من زوايا متعددة لرؤية الكسر بوضوح. في حالات الكسور المعقدة أو المتفتتة، يوصى بشدة بإجراء تصوير مقطعي محوسب مع إعادة بناء ثلاثية الأبعاد. هذا التصوير المتقدم يمنح الجراح خريطة دقيقة لموقع الكسر، وحجم الشظايا العظمية، ويساعده في التخطيط الدقيق لمسار المسمار النخاعي.

دواعي وموانع إجراء العملية
قرار اللجوء إلى التثبيت بالمسمار النخاعي يعتمد على تقييم دقيق يجريه الجراح بناء على نوع الكسر وحالة المريض.
الحالات التي تتطلب الجراحة
- الكسور التي تنفصل إلى جزأين في منطقة العنق الجراحي وتكون متباعدة عن بعضها.
- بعض الكسور التي تنفصل إلى ثلاثة أجزاء، خاصة تلك التي تشمل كسرا في الحدبة الكبرى.
- الكسور المرضية أو المعرضة للكسر نتيجة وجود أورام في العظم.
- الكسور لدى مرضى هشاشة العظام حيث قد تفشل الشرائح الجانبية في التثبيت الجيد بسبب ضعف العظم.
موانع إجراء الجراحة
هناك حالات لا ينصح فيها باستخدام المسمار النخاعي
* وجود عدوى نشطة موضعية أو جهازية في الجسم.
* الكسور الشديدة التي تنقسم إلى أربعة أجزاء مع خطر عال للإصابة بنخر انعدام الدم، حيث يكون استبدال المفصل هو الخيار الأفضل.
* وجود أمراض سابقة وشديدة في أوتار الكفة المدورة.
* القنوات النخاعية الضيقة جدا أو وجود تشوه كبير في عظمة العضد يمنع مرور المسمار.
خطوات عملية المسمار النخاعي بالتفصيل
تعتبر عملية إدخال المسمار النخاعي من الجراحات الدقيقة التي تتطلب مهارة عالية وتقنيات متطورة. يتم إجراؤها بخطوات مدروسة لضمان أفضل النتائج للمريض.
التخدير وتجهيز المريض
تجرى العملية عادة تحت التخدير العام، وقد يضاف إليه تخدير موضعي للأعصاب المغذية للكتف لتقليل الألم بعد الجراحة. يوضع المريض على طاولة عمليات شفافة للأشعة، ويتم رفع الجزء العلوي من الجسم بزاوية تتراوح بين ثلاثين إلى أربعين درجة، فيما يعرف بوضعية كرسي الشاطئ. هذه الوضعية تسمح للذراع بالتدلي بحرية، مما يستغل الجاذبية الأرضية للمساعدة في شد العظم وإعادته إلى مكانه الطبيعي.
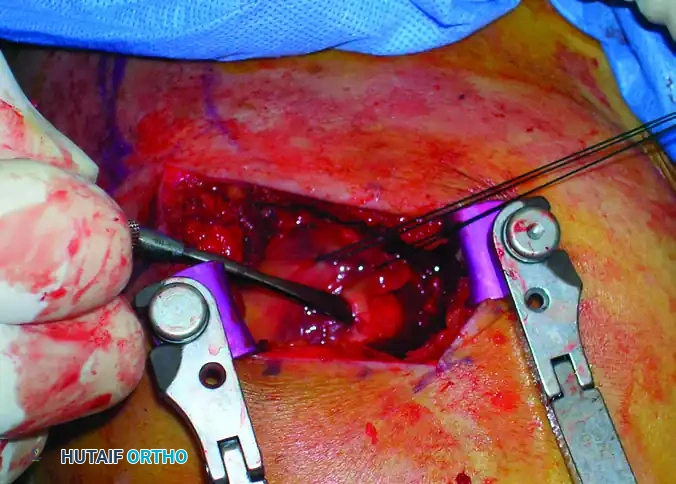
الشق الجراحي والوصول للعظم
يقوم الجراح بعمل شق طولي صغير يبدأ من الزاوية الأمامية الجانبية لعظمة الترقوة ويمتد لأسفل لمسافة تتراوح بين ثلاثة إلى خمسة سنتيمترات.
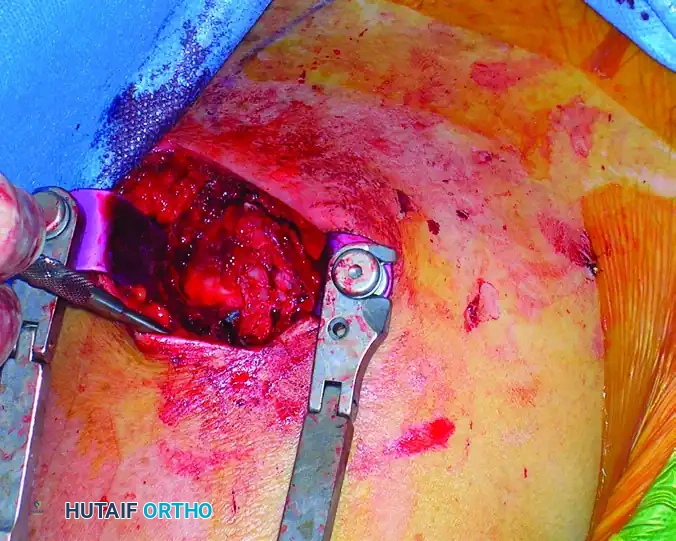
يتم فصل العضلة الدالية بعناية فائقة مع الالتزام الصارم بعدم تجاوز المسافة الآمنة لحماية العصب الإبطي. بعد ذلك، يتم الوصول إلى أوتار الكفة المدورة وإجراء شق طولي دقيق في وتر العضلة فوق الشوكة للوصول إلى سطح العظم. يتم وضع خيوط جراحية قوية في أطراف الوتر لاستخدامها لاحقا في الإغلاق ولحماية الأنسجة أثناء تحضير القناة العظمية.
إرجاع العظام إلى مكانها
قبل إدخال المسمار، يجب إعادة أجزاء الكسر إلى وضعها التشريحي الصحيح. المسمار لا يقوم بإرجاع العظم، بل يثبته في الوضع الذي تم تحضيره عليه. غالبا ما يستخدم الجراح تقنية خاصة بإدخال مسمار توجيهي صغير في رأس عظمة العضد واستخدامه كعصا تحكم لتعديل دوران وميلان العظم حتى يتطابق مع باقي جسم العظمة.
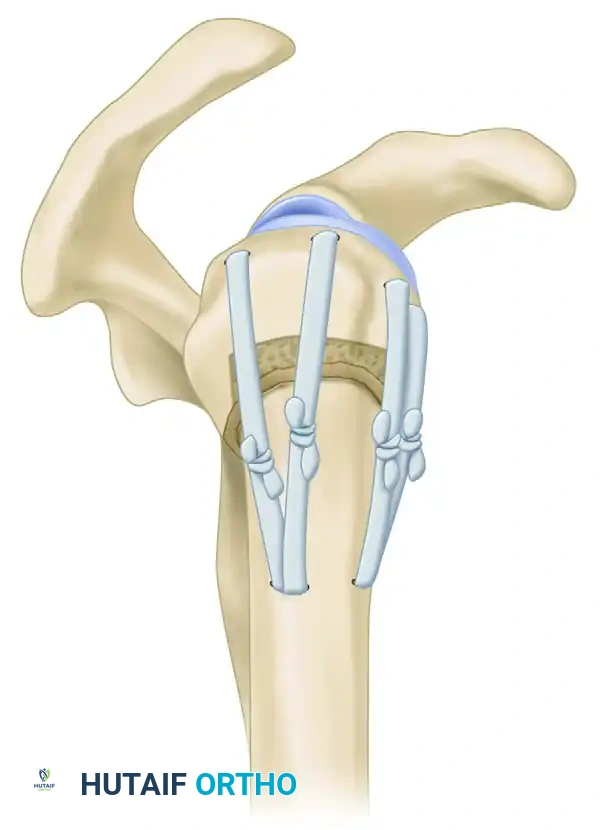
إدخال المسمار النخاعي وتثبيته
تعتبر نقطة الدخول هي الخطوة الأكثر أهمية. يتم تحديد النقطة بدقة وإدخال سلك توجيهي داخل القناة العظمية تحت إشراف الأشعة السينية المباشرة.
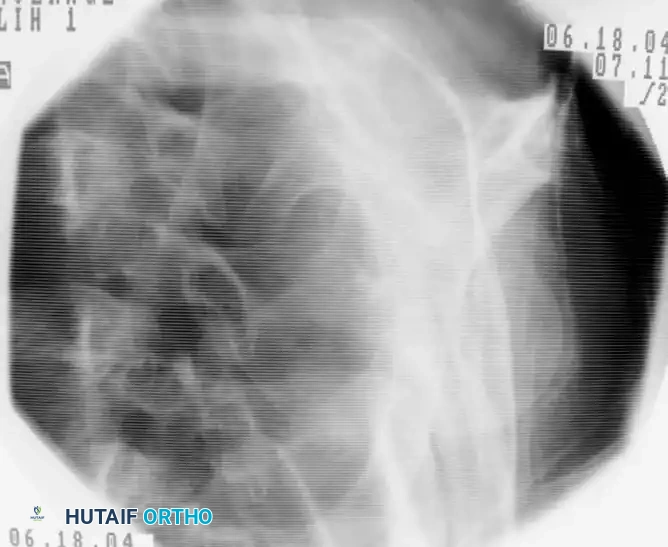
بعد توسيع القناة العظمية بلطف باستخدام أدوات خاصة، يتم إدخال المسمار النخاعي المصنوع من التيتانيوم المتين. يحرص الجراح على غرس رأس المسمار أسفل سطح العظم بمسافة كافية لتجنب احتكاكه بعظام الكتف لاحقا. بعد التأكد من وضعية المسمار، يتم تثبيته باستخدام براغي قفل علوية وسفلية لضمان عدم حركته.
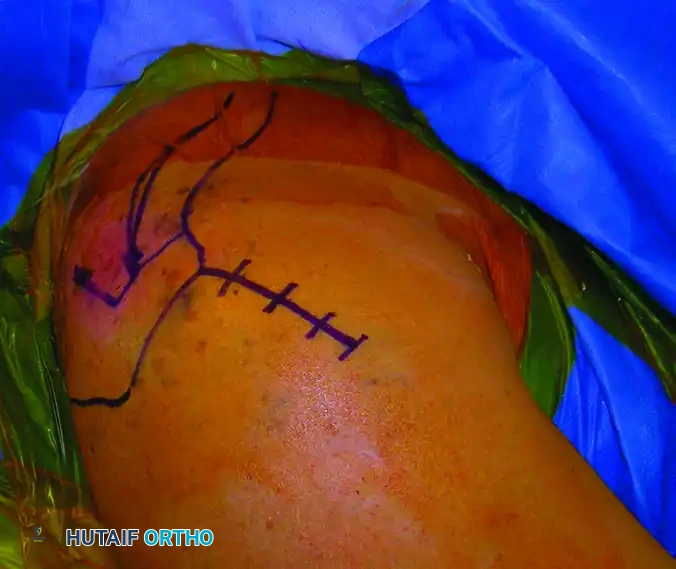
إغلاق الجرح وإصلاح الأوتار
بعد الانتهاء من التثبيت والتأكد من صحة كل شيء عبر الأشعة، تأتي خطوة بالغة الأهمية وهي إصلاح وتر الكفة المدورة الذي تم شقه في البداية. يتم غسل المنطقة جيدا لإزالة أي بقايا عظمية، ثم يتم خياطة الوتر بغرز قوية ومتينة لضمان استعادة وظيفته بالكامل.
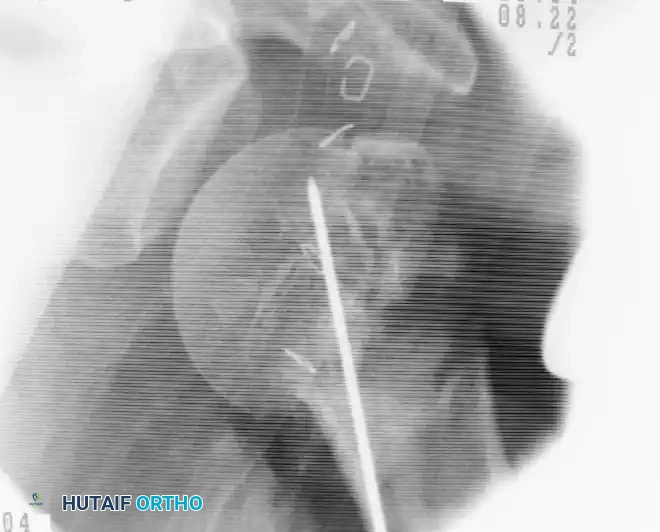
أخيرا، يتم إغلاق طبقات العضلات والجلد بشكل تجميلي، وتوضع ضمادة معقمة على الجرح.
مراحل التعافي والعلاج الطبيعي
يعتمد نجاح عملية المسمار النخاعي بشكل كبير على التزام المريض ببرنامج إعادة التأهيل والعلاج الطبيعي. ينقسم هذا البرنامج إلى مراحل متدرجة لضمان شفاء العظم واستعادة حركة الكتف.
المرحلة الأولى بعد الجراحة
تبدأ هذه المرحلة من يوم العملية وحتى الأسبوع الرابع. يرتدي المريض حمالة كتف طبية لدعم الذراع وتقليل الألم. يتم التركيز في هذه الفترة على تحريك المفاصل المجاورة مثل الكوع والمعصم والأصابع لمنع تيبسها. كما يبدأ المريض بتمارين بسيطة جدا للكتف بمساعدة المعالج الطبيعي، مثل تمارين البندول، مع تجنب أي حركة نشطة لرفع الذراع أو تدويره للخارج لحماية الأوتار التي تم إصلاحها.
المرحلة المتوسطة
تمتد هذه المرحلة من الأسبوع الرابع وحتى الأسبوع الثامن. مع ظهور علامات التئام العظم في صور الأشعة، يتم التخلي تدريجيا عن حمالة الكتف. يبدأ المريض في أداء تمارين الحركة النشطة في جميع الاتجاهات، بالإضافة إلى تمارين التقوية الخفيفة لعضلات الكتف والكفة المدورة لتعزيز استقرار المفصل.
مرحلة التقوية المتقدمة
تبدأ من الأسبوع الثامن وتستمر لعدة أشهر. بعد التأكد من التئام الكسر بشكل كامل، يتم الانتقال إلى تمارين المقاومة والتقوية المتقدمة. الهدف في هذه المرحلة هو استعادة الميكانيكا الطبيعية لحركة الكتف والقدرة على أداء المهام اليومية والوصول للأشياء المرتفعة بكفاءة. عادة ما يصل المريض إلى أقصى تحسن طبي بين ستة إلى اثني عشر شهرا بعد الجراحة.
المخاطر والمضاعفات المحتملة
رغم أن التثبيت بالمسمار النخاعي يعتبر تقنية آمنة وفعالة للغاية، إلا أنه كأي تدخل جراحي قد يصاحبه بعض المخاطر التي يعمل الجراحون جاهدين لتجنبها:
- ألم وتيبس الكتف: من أكثر المضاعفات شيوعا، وغالبا ما يحدث إذا كان المسمار بارزا قليلا أو بسبب عدم الالتزام ببرنامج العلاج الطبيعي.
- إصابة الأعصاب: خاصة العصب الإبطي، ولتجنب ذلك يلتزم الجراحون بمناطق جراحية آمنة ومحددة بدقة.
- التئام العظم في وضع غير صحيح: قد يحدث إذا لم يتم تحديد نقطة الدخول بدقة، مما يؤدي إلى ميلان العظم.
- حدوث كسور إضافية أثناء الجراحة: قد يحدث في حالات هشاشة العظام الشديدة، ويتم تلافيه بالتحضير الجيد للقناة العظمية.
من خلال الالتزام الصارم بالمبادئ الميكانيكية الحيوية، واحترام الأنسجة الرخوة، وتنفيذ التقنيات الجراحية بدقة عالية، يحقق أطباء جراحة العظام نتائج ممتازة ومتكررة في إدارة كسور أعلى عظمة العضد المعقدة.
الأسئلة الشائعة
ما هو المسمار النخاعي ولماذا يفضل على الشرائح
المسمار النخاعي هو دعامة معدنية من التيتانيوم توضع داخل تجويف العظم. يفضل في حالات معينة لأنه يحتاج لشق جراحي أصغر، ويحافظ على الدورة الدموية للعظم، ويوفر ثباتا ميكانيكيا أقوى من الداخل، مما يقلل من احتمالية فشل التثبيت.
كم تستغرق العملية الجراحية
تستغرق عملية تثبيت كسر أعلى عظمة العضد بالمسمار النخاعي عادة ما بين ساعة إلى ساعتين، ويعتمد ذلك على مدى تعقيد الكسر والحاجة إلى إجراءات إضافية أثناء الجراحة.
متى يمكنني العودة إلى منزلي بعد الجراحة
في معظم الحالات، يمكن للمريض العودة إلى منزله في اليوم التالي للعملية، أو بعد يومين كحد أقصى، وذلك بعد التأكد من استقرار حالته والسيطرة على الألم.
هل سأشعر بألم شديد بعد العملية
من الطبيعي الشعور ببعض الألم بعد الجراحة، ولكن يتم السيطرة عليه بفعالية من خلال الأدوية المسكنة للألم التي يصفها الطبيب. يقل الألم تدريجيا خلال الأيام والأسابيع الأولى.
متى يمكنني الاستحمام بعد الجراحة
يمكنك الاستحمام عادة بعد مرور أسبوع إلى عشرة أيام، بشرط تغطية الجرح بغطاء مقاوم للماء. يجب استشارة طبيبك قبل تعريض الجرح للماء المباشر للتأكد من التئام الجلد الأولي.
متى أستطيع قيادة السيارة مرة أخرى
يمنع قيادة السيارة تماما طوال فترة ارتداء حمالة الكتف وتناول الأدوية المسكنة القوية. غالبا ما يسمح بالقيادة بعد مرور ستة إلى ثمانية أسابيع، عندما تستعيد قوة كافية وحركة جيدة في الذراع للتحكم في عجلة القيادة بأمان.
هل سأحتاج إلى إزالة المسمار النخاعي مستقبلا
في الغالب، يبقى المسمار النخاعي في الجسم مدى الحياة ولا حاجة لإزالته. لا يتم التفكير في إزالته إلا إذا تسبب في ألم مزمن، أو احتكاك بمفصل الكتف، أو في حالات نادرة جدا مثل حدوث عدوى متأخرة.
كيف أعتني بجرح العملية في المنزل
يجب الحفاظ على الجرح نظيفا وجافا. قم بتغيير الضمادات حسب تعليمات الطبيب، وراقب أي علامات للالتهاب مثل الاحمرار الشديد، أو التورم المتزايد، أو خروج إفرازات غير طبيعية، وتواصل مع طبيبك فورا إن حدث ذلك.
ما أهمية العلاج الطبيعي بعد هذه الجراحة
العلاج الطبيعي هو النصف الآخر لنجاح العلاج. الجراحة تثبت العظم، لكن العلاج الطبيعي هو ما يعيد للكتف حركته وقوته ويمنع التيبس. إهمال العلاج الطبيعي قد يؤدي إلى فقدان دائم لجزء من حركة الكتف.
متى يمكنني العودة لممارسة الرياضة
العودة للرياضات الخفيفة مثل المشي يمكن أن تبدأ مبكرا. أما الرياضات التي تتطلب استخدام الذراع والكتف أو الرياضات العنيفة، فلا ينصح بالعودة إليها قبل مرور ستة أشهر على الأقل، وبعد الحصول على موافقة صريحة من الجراح المعالج.
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وجاهزية كاملة للتعامل مع جراحات الكسور المعقدة وإنقاذ الأطراف.
مواضيع أخرى قد تهمك