الدليل الشامل لكسور قصبة الساق: الأسباب والأعراض وطرق العلاج الجراحي والتحفظي
الخلاصة الطبية
كسور قصبة الساق هي إصابات شائعة تصيب العظمة الرئيسية في أسفل الساق. يعتمد العلاج على شدة الكسر، بدءاً من الجبائر الطبية للكسور البسيطة، وصولاً إلى التدخل الجراحي باستخدام المسامير النخاعية أو المثبتات الخارجية للكسور المعقدة لضمان الشفاء التام واستعادة القدرة على الحركة.
الخلاصة الطبية السريعة: كسور قصبة الساق هي إصابات شائعة تصيب العظمة الرئيسية في أسفل الساق. يعتمد العلاج على شدة الكسر، بدءاً من الجبائر الطبية للكسور البسيطة، وصولاً إلى التدخل الجراحي باستخدام المسامير النخاعية أو المثبتات الخارجية للكسور المعقدة لضمان الشفاء التام واستعادة القدرة على الحركة.
مقدمة شاملة عن كسور قصبة الساق
تعتبر كسور قصبة الساق، والمعروفة طبياً باسم عظمة الظنبوب، من أكثر كسور العظام الطويلة شيوعاً في مجال جراحة العظام والكسور. نظراً لموقعها التشريحي الفريد والبيئة الميكانيكية الحيوية المحيطة بها، لا يمكن التعامل مع هذه الكسور باتباع قواعد بسيطة أو ثابتة، بل تتطلب تقييماً دقيقاً وخطة علاجية مخصصة لكل مريض.
إذا كنت أنت أو أحد أحبائك قد تعرضتم لهذه الإصابة، فإننا ندرك تماماً حجم القلق والألم الذي تمرون به. تم إعداد هذا الدليل الطبي الشامل ليكون مرجعك الموثوق، حيث نأخذ بيدك خطوة بخطوة لفهم طبيعة الإصابة، الخيارات العلاجية المتاحة، وكيفية الوصول إلى الشفاء التام والعودة إلى حياتك الطبيعية.

تشريح عظمة قصبة الساق وأهميتها
لفهم طبيعة الكسر وكيفية علاجه، من المهم أولاً فهم تشريح هذه العظمة الحيوية. عظمة قصبة الساق هي العظمة الأكبر والأقوى في الجزء السفلي من الساق، وهي المسؤولة عن حمل الجزء الأكبر من وزن الجسم.
ما يميز قصبة الساق هو أن حوالي ثلث مساحتها السطحية يقع مباشرة تحت الجلد دون وجود طبقة عضلية سميكة تحميها. هذا الموقع السطحي يجعلها عرضة بشكل كبير للصدمات المباشرة، مما يفسر سبب ارتفاع نسبة الكسور المفتوحة في هذه العظمة مقارنة بأي عظمة طويلة أخرى في الجسم.
التحدي الأكبر في كسور قصبة الساق يكمن في التروية الدموية. الإمداد الدموي لهذه العظمة يعتبر ضعيفاً نسبياً مقارنة بالعظام المحاطة بعضلات كثيفة. يعتمد الإمداد الدموي الداخلي بشكل أساسي على الشريان المغذي الذي يدخل العظمة من الخلف. في حالات الحوادث الشديدة، غالباً ما يتم تدمير هذه الدورة الدموية الداخلية، مما يجعل العظمة تعتمد على الإمداد الدموي الخارجي القادم من السمحاق (الغشاء المغلف للعظم)، والذي قد يتضرر أيضاً بسبب الإصابة، مما يبطئ من عملية التئام الكسر.
بالإضافة إلى ذلك، فإن وجود مفاصل مفصلية في كل من الركبة والكاحل لا يسمح بأي تعديل تعويضي للتشوهات الدورانية بعد الكسر. لذلك، يجب توخي الحذر الشديد أثناء العلاج لتصحيح أي تشوه محوري أو دوراني، لأن أي خلل في المحاذاة سيؤدي حتماً إلى تسريع تطور خشونة المفاصل في المستقبل.
أسباب وعوامل الخطر
تتنوع الأسباب التي تؤدي إلى كسور قصبة الساق، ويمكن تقسيمها طبياً إلى فئتين رئيسيتين بناءً على قوة الصدمة:
- إصابات الطاقة العالية: مثل حوادث السيارات، حوادث الدراجات النارية، أو السقوط من ارتفاعات شاهقة. هذه الحوادث غالباً ما تسبب كسوراً مفتوحة، وتفتتاً شديداً في العظام، وتضرراً كبيراً في الأنسجة الرخوة المحيطة.
- إصابات الطاقة المنخفضة: مثل السقوط البسيط أثناء المشي، أو الإصابات الرياضية مثل التواء الساق أثناء التزلج أو لعب كرة القدم. هذه الكسور غالباً ما تكون مغلقة وأقل خطورة.

الأعراض والعلامات السريرية
عند حدوث كسر في قصبة الساق، تظهر مجموعة من الأعراض الفورية التي تستدعي تدخلاً طبياً عاجلاً. تشمل هذه الأعراض:
- ألم شديد ومفاجئ في الساق يمنع المريض من تحمل أي وزن على الطرف المصاب.
- تشوه واضح في شكل الساق، حيث قد تبدو الساق ملتوية أو أقصر من الطبيعي.
- تورم وكدمات سريعة الظهور حول منطقة الإصابة.
- في حالة الكسور المفتوحة، يكون هناك جرح ظاهر يبرز منه العظم.
- تنميل أو برودة في القدم، وهو مؤشر خطير يستدعي التوجه للطوارئ فوراً.
تحذير جراحي هام متلازمة الحيز
تعتبر متلازمة الحيز من أخطر المضاعفات المباشرة التي قد تصاحب كسور قصبة الساق الناتجة عن إصابات الطاقة العالية. تحدث هذه المتلازمة عندما يزداد الضغط داخل العضلات المحيطة بالكسر بشكل كبير، مما يؤدي إلى انقطاع تدفق الدم إلى الأعصاب والعضلات.
الألم الذي يفوق حجم الإصابة، والألم الشديد عند تحريك أصابع القدم بشكل سلبي، هي العلامات السريرية الأهم لهذه المتلازمة. إذا تم الاشتباه في متلازمة الحيز، فإن التدخل الجراحي الفوري لشق اللفافة العضلية لتخفيف الضغط هو أمر حتمي لإنقاذ الطرف.
طرق التشخيص والتقييم الطبي
يبدأ التقييم الطبي بأخذ تاريخ مرضي مفصل وفحص سريري دقيق. يقوم الطبيب بفحص الطرف المصاب للبحث عن أي جروح مفتوحة، أو تهتك في الأنسجة، أو كدمات شديدة.
الفحص العصبي والوعائي يعتبر في غاية الأهمية للتأكد من سلامة الأعصاب والأوعية الدموية التي تغذي القدم. كما يتم فحص عظمة الفخذ، الركبة، والكاحل في نفس الساق لاستبعاد وجود إصابات مصاحبة.
التقييم الإشعاعي
تعتبر الأشعة السينية العادية (الأمامية والخلفية والجانبية) التي تشمل الركبة والكاحل ضرورية جداً. في بعض الأحيان، قد يُطلب إجراء أشعة مقطعية لتقييم الكسور التي تمتد إلى المفصل أو الكسور المفتتة بشكل دقيق.
العوامل المؤثرة على سرعة التئام الكسر
الهدف الأساسي من العلاج هو الحصول على كسر ملتئم بمحاذاة جيدة، والقدرة على المشي بدون ألم، واستعادة المدى الحركي الكامل لمفصلي الركبة والكاحل.
هناك عدة عوامل تلعب دوراً حاسماً في تحديد سرعة وجودة التئام الكسر، نلخصها في الجدول التالي:
| العامل المؤثر | التأثير على التئام الكسر |
|---|---|
| مقدار الإزاحة الأولية | الكسور التي تتحرك من مكانها بشكل كبير تستغرق وقتاً أطول للشفاء. |
| درجة التفتت | الكسور المتعددة الشظايا تحتاج لتدخلات أدق وتستغرق وقتاً أطول. |
| وجود عدوى | العدوى (خاصة في الكسور المفتوحة) هي العائق الأكبر أمام التئام العظام. |
| شدة إصابة الأنسجة الرخوة | كلما قل تضرر العضلات والجلد، زادت فرصة التئام العظم بسرعة. |
| نوع الإصابة (طاقة عالية/منخفضة) | كسور الطاقة العالية تحتاج في المتوسط إلى 6 أشهر للشفاء، بينما تحتاج كسور الطاقة المنخفضة لحوالي 4 أشهر. |
العلاج التحفظي بدون جراحة
على الرغم من أن العلاج الجراحي أصبح هو السائد حالياً، إلا أن العلاج التحفظي (بدون جراحة) لا يزال خياراً ممتازاً في حالات محددة. يقتصر هذا العلاج عادةً على الكسور المغلقة، المستقرة، والمعزولة التي لم تتحرك من مكانها بشكل كبير، والتي نتجت عن إصابات طاقة منخفضة.
يعتمد العلاج التحفظي على استخدام الجبائر الجبسية أو الدعامات الوظيفية. أثبتت الدراسات أن العلاج المغلق يمكن أن يحقق معدلات التئام تصل إلى 97.5% في حالات مختارة، خاصة عند استخدام الدعامات الوظيفية التي تسمح بتحمل الوزن المبكر.
ومع ذلك، لكي ينجح العلاج التحفظي، يجب أن تحافظ الجبيرة على محاذاة الكسر بشكل مقبول. يُمنع استخدام هذا العلاج للمرضى غير الملتزمين بالتعليمات، أو مرضى السمنة المفرطة، أو في حالات التورم الشديد حيث لا يمكن الحفاظ على محاذاة العظم.
العلاج الجراحي لكسور قصبة الساق
يُستطب العلاج الجراحي لمعظم كسور قصبة الساق الناتجة عن حوادث الطاقة العالية. هذه الكسور غالباً ما تكون غير مستقرة، ومفتتة، ومصحوبة بدرجات متفاوتة من إصابات الأنسجة الرخوة. يتيح التثبيت الجراحي الحركة المبكرة، ويوفر وصولاً حيوياً للعناية بجروح الأنسجة الرخوة، ويجنب المريض المضاعفات الناتجة عن عدم الحركة لفترات طويلة.
تشمل الدواعي المحددة للتثبيت الجراحي ما يلي:
* الكسور المفتوحة التي تتطلب ترميماً معقداً للأنسجة.
* الكسور المصاحبة لكسر في عظمة الفخذ في نفس الساق.
* المرضى المصابون بإصابات متعددة.
* الكسور المصاحبة لمتلازمة الحيز أو إصابات الأوعية الدموية.
* الفشل في الحفاظ على محاذاة مقبولة بالطرق التحفظية.
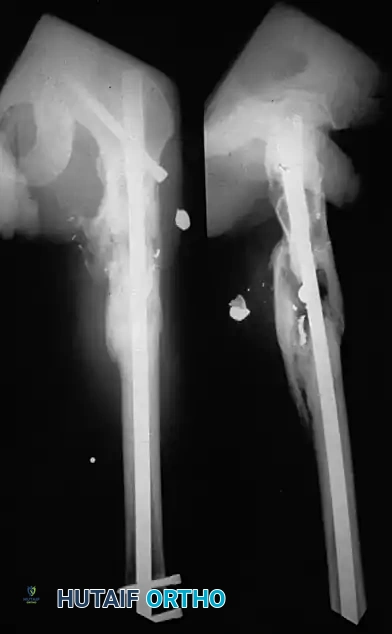
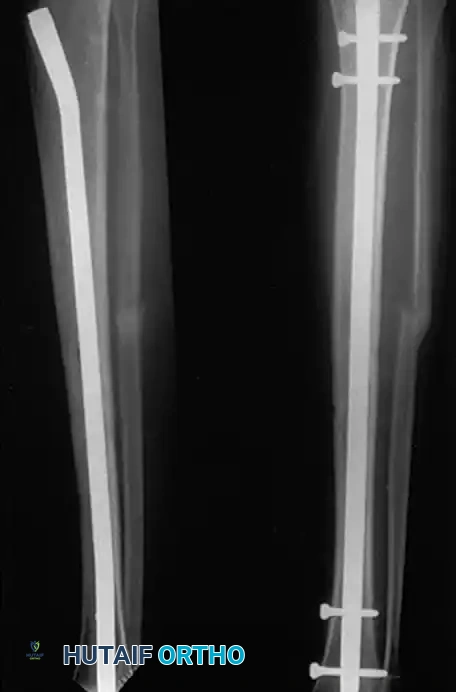
المسمار النخاعي التشابكي
يعتبر المسمار النخاعي التشابكي هو العلاج المفضل حالياً لمعظم كسور منتصف قصبة الساق التي تتطلب تدخلاً جراحياً. أظهرت الدراسات الطبية أن نسبة عدم الالتئام مع المسامير النخاعية لا تتجاوز 2%، مقارنة بـ 10% في حالات العلاج بالجبس. كما أنه يوفر معدلات التئام ممتازة، ويقلل من نسب التشوهات، ويسمح بعودة أسرع للعمل والحياة الطبيعية.
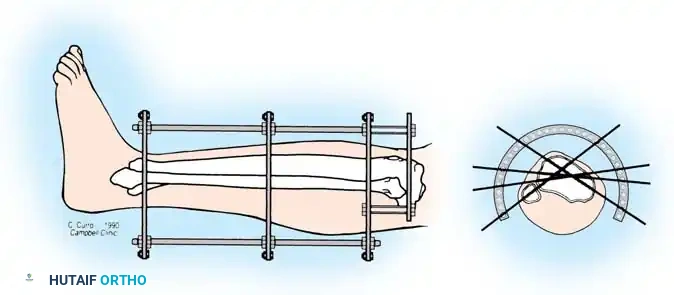
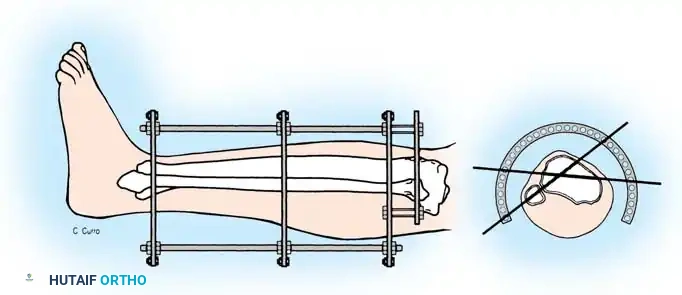
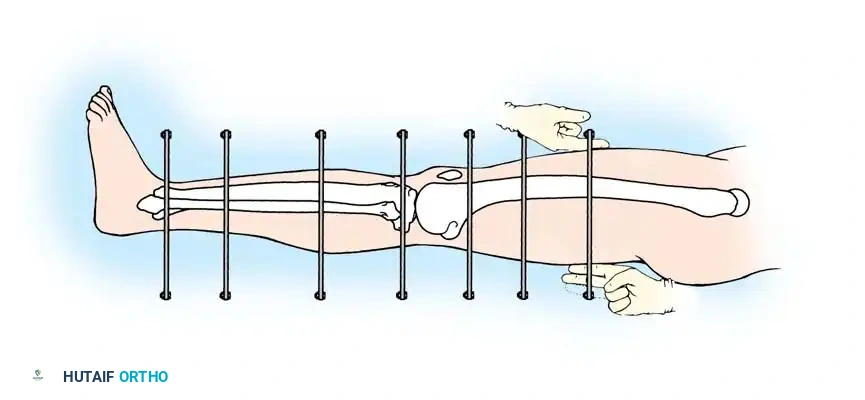
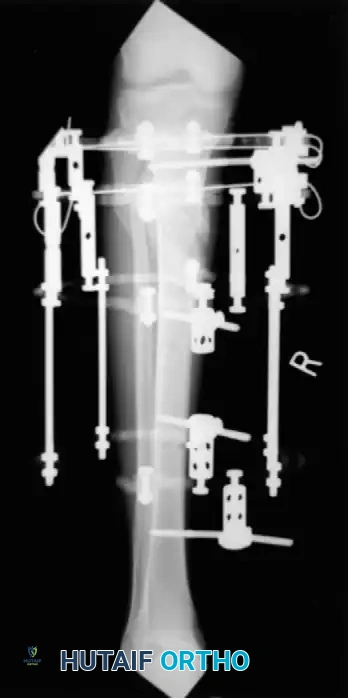
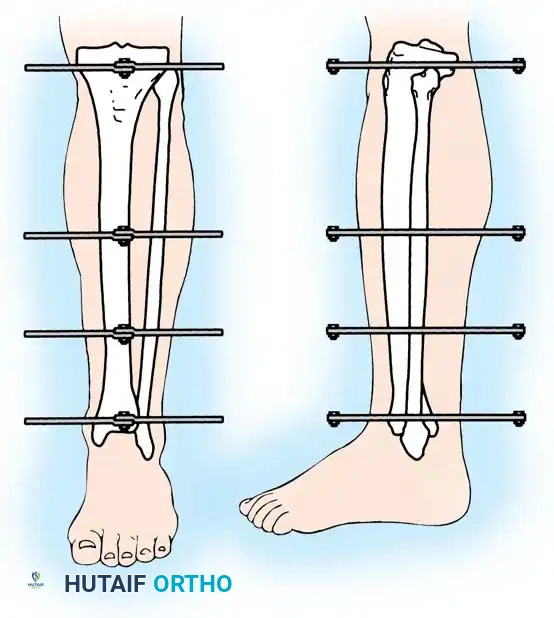
التثبيت الخارجي الدائري للكسور المعقدة
في حين أن المسمار النخاعي مثالي لكسور منتصف العظمة، فإن التثبيت الخارجي - وخاصة المثبتات الدائرية مثل جهاز إليزاروف - يعتبر أداة لا تقدر بثمن للكسور المفتوحة الشديدة، والكسور المفتتة القريبة من المفاصل، والكسور التي يصاحبها فقدان عظمي.

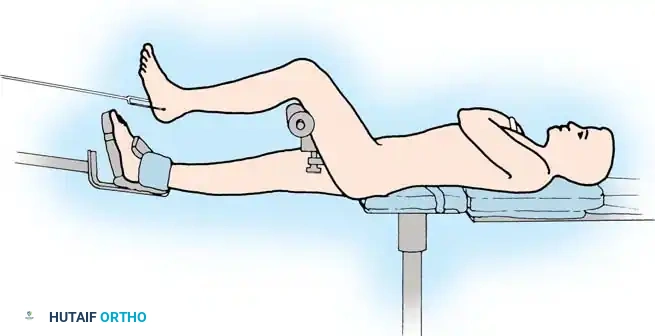
فيما يلي شرح مبسط لخطوات تطبيق المثبت الدائري، لكي يفهم المريض طبيعة هذا الإجراء الجراحي المتقدم:
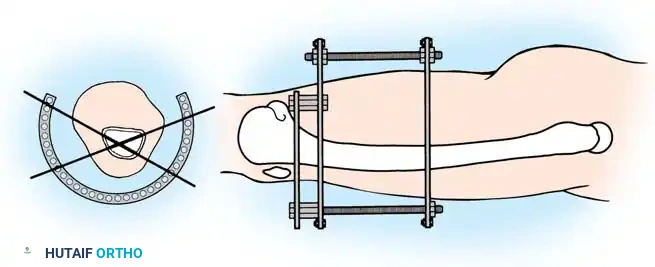
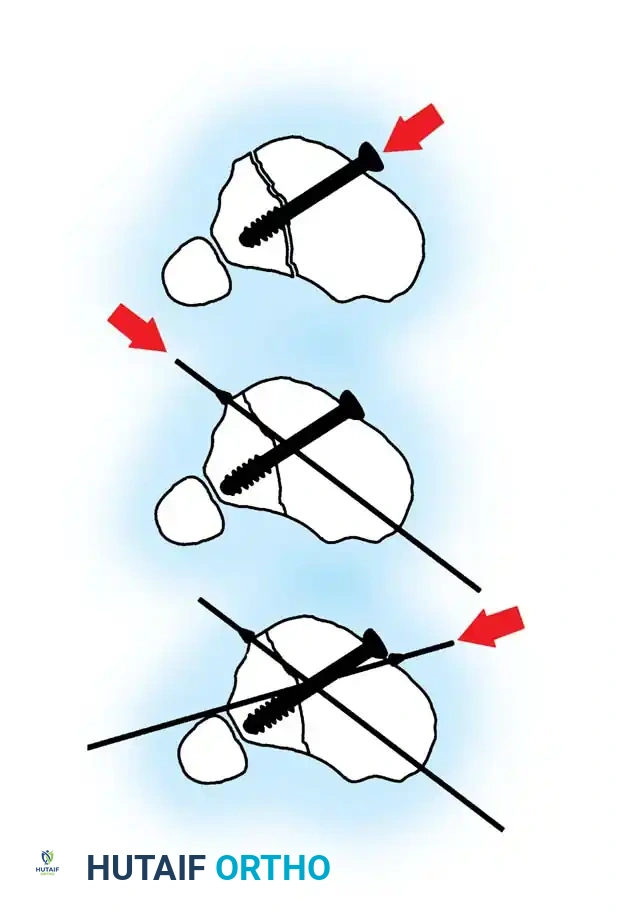
الخطوة الأولى رد المفصل والتثبيت المؤقت
بالنسبة للكسور التي تمتد إلى سطح المفصل (الركبة أو الكاحل)، فإن إعادة بناء السطح المفصلي بدقة تشريحية هي الأولوية القصوى لمنع حدوث خشونة مبكرة. يقوم الجراح باستخدام أسلاك دقيقة لتثبيت القطع العظمية مؤقتاً، وقد يستخدم طعوماً عظمية لملء أي فراغات.
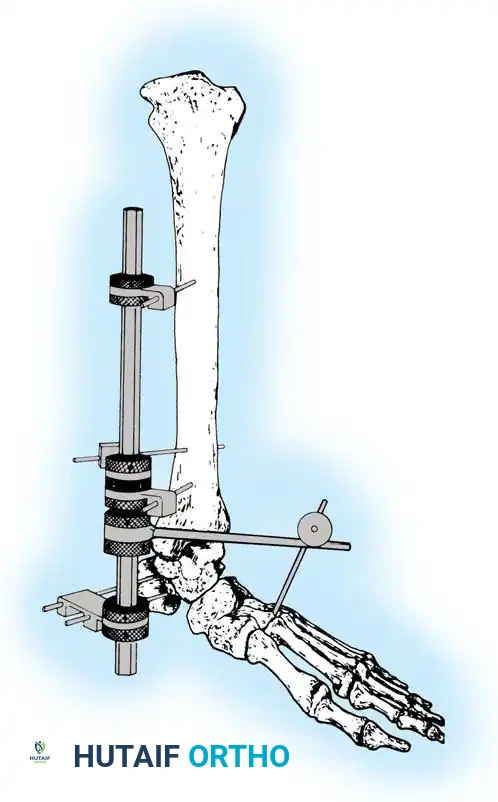
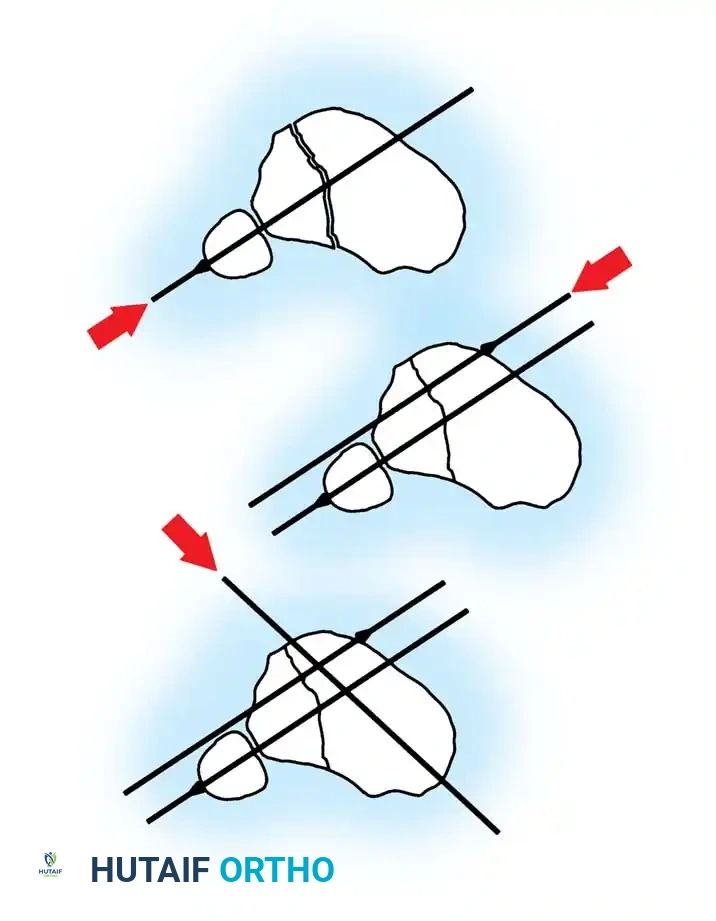
الخطوة الثانية وضع الأسلاك وتصحيح التباعد
يتم استخدام أسلاك خاصة (أسلاك الزيتونة) لتثبيت الأسطح المفصلية. إذا كان هناك تمزق في الأربطة بين عظمة قصبة الساق وعظمة الشظية، يتم استخدام سلك لتقريب العظمتين وتثبيتهما في مكانهما الصحيح.
يتم وضع سلك مرجعي أخير ليكون موازياً تماماً لخط المفصل، وهو خطوة حاسمة لضمان المحاذاة الصحيحة.
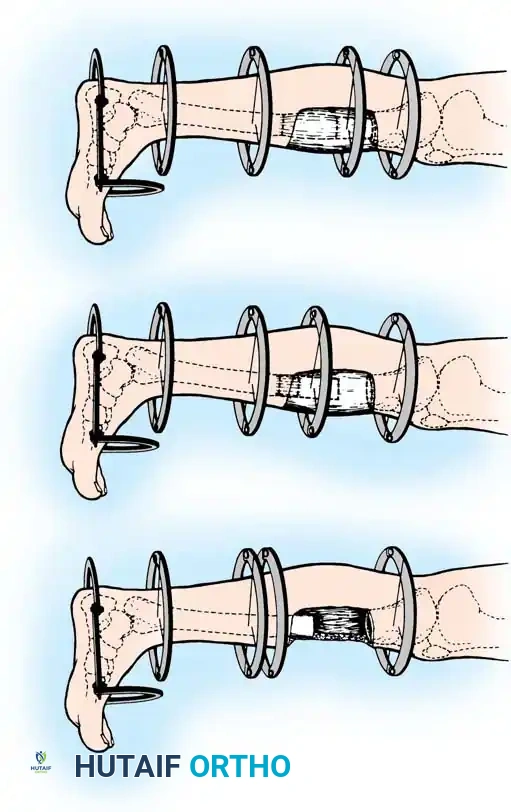
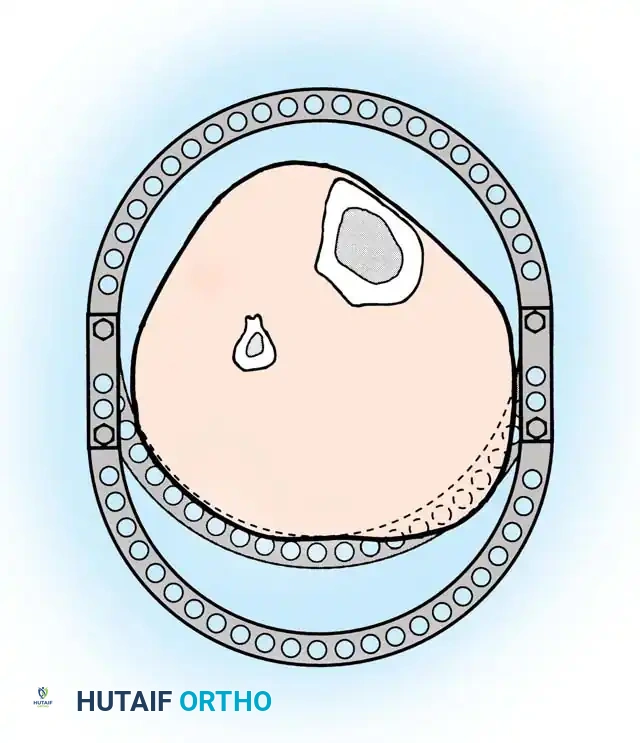
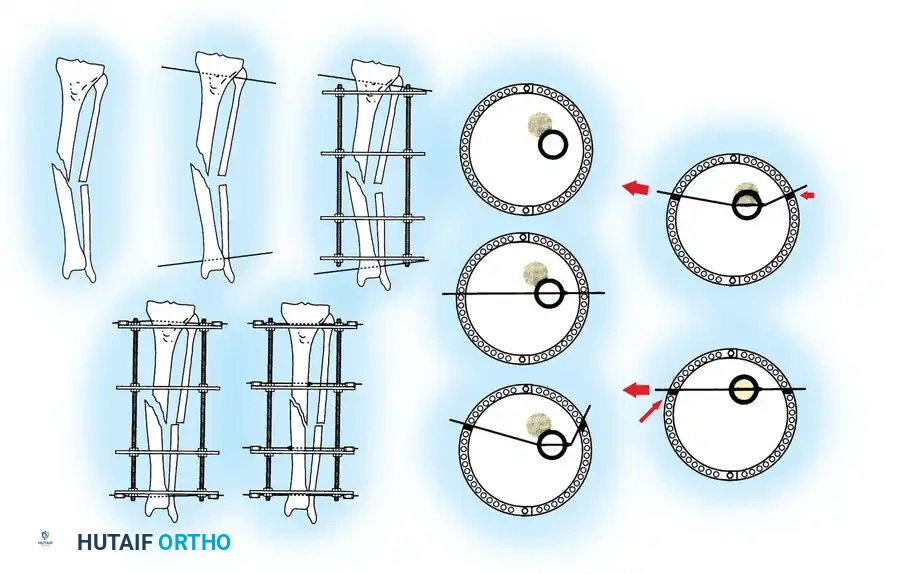
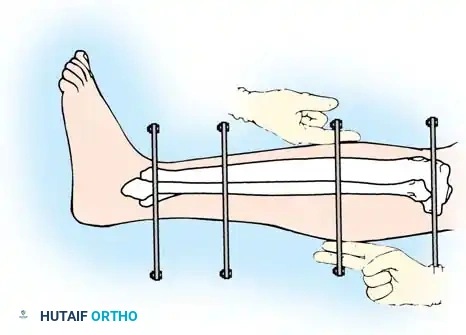
الخطوة الثالثة تجميع الحلقات حول الساق
بمجرد وضع الأسلاك، يتم تجميع حلقات المثبت الخارجي حول الساق. يتم تثبيت الحلقة السفلية على السلك المرجعي لضمان بقاء مفاصل الركبة والكاحل متوازية.

يتم توصيل بقية الأسلاك بالحلقات باستخدام قطع تثبيت خاصة لتجنب ثني الأسلاك وإزاحة الكسر.

الخطوة الرابعة الشد المتماثل للأسلاك
هذه الخطوة هي ما يمنح المثبت الدائري ثباته الميكانيكي الفريد. يتم شد الأسلاك المتقابلة بشكل متماثل باستخدام أجهزة شد خاصة. يجب أن يتم ذلك تحت توجيه الأشعة السينية (المرقاب المتألق) لضمان عدم حدوث أي إزاحة غير مرغوب فيها للكسر.
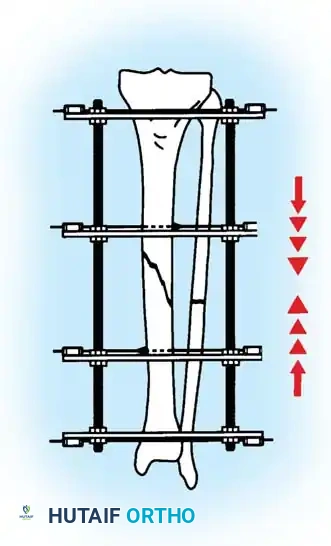
الخطوة الخامسة محاذاة جسم العظمة
بعد تأمين المفصل، يتم توجيه الانتباه إلى تفتت جسم العظمة. يتم توصيل الحلقات السفلية والعلوية باستخدام قضبان ملولبة تسمح بتعديل المحاذاة في جميع الاتجاهات. يتم استخدام أسلاك إضافية لسحب القطع العظمية الكبيرة وإعادتها إلى مكانها الصحيح.

الخطوة السادسة تقنية الشد الأربطي للكسور الشديدة
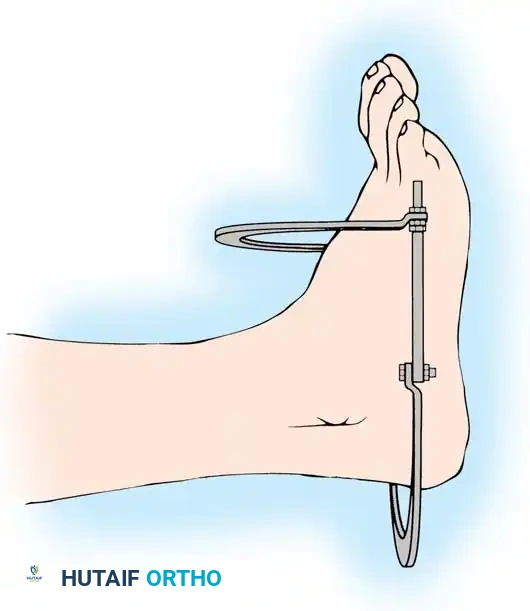
في حالات الإصابات شديدة التعقيد التي تتضمن تفتتاً هائلاً أو فقداناً للعظام، قد تفشل تقنيات الرد القياسية. في هذه الحالات، يتم استخدام تقنية تسمى "الشد الأربطي".
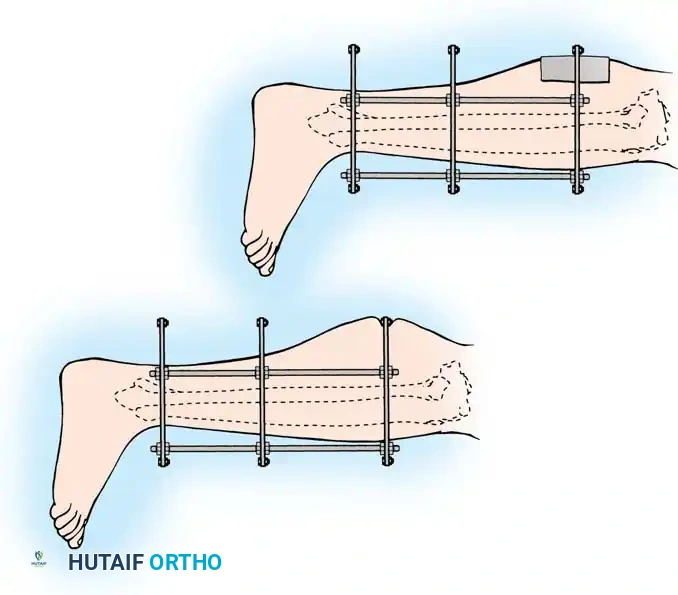
يتم بناء إطار متصل بالقدم للحفاظ على الشد عبر مفصل الكاحل. يقوم الجراح بإجراء شد عبر المفصل، حيث تقوم الأربطة ومحفظة المفصل السليمة بسحب شظايا العظام المفتتة وإعادتها إلى محاذاتها الطبيعية.

عندما تكون المحاذاة مرضية، يتم تثبيت الحلقة السفلية وتمرير أسلاك التثبيت عبر شظايا الكسر لتأمينها بشكل نهائي.
مرحلة التعافي والتأهيل بعد الكسر
تعتمد خطة ما بعد الجراحة على نوع الكسر، وحالة الأنسجة الرخوة، ونوع التثبيت الذي تم استخدامه.
بالنسبة للمرضى الذين تم علاجهم بالمسامير النخاعية في كسور مستقرة، غالباً ما يُسمح لهم بتحمل الوزن الفوري حسب القدرة على تحمل الألم. أما بالنسبة للمرضى الذين تم تركيب مثبتات دائرية لهم، فيتم تشجيعهم على تحمل الوزن لأن ذلك يعزز الحركات الدقيقة في موقع الكسر، مما يحفز التئام العظام الثانوي وتكوين الدشبذ العظمي (الكالس).
العناية الدقيقة بأماكن دخول دبابيس وأسلاك المثبت الخارجي تعتبر إلزامية لمنع حدوث التهابات سطحية. يشمل العلاج الطبيعي تمارين لتقوية العضلات واستعادة المدى الحركي للمفاصل.
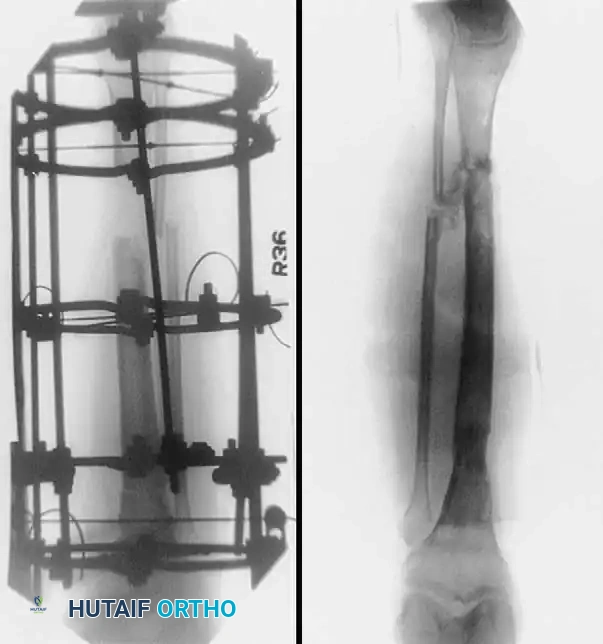
التقييم الإشعاعي المتقدم
لضمان متابعة دقيقة لحالة المريض، يتم إجراء صور أشعة دورية لتقييم تقدم التئام العظام ومراقبة أي مضاعفات محتملة.
الأسئلة الشائعة حول كسور قصبة الساق
مدة التئام كسر قصبة الساق
تختلف المدة بناءً على شدة الإصابة. الكسور البسيطة الناتجة عن طاقة منخفضة تستغرق حوالي 4 أشهر، بينما الكسور المعقدة الناتجة عن حوادث طاقة عالية قد تستغرق 6 أشهر أو أكثر للشفاء التام.
موعد العودة للمشي بعد الجراحة
يعتمد ذلك على نوع التثبيت الجراحي. في حالة المسمار النخاعي، قد يُسمح لك بالمشي الجزئي أو الكلي بعد الجراحة بأيام قليلة. أما في حالات التثبيت الخارجي، سيحدد لك الطبيب متى يمكنك البدء بتحميل الوزن تدريجياً.
علامات التئام العظام
تشمل العلامات الإيجابية اختفاء الألم عند الضغط على مكان الكسر، القدرة على المشي بدون ألم شديد، وظهور تكون عظمي جديد (الكالس) في صور الأشعة السينية التي يجريها طبيبك.
متلازمة الحيز ومخاطرها
هي حالة طارئة يحدث فيها تورم شديد داخل العضلات يمنع تدفق الدم. من أهم علاماتها ألم مبرح لا يستجيب للمسكنات، وتتطلب تدخلاً جراحياً فورياً لشق الأنسجة وتخفيف الضغط لإنقاذ الساق.
الفرق بين المسمار النخاعي والمثبت الخارجي
المسمار النخاعي يُزرع داخل تجويف العظمة وهو مخفي تماماً ومناسب لمعظم الكسور المغلقة. المثبت الخارجي يتكون من حلقات معدنية خارج الساق تتصل بالعظم بأسلاك، ويُستخدم في الكسور المفتوحة الشديدة والكسور المفتتة المعقدة.
العناية بدبابيس المثبت الخارجي
يجب تنظيف مناطق دخول الدبابيس يومياً باستخدام المحاليل الطبية المعقمة التي يصفها الطبيب، وتجنب لمسها بأيدي غير مغسولة، مع ضرورة إبلاغ الطبيب فوراً عند ملاحظة أي احمرار شديد أو إفرازات صديدية.
أهمية العلاج الطبيعي بعد الكسر
العلاج الطبيعي ضروري جداً لمنع تيبس مفاصل الركبة والكاحل، واستعادة قوة العضلات التي ضعفت بسبب قلة الحركة، وتدريب المريض على المشي بطريقة صحيحة لتجنب العرج.
التغذية المناسبة لالتئام الكسور
يُنصح بتناول غذاء غني بالكالسيوم، فيتامين د، والبروتينات. الأطعمة مثل منتجات الألبان، الأسماك، والمكسرات تساعد بشكل كبير في تسريع بناء النسيج العظمي الجديد. يُنصح بشدة بالتوقف عن التدخين لأنه يؤخر التئام العظام.
إزالة الشرائح والمسامير بعد الشفاء
في معظم الحالات، لا يتم إزالة المسمار النخاعي أو الشرائح الداخلية إلا إذا تسببت في ألم أو تهيج للمريض. أما المثبت الخارجي، فيتم إزالته في العيادة أو بغرفة العمليات بعد التأكد التام من التئام الكسر إشعاعياً وسريرياً.
مضاعفات عدم علاج الكسر بشكل صحيح
إهمال العلاج أو عدم الالتزام بتعليمات الطبيب قد يؤدي إلى عدم التئام الكسر، التئام العظم في وضع معوج (تشوه)، التهابات مزمنة في العظام، أو خشونة مبكرة في مفاصل الركبة والكاحل.