الدليل الشامل لعملية المسمار النخاعي لعلاج كسور عظمة الساق
الخلاصة الطبية
عملية المسمار النخاعي لكسور الساق هي الإجراء الجراحي الأفضل لعلاج كسور عظمة القصبة. تعتمد على إدخال دعامة معدنية داخل تجويف العظم لتثبيت الكسر من الداخل، مما يحافظ على التروية الدموية ويسمح بالشفاء السريع والعودة المبكرة للحركة والمشي بأمان.
الخلاصة الطبية السريعة: عملية المسمار النخاعي لكسور الساق هي الإجراء الجراحي الأفضل لعلاج كسور عظمة القصبة. تعتمد على إدخال دعامة معدنية داخل تجويف العظم لتثبيت الكسر من الداخل، مما يحافظ على التروية الدموية ويسمح بالشفاء السريع والعودة المبكرة للحركة والمشي بأمان.
مقدمة عن كسور الساق وعلاجها
تعتبر كسور عظمة الساق، وتحديداً عظمة القصبة، من أكثر الإصابات العظمية شيوعاً التي تتطلب تدخلاً طبياً دقيقاً. في عالم جراحة العظام الحديث، تُعد عملية المسمار النخاعي لكسور الساق المعيار الذهبي والحل الجراحي الأمثل للتعامل مع الكسور المنزاحة، أو غير المستقرة، أو الكسور المفتوحة في منتصف العظمة (الكسور الجدلية).
يعمل المسمار النخاعي كجبيرة داخلية صلبة، حيث يتم إدخاله في التجويف النخاعي للعظم ليتحمل العبء الميكانيكي ويشارك في توزيع الأحمال مع العظم المصاب. هذا التصميم العبقري يوفر استقراراً ممتازاً للكسر مع الحفاظ التام على التروية الدموية الخارجية للعظم والأنسجة المحيطة به، مما يخلق بيئة حيوية وميكانيكية مثالية تحفز الالتئام العظمي الثانوي من خلال تكوين ما يُعرف بالدشبذ العظمي (الكالس).
إن نجاح هذه الجراحة يعتمد بشكل كبير على دقة التقنية الجراحية، بدءاً من وضعية المريض على طاولة العمليات، مروراً بتحديد نقطة الدخول الصحيحة للمسمار، وصولاً إلى ضبط الاستقامة الدورانية للساق. في هذا الدليل الشامل، سنأخذك في رحلة طبية مفصلة لفهم كل ما يتعلق بهذه الجراحة، لتكون على دراية تامة بخطوات علاجك وطريقك نحو التعافي.
التشريح الدقيق لعظام الساق
لفهم طبيعة الإصابة وكيفية علاجها، من المهم التعرف على البنية التشريحية للساق. يتكون الجزء السفلي من الساق (بين الركبة والكاحل) من عظمتين رئيسيتين:
- عظمة القصبة: وهي العظمة الأكبر والأقوى، وتقع في الجزء الأمامي الداخلي من الساق. تتحمل عظمة القصبة الغالبية العظمى من وزن الجسم (حوالي 85% إلى 90%)، وهي العظمة التي يتم تثبيتها باستخدام المسمار النخاعي.
- عظمة الشظية: وهي عظمة رفيعة تقع في الجزء الخارجي من الساق، وتعمل بشكل أساسي كنقطة ارتكاز لربط العضلات وتثبيت مفصل الكاحل، ولا تتحمل وزناً كبيراً.
تتميز عظمة القصبة بأنها مغطاة بطبقة رقيقة جداً من الجلد والأنسجة تحت الجلد في الجزء الأمامي منها، مما يجعلها عرضة للكسور المفتوحة (حيث يبرز العظم من الجلد) في حالة الحوادث الشديدة. كما أن التروية الدموية لعظمة القصبة تأتي من مصدرين: الأوعية الدموية المغذية داخل القناة النخاعية، والأوعية الدموية الدقيقة في الغشاء المحيط بالعظم (السمحاق). عملية المسمار النخاعي مصممة خصيصاً للحفاظ على هذه التروية الدموية الحيوية لضمان سرعة التئام الكسر.
الأسباب وعوامل الخطر المؤدية لكسور الساق
تحدث كسور منتصف عظمة الساق نتيجة تعرض العظم لقوة تفوق قدرته على التحمل. وتتنوع الأسباب بناءً على شدة القوة المؤثرة:
- الحوادث عالية الطاقة: مثل حوادث السيارات، أو حوادث الدراجات النارية، أو السقوط من ارتفاعات شاهقة. هذه الحوادث غالباً ما تسبب كسوراً مفتتة أو كسوراً مفتوحة تترافق مع تهتك في الأنسجة الرخوة.
- الإصابات الرياضية: وخاصة في الرياضات التي تتطلب احتكاكاً جسدياً عنيفاً مثل كرة القدم، أو الرياضات التي تتضمن التواءات مفاجئة مثل التزلج.
- الحوادث منخفضة الطاقة: مثل السقوط البسيط أثناء المشي، وتحدث غالباً لدى كبار السن أو الأشخاص الذين يعانون من هشاشة العظام.
- الكسور الإجهادية: وتحدث نتيجة الاستخدام المفرط والمتكرر للعظم دون إعطائه فترة راحة كافية، وتكثر بين العدائين والرياضيين المحترفين والجنود.
الأعراض المصاحبة لكسور عظمة القصبة
عند التعرض لكسر في عظمة الساق، تظهر مجموعة من الأعراض الفورية والواضحة التي تستدعي تدخلاً طبياً عاجلاً، وتشمل:
- ألم حاد ومفاجئ في الساق يمنع المريض من القدرة على الوقوف أو تحميل الوزن على الطرف المصاب.
- تشوه واضح في شكل الساق، حيث قد تبدو الساق ملتوية، أو أقصر من الساق السليمة، أو بها انحناء غير طبيعي.
- تورم شديد وسريع في منطقة الكسر نتيجة النزيف الداخلي والالتهاب.
- كدمات وتغير في لون الجلد المحيط بمنطقة الإصابة.
- في حالات الكسور المفتوحة، يكون هناك جرح قطعي يبرز منه جزء من العظم المكسور، وهو ما يُعد حالة طوارئ قصوى لتجنب العدوى.
- تنميل أو برودة في القدم إذا أثر الكسر على الأعصاب أو الأوعية الدموية المارة في الساق.
التشخيص والتقييم الطبي الشامل
يبدأ التقييم الطبي في قسم الطوارئ، حيث يقوم جراح العظام بإجراء فحص سريري دقيق يتضمن:
- فحص الأنسجة الرخوة: لتقييم حالة الجلد والعضلات والتأكد من عدم وجود متلازمة الحيز (ارتفاع الضغط داخل عضلات الساق مما يهدد التروية الدموية).
- الفحص العصبي والوعائي: التأكد من وجود النبض في القدم، وقدرة المريض على تحريك أصابع قدميه والإحساس بها.
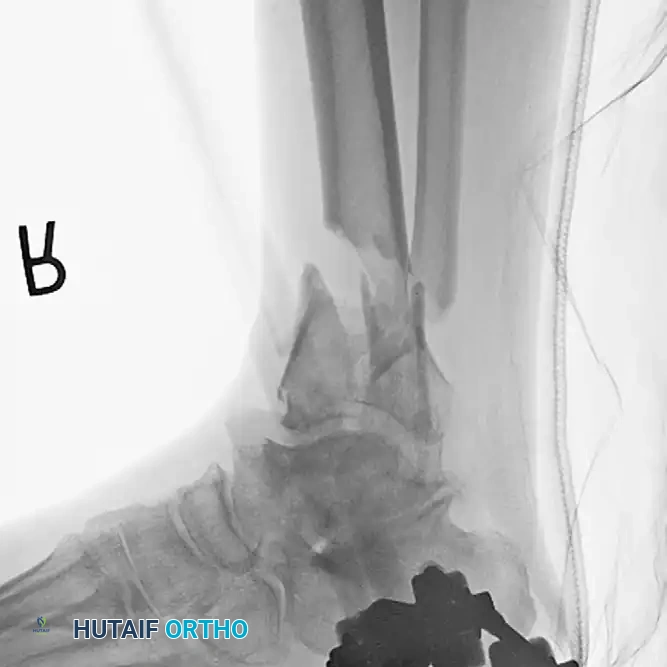
- التصوير بالأشعة السينية: يتم التقاط صور أشعة سينية من زوايا متعددة (أمامية خلفية وجانبية) لتحديد موقع الكسر، ونوعه (مستعرض، مائل، حلزوني، أو مفتت)، ومدى الانزياح بين أجزاء العظم.
بناءً على هذا التقييم، وبمراعاة نمط الكسر وحالة الأنسجة المحيطة، يقرر الجراح الخطة العلاجية الأنسب، والتي تكون غالباً التثبيت الجراحي باستخدام المسمار النخاعي.
العلاج الجراحي باستخدام المسمار النخاعي
تُعد الجراحة عملية دقيقة تتطلب تخطيطاً مسبقاً ومهارة عالية من الجراح لضمان عودة العظم إلى شكله واستقامته الطبيعية.
التجهيز للعملية ووضعية المريض
الأساس لنجاح العملية يبدأ من وضعية المريض على طاولة العمليات. يختار الجراح بين استخدام "طاولة الكسور الخاصة" أو "طاولة العمليات القياسية الشفافة للأشعة" بناءً على نوع الكسر.
في حالة استخدام طاولة الكسور، يتم وضع المريض على ظهره مع ثني الركبة بزاوية 90 درجة. يتم إدخال مسمار شد مؤقت في عظمة الكعب لتطبيق سحب طولي (شد) على الساق، مما يساعد في إعادة أجزاء العظم المكسور إلى مكانها الصحيح تحت توجيه جهاز الأشعة السينية المستمر. يحرص الفريق الطبي على تبطين منطقة خلف الركبة جيداً لتجنب أي ضغط على الأعصاب.
أما في حالة طاولة العمليات القياسية، يتم دعم الساق المصابة على وسادة خاصة شفافة للأشعة مع الحفاظ على الركبة مثنية. هذه الوضعية مفضلة لدى العديد من الجراحين لأنها تسهل تقييم الاستقامة الدورانية للساق وتجنب مضاعفات الشد المستمر.
ضبط الاستقامة الدورانية للساق
من أهم التحديات في هذه الجراحة هي التأكد من عدم وجود التواء (دوران) في الساق بعد تثبيت الكسر. المسمار النخاعي يحافظ على استقامة العظم من الأمام والخلف والجانبين، ولكنه لا يمنع الدوران بشكل تلقائي قبل وضع براغي التثبيت.
يستخدم الجراح طرقاً دقيقة مثل "طريقة كليمنتز" باستخدام الأشعة السينية، حيث يقيس زاوية دوران الساق السليمة أولاً، ثم يطابقها تماماً مع الساق المصابة قبل التثبيت النهائي. كما يتم استخدام العلامات التشريحية السريرية، مثل التأكد من أن مركز عظمة الصابونة (الرضفة) يتماشى بشكل مستقيم مع الإصبع الثاني للقدم.
خطوات الجراحة بالتفصيل
الخطوة الأولى فتح المسار وإدخال السلك الدليلي
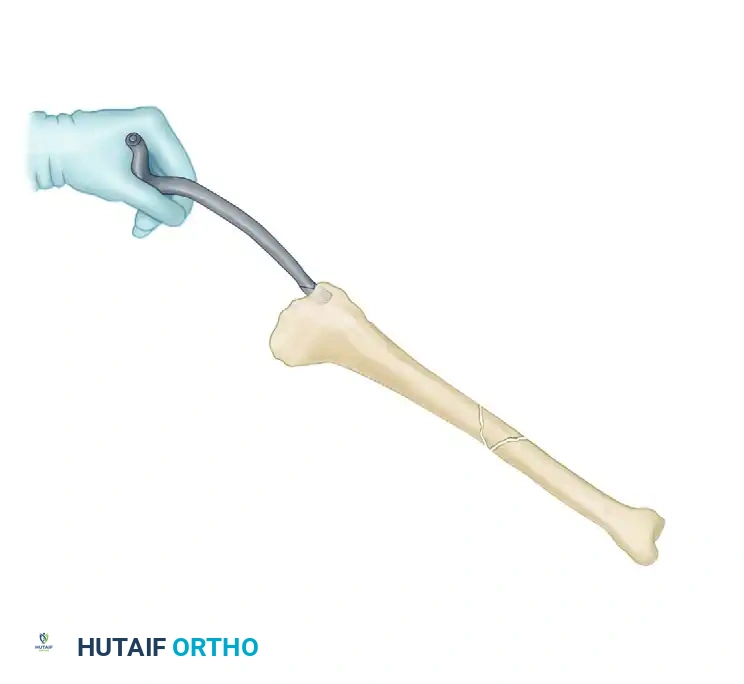
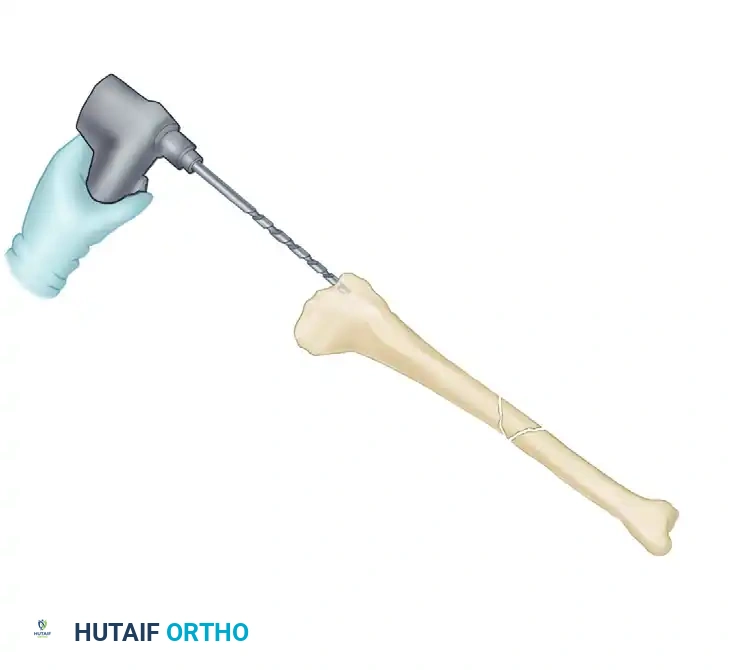
يبدأ الجراح بإجراء شق جراحي صغير (حوالي 3 إلى 5 سم) بالقرب من الركبة، بمحاذاة الوتر الرضفي. تعتبر نقطة الدخول إلى العظم هي الخطوة الأكثر أهمية، حيث يجب أن تكون في مكان محدد بدقة (المنطقة الآمنة) لضمان مسار مستقيم للمسمار داخل القناة النخاعية. يتم إدخال سلك دليلي رفيع لاختراق القشرة العظمية العلوية.

بمجرد التأكد من المسار الصحيح عبر الأشعة، يتم فتح القناة النخاعية باستخدام أداة مخصصة (مخرز مجوف أو موسع قنوات).
الخطوة الثانية تمرير السلك الدليلي ورد الكسر
يتم إدخال سلك دليلي ذو نهاية كروية عبر الفتحة التي تم إحداثها. باستخدام السحب اليدوي وأدوات التثبيت المؤقتة، يقوم الجراح برد الكسر (إعادة العظام إلى مكانها الطبيعي) ويمرر السلك الدليلي عبر منطقة الكسر وصولاً إلى الجزء السفلي من الساق بالقرب من الكاحل.
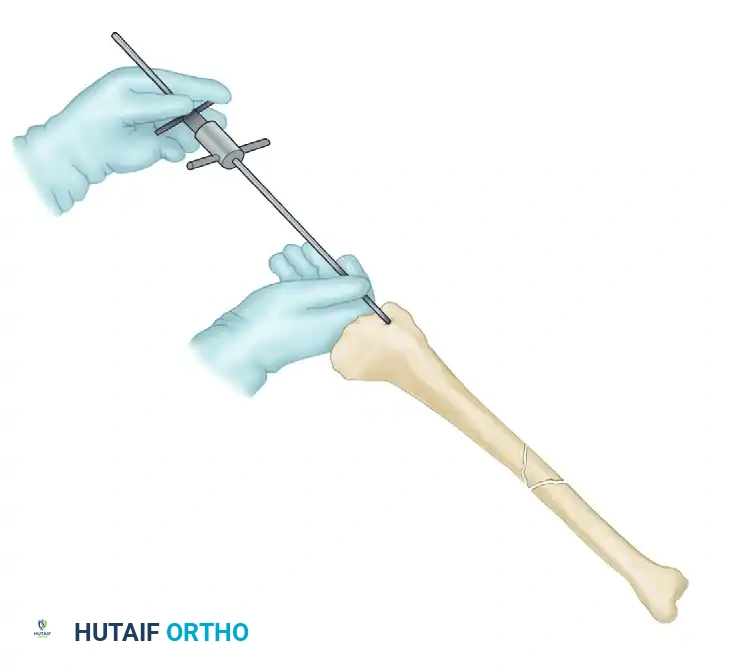
الخطوة الثالثة تحضير وتوسيع القناة النخاعية
يعتمد قرار توسيع القناة النخاعية على خصائص الكسر وحالة الأنسجة المحيطة. التوسيع يساعد في إدخال مسمار ذو قطر أكبر (مما يزيد من قوته الميكانيكية) ويساعد في نشر الخلايا العظمية المحفزة للالتئام في منطقة الكسر. يتم التوسيع تدريجياً بزيادات قدرها 0.5 مم باستخدام موسعات مرنة.
يُراعى دائماً عدم استخدام جهاز منع تدفق الدم (التورنيكيه) أثناء التوسيع، لأن تدفق الدم ضروري لتبريد العظم ومنع حدوث نخر حراري نتيجة الاحتكاك.
الخطوة الرابعة إدخال المسمار النخاعي
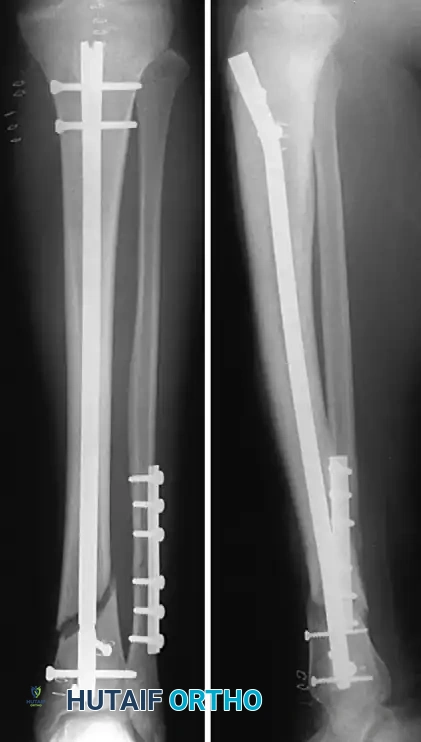
بناءً على القياسات الدقيقة التي تم أخذها، يختار الجراح مسماراً نخاعياً (مصنوعاً غالباً من التيتانيوم المتوافق حيوياً) بقطر وطول مناسبين. يتم إدخال المسمار فوق السلك الدليلي بحركات دائرية لطيفة. يجب أن يستقر الطرف العلوي للمسمار تحت سطح العظم بقليل لتجنب آلام الركبة المستقبلية، بينما يستقر الطرف السفلي بالقرب من مفصل الكاحل.
الخطوة الخامسة التثبيت بالبراغي
لضمان عدم تحرك المسمار أو دوران العظم، يتم وضع براغي تثبيت (Interlocking screws) في الجزء العلوي والسفلي من المسمار. يتم وضع البراغي العلوية باستخدام جهاز توجيه متصل بمقبض المسمار، بينما يتم وضع البراغي السفلية باستخدام تقنية تعتمد على التصوير الدقيق بالأشعة السينية لضمان مرور البرغي بدقة عبر الفتحات المخصصة له في المسمار.
تحديات كسور الجزء العلوي من الساق
الكسور التي تقع في الثلث العلوي من عظمة الساق (بالقرب من الركبة) تشكل تحدياً جراحياً خاصاً. نظراً لاتساع تجويف العظم في هذه المنطقة وقوة سحب العضلات المحيطة بالركبة، يميل العظم المكسور للتحرك بشكل غير طبيعي (انحناء للأمام أو تشوه أروح) أثناء إدخال المسمار.
للتغلب على ذلك، يستخدم الجراحون تقنيات متقدمة مثل:
* تعديل نقطة الدخول لتكون أعلى وأكثر للخلف.
* استخدام "براغي الحجب" (Blocking Screws) لتضييق القناة النخاعية صناعياً وتوجيه المسمار للمسار الصحيح.
* إجراء العملية والركبة في وضعية شبه ممدودة (بدلاً من ثنيها 90 درجة) لتقليل قوة الشد العضلي.
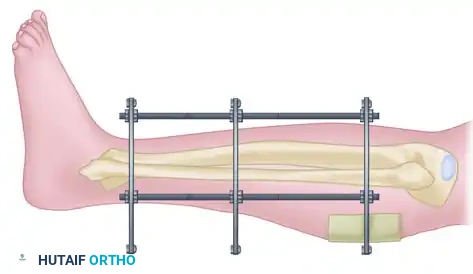
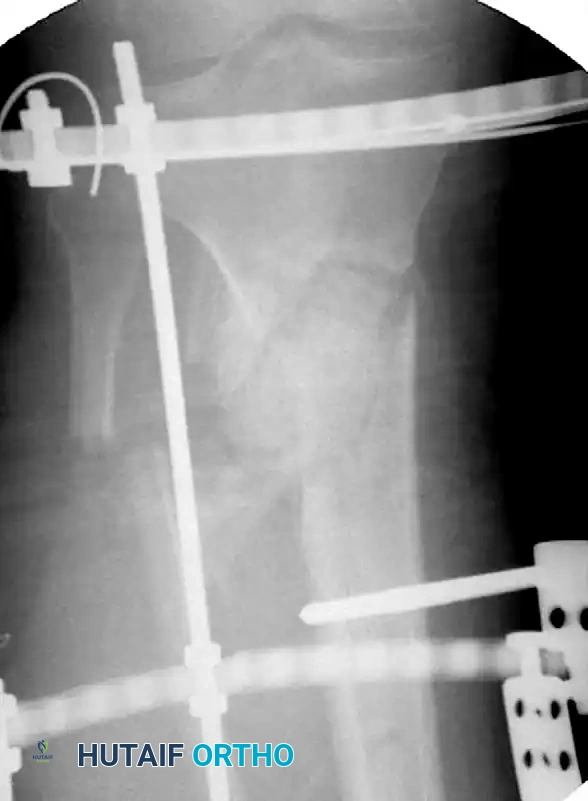
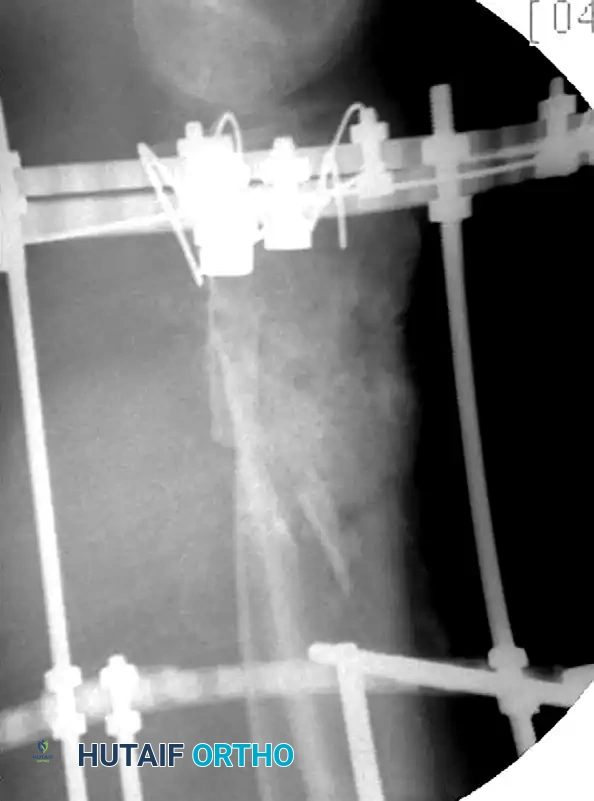
المثبت الخارجي كبديل مؤقت أو دائم
في حين أن المسمار النخاعي هو العلاج النهائي لمعظم الكسور المغلقة، إلا أن هناك حالات معقدة تتطلب استخدام "المثبت الخارجي" كخطوة أولى أو كعلاج بديل.
يتم اللجوء للمثبت الخارجي في الحالات التالية:
* جراحة السيطرة على الأضرار: في المرضى الذين يعانون من إصابات متعددة وحالتهم غير مستقرة، يوفر المثبت الخارجي تثبيتاً سريعاً للكسر (في أقل من 30 دقيقة) دون إرهاق جسم المريض بعملية طويلة.
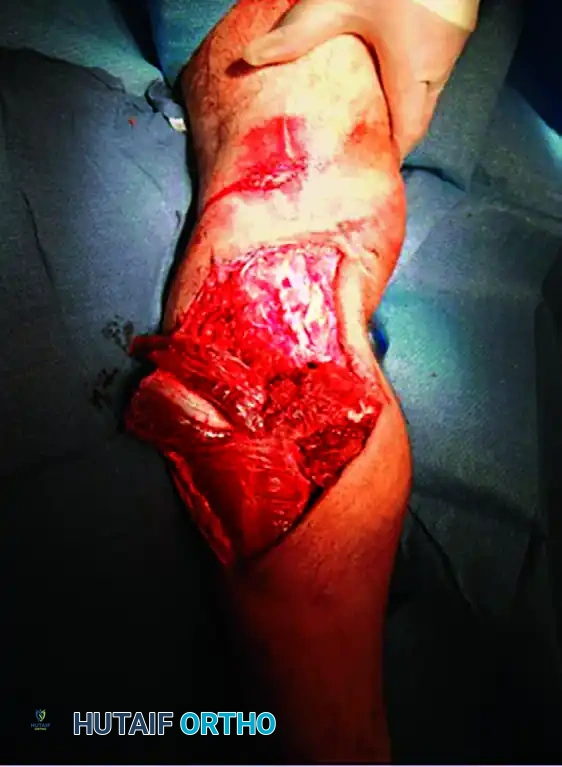
* الكسور المفتوحة الشديدة: التي تترافق مع فقدان كبير في الجلد والعضلات أو تلوث شديد. يتم استخدام المثبت الخارجي لحماية الأنسجة والسماح بعلاج الجروح وتغطيتها قبل التفكير في وضع مسمار داخلي.
* متلازمة الحيز: عندما يتطلب الأمر شق العضلات لتخفيف الضغط، يفضل استخدام المثبت الخارجي لتجنب خطر العدوى العميقة.
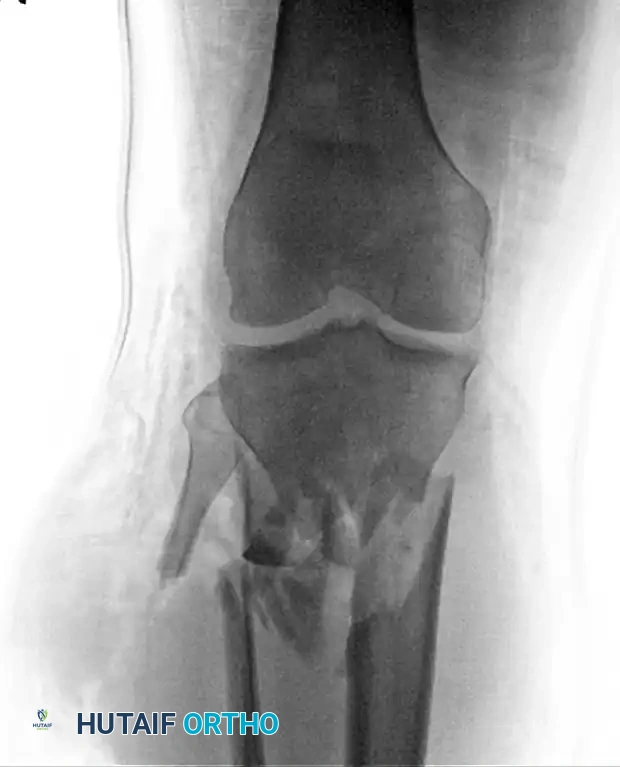
بمجرد استقرار حالة المريض وتعافي الأنسجة الرخوة (غالباً خلال 7 إلى 14 يوماً)، يمكن تحويل المثبت الخارجي بأمان إلى مسمار نخاعي.
التعافي وبروتوكول إعادة التأهيل
رحلة الشفاء لا تنتهي بانتهاء الجراحة، بل تبدأ مرحلة جديدة من إعادة التأهيل التي تعتمد على نوع الكسر ومدى استقرار التثبيت الجراحي.
- تحميل الوزن والمشي: في حالات الكسور المستقرة والمستعرضة التي تم تثبيتها بمسمار نخاعي قوي، يُشجع المريض عادة على المشي وتحميل الوزن على الساق المصابة قدر الاحتمال (حسب توجيهات الطبيب) في وقت مبكر جداً. هذا التحميل المحوري البسيط يحفز الخلايا العظمية ويسرع من عملية التئام الكسر. أما في الكسور المفتتة جداً، قد يطلب الطبيب تأجيل تحميل الوزن الكامل لعدة أسابيع.
- العلاج الطبيعي: يبدأ العلاج الطبيعي في اليوم الأول بعد العملية. يتم التركيز على تمارين المدى الحركي النشط لمفصلي الركبة والكاحل لمنع تيبس المفاصل وتجنب التصاقات العضلات.
- الديناميكية الميكانيكية: في بعض الحالات، إذا لوحظ تأخر في التئام العظم بعد مرور 3 إلى 4 أشهر (عدم ظهور دشبذ عظمي كافٍ في الأشعة)، قد يقوم الجراح بإجراء بسيط يسمى "الديناميكية". يتضمن ذلك إزالة أحد براغي التثبيت (غالباً من الطرف الأطول للكسر) للسماح للمسمار بالانزلاق قليلاً، مما يولد ضغطاً طبيعياً على منطقة الكسر أثناء المشي، وهذا يحفز العظم على الالتئام بشكل أسرع.
من خلال الالتزام الصارم بتعليمات الجراح والمواظبة على العلاج الطبيعي، يحقق الغالبية العظمى من المرضى نتائج سريرية ممتازة، ويعودون لممارسة حياتهم الطبيعية والرياضية بكفاءة عالية.
الأسئلة الشائعة
كم تستغرق عملية المسمار النخاعي
تستغرق العملية الجراحية عادة ما بين ساعة إلى ساعتين، وذلك يعتمد على مدى تعقيد الكسر، ونوعه، وما إذا كانت هناك إصابات أخرى مرافقة تحتاج إلى علاج.
متى يمكنني المشي بعد العملية
في معظم الكسور المستقرة، يسمح الجراح للمريض ببدء المشي وتحميل الوزن جزئياً أو كلياً باستخدام العكازات في اليوم التالي للعملية، حيث أن الضغط الخفيف يساعد على التئام العظام. ومع ذلك، يختلف الأمر في الكسور المفتتة ويجب الالتزام بتعليمات طبيبك بدقة.
هل يتم إزالة المسمار النخاعي بعد الشفاء
في الغالب، لا يتم إزالة المسمار النخاعي ويُترك في الساق مدى الحياة طالما أنه لا يسبب أي أعراض. ولكن، إذا تسبب المسمار في ألم مستمر، خاصة عند الركبة، أو في حالات صغار السن، يمكن إجراء عملية بسيطة لإزالته بعد التأكد التام من التئام الكسر (غالباً بعد مرور عام إلى عامين).
هل تسبب العملية ألما مزمنا في الركبة
ألم الركبة الأمامي هو أحد المضاعفات المحتملة والمعروفة لهذه الجراحة. يعتمد ذلك على موقع الشق الجراحي ونقطة دخول المسمار. الجراح المتمرس يحرص على دفن رأس المسمار تحت سطح العظم لتجنب احتكاكه بالأوتار وتقليل فرصة حدوث هذا الألم.
ما الفرق بين المسمار النخاعي والشرائح والمسامير
المسمار النخاعي يُزرع داخل تجويف العظم ويوفر تثبيتاً داخلياً يتحمل الوزن مع العظم ويحافظ على التروية الدموية المحيطية. أما الشرائح فتُثبت على السطح الخارجي للعظم، وتُستخدم غالباً للكسور القريبة جداً من المفاصل (الركبة أو الكاحل) حيث لا يمكن استخدام المسمار النخاعي بكفاءة.
متى يلتئم كسر الساق تماما
يستغرق الالتئام العظمي الأولي الذي يسمح بالمشي بدون عكازات حوالي 3 إلى 4 أشهر. أما الالتئام التام وإعادة تشكيل العظم ليعود لصلابته الأصلية فقد يستغرق من 6 أشهر إلى عام كامل.
ما هي علامات فشل العملية أو التلوث
يجب مراجعة الطبيب فوراً إذا لاحظت ازدياداً مفاجئاً في الألم، احمراراً وتورماً شديداً، خروج إفرازات صديد
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وجاهزية كاملة للتعامل مع جراحات الكسور المعقدة وإنقاذ الأطراف.
مواضيع أخرى قد تهمك