الدليل الشامل لعلاج كسور البيلون الظنبوبي بتقنية التدخل الجراحي المحدود
الخلاصة الطبية
كسور البيلون الظنبوبي هي كسور شديدة تصيب أسفل عظمة القصبة وتمتد إلى مفصل الكاحل. يُعد العلاج بتقنية التدخل الجراحي المحدود الخيار الأفضل حالياً، حيث يتم تثبيت الكسر بشرائح ومسامير عبر فتحات صغيرة للحفاظ على الأنسجة وتسريع التئام العظام بأمان.
الخلاصة الطبية السريعة: كسور البيلون الظنبوبي هي كسور شديدة تصيب أسفل عظمة القصبة وتمتد إلى مفصل الكاحل. يُعد العلاج بتقنية التدخل الجراحي المحدود الخيار الأفضل حالياً، حيث يتم تثبيت الكسر بشرائح ومسامير عبر فتحات صغيرة للحفاظ على الأنسجة وتسريع التئام العظام بأمان.
مقدمة شاملة عن كسور البيلون الظنبوبي
تعتبر كسور البيلون الظنبوبي والتي تُعرف طبياً بأنها كسور أسفل عظمة القصبة الممتدة إلى سطح مفصل الكاحل من أكثر التحديات تعقيداً في مجال جراحة العظام والكسور. في الماضي كانت العمليات الجراحية التقليدية المفتوحة تتطلب شقوقاً جراحية كبيرة، مما كان يؤدي إلى مضاعفات خطيرة مثل عدم التئام الجروح، والالتهابات العميقة، والتهاب العظام، وذلك بسبب طبيعة الجلد الرقيق والأنسجة الرخوة الضعيفة التي تغطي منطقة الكاحل وأسفل الساق.
للتغلب على هذه المضاعفات وتوفير رعاية طبية أكثر أماناً للمرضى، برزت تقنية التثبيت بالشرائح عبر التدخل الجراحي المحدود كمعيار ذهبي وعلاج أمثل لهذه الحالات المعقدة. تعتمد هذه التقنية الحديثة على استخدام شرائح معدنية مصممة مسبقاً لتلائم شكل العظمة، يتم إدخالها عبر فتحات صغيرة جداً دون الحاجة إلى كشف العظمة بالكامل أو إتلاف الأوعية الدموية المحيطة بها.
يهدف هذا الدليل الطبي الشامل إلى تزويد المرضى وذويهم بفهم عميق ومفصل حول طبيعة هذه الكسور، والمراحل العلاجية المتبعة، وكيفية إجراء الجراحة بأحدث التقنيات، بالإضافة إلى خطة التعافي وإعادة التأهيل لضمان العودة إلى الحياة الطبيعية بأفضل شكل ممكن.
فهم التشريح الطبيعي لمنطقة الكاحل وأسفل القصبة
لفهم طبيعة الإصابة وكيفية علاجها، من الضروري التعرف على البنية التشريحية لمنطقة أسفل الساق. تتكون الساق من عظمتين رئيسيتين هما عظمة القصبة وهي العظمة الأكبر التي تحمل معظم وزن الجسم، وعظمة الشظية وهي العظمة الأصغر والأكثر نحافة وتقع في الجهة الخارجية للساق.
يشكل الجزء السفلي من عظمة القصبة سقف مفصل الكاحل، ويُعرف هذا الجزء باسم البيلون. يتميز هذا الجزء بأنه مغطى بطبقة من الغضاريف الملساء التي تسمح بحركة الكاحل بسلاسة. المشكلة التشريحية الكبرى في هذه المنطقة هي أن العظام تقع مباشرة تحت الجلد، ولا توجد طبقات عضلية سميكة لحمايتها أو لتوفير تروية دموية غنية للجلد المحيط بها. هذا التشريح الفريد يجعل الأنسجة الرخوة والجلد في هذه المنطقة عرضة للتلف الشديد عند حدوث الكسر، ويجعل عملية الشفاء حساسة للغاية وتتطلب تدخلاً جراحياً دقيقاً يحافظ على ما تبقى من التروية الدموية.
الأسباب الشائعة وعوامل الخطر
تحدث كسور البيلون الظنبوبي عادة نتيجة تعرض الجسم لقوة هائلة ومفاجئة تؤدي إلى انضغاط عظمة الكاحل بقوة داخل سقف عظمة القصبة، مما يؤدي إلى تهشم العظمة وتفتتها. من أبرز الأسباب التي تؤدي إلى هذا النوع من الكسور ما يلي.
حوادث السيارات والاصطدامات المرورية العنيفة التي تسبب صدمة مباشرة وقوية للقدم والساق. السقوط من مسافات عالية حيث تهبط قوة الجسم بأكملها على القدمين مما يؤدي إلى انتقال الطاقة الحركية مباشرة إلى مفصل الكاحل. الإصابات الرياضية العنيفة في بعض الرياضات التي تتضمن القفز والاصطدام القوي. حوادث العمل خاصة في قطاعات البناء والصناعة.
على الرغم من أن هذه الكسور يمكن أن تصيب أي شخص يتعرض لحادث قوي، إلا أن هناك عوامل قد تزيد من تعقيد الإصابة مثل هشاشة العظام لدى كبار السن، والتدخين الذي يقلل من التروية الدموية ويبطئ عملية التئام العظام والأنسجة، والإصابة بمرض السكري الذي يؤثر على الأعصاب والأوعية الدموية الطرفية.
الأعراض والعلامات التحذيرية
عند التعرض لحادث يؤدي إلى كسر في البيلون الظنبوبي، تظهر مجموعة من الأعراض الفورية والشديدة التي تستدعي تدخلاً طبياً طارئاً. تشمل هذه الأعراض ألماً مبرحاً وحاداً في منطقة الكاحل وأسفل الساق يزداد مع أي محاولة للحركة. تورماً شديداً وسريعاً يمتد من القدم وحتى منتصف الساق.
تشوه واضح في شكل الكاحل أو الساق نتيجة تحرك العظام من مكانها الطبيعي. عدم القدرة المطلقة على تحمل الوزن أو الوقوف على القدم المصابة. ظهور كدمات وتغير في لون الجلد المحيط بمنطقة الإصابة نتيجة النزيف الداخلي. في الحالات الشديدة قد تظهر فقاعات مائية على الجلد تُعرف بفقاعات الكسر، وهي مؤشر على التورم الشديد والضغط الهائل داخل الأنسجة الرخوة.
التشخيص الدقيق والتقييم الطبي
يبدأ التشخيص السليم بالفحص السريري الدقيق حيث يقوم طبيب جراحة العظام بتقييم حالة الجلد والأنسجة الرخوة، والتأكد من سلامة الأعصاب والأوعية الدموية المغذية للقدم. يُعد تقييم الأنسجة الرخوة خطوة حاسمة جداً في تحديد توقيت ونوع التدخل الجراحي.
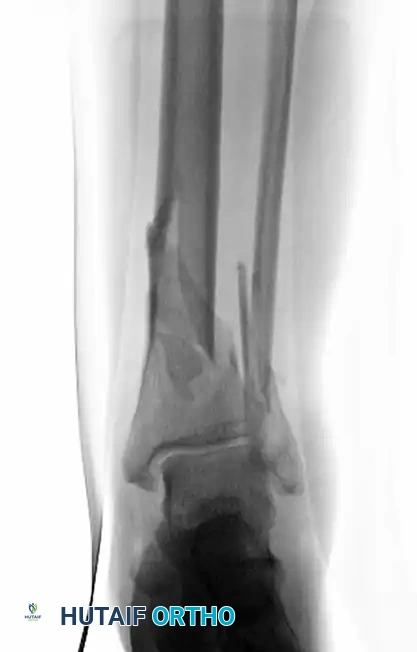
بعد الفحص السريري، يعتمد الطبيب على التصوير الطبي لتحديد طبيعة الكسر بدقة. يتم إجراء صور الأشعة السينية من زوايا متعددة للحصول على نظرة عامة على الكسر وتحديد مدى انزياح العظام. ومع ذلك، فإن التصوير المقطعي المحوسب يعتبر الأداة الأهم والأكثر دقة في تشخيص كسور البيلون الظنبوبي. يوفر التصوير المقطعي صوراً ثلاثية الأبعاد تظهر تفاصيل تفتت سطح المفصل ومواقع الشظايا العظمية بدقة متناهية، مما يسمح للطبيب بوضع خطة جراحية محكمة لإعادة بناء المفصل.
التخطيط الجراحي ومفهوم العلاج على مراحل
نظراً لأن هذه الكسور تنتج عن طاقة عالية، فإنها تترافق دائماً مع تلف شديد في الأنسجة الرخوة والجلد المحيط بالكاحل. إجراء عملية جراحية نهائية وفتح الجلد في الساعات الأولى بعد الإصابة يُعد أمراً بالغ الخطورة، حيث يؤدي غالباً إلى موت الأنسجة والتهابات كارثية.
لذلك، يعتمد جراحو العظام المتميزون بروتوكولاً علاجياً صارماً يُعرف بالعلاج على مراحل، والذي يتكون من ثلاث خطوات أساسية لضمان سلامة المريض ونجاح العلاج.
الخطوة الأولى هي التمديد والتثبيت المؤقت باستخدام مثبت خارجي لإعادة الساق إلى طولها الطبيعي وتخفيف الضغط عن الجلد. الخطوة الثانية هي الفحص الدقيق باستخدام الأشعة المقطعية بعد استقرار التورم لفهم خريطة الكسر. الخطوة الثالثة هي التخطيط للجراحة النهائية التي تتم عادة بعد مرور عشرة إلى واحد وعشرين يوماً من الإصابة، وذلك عندما تتعافى الأنسجة الرخوة ويختفي التورم وتظهر علامات تجعد الجلد الطبيعية التي تشير إلى جاهزية الطرف للجراحة.
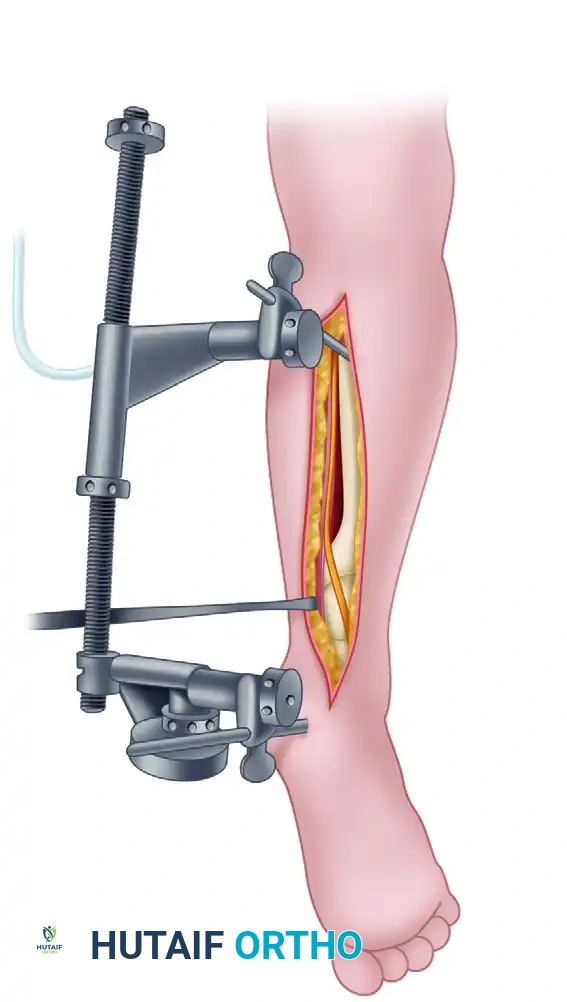
المرحلة الأولى التثبيت الخارجي المؤقت
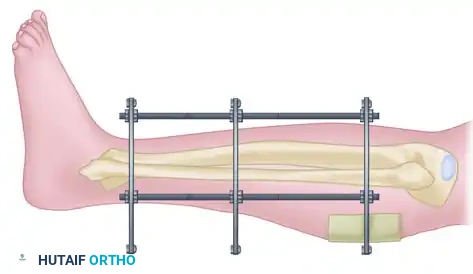
الهدف الأساسي من المرحلة الأولى هو السيطرة على الأضرار، وتثبيت الهيكل العظمي لمنع الشظايا العظمية من إحداث مزيد من التمزق في الأنسجة الرخوة من الداخل، واستعادة الطول الطبيعي للساق.

تبدأ هذه المرحلة في غرفة العمليات تحت التخدير المناسب. يقوم الجراح بتركيب جهاز معدني يُعرف بالمثبت الخارجي. يتكون هذا الجهاز من دبابيس معدنية قوية يتم إدخالها في عظمة القصبة تحت الركبة، ودبوس آخر يمر عبر عظمة الكعب في القدم. يتم توصيل هذه الدبابيس بقضبان معدنية خارجية لتكوين إطار صلب يمتد عبر مفصل الكاحل.
من خلال هذا الإطار، يقوم الطبيب بسحب القدم بلطف لإعادة الساق إلى طولها الطبيعي. هذه العملية تُعرف برد الكسر عن طريق شد الأربطة، حيث يساعد الشد على تجميع الشظايا العظمية المفتتة وتقريبها من مكانها الطبيعي دون الحاجة لفتح الجلد.
في بعض الحالات، إذا كانت حالة الجلد في الجهة الخارجية للساق تسمح بذلك، قد يقوم الطبيب بإجراء شق جراحي صغير لتثبيت عظمة الشظية المكسورة باستخدام شريحة ومسامير. تثبيت عظمة الشظية يساعد بشكل كبير في استعادة الطول الطبيعي للساق ويوفر دعامة قوية تساعد في ترتيب شظايا عظمة القصبة.
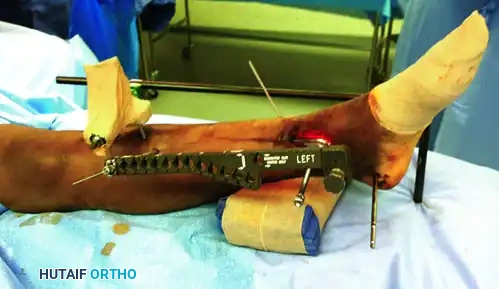
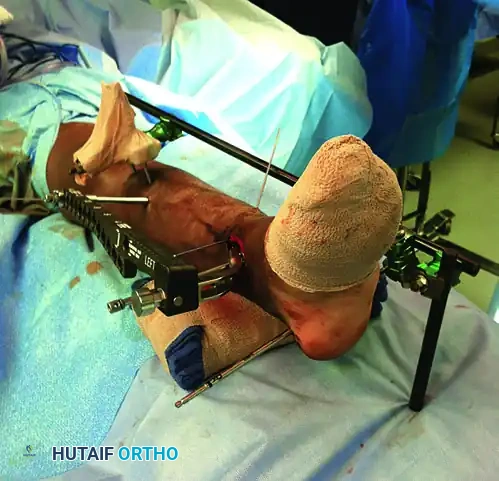
بعد هذه الجراحة المؤقتة، يبقى المريض في المستشفى أو يخرج إلى المنزل مع تعليمات صارمة برفع الساق لتقليل التورم، ويتم متابعته في العيادة حتى يصبح الجلد جاهزاً للمرحلة النهائية.
المرحلة الثانية الجراحة النهائية بتقنية التدخل المحدود
بمجرد أن يقرر الطبيب أن الأنسجة الرخوة قد تعافت بشكل كافٍ وأن التورم قد زال، تبدأ المرحلة الأهم وهي إعادة بناء سطح المفصل وتثبيت الكسر بشكل نهائي باستخدام تقنية التدخل الجراحي المحدود.
الهدف من هذه الجراحة هو إعادة السطح الغضروفي لمفصل الكاحل إلى شكله التشريحي الأملس لمنع حدوث خشونة مبكرة في المفصل، وتثبيت العظمة بقوة تسمح بالشفاء البيولوجي السليم.
خطوات تقنية التدخل الجراحي المحدود
تبدأ الجراحة بإزالة المثبت الخارجي. إذا كان الكسر معقداً جداً في منطقة المفصل، قد يقوم الطبيب بعمل شق جراحي صغير جداً في مقدمة الكاحل لرؤية سطح المفصل مباشرة، ورفع الشظايا المنخفضة وإعادتها لمكانها بدقة متناهية، وقد يتم استخدام طعوم عظمية لملء الفراغات الناتجة عن انضغاط العظم.
بعد التأكد من استواء سطح المفصل، يأتي دور تقنية التدخل المحدود لتثبيت باقي العظمة. يقوم الجراح باختيار شريحة معدنية حديثة مصممة مسبقاً لتأخذ شكل الانحناء الطبيعي لأسفل عظمة القصبة. يتم عمل شق جراحي صغير في أسفل الساق وشق آخر صغير في الأعلى.
باستخدام أدوات طبية خاصة، يقوم الجراح بصنع نفق تحت الجلد وفوق غشاء العظمة مباشرة، ويمرر الشريحة المعدنية بلطف عبر هذا النفق من الأسفل إلى الأعلى. هذه الخطوة العبقرية تحافظ على العضلات والأوعية الدموية الدقيقة المحيطة بالعظمة سليمة تماماً، مما يسرع من عملية تكوين الكالسيوم والتئام الكسر.
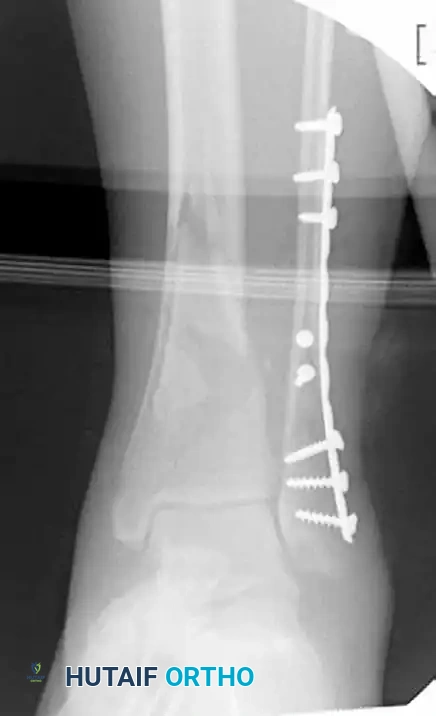
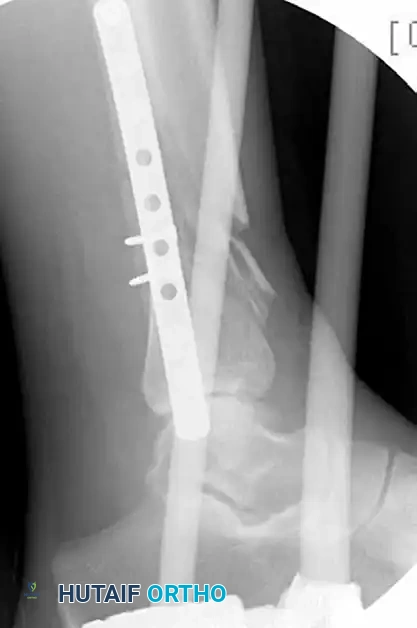
بعد التأكد من وضع الشريحة في المكان الصحيح باستخدام جهاز الأشعة السينية داخل غرفة العمليات، يتم تثبيتها بالمسامير عبر الفتحات الصغيرة. تستخدم في هذه التقنية مسامير ذاتية الغلق ترتبط بالشريحة نفسها لتكوين هيكل فائق الصلابة، وهو أمر ضروري جداً خاصة في حالات العظام الضعيفة أو الكسور شديدة التفتت.


المداخل الجراحية المستخدمة ومميزاتها
يختار الجراح المدخل الجراحي المناسب بناءً على موقع الشظايا العظمية الرئيسية وحالة الجلد.
المدخل الأمامي الجانبي هو الأكثر شيوعاً، حيث يوفر رؤية ممتازة للجزء الأمامي والوسطي من مفصل الكاحل. يتميز هذا المدخل بأنه يمر عبر مسارات آمنة بين الأعصاب والأوتار.
المدخل الخلفي الجانبي يُستخدم كبديل في بعض الحالات المعينة، خاصة عندما يكون التفتت العظمي متركزاً في الجزء الخلفي من الكاحل، أو عندما يكون الجلد في الجهة الأمامية متضرراً بشدة ولا يسمح بإجراء شقوق جراحية. من مميزات هذا المدخل أنه يسمح بتثبيت عظمة القصبة وعظمة الشظية من خلال شق جراحي واحد، كما أن الشريحة المعدنية يتم تغطيتها بطبقة سميكة من العضلات مما قد يقلل نظرياً من مشاكل التئام الجروح.
ومع ذلك، أثبتت الدراسات الطبية أن المدخل الخلفي لا يقلل بالضرورة من نسبة المضاعفات مقارنة بالمداخل الأمامية، بل قد يكون مصحوباً بتحديات في الرؤية الجراحية للمفصل من الأمام. لذلك، يقتصر استخدامه على الحالات التي تتطلب ذلك تشريحياً بناءً على تقييم الجراح الخبير.
برنامج التعافي وإعادة التأهيل بعد الجراحة
نجاح علاج كسور البيلون الظنبوبي لا يعتمد فقط على مهارة الجراح داخل غرفة العمليات، بل يعتمد بشكل كبير على التزام المريض ببرنامج التأهيل والتعافي بعد الجراحة. تتطلب هذه الكسور صبراً ووقتاً لضمان الشفاء التام.
في الأيام الأولى بعد الجراحة، يتم وضع الساق في جبيرة خلفية أو دعامة طبية للحفاظ على الكاحل في وضعية زاوية قائمة لمنع قصر الأوتار. يتم إعطاء المريض أدوية مسكنة للألم ومضادات حيوية وقائية.
بعد مرور حوالي أسبوعين، وعندما يلتئم الجرح الجراحي، يتم إزالة الغرز أو الدبابيس المعدنية. في هذه المرحلة، يبدأ الطبيب بتشجيع المريض على تحريك مفصل الكاحل بلطف شديد وبدون تحميل أي وزن. الحركة المبكرة للمفصل تعتبر في غاية الأهمية لمنع تيبس الكاحل والحفاظ على مرونة الأوتار.
يُمنع المريض منعاً باتاً من المشي أو تحميل أي وزن على الساق المصابة لفترة تتراوح عادة بين عشرة إلى اثني عشر أسبوعاً. خلال هذه الفترة، يستخدم المريض العكازات أو المشاية الطبية للتنقل. يتم متابعة التئام العظام من خلال زيارات دورية للعيادة وإجراء صور أشعة سينية.
عندما تظهر الأشعة السينية علامات واضحة على تكون الكالسيوم والتئام العظم، يسمح الطبيب بالبدء في تحميل الوزن تدريجياً. يترافق ذلك مع جلسات علاج طبيعي مكثفة لتقوية عضلات الساق واستعادة التوازن ونطاق الحركة الكامل للمفصل. العودة إلى الأنشطة الطبيعية والرياضية قد تستغرق من ستة أشهر إلى عام كامل، وتتطلب التزاماً كاملاً بتعليمات الفريق الطبي.
| مرحلة التعافي | الإطار الزمني المتوقع | التوجيهات الطبية الأساسية |
|---|---|---|
| العناية بالجروح وإزالة الغرز | 2 إلى 3 أسابيع | الحفاظ على الجرح جافاً ونظيفاً، رفع الساق لتقليل التورم |
| بدء تحريك المفصل (بدون وزن) | بعد أسبوعين | تمارين حركة سلبية وإيجابية خفيفة لمنع تيبس الكاحل |
| منع تحميل الوزن تماماً | 0 إلى 12 أسبوع | استخدام العكازات أو الكرسي المتحرك، يمنع المشي على القدم |
| تحميل الوزن التدريجي | 10 إلى 12 أسبوع | البدء بالمشي الجزئي بمساعدة العكازات بناءً على صور الأشعة |
| العلاج الطبيعي المتقدم | 3 إلى 6 أشهر | تمارين التقوية، استعادة التوازن، والمشي بدون مساعدة |
الأسئلة الشائعة حول كسور البيلون الظنبوبي
ما هو الفرق بين كسر الكاحل العادي وكسر البيلون الظنبوبي
كسر الكاحل العادي غالباً ما يصيب العظام البارزة على جانبي الكاحل نتيجة التواء، بينما كسر البيلون ينتج عن قوة هائلة تضغط القدم للأعلى مما يؤدي إلى تفتت سقف مفصل الكاحل (أسفل القصبة) وتضرر الغضاريف بشدة، وهو كسر أكثر تعقيداً وخطورة.
لماذا لا يتم إجراء الجراحة النهائية فوراً بعد الحادث
التورم الشديد وتضرر الجلد والأنسجة الرخوة بعد الحادث يجعل إجراء شق جراحي فورياً أمراً بالغ الخطورة، حيث يرتفع احتمال حدوث التهابات عميقة وموت للجلد. الانتظار وتركيب مثبت خارجي مؤقت يسمح للأنسجة بالتعافي ويضمن بيئة آمنة للجراحة النهائية.
ما هي تقنية التدخل الجراحي المحدود
هي تقنية جراحية حديثة يتم فيها استخدام فتحات صغيرة جداً لإدخال الشرائح المعدنية وتمريرها تحت الجلد لتثبيت الكسر، بدلاً من عمل شق جراحي طويل يكشف العظمة بالكامل. هذه التقنية تحافظ على الدورة الدموية وتسرع الشفاء.
هل سأحتاج إلى إزالة الشرائح والمسامير لاحقاً
في معظم الحالات، لا حاجة لإزالة الشرائح والمسامير المعدنية وتبقى في الجسم مدى الحياة. ومع ذلك، إذا تسببت الشريحة في تهيج للجلد أو ألم مستمر بعد التئام الكسر تماماً (بعد عام أو أكثر)، يمكن مناقشة إزالتها مع الطبيب.
موعد العودة للمشي بعد الجراحة
يُمنع تحميل الوزن على القدم المصابة لفترة تتراوح بين 10 إلى 12 أسبوعاً بعد الجراحة النهائية. يبدأ المشي التدريجي فقط عندما تؤكد صور الأشعة السينية وجود التئام عظمي قوي، ويتم ذلك تحت إشراف الطبيب وأخصائي العلاج الطبيعي.
هل سيعود مفصل الكاحل إلى طبيعته تماماً
الهدف من الجراحة هو استعادة الشكل التشريحي للمفصل بأكبر قدر ممكن. ومع ذلك، نظراً لشدة الإصابة وتضرر الغضاريف، قد يعاني بعض المرضى من درجة معينة من التيبس أو الألم الخفيف مع المجهود الشديد، وقد تتطور خشونة في المفصل على المدى الطويل.
ما هي علامات الخطر التي تستدعي زيارة الطوارئ بعد الجراحة
يجب التوجه للطوارئ فوراً إذا لاحظت زيادة مفاجئة وشديدة في الألم لا تستجيب للمسكنات، أو تغيراً في لون أصابع القدم (شحوب أو ازرقاق)، أو فقداناً للإحساس، أو ارتفاعاً في درجة حرارة الجسم، أو خروج إفرازات صديدية كريهة الرائحة من الجرح.
دور العلاج الطبيعي في مرحلة التعافي
العلاج الطبيعي جزء لا يتجزأ من العلاج. يساعد في منع تيبس المفصل في المراحل الأولى، ثم يعمل على تقوية العضلات الضعيفة، واستعادة التوازن، وتدريب المريض على المشي بطريقة صحيحة لتجنب أي إجهاد على المفاصل الأخرى.
تأثير التدخين على التئام كسور البيلون
التدخين يضيق الأوعية الدموية ويقلل من كمية الأكسجين التي تصل إلى الأنسجة والعظام، مما يزيد بشكل كبير من خطر عدم التئام الكسر، وتأخر التئام الجروح، وحدوث التهابات خطيرة. التوقف عن التدخين ضرورة قصوى لنجاح العلاج.
نسب نجاح جراحة التدخل المحدود
تعتبر تقنية التدخل المحدود حالياً المعيار الذهبي عالمياً، وقد رفعت نسب النجاح بشكل ملحوظ وقللت من مضاعفات الأنسجة الرخوة مقارنة بالجراحات التقليدية المفتوحة. تعتمد النتيجة النهائية على شدة الكسر الأولي، ودقة الجراحة، والتزام المريض ببرنامج التأهيل.
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وجاهزية كاملة للتعامل مع جراحات الكسور المعقدة وإنقاذ الأطراف.
مواضيع أخرى قد تهمك