الدليل الشامل حول عملية الرد المفتوح والتثبيت الداخلي لكسور عظام مشط اليد
الخلاصة الطبية
عملية تثبيت كسر مشط اليد هي إجراء جراحي يهدف إلى إعادة تقويم العظام المكسورة في اليد وتثبيتها باستخدام أسلاك معدنية أو شرائح وبراغي. يعتبر هذا الإجراء ضروريا لاستعادة وظيفة اليد الطبيعية وقوة القبضة وتجنب التشوهات الدائمة بعد التعرض للإصابات المباشرة.
الخلاصة الطبية السريعة: عملية تثبيت كسر مشط اليد هي إجراء جراحي يهدف إلى إعادة تقويم العظام المكسورة في اليد وتثبيتها باستخدام أسلاك معدنية أو شرائح وبراغي. يعتبر هذا الإجراء ضروريا لاستعادة وظيفة اليد الطبيعية وقوة القبضة وتجنب التشوهات الدائمة بعد التعرض للإصابات المباشرة.
مقدمة شاملة عن كسور عظام مشط اليد
تعتبر اليد من أهم الأعضاء التي نعتمد عليها في حياتنا اليومية لإنجاز أبسط المهام وأكثرها تعقيدا على حد سواء. تتكون بنية اليد من شبكة معقدة ودقيقة من العظام والمفاصل والأوتار والأعصاب. ومن بين هذه العظام، تلعب عظام مشط اليد دورا محوريا في تشكيل هيكل راحة اليد ودعم الأصابع. عندما تتعرض هذه العظام للكسر، سواء بسبب حوادث السقوط أو الإصابات الرياضية أو الحوادث المباشرة، فإن ذلك يؤثر بشكل كبير على قدرة المريض على استخدام يده بشكل طبيعي.
إن كسور عظام مشط اليد ليست مجرد إصابات بسيطة يمكن تجاهلها، بل تتطلب تقييما طبيا دقيقا وتدخلا علاجيا متخصصا. في بعض الحالات، قد يكون التثبيت بالجبس كافيا، ولكن في الحالات التي يكون فيها الكسر متبدلا أو غير مستقر، يصبح التدخل الجراحي، وتحديدا عملية الرد المفتوح والتثبيت الداخلي، ضرورة حتمية لضمان التئام العظم في وضعه التشريحي الصحيح واستعادة الوظيفة الكاملة لليد.
نحن ندرك تماما حجم القلق والتوتر الذي قد يصاحب التعرض لكسر في اليد والتفكير في الخضوع لعملية جراحية. لذلك، تم إعداد هذا الدليل الطبي الشامل والمفصل بلغة واضحة ومبسطة، ليكون مرجعك الموثوق الذي يرافقك خطوة بخطوة، بدءا من فهم طبيعة الإصابة والتشريح، مرورا بالتقنيات الجراحية المتقدمة المستخدمة في تثبيت الكسور، وصولا إلى مرحلة التعافي وإعادة التأهيل.
التشريح المبسط لعظام اليد والمشط
لفهم طبيعة كسور مشط اليد وكيفية علاجها، من الضروري أولا التعرف على البنية التشريحية لليد. تتكون اليد البشرية من سبعة وعشرين عظمة، تنقسم إلى ثلاث مجموعات رئيسية هي عظام الرسغ وعظام المشط وسلاميات الأصابع.
عظام المشط هي خمس عظام طويلة نسبيا تربط بين عظام الرسغ في قاعدة اليد وسلاميات الأصابع. كل عظمة من عظام المشط تتكون من ثلاثة أجزاء رئيسية:
* القاعدة وهي الجزء القريب المتصل بعظام الرسغ
* الجسم أو الساق وهو الجزء الأوسط الطويل من العظمة
* العنق والرأس وهو الجزء البعيد الذي يتصل بسلاميات الأصابع لتشكيل مفاصل برجمة اليد
| رقم عظمة المشط | الموقع في اليد | الوظيفة الأساسية وملاحظات |
|---|---|---|
| العظمة الأولى | أسفل الإبهام | تتميز بحرية حركة كبيرة جدا وتلعب دورا أساسيا في عملية القبض والتقاط الأشياء |
| العظمة الثانية | أسفل السبابة | ثابتة نسبيا وتوفر دعما قويا لليد أثناء الضغط والقرص |
| العظمة الثالثة | أسفل الوسطى | تعتبر المحور المركزي لليد وهي الأطول والأكثر ثباتا |
| العظمة الرابعة | أسفل البنصر | تمتلك قدرا من الحركة المحدودة لتسهيل الإمساك بالأشياء الأسطوانية |
| العظمة الخامسة | أسفل الخنصر | الأكثر عرضة للكسور وتعرف كسور عنقها باسم كسر الملاكم وتتمتع بحركة مرنة |
تكمن أهمية عظام المشط في أنها تشكل القوس الطبيعي لراحة اليد، وتعمل كنقاط ارتكاز للعديد من العضلات والأوتار التي تتحكم في حركة الأصابع. أي خلل أو قصر أو دوران في هذه العظام نتيجة كسر غير ملتئم بشكل صحيح سيؤدي حتما إلى تداخل في حركة الأصابع وضعف في قوة القبضة.
الأسباب الشائعة وعوامل الخطر
تتعدد الأسباب التي قد تؤدي إلى حدوث كسور في جسم وعنق عظام مشط اليد. فهم هذه الأسباب يساعد في الوقاية وتحديد آلية الإصابة التي تفيد الطبيب في خطة العلاج.
من أبرز الأسباب التي تؤدي إلى هذه الكسور:
* التعرض لضربة مباشرة وقوية على ظهر اليد مثل سقوط جسم ثقيل عليها
* حوادث السير والاصطدامات التي تؤدي إلى انحشار اليد أو التوائها بشدة
* الإصابات الرياضية خاصة في الرياضات التي تتطلب احتكاكا جسديا أو استخدام أدوات صلبة
* السقوط على اليد وهي في وضعية غير طبيعية مما يولد ضغطا هائلا على عظام المشط
* توجيه لكمة قوية لجسم صلب وهو السبب الأكثر شيوعا لكسر عنق المشط الخامس
هناك بعض العوامل التي قد تزيد من خطر التعرض لكسور العظام بشكل عام، ومنها هشاشة العظام التي تجعل العظام أكثر عرضة للكسر حتى مع الإصابات البسيطة، ونقص فيتامين د والكالسيوم، بالإضافة إلى بعض المهن التي تتطلب عملا يدويا شاقا وتزيد من احتمالية تعرض اليد للإصابات.
الأعراض والعلامات التحذيرية
عند حدوث كسر في عظام مشط اليد، يرسل الجسم إشارات فورية وواضحة تدل على وجود مشكلة تستدعي التدخل الطبي. تتفاوت شدة هذه الأعراض بناء على نوع الكسر ومكانه وما إذا كان هناك تهتك في الأنسجة المحيطة.
تشمل الأعراض الأكثر شيوعا ما يلي:
* ألم حاد ومفاجئ في اليد يزداد سوءا عند محاولة تحريك الأصابع أو الإمساك بالأشياء
* تورم سريع وملحوظ في ظهر اليد قد يمتد ليشمل الأصابع المجاورة
* ظهور كدمات وتغير في لون الجلد فوق منطقة الكسر نتيجة النزيف الداخلي للأنسجة
* تشوه واضح في شكل اليد مثل اختفاء بروز برجمة الإصبع المصاب عند ضم اليد
* الإحساس بفرقعة أو احتكاك عظمي عند محاولة تحريك اليد
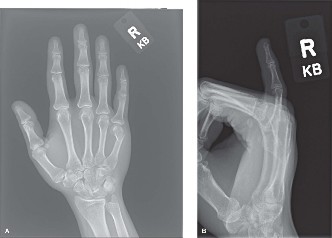
* عدم القدرة على فرد الإصبع المصاب بشكل كامل أو تداخل الأصابع فوق بعضها عند محاولة إغلاق قبضة اليد وهو ما يعرف بالتشوه الدوراني
* خدر أو تنميل في الأصابع إذا كان الكسر قد تسبب في الضغط على الأعصاب المجاورة
من الضروري جدا عدم تجاهل هذه الأعراض والتوجه الفوري لتلقي الرعاية الطبية، حيث أن التأخر في العلاج قد يؤدي إلى بدء التئام العظم في وضع غير صحيح، مما يجعل الإصلاح الجراحي لاحقا أكثر تعقيدا.
طرق التشخيص الطبي الدقيق
يبدأ التشخيص السليم بأخذ التاريخ الطبي المفصل للإصابة، حيث سيقوم جراح العظام بسؤالك عن كيفية حدوث الإصابة ووقت حدوثها والأعراض التي تشعر بها. بعد ذلك، سيقوم الطبيب بإجراء فحص سريري دقيق لليد.
أثناء الفحص السريري، سيتحقق الطبيب من:
* أماكن الألم والتورم والتشوه
* مدى سلامة الجلد والتأكد من عدم وجود كسور مفتوحة
* الدورة الدموية في الأصابع للتأكد من عدم تضرر الأوعية الدموية
* الوظيفة العصبية من خلال فحص الإحساس والحركة
* المحاذاة الدورانية للأصابع عن طريق الطلب منك إغلاق يدك بشكل نصف قبضة وملاحظة ما إذا كانت جميع الأصابع تتجه نحو العظمة الزورقية في المعصم
لتأكيد التشخيص وتحديد نوع الكسر بدقة، يطلب الطبيب إجراء صور أشعة سينية. عادة ما يتم التقاط الصور من ثلاث زوايا مختلفة وهي الأمامية الخلفية والجانبية والمائلة. تساعد هذه الصور في تحديد موقع الكسر بالضبط، وما إذا كان الكسر عرضيا أو مائلا أو حلزونيا أو مفتتا، ومقدار التزحزح والزاوية بين طرفي الكسر.
في بعض الحالات النادرة التي يكون فيها الكسر معقدا جدا أو يمتد إلى سطح المفصل، قد يطلب الطبيب إجراء تصوير مقطعي محوسب للحصول على تفاصيل ثلاثية الأبعاد تساعد في التخطيط الجراحي.
الخيارات العلاجية المتاحة
يعتمد اختيار العلاج المناسب لكسور مشط اليد على عدة عوامل، أهمها نوع الكسر، وموقعه، ومقدار التزحزح والزاوية، وعمر المريض، ومستوى نشاطه، ومهنته. ينقسم العلاج بشكل عام إلى علاج تحفظي وعلاج جراحي.
العلاج التحفظي بدون جراحة
يتم اللجوء إلى العلاج التحفظي في حالات الكسور المستقرة التي لا يوجد بها تزحزح أو زاوية غير مقبولة، أو في الكسور التي يمكن ردها يدويا والمحافظة على استقرارها. يتضمن هذا العلاج وضع اليد في جبيرة مخصصة أو جبس يمتد من الساعد إلى الأصابع، مع وضع مفصل الرسغ في حالة تمدد ومفاصل الأصابع في حالة انثناء لضمان الحفاظ على طول الأربطة ومنع تيبس المفاصل. يستمر وضع الجبيرة عادة لمدة تتراوح بين أربعة إلى ستة أسابيع مع المتابعة الدورية بالأشعة.
الرد المفتوح والتثبيت الداخلي
عندما يكون الكسر غير مستقر، أو متزحزحا بشدة، أو يرافقه تشوه دوراني للأصابع، يصبح التدخل الجراحي ضروريا. تهدف الجراحة إلى إعادة العظام إلى وضعها التشريحي الدقيق وتثبيتها بقوة للسماح بالحركة المبكرة ومنع التيبس. يتم إجراء هذه العمليات تحت التخدير الموضعي أو الكلي.
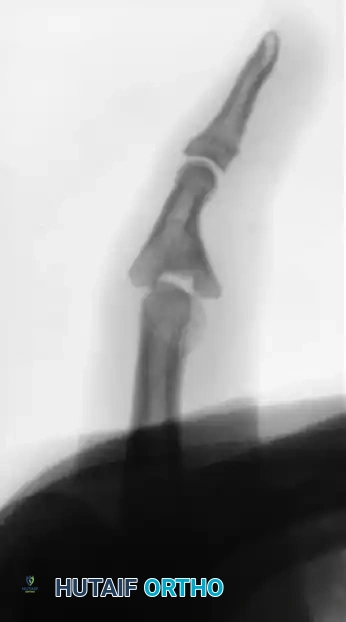
تتضمن التقنية الجراحية الدقيقة للرد المفتوح استخدام أسلاك كيرشنر المعدنية. يقوم الجراح بإدخال السلك المعدني في موقع الكسر وتمريره عبر العظم ليخرج من الجلد عند قاعدة المشط. أثناء الحفر، يتم عمل انحناء بسيط في السلك ليتجه نحو راحة اليد مع إبقاء الرسغ مثنيا، بحيث يخرج السلك من ظهر الرسغ. بعد ذلك، يتم رد الكسر إلى مكانه الصحيح، ويتم دفع السلك في الاتجاه المعاكس ليدخل في الجزء البعيد من العظمة، متوقفا قبل مفصل الإصبع مباشرة. يتم قص النهاية القريبة للسلك تحت الجلد لمنع التلوث وتقليل الانزعاج، ثم توضع جبيرة تحافظ على الرسغ في وضعية التمدد. هذه التقنية تضمن ثباتا ممتازا للكسر وتستخدم أيضا في كسور عنق المشط.
التثبيت عبر الجلد بأسلاك كيرشنر
تعتبر هذه التقنية أقل توغلا من الجراحة المفتوحة وتستخدم في بعض أنواع الكسور. يتم إجراء هذه العملية باستخدام جهاز التصوير الإشعاعي المستمر داخل غرفة العمليات. يقوم الجراح بثني مفصل الإصبع بشدة، ثم يدخل سلك كيرشنر عبر رأس عظمة المشط وصولا إلى مستوى الكسر. باستخدام الضغط اليدوي والتوجيه بالأشعة، يتم رد الكسر ودفع السلك ليخرج من ظهر الرسغ. يتم بعد ذلك سحب السلك قليلا حتى يستقر طرفه البعيد قبل مفصل الإصبع. تتميز هذه الطريقة بعدم الحاجة لشق جراحي كبير مما يقلل من الندبات ويسرع من شفاء الأنسجة الرخوة.
التثبيت باستخدام الشرائح والبراغي
تستخدم هذه التقنية المتقدمة بشكل خاص في الكسور العرضية أو الكسور المائلة القصيرة التي تعاني من زاوية أو تزحزح غير مقبول. يقوم الجراح بعمل شق جراحي للوصول إلى العظم، ثم يعيد ترتيب الشظايا العظمية بدقة متناهية، ويثبتها باستخدام شريحة معدنية صغيرة وبراغي دقيقة مصممة خصيصا لعظام اليد. توفر هذه الطريقة ثباتا قويا جدا يسمح ببدء العلاج الطبيعي وتحريك الأصابع في وقت مبكر جدا بعد الجراحة، مما يقلل من احتمالية تيبس المفاصل.
في حالات الكسور المائلة الطويلة التي يبلغ طولها ضعف قطر العظمة، يمكن استخدام التثبيت بالبراغي بين الشظايا فقط دون الحاجة لشريحة. من أهم مميزات هذه التقنية أنها تقلل من تجريد السمحاق وهو الغشاء المغذي للعظم، مما يحافظ على التروية الدموية ويسرع الالتئام، كما أنها تقلل من بروز الأدوات المعدنية تحت الجلد. ينصح بحماية موقع الكسر لمدة ستة أسابيع، وقد لا يظهر الالتئام بوضوح في الأشعة السينية بسبب الدقة التشريحية العالية في إعادة العظم لمكانه.
التثبيت داخل العظم
في بعض الحالات، يمكن تثبيت الكسور وتوجيهها باستخدام التثبيت داخل النقي أو داخل التجويف العظمي باستخدام سلك كيرشنر. يتطلب هذا الإجراء استخدام التصوير الإشعاعي المستمر لتحديد نقطة الدخول الصحيحة في منتصف قاعدة عظمة المشط، ولضمان عبور السلك لمنطقة الكسر واستقراره في القناة البعيدة للعظمة. تعتبر هذه الطريقة فعالة في الحفاظ على استقامة العظمة وتستخدم في أنواع معينة من الكسور العرضية أو القصيرة.
مرحلة التعافي وإعادة التأهيل
تبدأ رحلة التعافي الحقيقية بمجرد انتهاء العملية الجراحية. إن نجاح العلاج لا يعتمد فقط على مهارة الجراح، بل يعتمد بشكل كبير على التزام المريض بتعليمات ما بعد الجراحة والمشاركة الفعالة في برامج إعادة التأهيل.
في الأيام الأولى بعد الجراحة، من الطبيعي الشعور ببعض الألم والتورم. سيقوم طبيبك بوصف الأدوية المسكنة للألم ومضادات الالتهاب. من أهم التعليمات في هذه المرحلة هي إبقاء اليد مرفوعة فوق مستوى القلب قدر الإمكان لتقليل التورم، وتحريك الأصابع غير المصابة بلطف لتنشيط الدورة الدموية.
تختلف مدة وضع الجبيرة أو الجبس بناء على نوع التثبيت المستخدم. في حالات التثبيت القوي بالشرائح والبراغي، قد يسمح الطبيب ببدء تحريك الأصابع بعد أيام قليلة من الجراحة تحت إشراف أخصائي العلاج الطبيعي. أما في حالات التثبيت بأسلاك كيرشنر، فقد يتطلب الأمر حماية اليد بجبيرة لفترة تتراوح بين أربعة إلى ستة أسابيع حتى يتم إزالة الأسلاك.
يلعب العلاج الطبيعي دورا حاسما في استعادة المدى الحركي الكامل للأصابع وقوة القبضة. سيعلمك أخصائي العلاج الطبيعي تمارين محددة لتمتديد وثني الأصابع، وتمارين لتقوية عضلات اليد والساعد، بالإضافة إلى تقنيات للتعامل مع الندبات الجراحية لمنع التصاق الأوتار.
يجب الانتباه إلى علامات الخطر التي تستدعي الاتصال بالطبيب فورا خلال فترة التعافي، مثل زيادة مفاجئة في الألم لا تستجيب للمسكنات، أو تورم شديد يرافقه تغير في لون الأصابع إلى الأزرق أو الشحوب، أو ارتفاع في درجة الحرارة، أو خروج إفرازات ذات رائحة كريهة من الجرح، أو الشعور بخدر مستمر في الأصابع.
الأسئلة الشائعة
مدة التئام كسر مشط اليد
تستغرق عظام مشط اليد عادة ما بين أربعة إلى ستة أسابيع للالتئام الأولي الذي يسمح بإزالة الجبيرة أو الأسلاك المعدنية. ومع ذلك، فإن الالتئام العظمي الكامل واستعادة القوة الطبيعية للعظم قد يستغرق من ثلاثة إلى ستة أشهر. تعتمد سرعة الالتئام على عمر المريض، وحالته الصحية العامة، ونوع الكسر، ومدى التزامه بتعليمات الطبيب وتجنب التدخين الذي يبطئ من عملية التئام العظام بشكل كبير.
علامات فشل التئام الكسر
في حالات نادرة، قد لا يلتئم الكسر بشكل صحيح. تشمل العلامات التي قد تدل على ذلك استمرار الألم الموضعي في مكان الكسر حتى بعد مرور عدة أسابيع، ووجود حركة غير طبيعية في العظمة عند لمسها، وعدم القدرة على استعادة قوة القبضة. يتم تأكيد ذلك من خلال صور الأشعة السينية التي تظهر عدم تكون الجسر العظمي بين طرفي الكسر. في هذه الحالة، قد يتطلب الأمر تدخلا جراحيا إضافيا لترقيع العظم وتثبيته من جديد.
متى يجب إزالة الأسلاك المعدنية
إذا تم استخدام أسلاك كيرشنر البارزة من الجلد لتثبيت الكسر، فإنه يتم إزالتها عادة في العيادة الخارجية بعد مرور أربعة إلى ستة أسابيع من الجراحة، وذلك بعد التأكد من بدء التئام الكسر سريريا وشعاعيا. عملية الإزالة بسيطة وسريعة ولا تتطلب تخديرا في معظم الحالات. أما إذا تم قص الأسلاك تحت الجلد، فقد تترك بشكل دائم ما لم تسبب إزعاجا للمريض. الشرائح والبراغي تترك عادة مدى الحياة ولا تزال إلا إذا سببت تهيجا للأوتار المجاورة.
كيفية تقليل التورم بعد الجراحة
للسيطرة على التورم بعد الجراحة، يجب إبقاء اليد المصابة مرفوعة على وسائد بحيث تكون أعلى من مستوى القلب، خاصة أثناء النوم والجلوس. يمكن استخدام الكمادات الباردة بوضعها حول الجبيرة لمدة عشرين دقيقة عدة مرات في اليوم، مع الحرص على عدم تبليل الجبيرة. كما ينصح بتحريك المفاصل غير المثبتة مثل الكتف والمرفق والأصابع السليمة بانتظام للمساعدة في تصريف السوائل وتنشيط الدورة الدموية.
إمكانية تحريك الأصابع بعد العملية
تعتمد إمكانية ووقت بدء تحريك الأصابع على نوع التثبيت الجراحي المستخدم. إذا تم التثبيت القوي باستخدام الشرائح والبراغي، يشجع الأطباء عادة على بدء الحركة اللطيفة للأصابع في غضون أيام قليلة لمنع تيبس الأوتار والمفاصل. أما في حالات التثبيت بأسلاك كيرشنر، فقد يطلب منك الطبيب إبقاء الأصابع المصابة ثابتة في الجبيرة لعدة أسابيع حتى يتم إزالة الأسلاك لضمان عدم تحرك الكسر.
العلاج الطبيعي بعد تثبيت الكسر
يعتبر العلاج الطبيعي جزءا لا يتجزأ من خطة العلاج لضمان استعادة الوظيفة الكاملة لليد. يبدأ العلاج الطبيعي بتمارين لطيفة لاستعادة المدى الحركي لمفاصل الأصابع والرسغ، ثم يتدرج ليشمل تمارين تقوية العضلات باستخدام كرات الضغط والأربطة المطاطية. يساعد أخصائي العلاج الطبيعي أيضا في تدليك منطقة الندبة الجراحية لتليين الأنسجة ومنع الالتصاقات التي قد تعيق حركة الأوتار.
مضاعفات إهمال علاج الكسر
إهمال علاج كسر مشط اليد أو تأخيره يمكن أن يؤدي إلى مضاعفات خطيرة ودائمة. من أبرز هذه المضاعفات التئام العظم في وضع معوج أو مقصر، مما يؤدي إلى تشوه دائم في شكل اليد، وتداخل الأصابع فوق بعضها عند محاولة الإمساك بالأشياء، وضعف مزمن في قوة القبضة. كما يزيد الإهمال من خطر الإصابة بخشونة المفاصل المبكرة، وتيبس دائم في مفاصل الأصابع يصعب علاجه لاحقا.
الفرق بين الجراحة المفتوحة والمغلقة
الجراحة المفتوحة تتضمن عمل شق جراحي في الجلد والأنسجة الرخوة للوصول المباشر إلى العظم المكسور ورؤيته بالعين المجردة، مما يسمح بإعادة ترتيب الشظايا بدقة متناهية وتثبيتها بالشرائح والبراغي. أما الجراحة المغلقة أو التثبيت عبر الجلد، فتتم دون عمل شقوق كبيرة، حيث يتم رد الكسر يدويا تحت توجيه الأشعة السينية، ثم يتم إدخال أسلاك معدنية عبر الجلد لتثبيت العظم. يختار الطبيب الطريقة الأنسب بناء على طبيعة الكسر وحالة الأنسجة المحيطة.
متى يمكن العودة للعمل
تعتمد العودة للعمل على طبيعة مهنتك ومستوى الجهد البدني الذي تتطلبه. إذا كان عملك مكتبيا ولا يتطلب استخداما مكثفا لليد المصابة، فقد تتمكن من العودة خلال أسبوع إلى أسبوعين بعد الجراحة. أما إذا كان عملك يتطلب جهدا يدويا شاقا، أو رفع أوزان ثقيلة، أو استخدام أدوات اهتزازية، فقد تحتاج إلى فترة تتراوح بين شهرين إلى ثلاثة أشهر قبل السماح لك بالعودة الكاملة، وذلك لضمان التئام العظم بشكل قوي يتحمل الضغط.
التغذية المناسبة لتسريع التئام العظام
تلعب التغذية دورا هاما في دعم عملية بناء العظام والتئامها السريع. ينصح بتناول نظام غذائي غني بالكالسيوم الموجود في منتجات الألبان والخضروات الورقية الداكنة، وفيتامين د الذي يساعد على امتصاص الكالسيوم. كما يعتبر البروتين ضروريا لبناء الأنسجة الجديدة، وفيتامين سي الموجود في الحمضيات والذي يساهم في تكوين الكولاجين. يجب أيضا الحفاظ على ترطيب الجسم بشرب كميات كافية من الماء، والامتناع التام عن التدخين الذي يعيق وصول الدم المحمل بالأكسجين والمواد الغذائية إلى منطقة الكسر.
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وجاهزية كاملة للتعامل مع جراحات الكسور المعقدة وإنقاذ الأطراف.
مواضيع أخرى قد تهمك