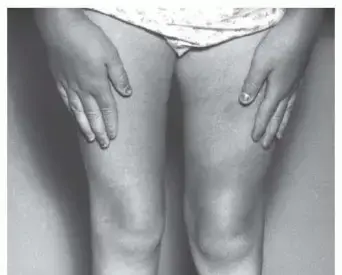
كسور عدم الالتئام الأسباب، الأعراض، التشخيص، والعلاج المتطور مع الأستاذ الدكتور محمد هطيف في صنعاء
الخلاصة الطبية
كسور عدم الالتئام هي فشل العظم في الشفاء بعد فترة كافية، مسببة الألم ومحدودية الحركة. يشمل علاجها إزالة الأنسجة التالفة، تثبيت الكسر جراحيًا، وتطعيم العظم. الأستاذ الدكتور محمد هطيف خبير في علاج هذه الحالات المعقدة في صنعاء.
الخلاصة الطبية السريعة: كسور عدم الالتئام هي فشل العظم في الشفاء بعد فترة كافية، مسببة الألم ومحدودية الحركة. يشمل علاجها إزالة الأنسجة التالفة، تثبيت الكسر جراحيًا، وتطعيم العظم. الأستاذ الدكتور محمد هطيف خبير في علاج هذه الحالات المعقدة في صنعاء.
مقدمة وفهم كسور عدم الالتئام
تُعد كسور عدم الالتئام (Nonunion Fractures) تحديًا كبيرًا في جراحة العظام، وتمثل حالة لا يلتئم فيها العظم بشكل طبيعي بعد تعرضه للكسر، على الرغم من مرور فترة زمنية كافية للشفاء. تُشخص هذه الحالة سريريًا بغياب أي علامات للشفاء التدريجي لمدة ثلاثة أشهر متتالية، وإشعاعيًا بعدم وجود أي دلائل على تكوّن نسيج عظمي جديد (الكالوس) يربط بين طرفي الكسر خلال 6-9 أشهر من الإصابة، أو بعد انقضاء المدة المتوقعة لالتئام نوع الكسر المحدد.
إن عدم التئام الكسر هو إشارة واضحة لفشل العملية الفسيولوجية الطبيعية لالتئام العظام، مما يؤدي إلى استمرار الألم، وضعف الوظيفة الحركية، وغالبًا ما يفرض عبئًا اقتصاديًا واجتماعيًا كبيرًا على المريض والمجتمع. يتم تأكيد تشخيص عدم الالتئام عادةً عندما لا يشفى الكسر على الرغم من مرور فترة زمنية كافية، والتي تتجاوز عادةً ضعف متوسط وقت الشفاء لذلك العظم والموقع المحدد، أو عند وجود علامات سريرية وإشعاعية واضحة لكسر لم يلتئم (مثل الألم المستمر، أو الحركة غير الطبيعية في موقع الكسر، أو وجود فجوة واضحة في صور الأشعة).
تؤثر كسور عدم الالتئام على ما يقرب من 5-10% من جميع الكسور، وتكون بعض المواقع التشريحية وفئات المرضى أكثر عرضة للإصابة بها. على سبيل المثال، تُظهر كسور عظم الساق (الظنبوب)، خاصة الكسور المفتوحة أو تلك التي تترافق مع إصابة شديدة في الأنسجة الرخوة، معدل عدم التئام يصل إلى 10-20%.
في صنعاء، يُعتبر الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري، أحد أبرز الخبراء في تشخيص وعلاج حالات كسور عدم الالتئام المعقدة. بفضل خبرته الواسعة وتطبيقه لأحدث التقنيات الجراحية والعلاجية، يقدم الدكتور هطيف حلولًا متقدمة لمساعدة المرضى على استعادة وظيفة أطرافهم وتحسين جودة حياتهم.
فهم العظم وكيفية التئامه
لإدارة كسور عدم الالتئام بنجاح، يجب فهم دقيق لتشريح العظم المكسور والمبادئ الميكانيكية الحيوية التي تحكم عملية شفاء العظم. تشمل الاعتبارات التشريحية الأوعية الدموية المحلية، غلاف الأنسجة الرخوة المحيطة، وجود الهياكل العصبية الحيوية، والبيئة الميكانيكية الطبيعية للعظم المصاب.
بيولوجيا العظم والأوعية الدموية
التئام العظام هو عملية بيولوجية معقدة تتطلب إمدادًا دمويًا كافيًا، وأطراف عظمية حيوية، وبيئة ميكانيكية مستقرة. يُعد وجود أنسجة غنية بالأوعية الدموية أمرًا بالغ الأهمية لتوصيل الخلايا السلفية العظمية (Osteoprogenitor cells)، وعوامل النمو، والمغذيات الضرورية لتكوين الكالوس وإعادة تشكيل العظم. بعض العظام، مثل العظم الزورقي في الرسغ أو رأس عظم الفخذ، لديها إمداد دموي ضعيف، مما يجعلها عرضة بشكل خاص للنخر اللاوعائي وعدم الالتئام. غالبًا ما تتميز حالات عدم الالتئام المزمنة بأطراف عظمية متصلبة وأنسجة ليفية كثيفة داخل فجوة الكسر، مما يشير إلى بيئة بيولوجية غير مواتية مع ضعف في التروية الدموية.

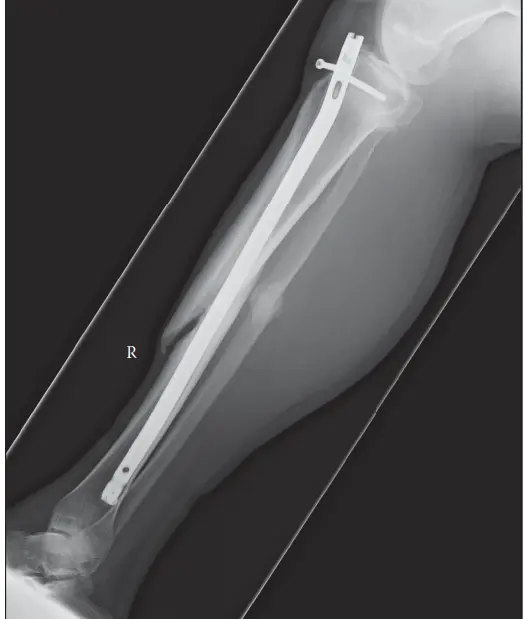
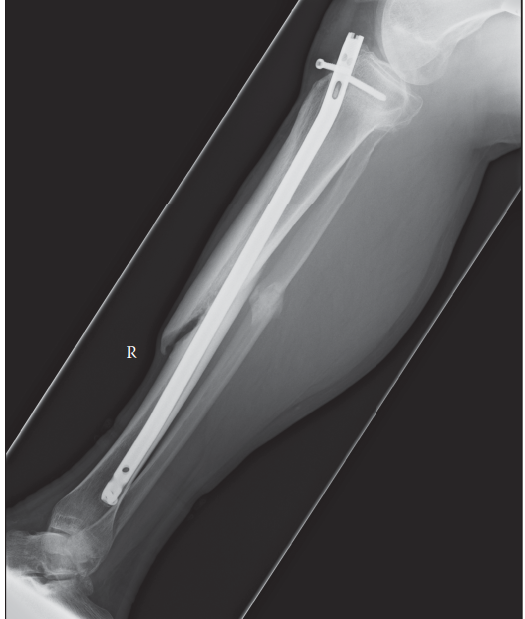
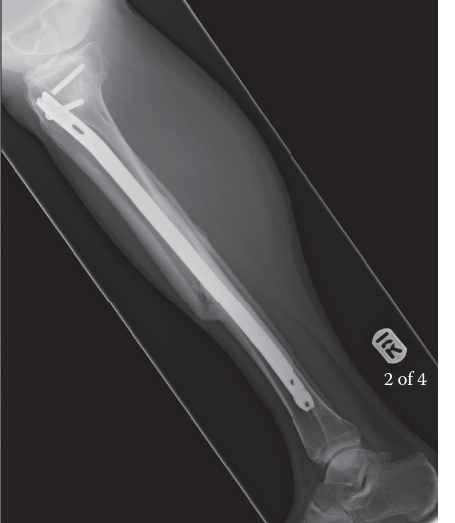
الشكل 1: مظهر إشعاعي لعدم التئام تضخمي نموذجي لعظم الساق، يتميز بتكوين كالوس وفير ولكن مع وجود فجوة واضحة في موقع الكسر، مما يشير إلى عدم استقرار ميكانيكي وليس نقصًا بيولوجيًا.
المبادئ الميكانيكية الحيوية لعدم الالتئام
تؤكد "ميكانيكا بيولوجيا" التئام العظام على التفاعل الحاسم بين الاستقرار الميكانيكي والنشاط البيولوجي. تُصنف حالات عدم الالتئام بشكل عام بناءً على مظهرها الإشعاعي والفيزيولوجيا المرضية المفترضة:
- عدم الالتئام التضخمي (Hypertrophic Nonunion) : تتميز بتكوين كالوس وفير وواضح في صور الأشعة، ولكن دون حدوث ربط بين فجوة الكسر. يشير هذا الشكل إلى عملية بيولوجية نشطة تحاول الشفاء، ولكنها تفشل بسبب عدم كفاية الاستقرار الميكانيكي في موقع الكسر. يركز العلاج في المقام الأول على تعزيز الاستقرار والضغط.
- عدم الالتئام الضموري (Atrophic Nonunion) : تظهر في صور الأشعة بحد أدنى أو بدون تكوين كالوس، وغالبًا ما تكون أطراف العظم متآكلة أو مدببة "مثل سن القلم". يشير هذا الشكل إلى نقص بيولوجي ، مثل ضعف التروية الدموية، أو العدوى، أو فقدان شديد للعظم، وغالبًا ما يتفاقم بسبب عدم الاستقرار الميكانيكي. يتطلب العلاج معالجة النقص البيولوجي من خلال إزالة الأنسجة التالفة وتطعيم العظم، بالإضافة إلى تحقيق تثبيت مستقر.
مفهوم نظرية الإجهاد (Strain Theory) أساسي هنا. يحدث التئام العظام الأمثل ضمن نطاق ضيق من الإجهاد بين شظايا الكسر. الحركة المفرطة (الإجهاد العالي) تعطل تكوين الكالوس، مما يؤدي إلى تكوين نسيج ليفي أو مفصل كاذب (عدم الالتئام)، بينما الصلابة المطلقة (الإجهاد المنخفض) يمكن أن تؤدي إلى حماية من الإجهاد وتأخر في إعادة التشكيل، خاصة إذا كانت البيئة البيولوجية ضعيفة. تهدف استراتيجيات التثبيت لعدم الالتئام إلى توفير بيئة ميكانيكية مناسبة - مستقرة بما يكفي للسماح بالتمايز الخلوي ونضوج الكالوس، ومع ذلك ديناميكية بما يكفي لتعزيز مشاركة الحمل ومنع حماية الإجهاد.
تؤثر طريقة التثبيت المختارة (الصفائح، المسامير النخاعية، المثبتات الخارجية) على البيئة الميكانيكية:
- الصفائح (Plates) : يمكن أن توفر ضغطًا صلبًا (صفائح الضغط الديناميكي) أو استقرارًا نسبيًا (صفائح التجسير، الصفائح المثبتة). تُعد الصفائح المثبتة مفيدة بشكل خاص في العظام الهشة أو الكسور المفتتة، ولكن الصلابة المفرطة يمكن أن تؤدي إلى حماية من الإجهاد إذا لم يتم دمجها مع تعزيز بيولوجي مناسب.
- المسامير النخاعية (Intramedullary Nails) : توفر استقرارًا محوريًا ودورانيًا، ومشاركة في الحمل، وغالبًا ما تعزز إعادة التروية الدموية من خلال التجويف (Reaming). يُعد تبديل المسمار النخاعي لعدم التئام عظم الساق أو الفخذ فعالًا جدًا غالبًا بسبب تحسين الاستقرار والتحفيز البيولوجي من التجويف.
- المثبتات الخارجية (External Fixators) : توفر تثبيتًا متعدد الاستخدامات، خاصة في حالات عدم الالتئام المصابة بالعدوى، أو الكسور المفتوحة مع إصابة شديدة في الأنسجة الرخوة، أو لإعادة بناء الأطراف عن طريق تطويل العظم بالشد (Ilizarov, Taylor Spatial Frame). تسمح هذه المثبتات بالتحكم الدقيق في الاستقرار والضغط/الشد.
الأسباب وعوامل الخطر لعدم الالتئام
تُصنف عوامل الخطر التي تؤدي إلى عدم التئام الكسور بشكل عام إلى ثلاث مجموعات رئيسية. فهم هذه العوامل ضروري للوقاية والتشخيص المبكر، ويساعد الأستاذ الدكتور محمد هطيف وفريقه في صنعاء على وضع خطة علاجية مخصصة لكل مريض.
1 عوامل متعلقة بالمريض
تؤثر الحالة الصحية العامة للمريض وعاداته بشكل كبير على قدرة العظم على الشفاء:
*
التقدم في العمر
: مع تقدم العمر، تقل قدرة الجسم على تجديد الخلايا وإصلاح الأنسجة.
*
سوء التغذية
: نقص الفيتامينات والمعادن الأساسية، خاصة نقص فيتامين د ونقص الزلال (Hypoalbuminemia)، يؤثر سلبًا على بناء العظم.
*
التدخين
: يُعد التدخين من أقوى عوامل الخطر، حيث يقلل من تدفق الدم إلى موقع الكسر ويعيق عملية الشفاء.
*
داء السكري
: يؤثر السكري على الأوعية الدموية الدقيقة وضعف الاستجابة المناعية، مما يعيق التئام العظام.
*
أمراض الأوعية الدموية الطرفية
: تقلل من إمداد الدم إلى الأطراف، وهو أمر حيوي لشفاء العظم.
*
أمراض الكلى المزمنة
: تؤثر على استقلاب الكالسيوم والفوسفور وصحة العظام بشكل عام.
*
هشاشة العظام
: تجعل العظام أضعف وأكثر عرضة للكسور وتأخر الالتئام.
*
استخدام بعض الأدوية
: مثل مضادات الالتهاب غير الستيرويدية (NSAIDs)، الكورتيكوستيرويدات، أو الأدوية المثبطة للمناعة، يمكن أن تؤثر على عملية الشفاء.
2 عوامل متعلقة بالكسر نفسه
طبيعة الكسر وموقعه تلعب دورًا حاسمًا في تحديد مدى احتمالية التئامه:
*
الصدمات عالية الطاقة
: تسبب أضرارًا جسيمة للأنسجة الرخوة والأوعية الدموية المحيطة بالكسر.
*
الإصابة الشديدة للأنسجة الرخوة
: مثل الكسور المفتوحة من النوع الثالث حسب تصنيف غوستيلو-أندرسون (Gustilo-Anderson type III)، حيث يكون هناك فقدان كبير للأنسجة الحيوية.
*
فقدان جزء من العظم (Segmental Bone Loss)
: يترك فجوة كبيرة يصعب على الجسم سدها بشكل طبيعي.
*
التفتت الشديد للكسر (Significant Comminution)
: يعني وجود شظايا عظمية متعددة، مما يزيد من صعوبة تثبيت الكسر ويقلل من نقاط الاتصال بين العظام.
*
الكسور المرضية (Pathological Fractures)
: تحدث في عظام ضعيفة بسبب أمراض كامنة (مثل الأورام)، مما يؤثر على قدرة العظم على الشفاء.
*
الكسور ذات الإزاحة الكبيرة أو عدم الاستقرار
: تمنع الاتصال الجيد بين أطراف العظم وتعرقل تكوين الكالوس.
*
مواقع تشريحية معينة
: بعض العظام، مثل الجزء البعيد من عظم الساق، عنق عظم الفخذ، والعظم الزورقي في الرسغ، معرضة بطبيعتها لعدم الالتئام بسبب ضعف إمدادها الدموي أو تعرضها لإجهادات ميكانيكية عالية.
3 عوامل متعلقة بالعلاج
يمكن أن تؤثر طريقة معالجة الكسر على فرص التئامه:
*
التثبيت غير الكافي (Inadequate Reduction)
: عدم إعادة العظم إلى وضعه التشريحي الصحيح.
*
التثبيت غير المستقر (Unstable Fixation)
: عدم توفير الدعم الكافي للكسر، مما يسمح بالحركة المفرطة.
*
تقنية جراحية غير مثالية
: مثل إزالة الكثير من السمحاق (Periosteum) الذي يحتوي على الأوعية الدموية، أو التلف الحراري الناتج عن التجويف المفرط، أو عدم معالجة العدوى بشكل كامل.
*
تحميل الوزن المبكر
: وضع وزن على الطرف المصاب قبل أن يصبح الكسر مستقرًا بما فيه الكفاية.
*
العدوى غير المكتشفة
: يمكن أن تعيق العدوى عملية الشفاء بشكل كبير.
إن الآثار الاقتصادية لعدم الالتئام كبيرة، وتشمل الحاجة إلى إجراءات جراحية متعددة، وفترة تأهيل طويلة، وفقدان الإنتاجية، وزيادة نفقات الرعاية الصحية. لذا، فإن التشخيص الفعال واستراتيجيات الإدارة الحكيمة التي يقدمها الأستاذ الدكتور محمد هطيف في صنعاء هي مفتاح استعادة الوظيفة وتحسين نتائج المرضى.
الأعراض والعلامات التي تشير إلى عدم الالتئام
تُعد كسور عدم الالتئام مصدرًا للألم والإعاقة، ومن المهم للمرضى التعرف على الأعراض التي قد تشير إلى عدم شفاء كسرهم. يمكن أن تختلف هذه الأعراض في شدتها وتأثيرها على الحياة اليومية.
الأعراض الشائعة لعدم الالتئام
- الألم المستمر أو المتفاقم : يُعد الألم في موقع الكسر من أبرز العلامات. على عكس الكسور التي تلتئم، حيث يقل الألم تدريجيًا، فإن الألم في حالة عدم الالتئام قد يستمر لفترات طويلة، أو يتفاقم مع الأنشطة اليومية أو عند تحميل الوزن على الطرف المصاب.
- الحركة غير الطبيعية في موقع الكسر : قد يشعر المريض بحركة أو "طقطقة" في منطقة الكسر، وهي علامة واضحة على أن العظم لم يلتئم بشكل صلب.
- التورم والاحمرار : قد يكون هناك تورم أو احمرار مستمر في المنطقة المحيطة بالكسر، خاصة إذا كانت هناك عدوى كامنة.
- عدم القدرة على تحمل الوزن أو ضعف في الطرف المصاب : يجد المرضى صعوبة في استخدام الطرف المصاب بشكل طبيعي، وقد لا يتمكنون من المشي أو الوقوف أو رفع الأشياء دون ألم أو ضعف.
- تشوه تدريجي : في بعض الحالات، قد يلاحظ المريض تغيرًا في شكل الطرف المصاب، مثل انحناء أو دوران غير طبيعي أو قصر في الطرف، نتيجة لعدم استقرار الكسر.
- تيبس المفاصل القريبة : قد يؤدي عدم استخدام المفصل القريب من الكسر لفترة طويلة بسبب الألم أو التثبيت إلى تيبسه وصعوبة تحريكه.
- إفرازات من الجرح (في حال وجود عدوى) : في حالات عدم الالتئام المصابة بالعدوى، قد تظهر إفرازات صديدية أو سائلة من أي جروح جراحية سابقة أو من الناسور.
متى يجب استشارة الطبيب
إذا كنت قد تعرضت لكسر وما زلت تعاني من أي من هذه الأعراض بعد مرور عدة أشهر، فمن الضروري استشارة طبيب متخصص في جراحة العظام. الأستاذ الدكتور محمد هطيف في صنعاء يشدد على أهمية التشخيص المبكر لعدم الالتئام لتجنب المضاعفات طويلة الأمد وتقديم العلاج المناسب في الوقت المناسب.
التشخيص الدقيق لكسور عدم الالتئام
يعتمد التشخيص الدقيق لكسور عدم الالتئام على تقييم شامل يشمل التاريخ المرضي والفحص السريري ومجموعة من الدراسات الإشعاعية والمخبرية. يهدف هذا التقييم إلى تأكيد عدم الالتئام، تحديد نوعه (تضخمي أو ضموري)، واستبعاد أي عوامل معقدة مثل العدوى.
1 التقييم السريري
- التاريخ المرضي المفصل : يسأل الأستاذ الدكتور محمد هطيف عن كيفية حدوث الإصابة، أي جراحات سابقة، الأمراض المزمنة (مثل السكري)، عادات مثل التدخين، والأدوية التي يتناولها المريض.
- الفحص البدني : يتم تقييم الألم، والاستقرار في موقع الكسر، ووجود أي تشوه، وحالة الأوعية الدموية والأعصاب، وسلامة الأنسجة الرخوة، وأي علامات قد تشير إلى وجود عدوى.
2 الدراسات الإشعاعية
تُعد الصور الإشعاعية حجر الزاوية في تشخيص عدم الالتئام:
*
الأشعة السينية العادية (Standard Radiographs)
: تُؤخذ صور بالأشعة السينية من عدة زوايا (أمامية خلفية وجانبية، وغالبًا مائلة) لتقييم فجوة الكسر، جودة العظم، وجود أي تشوه، وأي معدات تثبيت موجودة. قد تكون صور تحمل الوزن ضرورية لتقييم الاستقرار إذا كان المريض قادرًا على تحمل وزن جزئي.
*
التصوير المقطعي المحوسب (CT Scan)
: ضروري للتقييم ثلاثي الأبعاد الدقيق لفقدان العظم، وشكل عدم الالتئام (ضموري مقابل تضخمي)، وتأثر المفصل، والموقع الدقيق للمعدات. تُعد الشرائح الرقيقة مع إعادة البناء ثلاثي الأبعاد لا تقدر بثمن.
*
التصوير بالرنين المغناطيسي (MRI)
: مفيد لتقييم حيوية الأنسجة الرخوة، والوذمة، وضمور العضلات، وقد يوفر دلائل على وجود عدوى خفية (على الرغم من أنه أقل تحديدًا من الطرق الأخرى).
*
مسح الطب النووي (Nuclear Medicine Scans)
:
*
مسح العظام (Technetium-99m bone scan)
: يمكن أن يقيم النشاط الأيضي ولكنه غير محدد.
*
مسح الكريات البيضاء الموسومة بالإنديوم-111 (Indium-111 labeled leukocyte scans)
أو المسح المشترك للكريات البيضاء/نخاع العظم (Technetium-99m sulfur colloid): أكثر تحديدًا للعدوى، ومفيد بشكل خاص في وجود غرسات معدنية.
*
التصوير المقطعي بالإصدار البوزيتروني (PET/CT with FDG)
: قد يُستخدم أيضًا للكشف عن العدوى.
3 فحص العدوى
يجب استبعاد وجود العدوى بدقة، حيث تُعد العدوى غير المشخصة سببًا رئيسيًا لفشل العلاج.
*
المؤشرات المخبرية
: ارتفاع بروتين سي التفاعلي (CRP) ومعدل ترسيب كريات الدم الحمراء (ESR) يشيران إلى وجود التهاب ولكنهما غير محددين. قد يرتفع مستوى البروكالسيتونين أيضًا.
*
الشفط (Aspiration)
: يُعد شفط موقع عدم الالتئام لإجراء صبغة غرام، ومزارع هوائية ولا هوائية، وربما مزارع فطرية وميكروبات فطرية غير نمطية أمرًا بالغ الأهمية، خاصة في حالات المراجعة. يمكن أن يكشف فحص الأنسجة (مثل الخزعات أثناء الجراحة) عن الخلايا الالتهابية التي تشير إلى العدوى.
*
التشخيص الجزيئي
: اختبارات ألفا-ديفينسين (Alpha-defensin) على السائل الزليلي أو الأنسجة حساسة للغاية ومحددة لعدوى المفصل الاصطناعي ويمكن أن تكون مفيدة في حالات عدم الالتئام.
بفضل هذه الأدوات التشخيصية المتقدمة، يتمكن الأستاذ الدكتور محمد هطيف من تحديد السبب الدقيق لعدم الالتئام ووضع خطة علاجية مخصصة لتحقيق أفضل النتائج للمرضى في صنعاء.
العلاج الشامل لكسور عدم الالتئام
تتطلب كسور عدم الالتئام نهجًا علاجيًا متعدد الأوجه يجمع بين المبادئ البيولوجية والميكانيكية لتحفيز شفاء العظم. يعتمد اختيار طريقة العلاج على نوع عدم الالتئام، موقعه، وجود العدوى، والحالة الصحية العامة للمريض. يقدم الأستاذ الدكتور محمد هطيف في صنعاء مجموعة واسعة من الخيارات العلاجية، بدءًا من التدخلات غير الجراحية وصولًا إلى الجراحات المعقدة.
خيارات العلاج غير الجراحي
قد تكون بعض حالات عدم الالتئام، خاصة تلك التي لا تسبب أعراضًا شديدة أو في المرضى الذين يعانون من مخاطر جراحية عالية، مرشحة للعلاج غير الجراحي:
*
المجالات الكهرومغناطيسية النبضية (PEMF)
: تُستخدم أجهزة خاصة لتوليد مجالات كهرومغناطيسية يمكن أن تحفز عملية التئام العظم.
*
الموجات فوق الصوتية النبضية منخفضة الشدة (LIPUS)
: تطبيق موجات فوق صوتية بتردد منخفض على موقع الكسر لتحفيز الشفاء.
*
العلاج بالموجات الصادمة خارج الجسم (ESWT)
: قد يساهم في تحفيز الأوعية الدموية وتكوين العظم في بعض الحالات.
*
تحسين العوامل الجهازية
: يشمل ذلك الإقلاع عن التدخين، التحكم في مرض السكري، تحسين التغذية (خاصة مكملات فيتامين د والكالسيوم)، وإدارة أي حالات طبية أخرى قد تعيق الشفاء.
خيارات العلاج الجراحي
يُعد التدخل الجراحي هو الخيار الأكثر شيوعًا وفعالية لمعظم حالات عدم الالتئام، خاصة تلك التي تسبب الألم الشديد، أو ضعف الوظيفة، أو التشوه، أو التي تترافق مع عدوى. تشمل المبادئ الأساسية للجراحة:
-
إزالة الأنسجة التالفة (Debridement and Resection) :
- هذه هي الخطوة الأولى والأكثر أهمية، خاصة في حالات عدم الالتئام الضموري أو المصاب بالعدوى.
- تتضمن إزالة جميع الأنسجة غير الحيوية، المتصلبة، والليفية من فجوة الكسر، بما في ذلك أي غشاء مفصل كاذب.
- يستمر الإزالة حتى يظهر نزيف نقطي من أطراف العظم، مما يشير إلى وجود عظم حيوي.
- في حالات عدم الالتئام المصاب بالعدوى، تُرفق هذه العملية بغسيل وفير بالماء النبضي وجمع عينات الأنسجة للزراعة والفحص النسيجي.
- الهدف هو تحويل عدم الالتئام غير المصاب إلى بيئة كسر حاد، أو عدم الالتئام المصاب إلى سرير نظيف وغني بالأوعية الدموية.
الشكل 2: منظر داخل الجراحة أثناء إزالة الأنسجة التالفة لعدم التئام عظم الساق. لاحظ الأنسجة الليفية وأطراف العظم المتصلبة التي تتطلب الاستئصال حتى يتم الوصول إلى عظم حيوي ونازف. -
تصحيح التشوه وإدارة الفجوة (Correction of Deformity and Gap Management) :
- يجب تصحيح أي انحراف موجود (انحراف زاوي، دوران، قصر) لاستعادة المحاذاة التشريحية والوظيفة.
-
قد يؤدي فقدان العظم الكبير أو الإزالة العدوانية إلى عيب عظمي بحجم حرج. تشمل استراتيجيات إدارة الفجوة:
- التقصير والضغط الحاد : إذا كان تفاوت طول الطرف مقبولًا أو يمكن إدارته لاحقًا.
- تطعيم العظم : سد العيب باستخدام طعم ذاتي، أو طعم خيفي، أو بدائل طعم العظم.
- تطويل العظم بالشد (Distraction Osteogenesis) : استخدام مثبت خارجي (مثل إليزاروف، إطار تايلور الفراغي) لتطويل الطرف تدريجيًا وملء الفجوة بمرور الوقت، خاصة للعيوب الكبيرة.
-
تحقيق تثبيت مستقر (Achieving Stable Fixation) :
- يجب أن توفر طريقة التثبيت المختارة استقرارًا كافيًا لالتئام عدم الالتئام، مع الأخذ في الاعتبار جودة العظم، نوع عدم الالتئام، ومستوى نشاط المريض.
- الضغط (Compression) : لعدم الالتئام التضخمي، يُعد الضغط المباشر عبر موقع الكسر غالبًا مفتاحًا لتحفيز الشفاء. يمكن تحقيق ذلك باستخدام مسامير الضغط، أو صفائح الضغط (مثل صفيحة الضغط الديناميكي)، أو المثبتات الخارجية.
- مشاركة الحمل (Load Sharing) : تُعد المسامير النخاعية أجهزة ممتازة لمشاركة الحمل، وهو أمر مفيد لعدم التئام العظام الطويلة، حيث تسمح ببعض الحركة الدقيقة المتحكم فيها مع توفير الاستقرار المحوري. يُعد تبديل المسمار النخاعي (إزالة مسمار سابق وتجويف لمسمار بقطر أكبر) فعالًا بشكل خاص في عدم التئام عظم الساق والفخذ بسبب التحفيز البيولوجي من التجويف والملاءمة الميكانيكية المحسنة.
- التثبيت التجسيري (Bridging Fixation) : لعدم الالتئام المفتت أو الذي يعاني من فقدان العظم، يمكن أن توفر الصفائح المثبتة تثبيتًا تجسيريًا مستقرًا، مما يمنع الإجهاد المفرط في موقع عدم الالتئام.
- **التثبيت الخارجي (External
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات الكسور المعقدة وإنقاذ الأطراف.
مواضيع أخرى قد تهمك