الدليل الشامل للتعامل مع كسور الحوض والتجويف الحقي
الخلاصة الطبية
كسور الحوض والتجويف الحقي هي إصابات عظمية معقدة تحدث غالباً نتيجة حوادث شديدة، وتؤثر بشكل مباشر على مفصل الفخذ. يعتمد العلاج على شدة الكسر ويتنوع بين الراحة التامة والعلاج التحفظي، أو التدخل الجراحي الدقيق لإعادة بناء المفصل واستعادة القدرة على الحركة الطبيعية وتجنب خشونة المفاصل المبكرة.
الخلاصة الطبية السريعة: كسور الحوض والتجويف الحقي هي إصابات عظمية معقدة تحدث غالباً نتيجة حوادث شديدة، وتؤثر بشكل مباشر على مفصل الفخذ. يعتمد العلاج على شدة الكسر ويتنوع بين الراحة التامة والعلاج التحفظي، أو التدخل الجراحي الدقيق لإعادة بناء المفصل واستعادة القدرة على الحركة الطبيعية وتجنب خشونة المفاصل المبكرة.
مقدمة حول كسور الحوض والتجويف الحقي
تعتبر كسور الحوض والتجويف الحقي (حق المفصل) من أكثر الإصابات العظمية تعقيداً وتحدياً في مجال جراحة العظام والكسور. يمثل التجويف الحقي الجزء المجوف من عظم الحوض الذي يستقر فيه رأس عظمة الفخذ ليشكل معاً مفصل الفخذ (الورك). تاريخياً، كانت هذه الكسور تُعالج بشكل تحفظي عبر الشد لفترات طويلة، مما كان يؤدي غالباً إلى نتائج وظيفية ضعيفة وتطور مبكر لخشونة المفصل بعد الصدمة.
في العصر الحديث، شهدت جراحة إعادة بناء التجويف الحقي ثورة طبية حقيقية بفضل الرواد في هذا المجال، والذين أسسوا مفاهيم تشريحية دقيقة مثل "مفهوم العمودين"، بالإضافة إلى توحيد طرق التقييم الإشعاعي وتطوير مناهج جراحية محددة أحدثت نقلة نوعية في رعاية المرضى.
تتطلب هذه الجراحات مهارة عالية، حيث أثبتت الدراسات الطبية أن جودة إعادة بناء سطح المفصل بدقة هي العامل الأهم لضمان بقاء مفصل الفخذ الطبيعي وعمله بكفاءة على المدى الطويل. لذلك، يُنصح دائماً بإجراء هذه العمليات في مراكز متخصصة لعلاج الصدمات على يد جراحين ذوي خبرة واسعة في جراحات الحوض.

التشريح المبسط لمنطقة الحوض ومفصل الفخذ
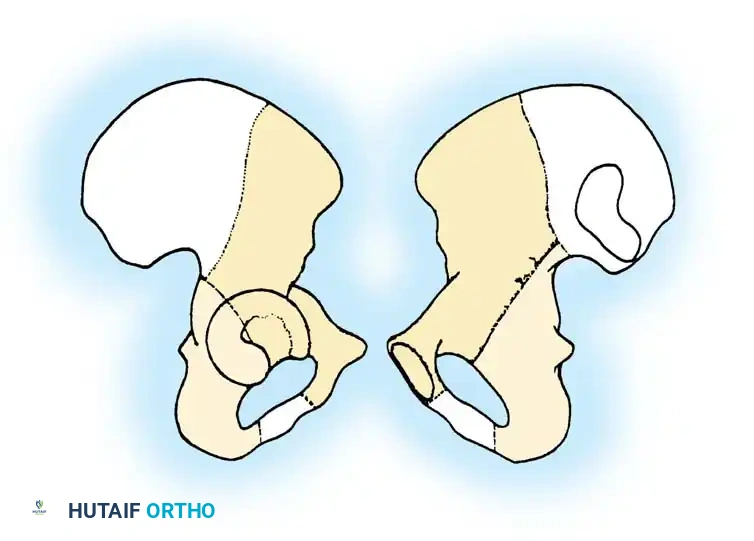
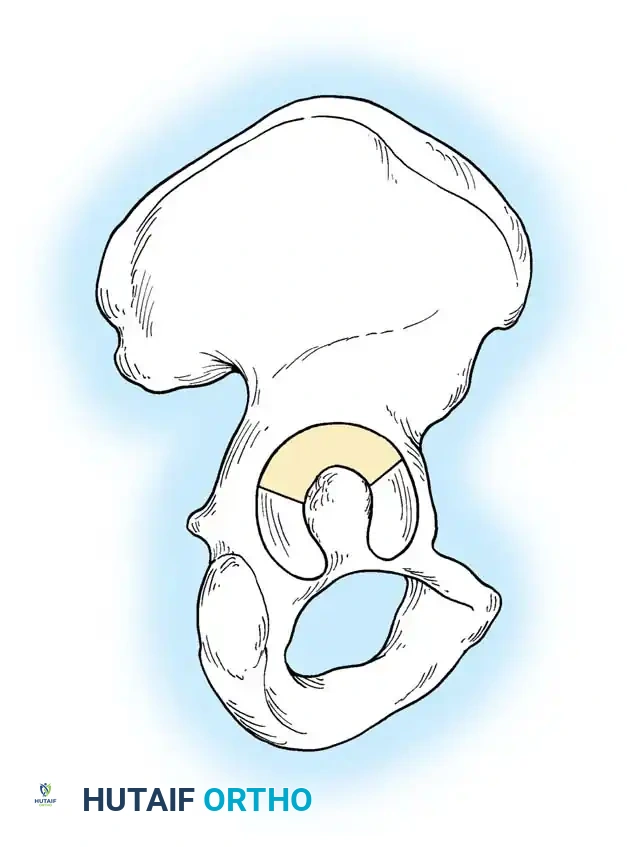
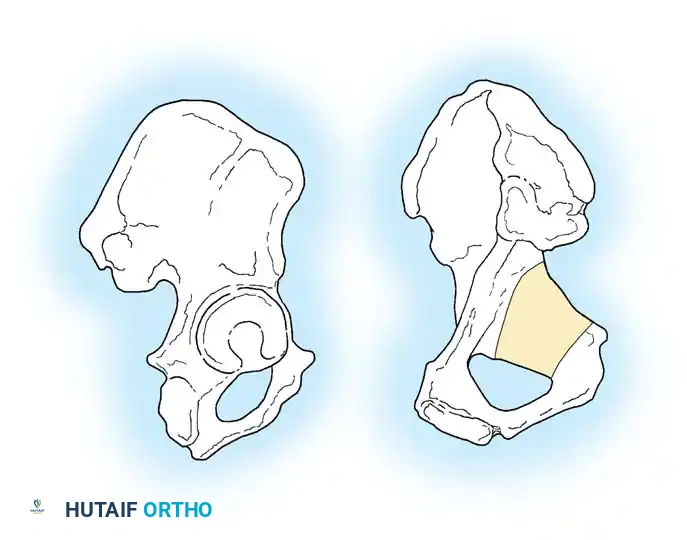
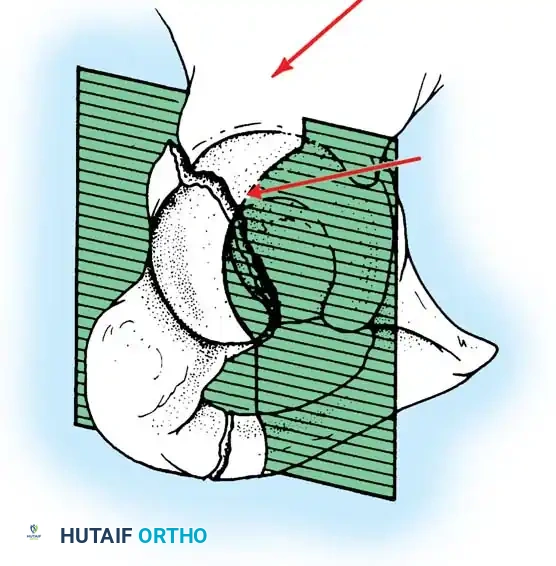
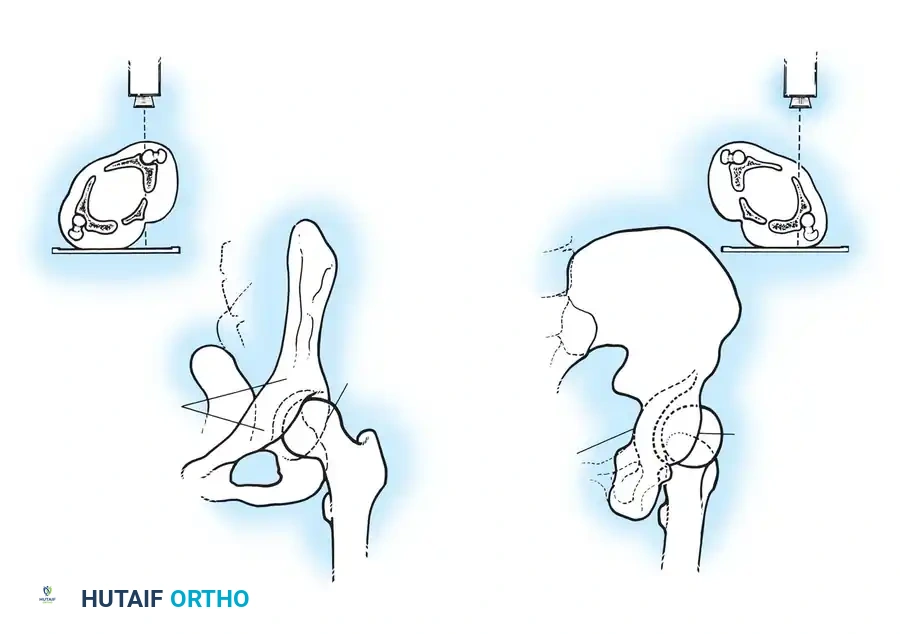
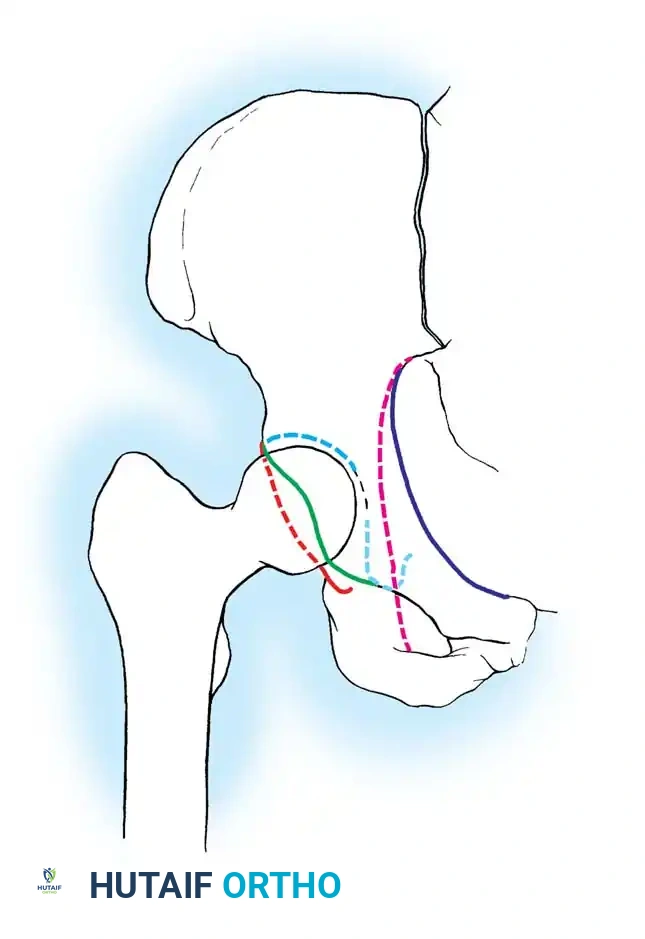
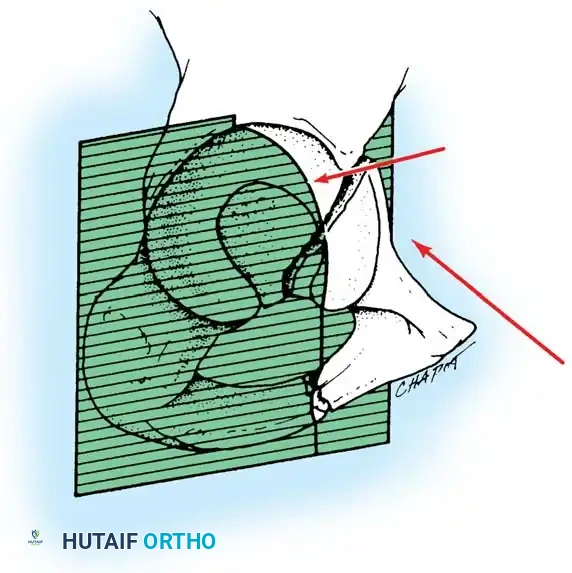
لفهم طبيعة هذه الكسور وكيفية علاجها، من الضروري التعرف على البنية التشريحية المذهلة للحوض. يُشبه التجويف الحقي نصف كرة غير مكتملة، مدعوماً بعمودين رئيسيين من العظام يشكلان حرف "Y" مقلوب.
العمود الأمامي والعمود الخلفي
- العمود الأمامي: يمتد من قمة العظم الحرقفي الأمامي نزولاً إلى الارتفاق العاني. يضم هذا العمود النصف الأمامي من سطح مفصل التجويف الحقي، ويمثل دعامة أساسية للجزء الأمامي من الحوض.
- العمود الخلفي: هو دعامة عظمية أقصر وأكثر كثافة، تبدأ من الثلمة الوركية الكبرى وتمتد إلى الأسفل نحو الحدبة الإسكية. يشمل النصف الخلفي من التجويف الحقي، وهو يتحمل جزءاً كبيراً من الضغط أثناء الجلوس والحركة.
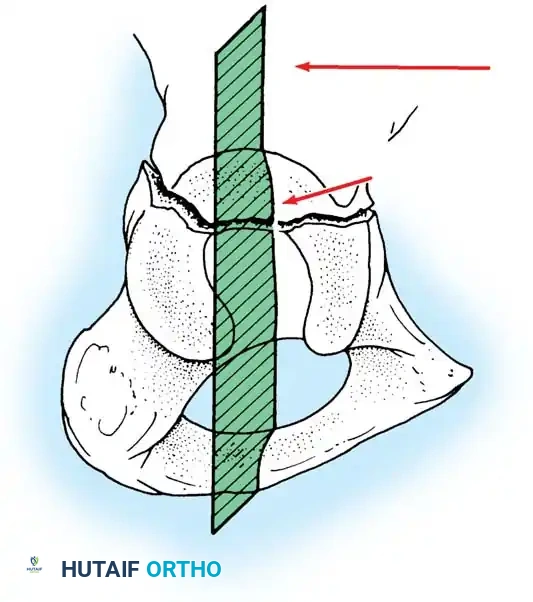
قبة تحمل الوزن والسطح الرباعي
الجزء العلوي من التجويف الحقي يُعرف باسم "القبة" أو "السقف"، وهو السطح المفصلي الأساسي الذي يتحمل وزن الجسم. الهدف الأسمى لأي تدخل جراحي هو استعادة الشكل التشريحي الطبيعي لهذه القبة لضمان قدرة المريض على المشي بدون ألم.
إلى الداخل من التجويف الحقي يقع "السطح الرباعي"، وهو صفيحة عظمية رقيقة تشكل الجدار الجانبي للحوض الحقيقي. نظراً لرقة هذه العظام، فإن تثبيتها جراحياً يتطلب تقنيات وشرائح معدنية خاصة.
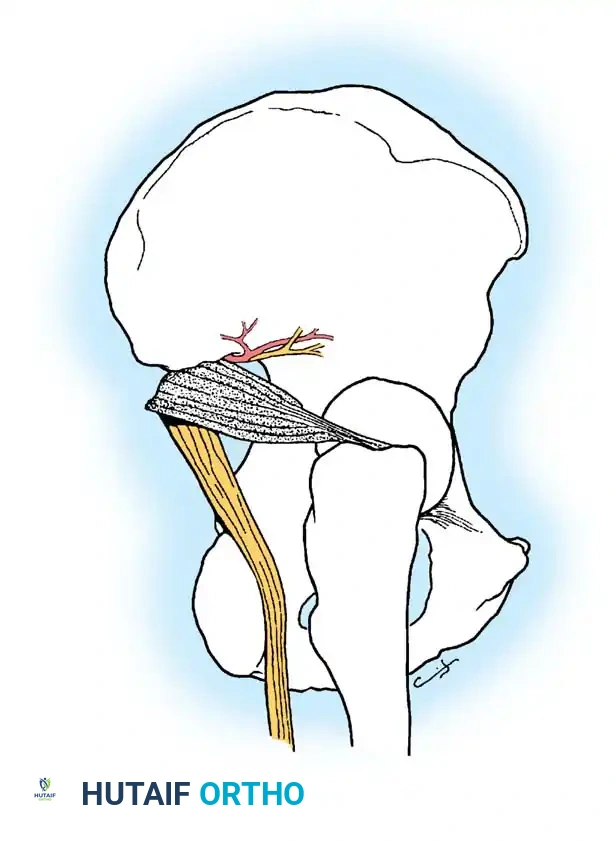
الأعصاب والأوعية الدموية الحيوية
تحيط بمنطقة الحوض شبكة معقدة من الأعصاب والأوعية الدموية التي تتطلب حذراً شديداً أثناء الجراحة، ومن أهمها:
* العصب الوركي (عرق النسا): يخرج من الحوض وهو عرضة للإصابة بشكل كبير أثناء الخلع الخلفي لمفصل الفخذ أو أثناء بعض المداخل الجراحية.
* الشريان والعصب الغروي العلوي: يمران في الجزء العلوي من الحوض، وأي كسر يمتد إلى هذه المنطقة قد يسبب نزيفاً داخلياً شديداً.
* الوصلة الدموية الحرجة: تُعرف طبياً باسم "التاج المميت"، وهي وصلة بين أنظمة الأوعية الدموية في الحوض، ويجب على الجراح تحديدها وربطها بعناية لتجنب النزيف الشديد.
الأسباب وعوامل الخطر المؤدية للإصابة
تختلف أسباب كسور الحوض والتجويف الحقي بناءً على الفئة العمرية وقوة الصدمة التي يتعرض لها الجسم.
الحوادث عالية الطاقة
في معظم الحالات، تحدث كسور التجويف الحقي نتيجة صدمات قوية وعالية الطاقة. من أبرز هذه الأسباب:
* حوادث السيارات والدراجات النارية (خاصة عند اصطدام ركبة السائق بلوحة القيادة، مما يدفع عظمة الفخذ بقوة نحو الحوض).
* السقوط من ارتفاعات شاهقة (مثل حوادث العمل في مواقع البناء).
* إصابات السحق الصناعية.
هشاشة العظام وكبار السن
مع تقدم العمر وانخفاض كثافة العظام، يمكن أن تحدث كسور التجويف الحقي نتيجة صدمات منخفضة الطاقة، مثل السقوط البسيط على الأرض داخل المنزل. تتطلب هذه الحالات تقييماً دقيقاً لأن جودة العظام الضعيفة قد تجعل التثبيت الجراحي أكثر تعقيداً.
الأعراض والعلامات التحذيرية
عند التعرض لإصابة تؤدي إلى كسر في الحوض أو التجويف الحقي، تظهر مجموعة من الأعراض التي تستدعي تدخلاً طبياً فورياً:
* ألم مبرح وحاد في منطقة الحوض، الفخذ، أو أسفل الظهر.
* عدم القدرة التامة على الوقوف أو تحميل الوزن على الساق المصابة.
* تشوه في شكل الساق (قد تبدو أقصر من الساق الأخرى أو ملتوية للداخل أو الخارج).
* تورم وكدمات شديدة حول منطقة الورك.
* خدر أو تنميل في الساق أو القدم، مما قد يشير إلى انضغاط العصب الوركي.
الإسعافات الأولية والتعامل المبدئي مع الصدمات
نظراً لأن كسور الحوض تنتج غالباً عن حوادث شديدة، فإن المرضى يصلون إلى قسم الطوارئ وهم يعانون من إصابات متعددة قد تهدد الحياة.
بروتوكول دعم الحياة المتقدم
يجب أن يتبع الفريق الطبي بروتوكولات دعم الحياة المتقدم للإصابات. الأولوية القصوى هي استقرار الدورة الدموية، السيطرة على النزيف الداخلي، التأكد من سلامة مجرى التنفس، وعلاج أي إصابات في الدماغ أو الصدر أو البطن. التدخل العظمي يأتي في المرحلة الثانية بعد استقرار الحالة الحيوية للمريض.
الشد العظمي وإدارة الخلع
بمجرد استقرار حالة المريض، يتم تقييم مفصل الفخذ. في كثير من الحالات، يوصي الأطباء بالتطبيق المبكر للشد العظمي (باستخدام أوزان تتراوح عادة بين 10 إلى 15 كيلوغراماً) عبر مسمار يتم إدخاله في أسفل عظمة الفخذ.
الهدف الأساسي من هذا الشد في قسم الطوارئ هو إبعاد رأس عظمة الفخذ عن الحواف الحادة لغضروف التجويف الحقي المكسور، مما يقلل من التلف المستمر للغضروف ويحد من خطر موت العظام (النخر اللاوعائي).
التعامل مع الخلع غير القابل للرد
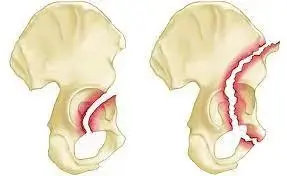
معظم كسور التجويف الحقي ليست حالات طوارئ جراحية فورية، باستثناء حالة "الخلع الكسري غير القابل للرد". يحدث هذا عندما يندفع رأس عظمة الفخذ بعمق داخل الحوض أو ينحشر بين شظايا العظام.
إذا فشلت محاولات رد المفصل إلى مكانه تحت التخدير، يصبح التدخل الجراحي العاجل أمراً حتمياً لإنقاذ المفصل ومنع تلف الأعصاب ونقص التروية الدموية عن رأس عظمة الفخذ.
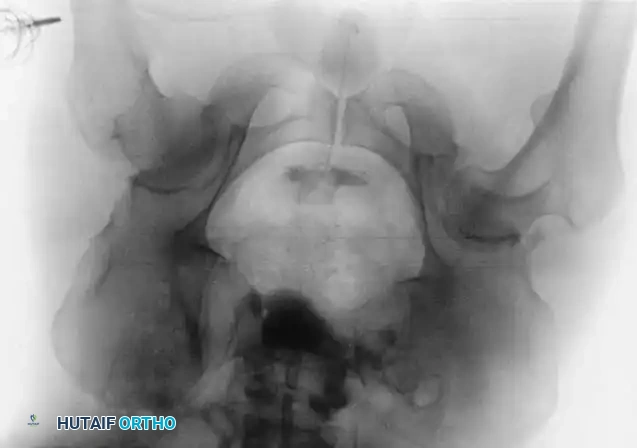
التشخيص الدقيق لكسور الحوض
يعتمد نجاح العلاج بشكل كلي على التشخيص الدقيق وتحديد مسار الكسر وتأثيره على المفصل.
التصوير بالأشعة السينية
يبدأ التقييم بصورة أشعة سينية أمامية خلفية للحوض. تساعد هذه الصورة في تقييم المعالم التشريحية الأساسية. لفهم الكسر بشكل ثلاثي الأبعاد، يطلب الطبيب وضعيات تصوير مائلة بزاوية 45 درجة لتقييم الأعمدة العظمية الأمامية والخلفية بدقة.
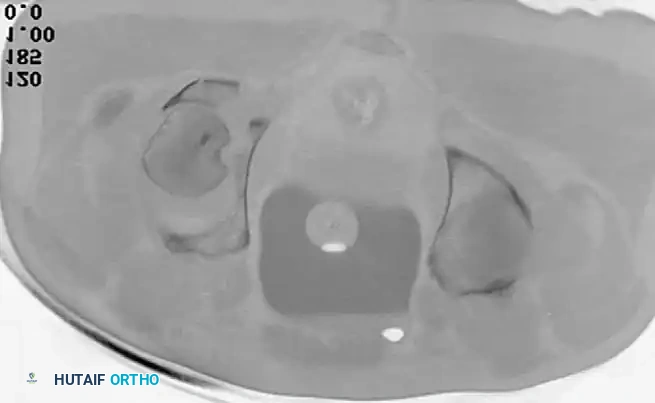
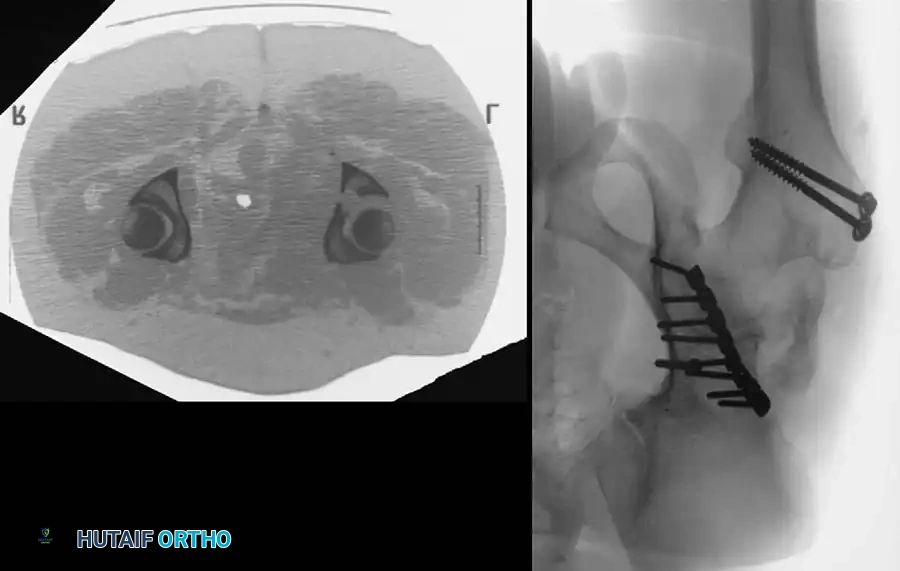
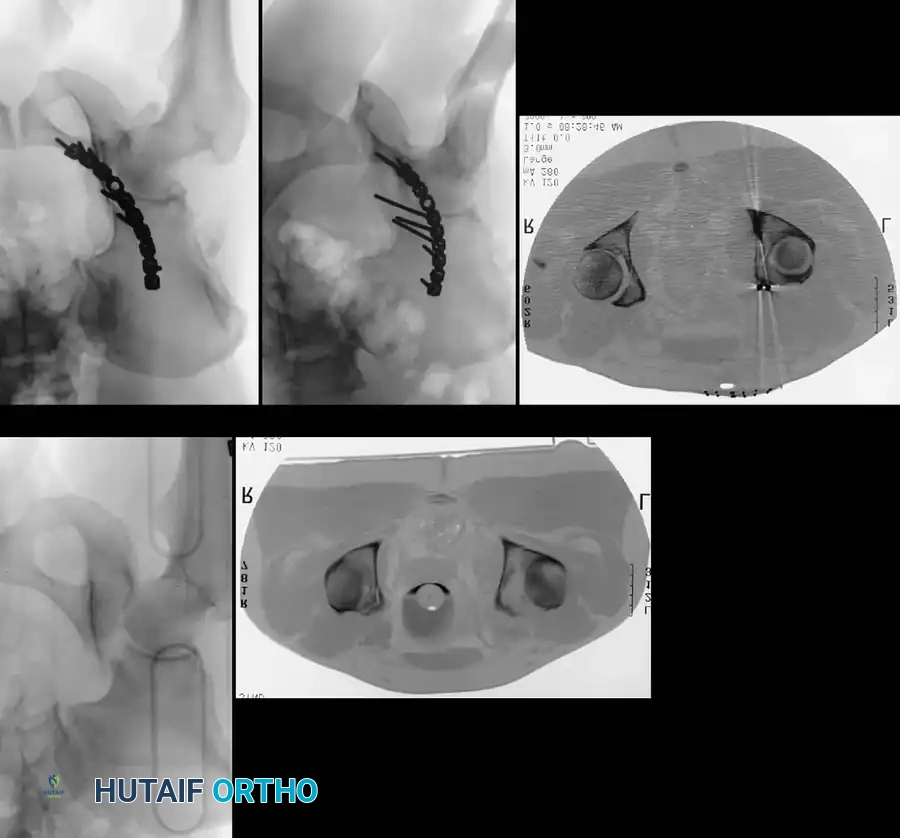
التصوير المقطعي المحوسب
يعتبر التصوير المقطعي المحوسب عالي الدقة، مع إعادة البناء ثلاثي الأبعاد، المعيار الذهبي للتخطيط الجراحي الحديث. يتيح هذا التصوير للطبيب:
* رؤية الشظايا العظمية أو الغضروفية الصغيرة داخل مساحة المفصل.
* تحديد مدى انحشار الغضروف المفصلي.
* معرفة الحجم الدقيق لشظايا الجدار الخلفي المكسور.
* تخطيط مسارات المسامير والشرائح المعدنية قبل بدء الجراحة.
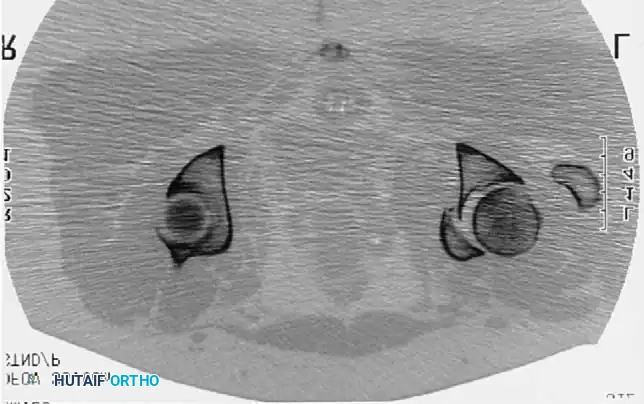
خيارات العلاج المتاحة
يتخذ الطبيب المعالج قراره بشأن الطريقة المثلى للعلاج بناءً على عمر المريض، مستوى نشاطه، ونوع الكسر ومدى تحركه من مكانه.
العلاج التحفظي بدون جراحة
يُخصص العلاج غير الجراحي لفئة محددة جداً من الكسور التي تلبي معايير طبية صارمة، وتشمل:
* تحرك العظام من مكانها بمسافة تقل عن 2 ملليمتر في منطقة قبة تحمل الوزن.
* بقاء قبة تحمل الوزن سليمة تماماً.
* تناسق وتطابق رأس عظمة الفخذ بشكل مثالي مع الجزء السليم من سقف التجويف الحقي.
* عدم وجود أي شظايا عظمية أو غضروفية محشورة داخل المفصل.
يتضمن بروتوكول العلاج التحفظي عادةً الراحة التامة وعدم تحميل الوزن على الساق المصابة لمدة تتراوح بين 6 إلى 8 أسابيع، مع استخدام أدوية وقائية لمنع تجلط الدم (الجلطات الوريدية العميقة)، ومتابعة دورية بالأشعة للتأكد من عدم تحرك الكسر.
| مميزات العلاج التحفظي | تحديات العلاج التحفظي |
|---|---|
| تجنب مخاطر التخدير والجراحة | يتطلب فترة راحة طويلة في السرير |
| عدم وجود جروح أو ندبات | خطر حدوث جلطات بسبب قلة الحركة |
| مناسب للمرضى ذوي الحالات الصحية الحرجة | احتمالية تحرك العظام أثناء فترة الالتئام |
التدخل الجراحي لكسور الحوض
يُنصح بالتدخل الجراحي في الحالات التالية:
* تحرك العظام بأكثر من 2 ملليمتر في منطقة قبة تحمل الوزن.
* عدم تطابق مفصل الفخذ (الخلع الجزئي أو الكلي).
* وجود شظايا عظمية داخل المفصل تعيق حركته.
* كسور الجدار الخلفي التي تشمل أكثر من 20% من سطح المفصل وتسبب عدم استقرار.
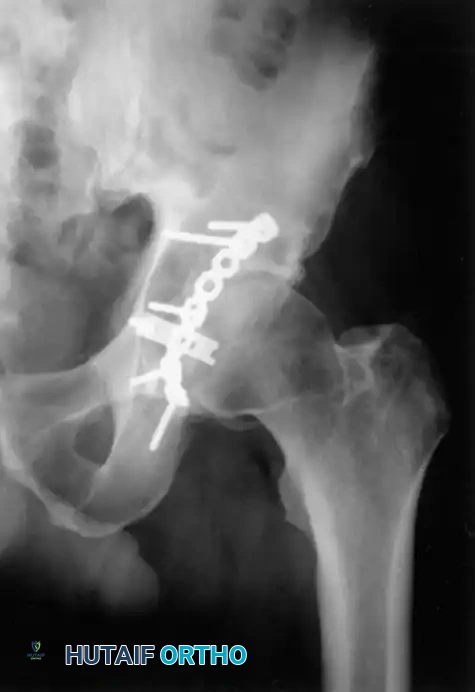
الهدف الأساسي من الجراحة هو إعادة العظام إلى وضعها التشريحي الطبيعي وتثبيتها بقوة باستخدام شرائح ومسامير معدنية، مما يسمح للمريض ببدء الحركة المبكرة ويقلل من احتمالية الإصابة بخشونة المفاصل في المستقبل.
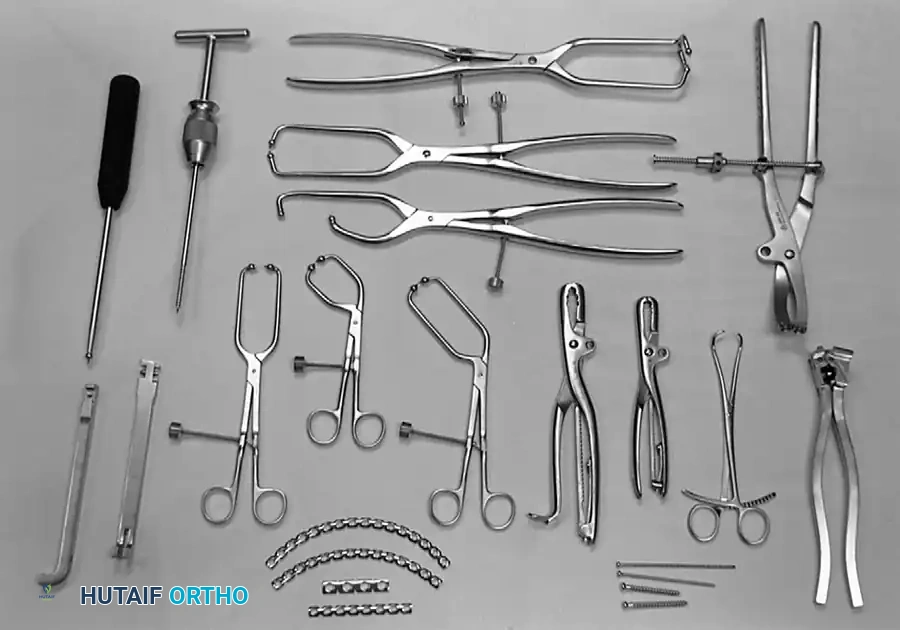
التقنيات والمداخل الجراحية الحديثة
يعتمد اختيار المدخل الجراحي كلياً على نمط الكسر وموقع الإزاحة القصوى للعظام. يقوم الجراح بعمل شق جراحي دقيق للوصول إلى العظام المكسورة مع الحفاظ على الأنسجة العضلية والأعصاب المحيطة. يتم استخدام تقنيات متطورة مثل تثبيت الشرائح تحت السطح الرباعي لضمان استقرار المفصل بشكل كامل.
التعافي وإعادة التأهيل بعد العلاج
تعتبر مرحلة ما بعد الجراحة أو العلاج التحفظي حاسمة لضمان عودة المريض إلى حياته الطبيعية.
- العلاج الطبيعي المبكر: يبدأ العلاج الطبيعي عادة في اليوم التالي للجراحة. يتم التركيز على تمارين التنفس، وتحريك الكاحل والركبة لمنع التجلطات.
- تحميل الوزن: يُمنع المريض غالباً من تحميل الوزن الكامل على الساق المصابة لمدة تتراوح بين 8 إلى 12 أسبوعاً، ويتم استخدام العكازات أو المشاية للمساعدة في الحركة.
- المتابعة الدورية: يتم إجراء صور أشعة سينية بشكل دوري لمراقبة التئام العظام والتأكد من ثبات الشرائح والمسامير.
- العودة للأنشطة: يحتاج المريض إلى عدة أشهر لاستعادة قوة العضلات ونطاق الحركة الطبيعي. الالتزام بتعليمات الطبيب وأخصائي العلاج الطبيعي هو مفتاح النجاح.
معرض الصور الإشعاعية والجراحية التوضيحية
نستعرض هنا مجموعة من الصور والمخططات الطبية التي توضح أنماط الكسور المختلفة وطرق التثبيت الجراحي المتقدمة:
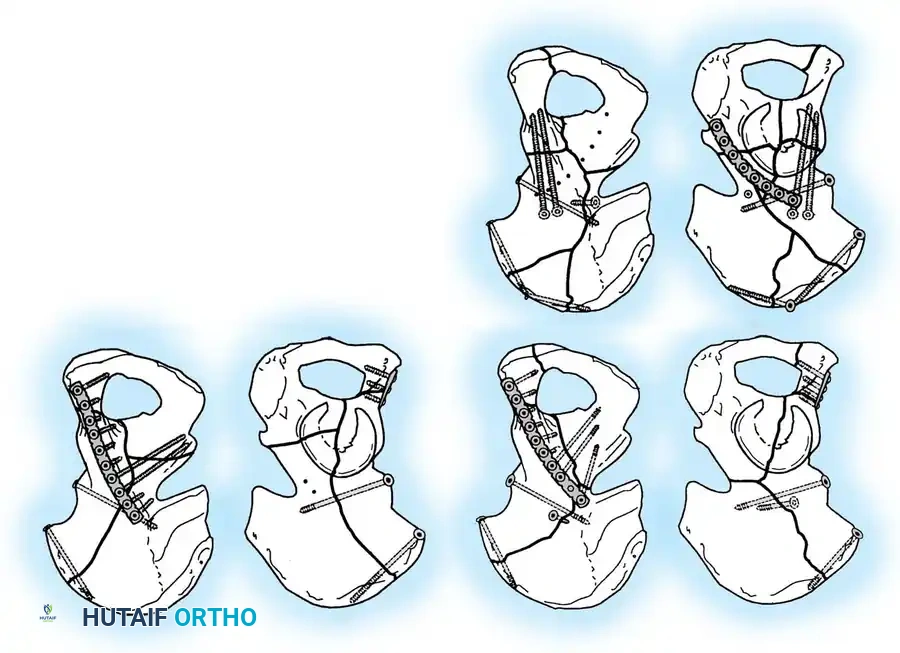

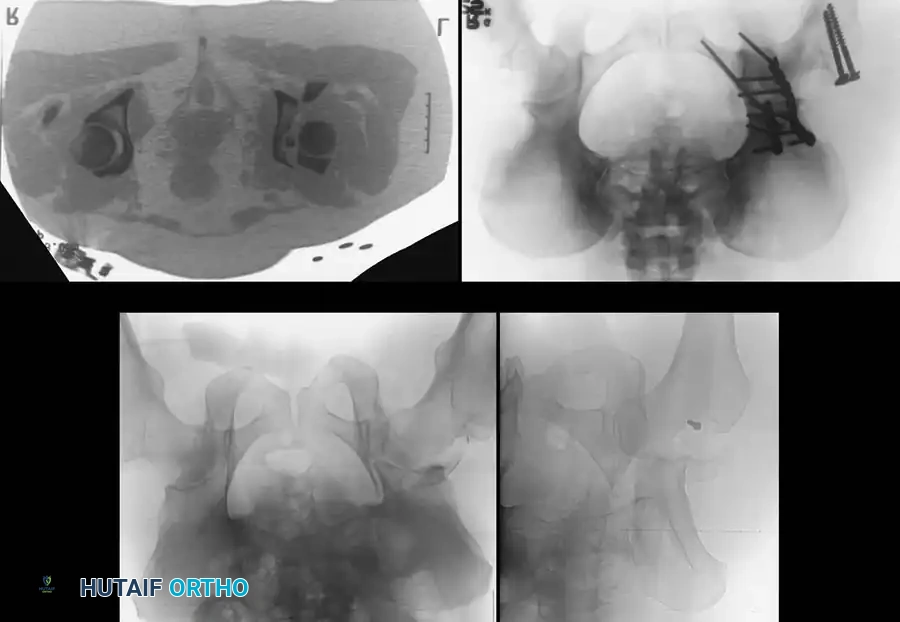
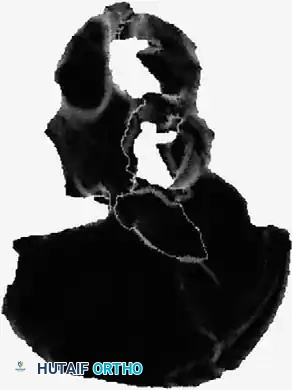
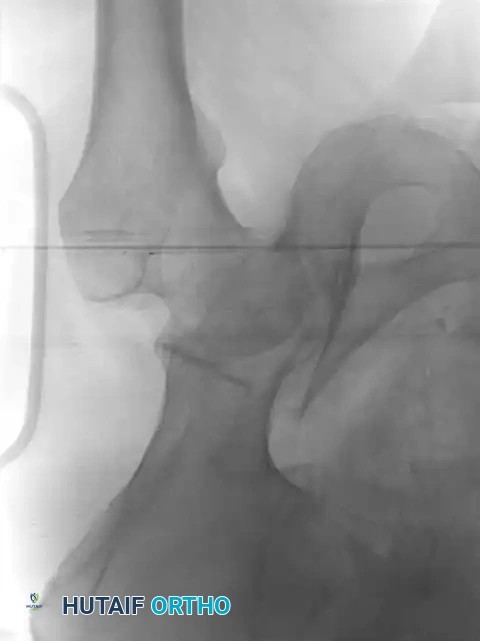

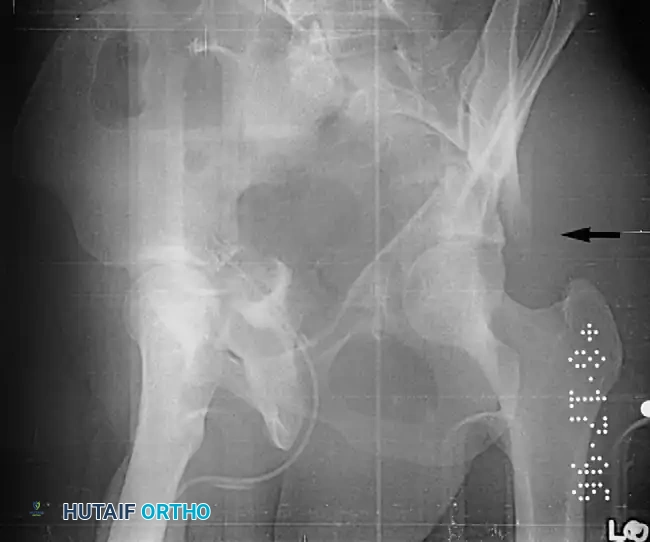
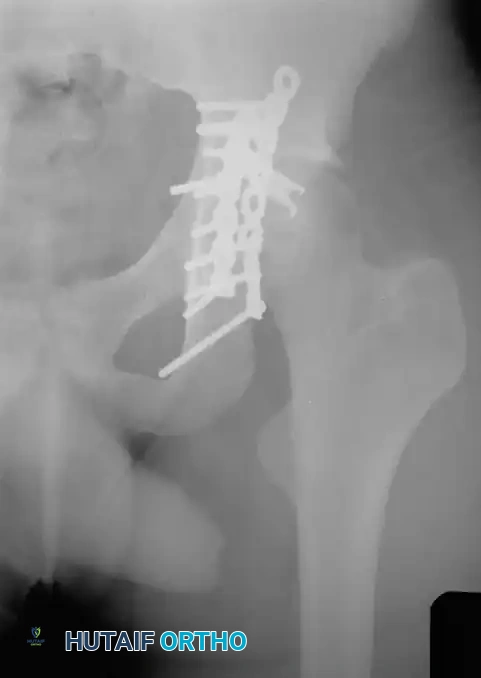
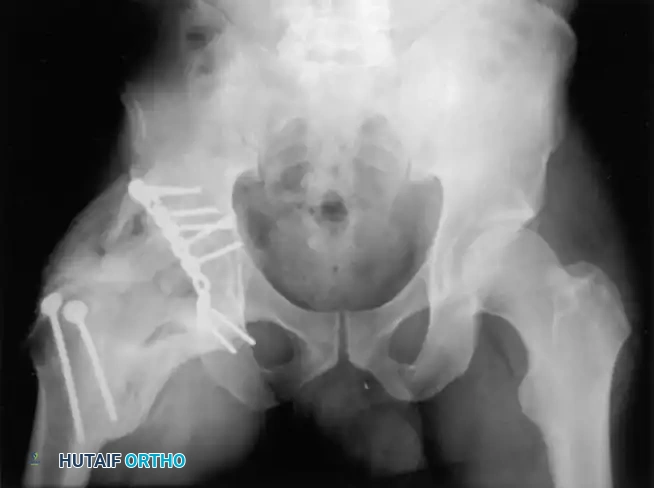

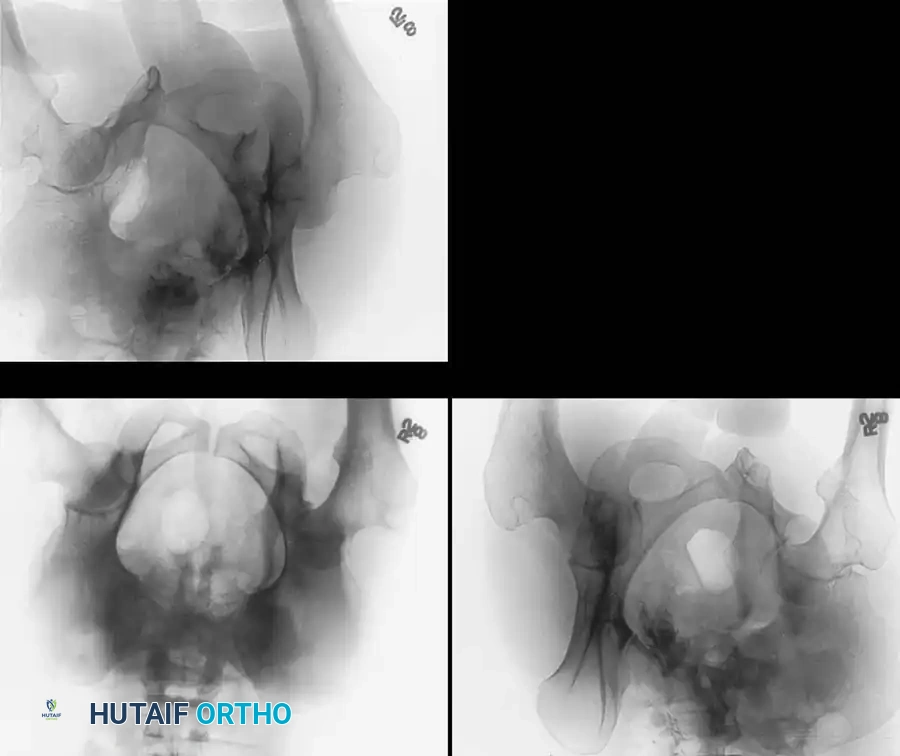
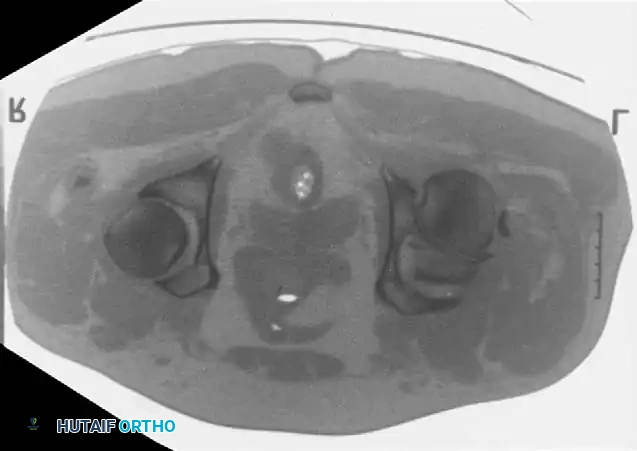
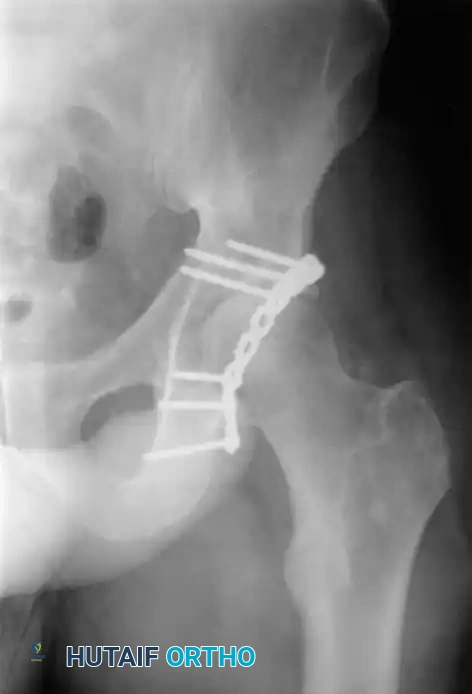
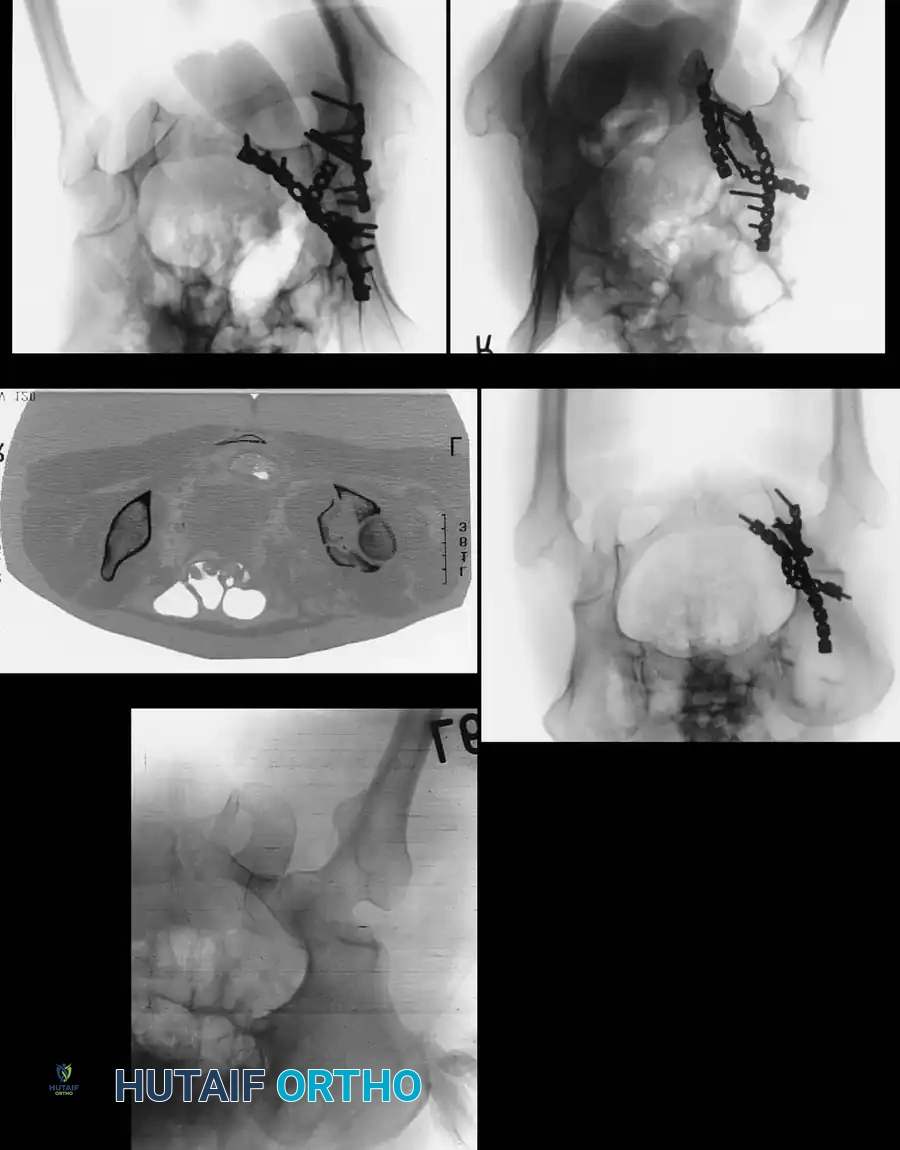
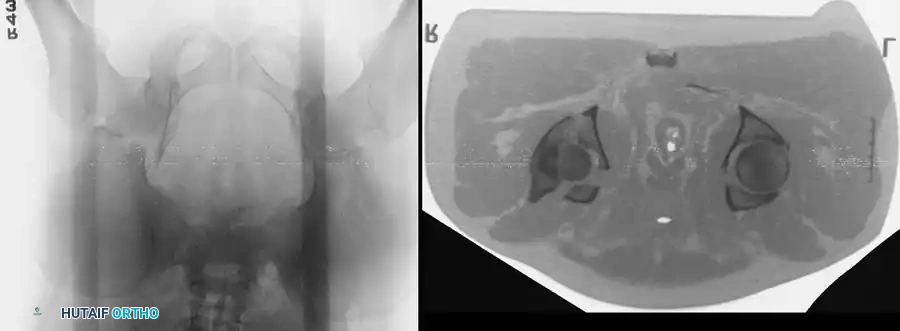
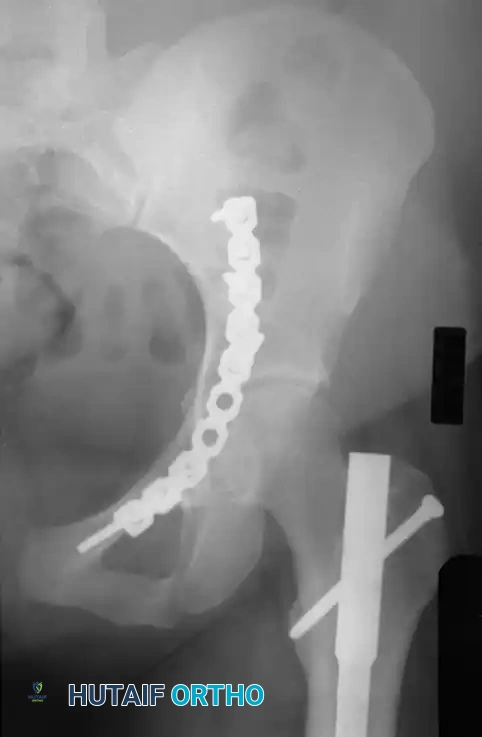

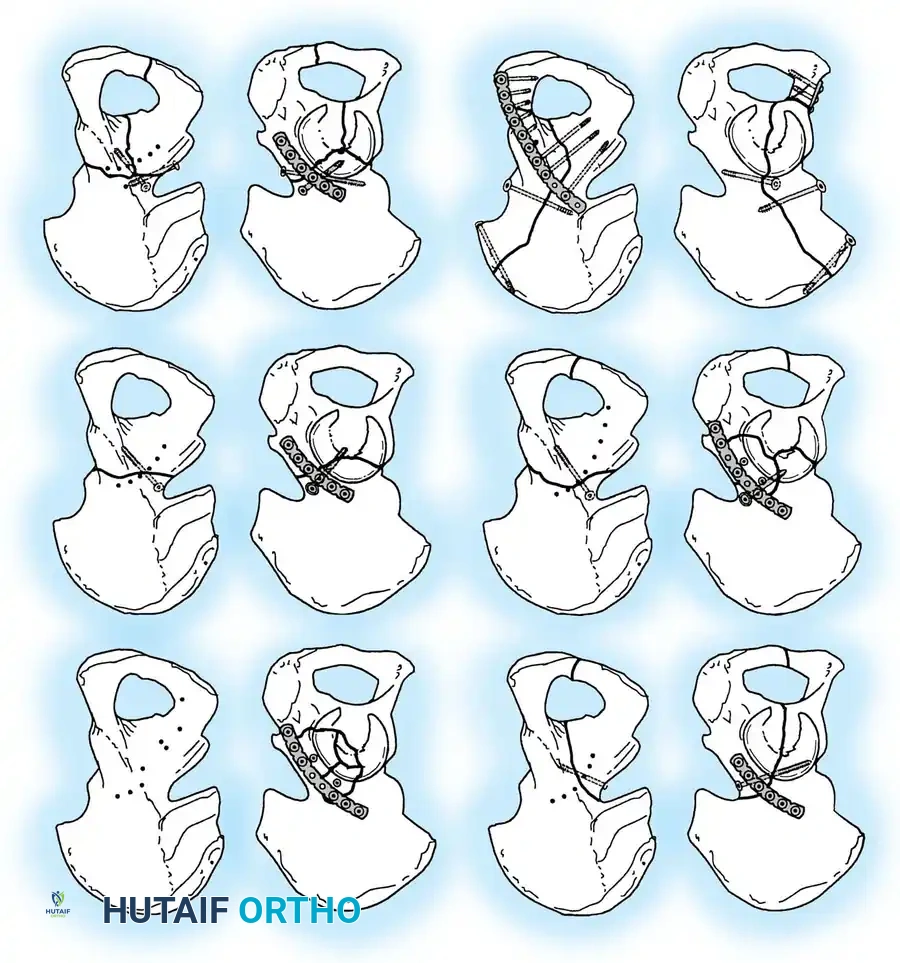
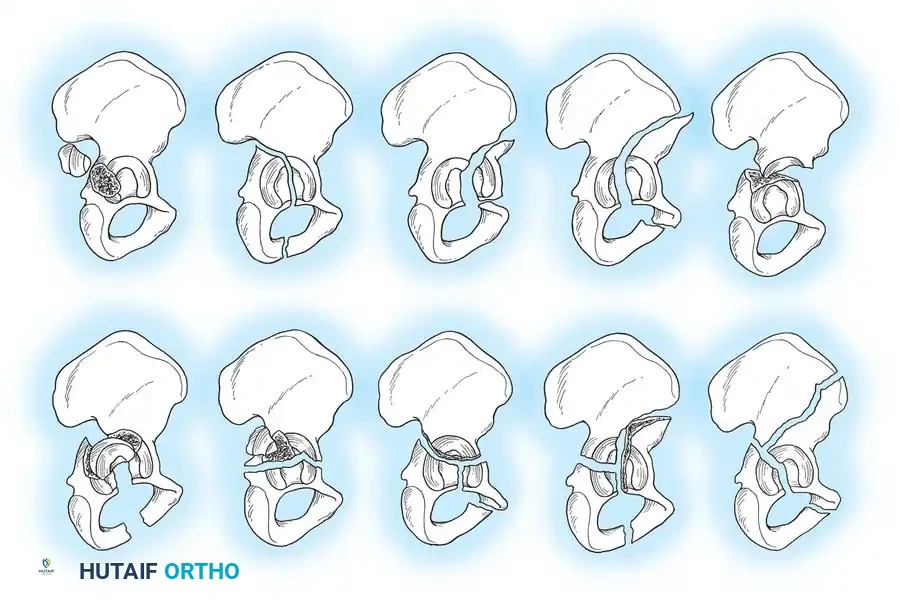
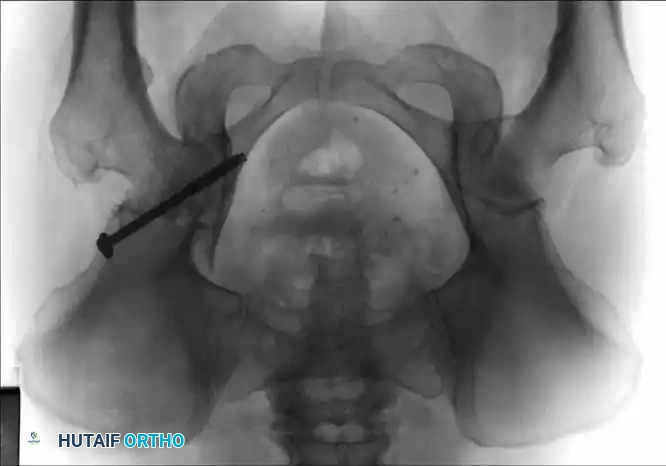
الأسئلة الشائعة حول كسور الحوض
المدة الزمنية لالتئام كسر الحوض
تستغرق عظام الحوض عادةً من 8 إلى 12 أسبوعاً لتلتئم بشكل أولي يسمح بتحميل الوزن، ولكن التعافي الكامل واستعادة قوة العضلات ونطاق الحركة الطبيعي قد يستغرق من 6 أشهر إلى سنة كاملة، ويعتمد ذلك على شدة الكسر والالتزام بجلسات العلاج الطبيعي.
إمكانية المشي بعد التعرض لكسر الحوض
نعم، يمكن لمعظم المرضى العودة للمشي بشكل طبيعي بعد اكتمال التئام العظام وانتهاء فترة إعادة التأهيل. في الأسابيع الأولى، يُمنع المريض من المشي على الساق المصابة ويستخدم العكازات، ثم يتم التدرج في تحميل الوزن بناءً على تعليمات الجراح.
تأثير كسر الحوض على الزواج والحمل مستقبلا
في معظم الحالات، وبعد الشفاء التام، لا يؤثر كسر الحوض على الزواج أو القدرة على الإنجاب. ومع ذلك، بالنسبة للنساء اللواتي تعرضن لكسور معقدة في الحوض، قد يوصي طبيب النساء والتوليد بالولادة القيصرية لتجنب الضغط على عظام الحوض الملتئمة أثناء الولادة الطبيعية.
نسبة نجاح عمليات تثبيت كسور الحوض
تعتبر نسب نجاح هذه العمليات عالية جداً عندما تُجرى في مراكز متخصصة وعلى يد جراحين ذوي خبرة. الهدف الرئيسي هو إعادة سطح المفصل لشكله الطبيعي بدقة، مما يقلل بشكل كبير من احتمالية الحاجة إلى مفصل فخذ صناعي في المستقبل.
مضاعفات ترك كسر الحوض بدون تدخل جراحي
إذا كان الكسر متحركاً من مكانه وتم تركه بدون جراحة، فإن ذلك يؤدي إلى التئام العظام في وضع خاطئ. ينتج عن ذلك ألم مزمن، قصر في الساق، عرج دائم،
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وجاهزية كاملة للتعامل مع جراحات الكسور المعقدة وإنقاذ الأطراف.
مواضيع أخرى قد تهمك