دليلك الأمثل لإصلاح كسور الرضفة: شدّ الشريط المبتكر يمنع الانزياح
الخلاصة الطبية
دليلك الشامل حول دليلك الأمثل لإصلاح كسور الرضفة: شدّ الشريط المبتكر يمنع الانزياح يبدأ من هنا، دليلك الأمثل لإصلاح كسور الرضفة بتقنية شدّ الشريط! يقدم حلولاً مبتكرة لعلاج كسور الرضفة المستعرضة، والتي تعد إصابات شائعة. تعتمد هذه التقنية على استخدام شريط قوي، مثل البوليستر، لربط الكسر وتحويل قوى الشد إلى ضغط، مع تحسين استقرار التثبيت. تهدف إلى تجاوز تحديات تقنيات ربط الشد التقليدية بتحقيق التئام أفضل وتقليل الانزياح المبكر، لنتائج علاجية متفوقة.
تقنيات مبتكرة في علاج كسور الرضفة المستعرضة: شدّ الشريط المتطور يمنع الانزياح المبكر
تُعد الرضفة، المعروفة أيضًا بصابونة الركبة، مكونًا حيويًا في مفصل الركبة، فهي تلعب دورًا محوريًا في آلية مد الركبة، وتساهم في زيادة فعالية عمل العضلة رباعية الرؤوس. إن كسور الرضفة، وخاصة كسور الرضفة المستعرضة، من الإصابات الشائعة والمؤلمة التي تؤثر بشكل كبير على قدرة المريض على الحركة والاستقلال. غالبًا ما تحدث هذه الكسور نتيجة لقوة شد مفرطة أو صدمة مباشرة، وتستلزم تدخلًا طبيًا دقيقًا لضمان استعادة الوظيفة الكاملة للركبة وتجنب المضاعفات طويلة الأمد.
لقد كانت تقنية ربط الشد الأمامي المعدلة، التي قدمها "ويبر" وزملاؤه، المعيار الذهبي لعلاج كسور الرضفة المستعرضة لسنوات عديدة، وقد أثبتت نجاحًا ملحوظًا في تحقيق معدلات التئام عالية. ومع ذلك، على الرغم من التحسينات المستمرة في المواد والأدوات المستخدمة، مثل براغي السحب والمواد الخيطية لتقليل تهيج الأنسجة الرخوة، لا تزال هذه التقنية التقليدية تواجه تحديًا كبيرًا: وهو الانزياح المبكر للكسر الذي قد يحدث لدى نسبة تصل إلى 30% من المرضى. هذا الانزياح المبكر يمكن أن يؤدي إلى سوء التئام، أو عدم التئام الكسر، أو الحاجة إلى جراحة مراجعة، مما يزيد من معاناة المريض وتكاليف الرعاية الصحية.
في مركز الأستاذ الدكتور محمد هطيف ، أستاذ جراحة العظام والعمود الفقري في جامعة صنعاء، وبخبرة تتجاوز 20 عامًا في مجال جراحة العظام، ندرك تمامًا هذه التحديات. لهذا السبب، نتبنى أحدث التقنيات وأكثرها ابتكارًا لضمان أفضل النتائج لمرضانا. نقدم هنا نظرة معمقة على كسور الرضفة المستعرضة، والتقنيات العلاجية المتبعة، مع تسليط الضوء على تقنية ربط الشد المبتكرة باستخدام الشريط المزدوج المتطور، التي تهدف إلى التغلب على قيود الطرق التقليدية ومنع الانزياح المبكر للكسر، مما يمهد الطريق لتعافٍ أسرع وأكثر استدامة.
التشريح الوظيفي للرضفة ومفصل الركبة: فهم الأساسيات
لفهم كسور الرضفة وعلاجها، من الضروري استعراض التشريح الوظيفي لمفصل الركبة والرضفة.
- الرضفة (Patella): هي أكبر عظمة سمسمانية في الجسم، تقع داخل وتر العضلة رباعية الرؤوس وتتصل بالظنبوب (عظمة الساق) عبر وتر الرضفة. وظيفتها الرئيسية هي حماية مفصل الركبة وزيادة عزم الدوران للعضلة رباعية الرؤوس، مما يجعلها أكثر كفاءة في فرد الساق. تعمل الرضفة كنقطة ارتكاز تزيد من ذراع القوة للعضلة رباعية الرؤوس، مما يقلل الجهد المطلوب لمد الركبة.
- العضلة رباعية الرؤوس (Quadriceps Femoris): هي مجموعة من أربع عضلات تقع في مقدمة الفخذ، وهي المسؤولة الرئيسية عن مد الركبة. يمر وترها فوق الرضفة ويستمر كوتر الرضفة ليرتبط بالظنبوب.
- وتر الرضفة (Patellar Tendon): يربط الرضفة بالحدبة الظنبوبية (Tibial Tuberosity) في الجزء العلوي من عظمة الساق.
- المحفظة المفصلية والأربطة (Joint Capsule and Ligaments): تحيط بالمفصل وتوفر الثبات. يلعب الرباطان الرضفيان الجانبي والأنفي (Medial and Lateral Retinacula) دورًا في استقرار الرضفة.
- الغضروف المفصلي (Articular Cartilage): يغطي السطح الخلفي للرضفة ويسمح بحركة سلسة فوق اللقم الفخذية.
عندما يحدث كسر في الرضفة، تتأثر هذه الآلية المعقدة، مما يؤدي إلى ضعف كبير في قدرة المريض على فرد الركبة وحمل الوزن.
أسباب وعوامل خطر كسور الرضفة المستعرضة
تتعدد أسباب كسور الرضفة المستعرضة، ويمكن تصنيفها بشكل عام إلى:
-
الإصابات المباشرة (Direct Trauma):
- السقوط على الركبة: هو السبب الأكثر شيوعًا، حيث تصطدم الرضفة مباشرة بسطح صلب.
- حوادث السيارات: خاصة عند اصطدام الركبة بلوحة القيادة.
- الإصابات الرياضية: مثل الاصطدامات في الرياضات التلامسية.
-
الإصابات غير المباشرة (Indirect Trauma):
- الانقباض المفاجئ والقوي للعضلة رباعية الرؤوس: يحدث هذا غالبًا عند محاولة الفرد مقاومة سقوط مفاجئ أو عند الهبوط بقوة، حيث يتم تطبيق قوة شد هائلة عبر الرضفة، مما يؤدي إلى كسرها عرضيًا.
عوامل الخطر:
*
العمر:
كبار السن أكثر عرضة للسقوط وهشاشة العظام.
*
هشاشة العظام (Osteoporosis):
تضعف العظام وتجعلها أكثر عرضة للكسور.
*
ضعف العضلات:
قد يؤدي إلى فقدان التوازن وزيادة خطر السقوط.
*
بعض الحالات الطبية:
مثل التهاب المفاصل الروماتويدي الذي قد يضعف العظام حول المفاصل.
*
الأنشطة عالية التأثير:
الرياضات التي تتضمن قفزًا أو جريًا مكثفًا.
الأعراض والتشخيص الدقيق لكسور الرضفة
تتراوح أعراض كسور الرضفة المستعرضة من الألم الخفيف إلى الشديد، وتعتمد على درجة الانزياح والضرر.
الأعراض الشائعة:
*
الألم الشديد:
في مقدمة الركبة، ويزداد سوءًا عند محاولة تحريك الساق أو لمس الرضفة.
*
التورم والكدمات:
نتيجة للنزيف الداخلي في المفصل (Hemarthrosis).
*
عدم القدرة على فرد الركبة (Extension Lag):
هذا هو العرض الأكثر دلالة على فقدان وظيفة آلية مد الركبة.
*
فجوة ملموسة (Palpable Gap):
قد يتمكن الطبيب من الإحساس بفجوة بين جزئي الرضفة المكسورين.
*
تشوه في شكل الركبة:
في الحالات الشديدة مع انزياح كبير.
*
صعوبة في حمل الوزن أو المشي.
التشخيص:
يتطلب التشخيص الدقيق تقييمًا شاملًا يقوم به أخصائي مثل
الأستاذ الدكتور محمد هطيف
.
1.
الفحص السريري:
يتضمن تقييم الألم، التورم، الكدمات، وجود فجوة، وقدرة المريض على فرد الركبة ضد الجاذبية. كما يتم فحص الدورة الدموية والأعصاب في الطرف المصاب.
2.
التصوير بالأشعة السينية (X-rays):
هي الخطوة الأولى والأساسية لتأكيد الكسر وتحديد نوعه ومداه ودرجة الانزياح. يتم أخذ عدة صور من زوايا مختلفة (أمامية خلفية، جانبية، مماسية).
3.
التصوير المقطعي المحوسب (CT Scan):
قد يكون ضروريًا في حالات الكسور المعقدة أو المتفتتة لتقييم مدى تضرر السطح المفصلي بشكل أكثر دقة وتخطيط الجراحة.
4.
التصوير بالرنين المغناطيسي (MRI):
نادرًا ما يستخدم لكسور الرضفة البسيطة، ولكنه قد يكون مفيدًا لتقييم إصابات الأنسجة الرخوة المصاحبة مثل الأربطة أو الأوتار.
تصنيف كسور الرضفة: فهم أنواع الكسور
تُصنف كسور الرضفة بناءً على نمط خط الكسر ودرجة الانزياح:
- كسور مستعرضة (Transverse Fractures): هي الأكثر شيوعًا، ويحدث خط الكسر بشكل أفقي عبر الرضفة، مما يقسمها إلى جزئين أو أكثر. إذا كان هناك انزياح، فغالبًا ما تنسحب القطعة العلوية بواسطة العضلة رباعية الرؤوس.
- كسور طولية أو عمودية (Longitudinal/Vertical Fractures): يحدث خط الكسر بشكل رأسي. غالبًا ما تكون غير منزاحة ويمكن علاجها تحفظيًا.
- كسور متفتتة (Comminuted Fractures): تتكسر الرضفة إلى عدة قطع صغيرة. غالبًا ما تكون ناتجة عن صدمة مباشرة عالية الطاقة وتتطلب تدخلًا جراحيًا معقدًا.
- كسور نجمية (Stellate Fractures): تشبه الكسور المتفتتة ولكنها غالبًا ما تكون أقل انزياحًا.
- كسور القطب العلوي أو السفلي (Superior or Inferior Pole Fractures): تحدث في أطراف الرضفة.
- كسور غضروفية عظمية (Osteochondral Fractures): تتضمن كسرًا في الغضروف والعظم أسفله، وعادة ما تكون جزءًا من خلع الرضفة.
في هذه المقالة، نركز بشكل خاص على الكسور المستعرضة نظرًا لشيوعها وتحدياتها العلاجية.
خيارات العلاج: من التحفظي إلى الجراحي
يعتمد اختيار العلاج لكسر الرضفة المستعرضة على عدة عوامل، بما في ذلك نوع الكسر، درجة الانزياح، حالة الأنسجة الرخوة، والنشاط الوظيفي للمريض.
1. العلاج التحفظي (Conservative Treatment)
يُشار إلى العلاج التحفظي عندما يكون الكسر غير منزاح أو بانزياح بسيط جدًا (أقل من 2-3 ملم) ولا يوجد "كسل في المد" (Lag of Extension)، مما يعني أن آلية مد الركبة لا تزال سليمة.
-
مبادئ العلاج التحفظي:
- التثبيت (Immobilization): يتم استخدام دعامة ركبة طويلة (Knee Brace) أو جبيرة بلاستر لتثبيت الركبة في وضعية فرد كاملة.
- الراحة والثلج والضغط والرفع (RICE): لتقليل التورم والألم.
- المسكنات: للتحكم في الألم.
- المتابعة الدورية: لمراقبة التئام الكسر والتأكد من عدم حدوث انزياح لاحق.
- المدة: يتطلب التثبيت عادة من 4 إلى 6 أسابيع، يتبعها برنامج إعادة تأهيل تدريجي لاستعادة نطاق الحركة وقوة العضلات.
- معدل النجاح: في الحالات المناسبة، يكون معدل التئام العظام مرتفعًا، ولكن يجب على المريض الالتزام الصارم بتعليمات الطبيب.
2. العلاج الجراحي (Surgical Treatment)
يُعتبر العلاج الجراحي هو الخيار المفضل والضروري في معظم حالات كسور الرضفة المستعرضة، خاصةً عندما يكون هناك:
*
انزياح كبير في الكسر (أكثر من 2-3 ملم).
*
فقدان القدرة على مد الركبة.
*
تفتت الكسر أو إصابة السطح المفصلي.
*
وجود كسر مفتوح (Open Fracture).
الهدف من الجراحة هو إعادة القطع المكسورة إلى وضعها التشريحي الصحيح وتثبيتها بإحكام لتعزيز التئام العظام واستعادة وظيفة آلية مد الركبة في أقرب وقت ممكن.
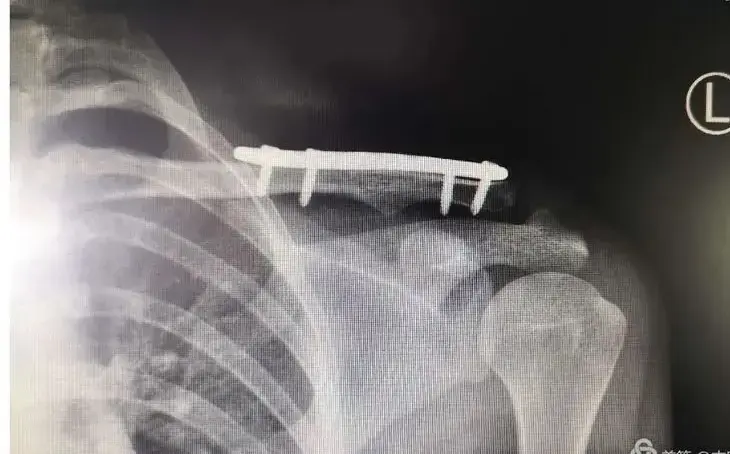
التقنيات الجراحية التقليدية: تحديات ربط الشد السلكي
تاريخيًا، كانت تقنية ربط الشد الأمامي السلكي المعدلة، التي قدمها "ويبر"، هي المعيار الذهبي لعلاج كسور الرضفة المستعرضة.
جراحة ربط الشد السلكي المعدلة (Modified Tension Band Wiring)
مبادئ عملها:
تعتمد هذه التقنية على تحويل قوى الشد التي تمارسها العضلة رباعية الرؤوس على الكسر إلى قوى ضغط على مستوى الكسر، مما يعزز التئام العظام.
خطوات الإجراء التقليدي:
1.
الوصول الجراحي:
يتم إجراء شق طولي أو عرضي فوق الرضفة للكشف عن الكسر.
2.
إعادة الوضع (Reduction):
يتم إعادة القطع المكسورة إلى وضعها التشريحي الصحيح بعناية، مع التأكد من استعادة تناسق السطح المفصلي.
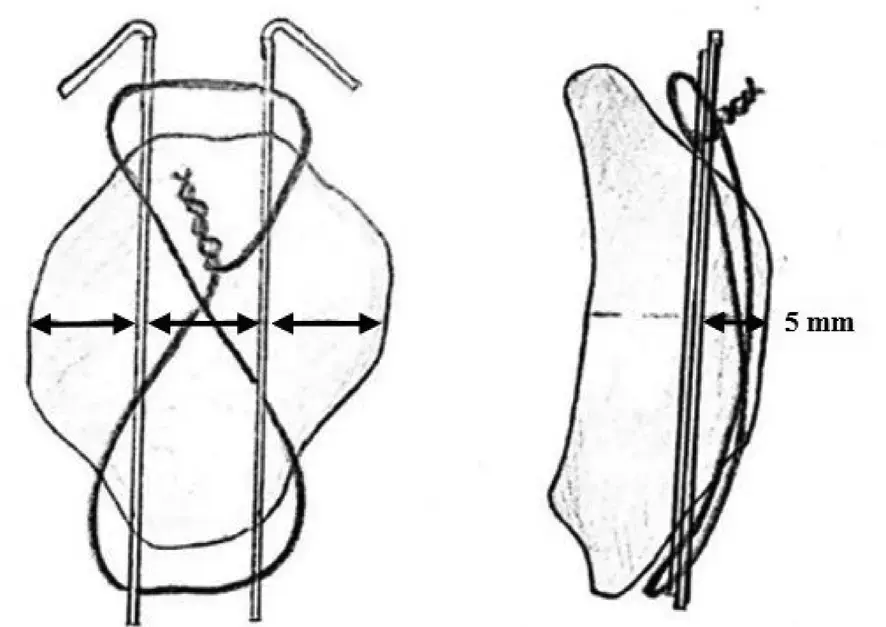
3.
التثبيت الأولي:
يتم إدخال مسمارين كيرشنر بقطر 1.8 مم بشكل عمودي ومتوازٍ عبر الرضفة، على جانبي خط الكسر، للحفاظ على إعادة الوضع. يجب أن يكونا على بعد حوالي 5 مم من السطح المفصلي وتوازيين له.
4.
تطبيق سلك ربط الشد:
يتم تمرير سلك من الفولاذ المقاوم للصدأ (عادة 1.0-1.25 مم) على شكل رقم "8" حول الأطراف البعيدة لمسماري كيرشنر. يدخل السلك على بعد 5 مم تحت السطح القشري الأمامي، ويكون موازيًا للقشرة الأمامية في المستوى السهمي.
5.
الشد والتأمين:
يتم شد السلك تدريجيًا لتحويل قوى الشد إلى ضغط على الكسر، ثم يتم لفه وتأمينه. يتم فحص ثبات الكسر عن طريق تحريك الركبة.
6.
إغلاق الجرح:
يتم إغلاق طبقات الأنسجة الرخوة والجلد بعناية.
مزايا التقنية التقليدية:
* معدلات التئام عظام عالية في الحالات المناسبة.
* توزيع جيد للقوى على الكسر.
* بسيطة نسبيًا في التطبيق.
التحديات القائمة في تقنية ربط الشد التقليدية:
على الرغم من النجاحات، فإن تقنية ربط الشد السلكي التقليدية تواجه قيودًا كبيرة:
*
الانزياح المبكر للكسر:
تصل نسبة المرضى الذين يعانون من انزياح مبكر (أكثر من 3 ملم) إلى حوالي 30%. هذا يعرض المريض لمخاطر عدم الالتئام أو سوء الالتئام أو الحاجة لإعادة الجراحة.
*
تهيج الأنسجة الرخوة:
يمكن أن يتسبب السلك المعدني في تهيج الأنسجة المحيطة، مما يستدعي إزالة المعدن لاحقًا في نسبة كبيرة من الحالات (تصل إلى 50-60%).
*
عدم استقرار كافٍ:
قد لا يوفر السلك ثباتًا كافيًا في جميع حالات الكسور، خاصةً في العظام الضعيفة أو الكسور المتفتتة جزئيًا.
*
مشاكل في موضع السلك:
قد يختلف موضع السلك في البيئة السريرية عند استخدام الإبر، مما يؤدي إلى تغييرات كبيرة في الاستقرار الميكانيكي الحيوي.
تقنية ربط الشد المبتكرة: شد الشريط المزدوج المتطور (Advanced Dual Tape Tension Band)
لمواجهة هذه التحديات، تم تطوير تقنيات محسّنة تهدف إلى زيادة ثبات الكسر، وتقليل الانزياح المبكر، وتقليل تهيج الأنسجة. في مركز الأستاذ الدكتور محمد هطيف ، نتبنى ونطبق بنجاح تقنية ربط الشد بالشريط المزدوج المتطور ، والتي تمثل قفزة نوعية في علاج كسور الرضفة المستعرضة. تعتمد هذه التقنية على مبادئ ربط الشد، ولكن مع تحسينات جوهرية في المواد وطريقة التثبيت.
مبادئ التقنية المبتكرة:
تجمع هذه التقنية بين قوة الثبات الفائقة للشريط الجراحي المتطور (عادةً ما يكون من مواد بوليمرية عالية القوة مثل البولي إيثيلين) وبين نظام تثبيت معزز يضمن استقرارًا غير مسبوق للكسر. يتم استبدال السلك المعدني التقليدي بشريط أو أشرطة جراحية حديثة أكثر قوة وأقل تهييجًا للأنسجة.
خطوات الإجراء المبتكر (بتوجيه من الأستاذ الدكتور محمد هطيف):
1.
التحضير الجراحي والوصول:
يتم إعداد المريض في غرفة العمليات، ويتم إجراء شق جراحي دقيق (غالبًا ما يكون طوليًا) فوق الرضفة، مع مراعاة الحفاظ على الأنسجة الرخوة.
2.
إعادة الوضع الدقيق:
يتم إعادة القطع المكسورة إلى وضعها التشريحي الصحيح تحت رؤية مباشرة وبالاستعانة بالتصوير بالأشعة السينية أثناء العملية (Fluoroscopy) لضمان محاذاة السطح المفصلي بدقة متناهية. هنا، يلعب
الأستاذ الدكتور محمد هطيف
دورًا حاسمًا في ضمان أدق إعادة وضع ممكنة، مستفيدًا من خبرته الطويلة.
3.
التثبيت الأولي بالمسامير الموجهة:
* يتم إدخال مسمارين كيرشنر بقطر 1.8 مم أو 2.0 مم (عادة ما يكونا مجوفين أو مخصصين لتمرير الخيوط/الأشرطة) بشكل متوازٍ وعمودي عبر الرضفة، تمامًا كما في التقنية التقليدية، ولكن مع تركيز خاص على توجيههما بحيث يكونا بمثابة "قنوات" للشريط.
* في بعض الحالات، يمكن استخدام براغي صغيرة مجوفة (Cannulated Screws) لتوفير ثبات إضافي وتسهيل تمرير الشريط.
4.
تطبيق نظام الشريط المزدوج المتطور:
*
الشريط الأول (الشريط الرئيسي للتثبيت):
يتم تمرير شريط جراحي قوي ومتوافق حيويًا (مثل FiberWire أو ما شابهه) على شكل رقم "8" حول الأطراف البعيدة لمسماري كيرشنر (أو من خلال قنوات البراغي المجوفة). يتم تثبيته على طول القشرة الأمامية للرضفة. هذا الشريط يعمل كرباط شد رئيسي.
*
الشريط الثاني (الشريط التعزيزي المضاد للانزياح):
في ابتكار خاص بهذه التقنية المتقدمة، يتم تمرير شريط إضافي (أو خيط سميك) بشكل عرضي حول الرضفة، إما عبر ثقوب محفورة مسبقًا أو باستخدام قنوات مسامير كيرشنر نفسها، بشكل يضمن إحكامًا إضافيًا ويمنع أي ميل للانزياح الدوراني أو الزاوي. هذا الشريط يعزز الثبات بشكل كبير، خاصة في مواجهة القوى المتعرجة.
* يمكن أيضًا استخدام تقنية "قفل" الشريط (Tape-Lock) حيث يتم تثبيت الشريط على الرضفة باستخدام براغي صغيرة أو أزرار خاصة لزيادة الثبات.
5.
الشد الموزون والتأمين:
يتم شد الشريطين بعناية فائقة، بتوجيه من
الأستاذ الدكتور محمد هطيف
، لضمان تحويل قوى الشد إلى ضغط متساوٍ على مستوى الكسر، مع التأكد من عدم وجود ضغط زائد على الأنسجة الرخوة. يتم تأمين الشريطين بإحكام وبطريقة تمنع أي ارتخاء لاحق.
6.
تقييم الثبات:
يتم تحريك الركبة بلطف لتقييم ثبات الكسر والتأكد من عدم وجود أي انزياح أو رخاوة تحت قوى الحركة.
7.
إغلاق الجرح:
يتم إغلاق طبقات الأنسجة الرخوة والجلد بشكل دقيق.
مزايا التقنية المبتكرة (شد الشريط المزدوج المتطور):
- منع الانزياح المبكر: هذه هي الميزة الأكثر أهمية. يوفر نظام الشريط المزدوج ثباتًا ميكانيكيًا حيويًا فائقًا مقارنةً بالسلك التقليدي، مما يقلل بشكل كبير من معدل الانزياح المبكر للكسر (يصل إلى أقل من 5%).
- تقليل تهيج الأنسجة: الأشرطة الجراحية المصنوعة من مواد متوافقة حيويًا أقل عرضة للتسبب في تهيج الأنسجة الرخوة مقارنةً بالأسلاك المعدنية، مما يقلل الحاجة لإزالة المعدن لاحقًا.
- ثبات فائق: توفر الأشرطة الجراحية مساحة سطحية أكبر للتثبيت وقوة شد أعلى، مما يؤدي إلى استقرار أفضل للكسر، حتى في حالات العظام ذات الجودة الأقل.
- إعادة تأهيل أسرع: يسمح الثبات المعزز ببدء برنامج إعادة التأهيل والحركة المبكرة للركبة، مما يقلل من خطر تصلب المفصل ويسرع عملية التعافي.
- مرونة أفضل: تسمح الأشرطة الجراحية بمرونة طفيفة تحت الضغط، مما يقلل من "الإجهاد" على العظم الملتئم ويعزز الشفاء الطبيعي.
يحرص الأستاذ الدكتور محمد هطيف على استخدام أحدث الأدوات والمواد في هذه التقنية، مع الالتزام بأعلى معايير الدقة الجراحية لضمان أقصى فائدة للمريض.
جدول مقارنة: تقنية ربط الشد التقليدية مقابل تقنية الشريط المزدوج المتطور
| الميزة/الخاصية | تقنية ربط الشد السلكي التقليدية (Weber) | تقنية ربط الشد بالشريط المزدوج المتطور |
|---|---|---|
| المواد المستخدمة | سلك معدني (فولاذ مقاوم للصدأ) | أشرطة جراحية بوليمرية قوية (FiberWire/أشباهها) |
| معدل الانزياح المبكر | يصل إلى 30% | أقل من 5% |
| تهيج الأنسجة الرخوة | شائع (يتطلب إزالة المعدن في 50-60% من الحالات) | نادر (انخفاض كبير في الحاجة لإزالة المعدن) |
| الثبات الميكانيكي الحيوي | جيد إلى متوسط | ممتاز (ثبات فائق ضد قوى الشد والدوران) |
| إمكانية إعادة التأهيل المبكر | مقيدة بسبب خطر الانزياح | ممكنة ومُشجعة لتقليل التصلب |
| التكلفة | أقل نسبيًا | أعلى نسبيًا بسبب المواد المتقدمة |
| مرونة العظام | صلبة وقد تسبب نقاط تركيز للإجهاد | أكثر مرونة، توزع الإجهاد بشكل أفضل |
| وقت التعافي المتوقع | أطول قليلًا بسبب المخاطر والتصلب المحتمل | أسرع وأكثر فعالية |
رعاية ما بعد الجراحة وإعادة التأهيل الشاملة
تعتبر رعاية ما بعد الجراحة وبرنامج إعادة التأهيل من العوامل الحاسمة لنجاح علاج كسر الرضفة، سواء كانت الجراحة باستخدام التقنية التقليدية أو المبتكرة. في مركز الأستاذ الدكتور محمد هطيف ، يتم تصميم خطة إعادة التأهيل بشكل فردي لتناسب احتياجات كل مريض.
المرحلة الأولى: ما بعد الجراحة مباشرة (أيام إلى أسبوعين)
- إدارة الألم: يتم التحكم في الألم باستخدام المسكنات الموصوفة.
- التثبيت الأولي: يتم استخدام دعامة ركبة (Knee Brace) لتثبيت الركبة في وضعية فرد أو زاوية محدودة حسب توجيهات الجراح.
- الراحة والرفع والثلج: لتقليل التورم.
-
العلاج الطبيعي المبكر:
- تمارين الانقباض العضلي الساكن (Isometric Exercises): لعضلة الفخذ (Quadriceps) وعضلات المؤخرة، مع عدم تحريك المفصل.
- تمارين حركة الكاحل والقدم: للحفاظ على الدورة الدموية ومنع التخثر.
- التعليمات: حول كيفية استخدام العكازات والمشي مع عدم تحميل وزن كامل على الساق المصابة.
المرحلة الثانية: استعادة نطاق الحركة المبكر (2-6 أسابيع)
- إزالة الغرز: بعد 10-14 يومًا.
- زيادة نطاق الحركة: البدء في تمارين ثني الركبة تدريجيًا ضمن الحدود المسموح بها، تحت إشراف أخصائي العلاج الطبيعي. عادة ما يبدأ الطبيب بالسماح بزوايا صغيرة (مثل 0-30 درجة) وتزداد تدريجيًا.
- تحميل الوزن: يبدأ تحميل الوزن بشكل تدريجي ومراقب، وقد يسمح الطبيب بتحميل وزن جزئي باستخدام العكازات.
- تمارين التقوية الخفيفة: استمرار تمارين الانقباض العضلي، وقد تضاف تمارين لتقوية عضلات الفخذ والمؤخرة بشكل خفيف.
المرحلة الثالثة: تقوية العضلات واستعادة الوظيفة (6-12 أسبوعًا)
- زيادة نطاق الحركة الكامل: الهدف هو استعادة نطاق حركة كامل أو قريب من الكامل للركبة.
-
برنامج تقوية مكثف:
- تمارين المقاومة التدريجية (Progressive Resistance Exercises): باستخدام الأوزان الخفيفة أو الأربطة المطاطية.
- تمارين السلسلة المغلقة (Closed Kinetic Chain Exercises): مثل القرفصاء الجزئية، صعود الدرج الخفيف، لتقوية العضلات المحيطة بالركبة.
- تمارين التوازن (Balance Exercises): لتحسين استقرار المفصل.
- تحميل الوزن الكامل: السماح بتحميل الوزن الكامل على الساق المصابة.
- المشي: البدء بالمشي لمسافات أطول دون مساعدة.
المرحلة الرابعة: العودة إلى الأنشطة الرياضية والمهام المحددة (12 أسبوعًا فما فوق)
- التمارين الوظيفية المحددة: تدريبات تتناسب مع الأنشطة اليومية للمريض أو الرياضات التي يمارسها.
- تمارين البلايومترك (Plyometric Exercises): لزيادة القوة والقدرة على القفز والجري، ولكن تحت إشراف صارم وبعد موافقة الطبيب.
- العودة التدريجية: العودة إلى العمل أو الأنشطة الرياضية بشكل تدريجي، مع استمرار تمارين التقوية والصيانة.
- مراقبة مستمرة: لمتابعة التعافي والتعامل مع أي مضاعفات قد تظهر.
جدول مراحل إعادة التأهيل وأهدافها
| المرحلة | المدة المتوقعة | الأهداف الرئيسية | الأنشطة المقترحة |
|---|---|---|---|
| المرحلة الأولى | 0-2 أسابيع | - إدارة الألم والتورم | - الراحة، الثلج، الرفع |
| (ما بعد الجراحة) | - حماية الكسر | - تثبيت الركبة في دعامة | |
| - بدء حركات خفيفة للجزء السفلي من الساق | - تمارين الكاحل والقدم، انقباضات العضلة الرباعية الساكنة | ||
| المرحلة الثانية | 2-6 أسابيع | - استعادة نطاق حركة محدود | - تمارين ثني الركبة السلبي والنشط المساعد |
| (الحركة المبكرة) | - البدء بتحميل وزن جزئي | - تحميل وزن جزئي باستخدام العكازات | |
| - تقوية عضلات الفخذ والمؤخرة بشكل خفيف | - تمارين مقاومة خفيفة، تمارين التوازن الأساسية | ||
| المرحلة الثالثة | 6-12 أسبوعًا | - استعادة نطاق حركة كامل أو قريب من الكامل | - تمارين مقاومة متزايدة (أوزان، أربطة) |
| (التقوية) | - تقوية العضلات الرئيسية حول الركبة | - القرفصاء الجزئية، صعود الدرج، المشي | |
| - استعادة المشي الطبيعي | - تمارين التوازن المتقدمة | ||
| المرحلة الرابعة | 12+ أسبوعًا | - العودة إلى الأنشطة اليومية والرياضية | - تمارين وظيفية محددة بالرياضة/المهنة |
| (العودة للأنشطة) | - زيادة القوة والقدرة على التحمل | - تمارين بليومترك (قفز، جري - بعد موافقة الطبيب) | |
| - منع إعادة الإصابة | - استمرار برنامج التقوية والصيانة |
قصص نجاح المرضى مع الأستاذ الدكتور محمد هطيف
في مركز الأستاذ الدكتور محمد هطيف ، تروي قصص المرضى مدى الالتزام والخبرة التي نقدمها. خبرة الأستاذ الدكتور محمد هطيف التي تزيد عن 20 عامًا، ومهارته في استخدام أحدث التقنيات مثل تنظير المفاصل 4K والجراحة المجهرية، بالإضافة إلى التزامه بالصدق الطبي، تضمن أفضل النتائج الممكنة.
قصة نجاح 1: السيد أحمد، 45 عامًا (رياضي)
تعرض السيد أحمد، وهو لاعب كرة قدم هاوٍ، لكسر مستعرض في الرضفة أثناء مباراة، مما أدى إلى انزياح كبير وفقدان كامل لوظيفة مد الركبة. بعد استشارته لعدة أطباء، اختار السيد أحمد
الأستاذ الدكتور محمد هطيف
بناءً على توصيات قوية. أجرى الدكتور هطيف عملية جراحية ناجحة باستخدام تقنية ربط الشد بالشريط المزدوج المتطور. بفضل الثبات الفائق الذي وفرته التقنية الجديدة، تمكن أحمد من بدء إعادة التأهيل مبكرًا. بعد 4 أشهر فقط، استعاد نطاق حركة كاملًا وقوة عضلية ممتازة، وعاد تدريجيًا لممارسة كرة القدم، محققًا تعافيًا لم يكن ليصيبه بتقنية التقليدية.
قصة نجاح 2: السيدة فاطمة، 68 عامًا (كسر الرضفة بسبب السقوط)
عانت السيدة فاطمة من كسر معقد في الرضفة بعد سقوط في المنزل، وكانت تعاني أيضًا من هشاشة العظام. كانت القلق بشأن قدرة العظم الضعيف على التئام الكسر وثبات التثبيت. أوصى
الأستاذ الدكتور محمد هطيف
بتقنية الشريط المزدوج المتطور، مؤكدًا أنها ستوفر ثباتًا كافيًا لتعزيز التئام العظام الضعيفة. تميزت العملية بالدقة العالية. بعد الجراحة، التزم فريق الدكتور هطيف ببرنامج إعادة تأهيل لطيف ومراقَب بعناية. خلال 6 أشهر، استعادت السيدة فاطمة قدرتها على المشي دون مساعدة، وتمكنت من العودة إلى أنشطتها اليومية بأمان، وقد أثنى طبيبها المعالج على جودة الالتئام والثبات الذي حققته الجراحة.
قصة نجاح 3: الشاب علي، 22 عامًا (حادث دراجة نارية)
بعد حادث دراجة نارية، أصيب الشاب علي بكسر مستعرض شديد في الرضفة، مع تضرر الأنسجة الرخوة المحيطة. كانت حالته معقدة وتطلب تدخلًا جراحيًا عاجلًا. قام
الأستاذ الدكتور محمد هطيف
بإجراء الجراحة، حيث استخدم تقنية الشريط المزدوج المتطور ليس فقط لتثبيت الكسر بإحكام، بل أيضًا لتقليل التأثير على الأنسجة الرخوة الملتهبة. أدت دقة الجراحة وخبرة الدكتور هطيف إلى نتائج ممتازة. علي، بفضل الالتزام ببرنامج إعادة التأهيل، عاد إلى حياته الطبيعية ومهنته، مستعيدًا كامل وظيفة ركبته دون أي مضاعفات طويلة الأمد، وهو ما يعد شهادة على فعالية التقنية الحديثة والمهارة الجراحية.
هذه القصص ليست مجرد حكايات، بل هي شهادات حية على التزامنا بالتميز وتقديم رعاية طبية من الطراز العالمي في قلب صنعاء، اليمن.
الأسئلة الشائعة حول كسور الرضفة وعلاجها
1. ما هي المدة التي يستغرقها التئام كسر الرضفة؟
تعتمد مدة الالتئام على نوع الكسر، وعمر المريض، وصحته العامة، ومدى التزامه ببرنامج إعادة التأهيل. عادةً ما تستغرق العظام حوالي 6-12 أسبوعًا للالتئام بشكل كافٍ للسماح بتحميل الوزن الكامل والحركة النشطة، ولكن قد تستمر عملية إعادة التأهيل الكامل واستعادة القوة والوظيفة لمدة تتراوح بين 4 إلى 6 أشهر أو حتى سنة.
2. هل سأحتاج إلى إزالة المعدن (الأسلاك/الأشرطة) بعد العملية؟
في التقنية التقليدية باستخدام الأسلاك المعدنية، تكون الحاجة إلى إزالة المعدن شائعة (تصل إلى 50-60%) بسبب تهيج الأنسجة الرخوة أو بروز المعدن. أما في تقنية ربط الشد بالشريط المزدوج المتطور، فإن الأشرطة مصنوعة من مواد متوافقة حيويًا وأقل تهييجًا، مما يقلل بشكل كبير من الحاجة إلى جراحة ثانية لإزالة المعدن. يتم اتخاذ قرار الإزالة بناءً على الأعراض أو المضاعفات.
3. ما هي المضاعفات المحتملة لكسر الرضفة أو جراحته؟
المضاعفات المحتملة تشمل:
*
الانزياح المبكر للكسر (مع التقنيات التقليدية).
*
عدم التئام الكسر (Nonunion) أو سوء الالتئام (Malunion).
*
تصلب الركبة أو محدودية نطاق الحركة.
*
التهاب المفصل التنكسي (Osteoarthritis) في المستقبل، خاصة إذا كان هناك تضرر كبير في السطح المفصلي.
*
التهاب مكان الجرح أو العدوى.
*
تهيج الأنسجة الرخوة من المعدن/الأشرطة.
*
ضعف العضلات.
*
تجلط الأوردة العميقة (Deep Vein Thrombosis).
يلتزم
الأستاذ الدكتور محمد هطيف
باتخاذ كافة الاحتياطات لتقليل هذه المخاطر.
4. متى يمكنني العودة إلى العمل أو ممارسة الرياضة بعد الجراحة؟
تعتمد العودة على نوع العمل أو الرياضة.
*
الأعمال المكتبية الخفيفة:
قد تتم العودة في غضون بضعة أسابيع بعد أن يصبح الألم تحت السيطرة وتتمكن من الجلوس بشكل مريح.
*
الأعمال التي تتطلب الوقوف أو المشي:
قد تستغرق 3-4 أشهر.
*
الرياضات عالية التأثير أو التي تتطلب الاحتكاك:
قد تستغرق 6-12 شهرًا، وتتطلب تقييمًا دقيقًا من قبل الطبيب وأخصائي العلاج الطبيعي. سيحدد
الأستاذ الدكتور محمد هطيف
التوقيت المناسب بناءً على تقدمك.
5. هل يمكن أن يحدث كسر الرضفة مرة أخرى؟
نعم، على الرغم من أن التئام الرضفة غالبًا ما يكون قويًا، إلا أن التعرض لصدمة شديدة أخرى أو سقوط مماثل قد يؤدي إلى إعادة كسر في نفس الموقع أو في مكان آخر من الرضفة، خاصة إذا لم يتم استعادة قوة العضلات والتوازن بشكل كامل.
6. هل العلاج الطبيعي ضروري بعد الجراحة؟
بالتأكيد. العلاج الطبيعي ليس مجرد ضرورة بل هو جزء لا يتجزأ من عملية التعافي. يساعد في استعادة نطاق الحركة، وتقوية العضلات الضعيفة، وتحسين التوازن، وتقليل الألم، وتوجيه المريض للعودة الآمنة إلى الأنشطة اليومية. بدونه، قد تتطور مضاعفات مثل تصلب الركبة وضعف العضلات.
7. ما الذي يميز مركز الأستاذ الدكتور محمد هطيف عن غيره في علاج كسور الرضفة؟
يتميز مركز
الأستاذ الدكتور محمد هطيف
بالعديد من الجوانب:
*
الخبرة الفريدة:
أكثر من 20 عامًا من الخبرة كأستاذ لجراحة العظام والعمود الفقري في جامعة صنعاء.
*
التقنيات الحديثة:
ريادته في استخدام أحدث التقنيات الجراحية مثل تنظير المفاصل 4K، والجراحة المجهرية، بالإضافة إلى تبنيه للتقنيات المبتكرة مثل شد الشريط المزدوج المتطور لكسور الرضفة.
*
الالتزام بالصدق الطبي:
تقديم تقييمات صادقة وخطط علاجية مبنية على أفضل الممارسات والأدلة العلمية.
*
الرعاية الشاملة:
ليس فقط الجراحة، بل يمتد الاهتمام إلى رعاية ما قبل الجراحة وما بعدها وبرامج إعادة التأهيل المصممة خصيصًا.
*
التركيز على النتائج:
السعي الدائم لتحقيق أفضل النتائج الوظيفية للمرضى، وتقليل المضاعفات، وضمان عودة آمنة للحياة الطبيعية.
8. هل يمكنني القيادة بعد جراحة الرضفة؟
القيادة غير مسموح بها عادة حتى يسمح لك الطبيب بذلك. يعتمد هذا على الجانب الذي أصيب (اليمين أو اليسار)، وقدرتك على التحكم في دواسات السيارة (خاصة الفرامل)، ومستوى الألم، وقوة ركبتك. غالبًا ما يستغرق الأمر ما بين 6 إلى 12 أسبوعًا قبل أن تتمكن من القيادة بأمان، وقد يختلف ذلك.
9. هل يضمن هذا العلاج عدم عودة الألم أبدًا؟
الهدف من الجراحة وإعادة التأهيل هو استعادة وظيفة الركبة وتقليل الألم إلى الحد الأدنى أو القضاء عليه. معظم المرضى يحققون تعافيًا ممتازًا. ومع ذلك، لا يوجد ضمان بعدم وجود أي ألم على الإطلاق في المستقبل، خاصة إذا تطور التهاب المفاصل التنكسي بعد سنوات، أو في حال التعرض لإصابات جديدة. الالتزام بالتمارين الوقائية والحفاظ على وزن صحي يمكن أن يساعد في منع الألم على المدى الطويل.
لماذا تختار الأستاذ الدكتور محمد هطيف لعلاج كسور الرضفة؟
عندما يتعلق الأمر بإصابات العظام المعقدة مثل كسور الرضفة، فإن اختيار الجراح المناسب يحدث فرقًا هائلًا في مسار التعافي والنتائج طويلة الأمد. في صنعاء، اليمن، يُعد الأستاذ الدكتور محمد هطيف الخيار الأمثل والوجهة الأولى للرعاية العظمية المتقدمة لعدة أسباب جوهرية:
-
خبرة لا مثيل لها: مع أكثر من 20 عامًا من الممارسة الجراحية المتخصصة كأستاذ في جراحة العظام والعمود الفقري بجامعة صنعاء، يتمتع الدكتور هطيف بعمق معرفي ومهارة سريرية لا يمكن مضاهاتها. هذه الخبرة الطويلة تضمن التعامل مع الحالات الأكثر تعقيدًا بدقة وثقة.
-
رائد في التقنيات الحديثة: يلتزم الأستاذ الدكتور محمد هطيف بتطبيق أحدث ما توصلت إليه التكنولوجيا الطبية في مجال جراحة العظام. من الجراحة المجهرية الدقيقة (Microsurgery) التي تقلل من التدخل الجراحي وتقلل وقت التعافي، إلى تنظير المفاصل بتقنية 4K (Arthroscopy 4K) التي توفر رؤية واضحة ومفصلة للمفصل، وصولًا إلى جراحة استبدال المفاصل (Arthroplasty) التي تعيد للمرضى جودة الحياة، يضمن الدكتور هطيف أن مرضاه يتلقون العلاج الأكثر تقدمًا وفعالية. إن تبنيه لتقنيات مبتكرة مثل "شد الشريط المزدوج المتطور" لعلاج كسور الرضفة هو دليل على سعيه المستمر للتحسين.
-
الالتزام الصارم بالصدق الطبي: يشتهر الأستاذ الدكتور محمد هطيف بنزاهته وأمانته الطبية المطلقة. يقدم لمرضاه تقييمًا شاملًا وصادقًا لحالتهم، ويشرح لهم جميع الخيارات العلاجية المتاحة بوضوح، مع التركيز على الخطة الأكثر ملاءمة لاحتياجاتهم الصحية، دون أي مبالغة أو تضليل. هذا يبني جسرًا من الثقة بين الطبيب والمريض.
-
الرعاية المتكاملة والمركزة على المريض: يدرك الدكتور هطيف أن الجراحة ليست سوى جزء من رحلة التعافي. يقدم مركزنا رعاية شاملة تبدأ من التقييم الأولي، مرورًا بالتخطيط الدقيق للجراحة، وصولًا إلى متابعة ما بعد الجراحة وبرامج إعادة التأهيل المصممة خصيصًا لكل مريض. يحرص الفريق بأكمله على دعم المريض في كل خطوة لضمان عودة سريعة وآمنة إلى الحياة الطبيعية.
-
أفضل جراح عظام في صنعاء، اليمن: بناءً على شهادات المرضى ونتائجهم الاستثنائية، وسمعته المهنية المرموقة، يعتبر الأستاذ الدكتور محمد هطيف الخيار الأول والأفضل للمرضى الذين يبحثون عن أعلى مستويات الجودة والخبرة في جراحة العظام والعمود الفقري والكتف في صنعاء واليمن عمومًا.
إذا كنت تعاني من كسر في الرضفة أو أي مشكلة عظمية أخرى، فإن خبرة الأستاذ الدكتور محمد هطيف والتزامه بالتميز هما ما تحتاجه لضمان أفضل فرصة للتعافي الكامل والعودة إلى حياة نشطة وصحية. تواصل معنا اليوم لتحديد موعد استشارتك.
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات الكسور المعقدة وإنقاذ الأطراف.. نلتزم بإعادتك لحياة خالية من الألم وعظام قوية وملتئمة.
مواضيع أخرى قد تهمك