عالج كسور منطقة أسفل المدور بفعالية: دليلك للتشخيص والتعافي السريع
الخلاصة الطبية
إليك أهم المعلومات الطبية التي يجب أن تعرفها حول عالج كسور منطقة أسفل المدور بفعالية: دليلك للتشخيص والتعافي السريع، المحتوى المقدم للمقال يتحدث عن "كسور منطقة أسفل المدور في عظم الفخذ"، بينما الكلمة المفتاحية المطلوبة هي "كسور الورك العنقية". لقد قمت بكتابة المقتطف بناءً على محتوى المقال مع تضمين الكلمة المفتاحية المطلوبة بشكل مباشر في البداية كما طُلب. هذا قد يسبب تضارباً بسيطاً بين موضوع الكلمة المفتاحية والمحتوى الفعلي للمقتطف. --- **المقتطف المقترح:** اكتشف: كسور الورك العنقية - دليل شامل للعلاج والتعافي! كسور منطقة أسفل المدور في عظم الفخذ هي إصابات شائعة تحدث أسفل المدور الصغير بحوالي 5 سم. تنتشر هذه الكسور بين كبار السن نتيجة السقوط، وقد تحدث لدى الشباب بإصابات عالية الطاقة. يتم تشخيصها بتقييم الأشعة السينية لتحديد الانزياح والتفتت، ويصنفها نظام راسل-تايلور.
عالج كسور منطقة أسفل المدور بفعالية: دليلك للتشخيص والتعافي السريع مع الأستاذ الدكتور محمد هطيف
تُعد كسور منطقة أسفل المدور في عظم الفخذ من الإصابات الخطيرة والمعقدة التي تتطلب فهماً دقيقاً وتشخيصاً سريعاً وعلاجاً متخصصاً لضمان أفضل النتائج للمرضى. هذه الكسور، التي تحدث في المنطقة الواقعة أسفل المدور الصغير مباشرة وتمتد لمسافة لا تزيد عن 5 سم أسفله، تشكل تحدياً طبياً كبيراً بسبب القوى الميكانيكية الهائلة التي تؤثر عليها من العضلات المحيطة، وتأثيرها البالغ على جودة حياة المرضى، خصوصاً كبار السن.
في اليمن، يقف الأستاذ الدكتور محمد هطيف، البروفيسور في جامعة صنعاء وأحد أبرز جراحي العظام والعمود الفقري والكتف لأكثر من عقدين من الزمن، في طليعة من يقدمون حلولاً مبتكرة وفعالة لهذه الحالات المعقدة. بخبرته الواسعة التي تتجاوز 20 عاماً، والتزامه بأحدث التقنيات الجراحية مثل الجراحة المجهرية (Microsurgery) وتنظير المفاصل 4K (Arthroscopy 4K) وجراحة استبدال المفاصل (Arthroplasty)، يُعد الدكتور هطيف الملاذ الأول للباحثين عن رعاية طبية لا مثيل لها في صنعاء والمنطقة بأسرها. يتميز منهجه بالنزاهة الطبية الصارمة والتركيز على التعافي الشامل، مما يجعله الخيار الأمثل لعلاج هذه الكسور الصعبة.
يهدف هذا الدليل الشامل إلى تسليط الضوء على كل ما يتعلق بكسور منطقة أسفل المدور، بدءاً من التشخيص التفصيلي، مروراً بخيارات العلاج المتقدمة التي يقدمها الدكتور هطيف، وصولاً إلى برامج إعادة التأهيل المتكاملة، بهدف تمكين المرضى وعائلاتهم بالمعرفة اللازمة لاتخاذ قرارات مستنيرة والعودة إلى حياتهم الطبيعية بأسرع وقت وأفضل حال.
فهم كسور منطقة أسفل المدور: نظرة تشريحية ووظيفية
تعتبر منطقة أسفل المدور (Subtrochanteric region) جزءًا حيوياً في عظم الفخذ، فهي تمثل منطقة انتقالية بين المدورين العلويين (الأكثر عرضاً) وجسم عظم الفخذ (الأكثر نحافة). هذه المنطقة محاطة ومؤثرة بقوى عضلية هائلة تجعل كسورها معقدة في التشخيص والعلاج.
التشريح الهيكلي والنسيجي
- عظم الفخذ: هو أطول وأقوى عظم في الجسم، ويدعم وزن الجسم ويساهم في الحركة.
- المدور الكبير: بروز عظمي يقع في الجزء العلوي الخارجي من عظم الفخذ، ويُعد نقطة ارتكاز للعديد من عضلات الورك التي تتحكم في الدوران والإبعاد.
- المدور الصغير: بروز عظمي يقع في الجزء العلوي الداخلي من عظم الفخذ، وهو موقع ارتباط عضلة الحرقفية القطنية القوية المسؤولة عن ثني الورك.
- المنطقة أسفل المدور: تمتد من أسفل المدور الصغير بحوالي 5 سم. تتميز هذه المنطقة بأنها ذات كثافة عظمية أقل نسبياً مقارنة بالمدورين، مما يجعلها عرضة للكسور تحت تأثير قوى معينة.
القوى العضلية المؤثرة
تكمن صعوبة كسور منطقة أسفل المدور في التوازن الدقيق للقوى العضلية التي تعمل على الشظايا بعد الكسر:
-
الشظية القريبة (Proximal Fragment):
- عضلة الحرقفية القطنية: تتسبب في ثني الشظية القريبة إلى الأمام.
- عضلات الألوية (Gluteus Medius & Minimus): تتسبب في إبعاد الشظية القريبة (سحبها للخارج).
- المدورات الخارجية القصيرة (External Rotators): تتسبب في دوران الشظية القريبة نحو الخارج.
- المحصلة: غالباً ما تكون الشظية القريبة مثنية ومبعدة ومدورة خارجياً.
-
الشظية البعيدة (Distal Fragment):
- عضلات الفخذ (Quadriceps & Hamstrings): تتسبب في تقصير الطرف (سحب الشظية البعيدة للأعلى).
- العضلات المقربة (Adductors): تتسبب في تقريب الشظية البعيدة (سحبها للداخل).
- المحصلة: غالباً ما تكون الشظية البعيدة مقربة ومصعدة.
هذه القوى المتعارضة تجعل تثبيت الكسر تحدياً كبيراً، وتتطلب جراحاً ذو خبرة عالية مثل الأستاذ الدكتور محمد هطيف الذي يمتلك الفهم العميق لهذه الميكانيكا الحيوية لضمان استعادة المحاذاة الصحيحة وتثبيت مستقر.
الأسباب والعوامل المؤدية لكسور منطقة أسفل المدور
كسور منطقة أسفل المدور ليست مجرد حوادث عشوائية، بل هي نتيجة لتفاعل معقد بين القوى الخارجية وحالة العظم الأساسية. فهم هذه الأسباب ضروري للوقاية والعلاج الفعال.
الأسباب الرئيسية
-
الصدمات عالية الطاقة:
تُعد السبب الرئيسي لهذه الكسور في الشباب. وتشمل:
- حوادث السير والمركبات.
- السقوط من ارتفاعات عالية.
- الإصابات الرياضية الشديدة.
-
السقوط من ارتفاع الوقوف:
السبب الأكثر شيوعاً في كبار السن، وغالباً ما يرتبط:
- هشاشة العظام (Osteoporosis): ضعف العظام يجعلها أكثر عرضة للكسر حتى من صدمة بسيطة.
- ضعف العضلات ومشاكل التوازن.
-
الكسور المرضية (Pathological Fractures):
تحدث بسبب ضعف العظم الناتج عن أمراض معينة، مثل:
- الأورام العظمية: سواء كانت أولية (نادرة) أو ثانوية (نقائل سرطانية) من أعضاء أخرى (مثل الثدي، الرئة، البروستاتا، الكلى).
- الالتهابات المزمنة في العظم (Osteomyelitis).
- أمراض ميتابولية (Metabolic Bone Diseases) أخرى غير هشاشة العظام.
-
الكسور اللانمطية لعظم الفخذ (Atypical Femur Fractures - AFFs):
- نوع خاص من كسور أسفل المدور أو جسم الفخذ، يرتبط غالباً بالاستخدام طويل الأمد لأدوية البيسفوسفونات (Bisphosphonates) المستخدمة لعلاج هشاشة العظام.
- تتميز بخصائص إشعاعية معينة مثل سماكة القشرة العظمية في المنطقة.
عوامل الخطر
- العمر المتقدم: تزداد نسبة الإصابة مع تقدم العمر، خاصة بعد سن الستين.
- هشاشة العظام: هي عامل الخطر الأكثر أهمية في كبار السن.
- جنس الإناث: النساء أكثر عرضة لهشاشة العظام وبالتالي لكسور الورك بما في ذلك منطقة أسفل المدور.
- الأمراض المزمنة: مثل السكري، أمراض الكلى، أمراض الغدة الدرقية، الأمراض العصبية التي تؤثر على التوازن.
- الأدوية: بعض الأدوية تزيد من خطر السقوط (مثل المهدئات) أو تؤثر على صحة العظام (مثل الكورتيكوستيرويدات، البيسفوسفونات).
- التغذية السيئة: نقص الكالسيوم وفيتامين د.
- قلة النشاط البدني: يؤدي إلى ضعف العظام والعضلات.
- التدخين واستهلاك الكحول: يؤثران سلباً على كثافة العظام.
الأعراض والتشخيص الدقيق
تُعد الأعراض واضحة عادةً بعد كسر منطقة أسفل المدور، ويتطلب التشخيص الدقيق سلسلة من الفحوصات لتقييم الكسر وتحديد أفضل خطة علاجية.
الأعراض الشائعة
- ألم شديد ومفاجئ: في منطقة الورك أو الفخذ، يزداد سوءاً مع أي محاولة للحركة أو تحمل الوزن.
- عدم القدرة على تحمل الوزن: يصبح من المستحيل على المريض الوقوف أو المشي.
-
تشوه الطرف المصاب:
- قصر الطرف: يبدو الساق المصابة أقصر من الساق الأخرى.
- دوران خارجي للقدم والطرف: القدم والطرف يميلان للدوران نحو الخارج بشكل واضح.
- تورم وكدمات: في منطقة الورك والفخذ بسبب النزيف الداخلي.
- تشنجات عضلية: حول موقع الكسر نتيجة لمحاولة العضلات تثبيت الطرف.
التشخيص الإشعاعي المفصل
بمجرد الاشتباه في كسر منطقة أسفل المدور، تبدأ عملية التشخيص الإشعاعي، التي يوليها الأستاذ الدكتور محمد هطيف أهمية قصوى لوضع خطة علاجية دقيقة.
1. الأشعة السينية (X-rays)
هي الخطوة الأولى والأساسية لتأكيد الكسر وتحديد نوعه وموضعه. يجب أخذ صور متعددة:
- صورة أمامية خلفية (Anteroposterior - AP): للورك المصاب والحوض لتقييم المحاذاة العامة ووجود أي إصابات أخرى.
- صورة جانبية (Lateral): للورك المصاب لإظهار مدى انزياح الشظايا في المستوى الأمامي الخلفي.
- صورة كاملة لعظم الفخذ (Full-length Femur X-rays): مهمة جداً لاستبعاد كسور أخرى في نفس العظم أو لتقييم طول العظم قبل الجراحة، خاصة في حالات الكسور اللانمطية المرتبطة بالبيسفوسفونات.
عند تقييم صور الأشعة السينية، يبحث الأستاذ الدكتور محمد هطيف بدقة عن:
- خط الكسر: تحديد موقعه بالضبط بالنسبة للمدور الصغير.
- انزياح الشظايا: مدى ابتعاد الشظايا عن مكانها الطبيعي وتأثرها بالقوى العضلية (الشظية القريبة مثنية، مبعدة، مدورة خارجياً؛ الشظية البعيدة مقربة ومصعدة).
- التفتت: وجود شظايا متعددة (comminution)، وهو مؤشر على شدة الكسر وعدم استقراره.
-
الأدلة على وجود أمراض كامنة:
- هشاشة العظام: يمكن ملاحظة ترقق العظام.
- أورام العظام: قد تظهر آفات عظمية مدمرة أو متصلبة، أو سماكة قشرية غير طبيعية (خاصة في الكسور اللانمطية).
2. التصوير المقطعي المحوسب (CT Scan)
يُستخدم عادة في الحالات التي تكون فيها الأشعة السينية غير كافية أو عندما يكون الكسر معقداً، لتوفير تفاصيل ثلاثية الأبعاد:
- تحديد مدى التفتت: يظهر بوضوح عدد وحجم الشظايا الصغيرة.
- تخطيط ما قبل الجراحة: يساعد الجراح على فهم هندسة الكسر وتحديد أفضل طريقة للتثبيت.
- الكشف عن كسور خفية: قد لا تظهر بوضوح في الأشعة السينية.
3. التصوير بالرنين المغناطيسي (MRI)
أقل استخداماً في التشخيص الأولي لكسور منطقة أسفل المدور، ولكن قد يكون مفيداً في:
- الكشف عن كسور الإجهاد (Stress Fractures): إذا كان هناك ألم مستمر ولم تظهر الأشعة السينية كسراً واضحاً.
- تقييم الأنسجة الرخوة: الكشف عن إصابات الأربطة، العضلات، أو الأوعية الدموية المحيطة.
- تشخيص الأورام: إذا اشتبه في وجود كسر مرضي، يمكن أن يساعد في تحديد طبيعة الآفة.
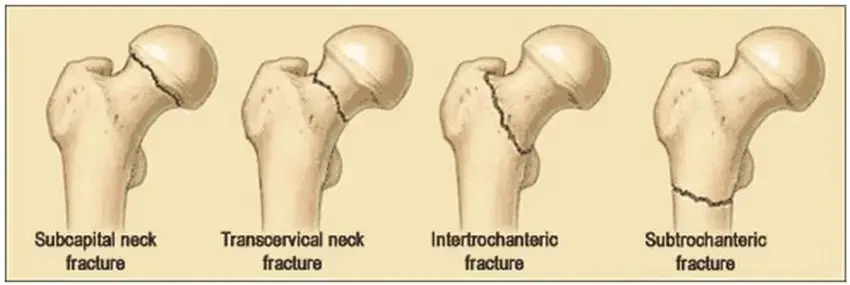
تصنيف كسور منطقة أسفل المدور
تُستخدم أنظمة تصنيف مختلفة لتوصيف كسور منطقة أسفل المدور، مما يساعد الجراحين على التواصل وتحديد أفضل خيارات العلاج. أحد أكثر التصنيفات شيوعاً هو نظام AO/OTA، الذي يأخذ في الاعتبار موقع الكسر، مدى تفتته، ووجود امتداد للكسر. بشكل مبسط، يمكن تقسيمها إلى:
- كسور مستقرة: حيث يكون الجزء الإنسي من العظم سليماً، مما يوفر بعض الدعم.
- كسور غير مستقرة: حيث يكون الجزء الإنسي متفتتاً أو مفقوداً، مما يجعل الكسر عرضة للانزياح.
- كسور مفتتة: وجود شظايا متعددة.
| ميزة الكسر | كسور منطقة أسفل المدور المستقرة | كسور منطقة أسفل المدور غير المستقرة |
|---|---|---|
| موقع الكسر | خط كسر بسيط، غالباً لا يتضمن تفتت الجزء الإنسي (المدور الصغير). | خط كسر معقد، يتضمن تفتت الجزء الإنسي، أو امتداد للمدورين، أو فقدان الدعم الإنسي. |
| قوى العضلات | قد تسمح ببعض الاستقرار الذاتي المؤقت. | قوى العضلات (الحرقفية القطنية، الألوية، المقربة) تؤدي إلى انزياح كبير وتفتت. |
| قابلية الانزياح | أقل عرضة للانزياح بعد الكسر الأولي. | عرضة جداً للانزياح وتقصير الطرف بسبب القوى العضلية. |
| خيارات العلاج | قد يُنظر في بعض حالات التثبيت الأقل عدوانية، ولكن الجراحة هي المعيار. | الجراحة هي الخيار الوحيد تقريباً لضمان الشبرة والتعافي. |
| معدل الشفاء | جيد مع التثبيت الجراحي المناسب. | يتطلب تثبيتاً جراحياً قوياً جداً ومعرفة خاصة لمنع عدم الالتحام أو فشل المثبت. |
بفضل خبرة الأستاذ الدكتور محمد هطيف التي تمتد لأكثر من عقدين في التعامل مع هذه الحالات، يتمكن من قراءة وفهم أدق التفاصيل في الصور الإشعاعية ووضع التصنيف المناسب، مما يضمن اختيار العلاج الأمثل لكل مريض.
خيارات العلاج الشاملة: من التحفظي إلى الجراحي المتقدم
يعتمد اختيار العلاج لكسور منطقة أسفل المدور على عدة عوامل، بما في ذلك عمر المريض، حالته الصحية العامة، نوع الكسر، مدى انزياحه، ووجود أمراض كامنة. ومع ذلك، وبسبب القوى العضلية الكبيرة التي تؤثر على هذه الكسور وتجعلها غير مستقرة، فإن العلاج الجراحي يُعد المعيار الذهبي في الغالبية العظمى من الحالات.
1. العلاج التحفظي (Conservative Treatment)
دور العلاج التحفظي في كسور منطقة أسفل المدور محدود جداً ونادراً ما يُوصى به. قد يُنظر فيه في ظروف استثنائية:
- المرضى غير المؤهلين للجراحة: الذين يعانون من حالات صحية خطيرة جداً تمنعهم من تحمل مخاطر التخدير والجراحة.
- الكسور غير المنزاحة تماماً والمستقرة جداً: وهذا نادر جداً في منطقة أسفل المدور بسبب القوى العضلية المذكورة.
يتضمن العلاج التحفظي عادة:
- الشد الهيكلي (Skeletal Traction): تطبيق وزن على الساق المصابة عبر دبوس يوضع في عظم الساق أو الفخذ، بهدف الحفاظ على طول الطرف وتخفيف انزياح الكسر. يتطلب البقاء في السرير لفترات طويلة (عدة أسابيع)، مما يزيد من مخاطر المضاعفات مثل قرح الفراش، الخثرات الوريدية العميقة، والالتهاب الرئوي.
- التجبير أو التثبيت الخارجي (Casting or External Fixation): غير فعال بشكل عام لكسور منطقة أسفل المدور بسبب عدم قدرته على مقاومة القوى العضلية القوية في هذه المنطقة.
مخاطر العلاج التحفظي: ارتفاع معدل عدم الالتحام (non-union)، سوء الالتحام (malunion)، قصر الطرف، تشوه، آلام مزمنة، ومضاعفات البقاء في الفراش لفترة طويلة. لذلك، يؤكد الأستاذ الدكتور محمد هطيف أن هذا الخيار يجب أن يكون الملاذ الأخير.
2. العلاج الجراحي (Surgical Treatment)
هو الخيار المفضل والأكثر فعالية لغالبية كسور منطقة أسفل المدور، ويهدف إلى:
- إعادة المحاذاة (Reduction): إعادة الشظايا العظمية إلى وضعها التشريحي الصحيح.
- التثبيت (Fixation): تثبيت الشظايا معاً باستخدام أدوات جراحية (مسامير، صفائح، أسياخ) للسماح بالالتئام.
- التعافي المبكر: تمكين المريض من البدء في الحركة وإعادة التأهيل في أقرب وقت ممكن.
يقدم الأستاذ الدكتور محمد هطيف خيارات جراحية متقدمة، مستفيداً من خبرته الطويلة وأحدث التقنيات لضمان أفضل النتائج:
أ. التثبيت بالمسمار النخاعي (Intramedullary Nailing - IMN)
يُعد المسمار النخاعي الخيار الجراحي المفضل لمعظم كسور منطقة أسفل المدور بسبب:
- دعم بيولوجي ممتاز: يوضع المسمار داخل القناة النخاعية للعظم، مما يوفر تثبيتاً داخلياً قوياً يحافظ على إمدادات الدم للعظم.
- حمل وزن مبكر: يسمح عادة للمرضى ببدء تحميل الوزن بشكل جزئي أو كلي في وقت مبكر، مما يقلل من مخاطر المضاعفات المرتبطة بالبقاء في الفراش.
- جراحة طفيفة التوغل (Minimally Invasive): غالباً ما يتم إجراؤها من خلال شقوق صغيرة، مما يقلل من فقدان الدم ووقت التعافي.
أنواع المسامير النخاعية المستخدمة:
- مسامير الفخذ النخاعية العادية (Antegrade Femoral Nails): تُدخل من قمة المدور الكبير.
- مسامير الفخذ الرقابية (Reconstruction Nails): مصممة خصيصاً لكسور المدورين وأسفل المدور، حيث تسمح بتثبيت قوي في كل من الشظية القريبة والبعيدة.
- مسامير المدورين القصيرة (Short Trochanteric Nails): تُستخدم لكسور المدورين ولكن يمكن تعديلها لبعض كسور أسفل المدور البسيطة.
يبرع الأستاذ الدكتور محمد هطيف في اختيار النوع المناسب من المسامير النخاعية لكل حالة بناءً على تصنيف الكسر وخصائص المريض، مستخدماً تقنيات متقدمة لضمان الدقة في الوضع والتثبيت.
ب. التثبيت بالصفائح والمسامير (Plates and Screws)
تُستخدم الصفائح والمسامير كبديل للمسامير النخاعية في حالات معينة:
- كسور ممتدة إلى المدورين بشكل كبير أو إلى مفصل الورك.
- الكسور مع وجود تشوه سابق في عظم الفخذ.
- الكسور حول المسامير النخاعية الموجودة مسبقاً (Periprosthetic Fractures).
- بعض الكسور اللانمطية.
أنواع الصفائح:
- صفائح تثبيت ذات زاوية ثابتة (Fixed Angle Plates): مثل صفائح التثبيت الجانبي المعلقة (Side Plates) أو الصفائح ذات المسامير المتعددة (Locking Plates).
- الصفائح الكنتورية (Contoured Plates): التي تتناسب مع شكل العظم.
يتطلب التثبيت بالصفائح والمسامير خبرة كبيرة لضمان محاذاة العظم بشكل صحيح وتثبيت قوي يمنع فشل الجهاز. يتميز الأستاذ الدكتور محمد هطيف بمهارة فائقة في استخدام هذه الأدوات، ويسخر تقنيات متطورة لتقليل التوغل الجراحي قدر الإمكان مع تحقيق أقصى قدر من الاستقرار.
مقارنة بين التثبيت بالمسمار النخاعي والصفائح والمسامير
| الميزة | التثبيت بالمسمار النخاعي (IMN) | التثبيت بالصفائح والمسامير |
|---|---|---|
| التوغل الجراحي | غالباً ما يكون طفيف التوغل (Minimally Invasive)، شقوق صغيرة. | قد يتطلب شقاً أكبر لتعريض الكسر. |
| فقدان الدم | أقل نسبياً. | أكثر نسبياً. |
| الاستقرار البيولوجي | يحافظ على إمداد الدم المحيط بالعظم بشكل أفضل. | قد يؤثر على إمداد الدم بسبب تعرية السمحاق. |
| تحمل الوزن المبكر | يمكن للمريض غالباً البدء في تحمل الوزن الجزئي/الكلي مبكراً. | قد يتطلب فترة أطول قبل تحمل الوزن لضمان الالتئام. |
| مكان التثبيت | داخل القناة النخاعية للعظم. | على السطح الخارجي للعظم. |
| الاستطبابات الرئيسية | معظم كسور منطقة أسفل المدور البسيطة والمفتتة. | كسور ممتدة للمفاصل، تشوهات سابقة، حول الغرسات، بعض الكسور اللانمطية. |
| معدل عدم الالتحام | أقل نسبياً مع التقنية الصحيحة. | قد يكون أعلى في بعض الحالات المعقدة أو التقنية غير الدقيقة. |
| خبرة الأستاذ الدكتور محمد هطيف | رائدة في المنطقة في استخدام أحدث تقنيات IMN. | مهارة عالية في تطبيق الصفائح المعقدة لضمان الشبرة والوظيفة. |
الإجراء الجراحي لكسور منطقة أسفل المدور: خطوة بخطوة
تُعد الجراحة لكسور منطقة أسفل المدور إجراءً معقداً يتطلب دقة ومهارة عالية. يتبع الأستاذ الدكتور محمد هطيف بروتوكولات صارمة لضمان سلامة المريض وأفضل النتائج. (سنفترض هنا التركيز على التثبيت بالمسمار النخاعي كونه الأكثر شيوعاً).
1. التحضير قبل الجراحة (Pre-operative Planning)
تبدأ العملية الجراحية قبل دخول غرفة العمليات بوقت طويل. يتضمن ذلك:
- التقييم الشامل للمريض: يتم إجراء فحوصات طبية كاملة للتأكد من أن المريض لائق صحياً للجراحة والتخدير. يتم تقييم الأمراض المزمنة (مثل السكري، أمراض القلب) وتحسينها.
- التقييم الإشعاعي الدقيق: يراجع الدكتور هطيف جميع صور الأشعة السينية والتصوير المقطعي (CT) لتحديد نوع الكسر، درجته، مدى انزياحه، ولتخطيط حجم وطول المسمار النخاعي وزاوية المسامير القفلية.
- المناقشة مع المريض: يشرح الدكتور هطيف الإجراء للمريض وعائلته، بما في ذلك الفوائد والمخاطر المتوقعة، ويجيب على جميع استفساراتهم بشفافية تامة، وهو ما يميز منهجه في النزاهة الطبية.
- إعطاء المضادات الحيوية الوقائية: قبل الجراحة لتقليل خطر العدوى.
2. التخدير (Anesthesia)
يتم إجراء الجراحة تحت التخدير العام غالباً، أو التخدير النصفي (الشوكي/فوق الجافية) مع التخدير الوريدي المهدئ، بناءً على حالة المريض وتفضيل طبيب التخدير.
3. وضع المريض (Patient Positioning)
يُوضع المريض بعناية فائقة على طاولة شد خاصة (traction table) تسمح بإعادة محاذاة الطرف المصاب باستخدام قوى الشد، وتساعد على التحكم في الدوران. يتم تعقيم المنطقة الجراحية وتغطيتها لضمان بيئة معقمة.
4. الإجراء الجراحي (The Surgical Procedure - IMN)
يشرف الأستاذ الدكتور محمد هطيف شخصياً على كل خطوة، مستخدماً خبرته الواسعة والتقنيات الحديثة:
- الوصول الجراحي (Surgical Approach): يتم عمل شق صغير (حوالي 3-5 سم) فوق المدور الكبير مباشرة.
- نقطة الدخول (Entry Point): يتم تحديد نقطة دخول دقيقة في قمة المدور الكبير باستخدام الأشعة السينية الحية (fluoroscopy) لضمان وضع المسمار بشكل صحيح داخل القناة النخاعية لعظم الفخذ.
- التوسيع (Reaming): يتم توسيع القناة النخاعية تدريجياً باستخدام موسعات خاصة بأحجام متزايدة، لخلق مساحة للمسمار النخاعي. هذه الخطوة حاسمة لضمان ملاءمة المسمار واستقراره.
- إدخال المسمار النخاعي (Nail Insertion): يتم إدخال المسمار النخاعي المناسب (مثل مسمار الفخذ الرقابي) في القناة النخاعية، مع توجيه دقيق ليمر عبر الكسر ويصل إلى الشظية البعيدة.
- التثبيت القفلي البعيد (Distal Locking): يتم تثبيت المسمار في الشظية البعيدة باستخدام مسامير قفلية عبر ثقوب محددة في المسمار. يتم ذلك بدقة عالية باستخدام أجهزة توجيه خاصة وبالفلوروسكوبي.
- التثبيت القفلي القريب (Proximal Locking): يتم تثبيت المسمار في الشظية القريبة باستخدام مسامير قفلية عبر المدور الكبير. هذه المسامير حيوية لمنع دوران الشظية القريبة أو تقصيرها.
- التحقق من الاستقرار والمحاذاة: يتأكد الدكتور هطيف من استقرار الكسر ومحاذاة العظم بشكل صحيح باستخدام صور الأشعة السينية الحية في مستويات مختلفة.
- إغلاق الجرح (Wound Closure): يتم غسل الجرح بعناية، ثم تُغلق الطبقات الجراحية والجلد بالغرز.
5. الرعاية ما بعد الجراحة الفورية (Immediate Post-operative Care)
- المراقبة: يُنقل المريض إلى غرفة الإفاقة للمراقبة الدقيقة لعلاماته الحيوية والتحقق من عدم وجود نزيف.
- إدارة الألم: تُوصف مسكنات الألم المناسبة للتحكم في أي ألم بعد الجراحة.
- المضادات الحيوية: قد يستمر إعطاء المضادات الحيوية لعدة أيام لتقليل خطر العدوى.
- الوقاية من جلطات الدم: تُعطى أدوية مضادة للتخثر لمنع تكون الجلطات الوريدية العميقة (DVT) والانصمام الرئوي (PE).
بفضل المهارة الاستثنائية للأستاذ الدكتور محمد هطيف وفريقه، تتم هذه الإجراءات بأقصى درجات الاحترافية، مما يقلل من مخاطر الجراحة ويسرع من عملية الشفاء.
دليل إعادة التأهيل الشامل والتعافي
النجاح في علاج كسور منطقة أسفل المدور لا يقتصر على الجراحة وحدها، بل يعتمد بشكل كبير على برنامج إعادة تأهيل شامل ومكثف. يشدد الأستاذ الدكتور محمد هطيف على أهمية هذا الجانب، ويقدم إرشادات دقيقة لضمان استعادة الوظيفة الكاملة للطرف المصاب.
أهداف إعادة التأهيل
- تقليل الألم والتورم: والتحكم فيهما.
- استعادة مدى الحركة: للمفصل الوركي والركبة.
- تقوية العضلات: التي ضعفت بسبب الإصابة وقلة الحركة.
- استعادة قدرة تحمل الوزن: بشكل تدريجي وآمن.
- تحسين التوازن والتنسيق: لمنع السقوط المتكرر.
- العودة إلى الأنشطة اليومية: والمهام الوظيفية.
مراحل برنامج إعادة التأهيل
برنامج إعادة التأهيل يكون فردياً ويتغير بناءً على مدى التئام الكسر وحالة المريض، ولكن بشكل عام، يمر بعدة مراحل:
المرحلة 1: ما بعد الجراحة المباشر (الأيام الأولى إلى الأسبوعين)
- التركيز: التحكم في الألم، منع المضاعفات، بدء الحركة المبكرة.
-
العلاج الطبيعي:
- تمارين التنفس والسعال: لمنع المضاعفات الرئوية.
- تمارين حركة الكاحل والقدم: لتعزيز الدورة الدموية ومنع الخثرات.
- حركات سلبية لطيفة: للورك والركبة (يُحركها المعالج دون جهد من المريض).
- الجلوس على السرير: بمساعدة، ثم الجلوس على كرسي.
- المشي بمساعدة: عادة ما يسمح الدكتور هطيف ببدء المشي بمساعدة مشاية أو عكازين مع تحميل وزن جزئي أو لمس القدم للأرض فقط (Touchdown Weight Bearing)، بناءً على استقرار الكسر.
- رعاية الجرح: الحفاظ على الجرح نظيفاً وجافاً.
المرحلة 2: المرحلة المتوسطة (2-6 أسابيع)
- التركيز: زيادة مدى الحركة، بدء تقوية العضلات، التقدم في تحمل الوزن.
-
العلاج الطبيعي:
- تمارين حركة نشطة بمساعدة: حيث يبدأ المريض بتحريك الطرف بنفسه بمساعدة المعالج.
- تمارين تقوية العضلات الخفيفة: مثل تقلصات العضلات الساكنة (isometric exercises) لعضلات الفخذ والألوية.
- التقدم في تحمل الوزن: بناءً على صور الأشعة السينية التي تظهر بداية الالتئام. يتم زيادة الوزن المحمول تدريجياً وفقاً لتوجيهات الدكتور هطيف.
- تدريب المشي: التركيز على نمط المشي الصحيح باستخدام الأدوات المساعدة.
المرحلة 3: المرحلة المتقدمة (6 أسابيع - 3 أشهر)
- التركيز: تقوية مكثفة، استعادة التوازن، التقدم نحو تحميل وزن كامل.
-
العلاج الطبيعي:
- تمارين تقوية العضلات المقاومة: باستخدام الأربطة المطاطية، الأوزان الخفيفة، أجهزة المقاومة.
- تمارين التوازن: مثل الوقوف على ساق واحدة، وتمارين التنسيق.
- تقليل الاعتماد على الأدوات المساعدة: المشي بالعكازات الفردية، ثم العصا، ثم بدون مساعدة.
- تمارين المرونة: لزيادة مدى حركة الورك والركبة.
المرحلة 4: العودة إلى الأنشطة (3-6 أشهر وما بعدها)
- التركيز: استعادة القوة والقدرة على التحمل، العودة الآمنة للأنشطة.
-
العلاج الطبيعي:
- تمارين رياضية وظيفية: تحاكي الأنشطة اليومية والهوايات.
- برامج المشي والتحمل: لزيادة القدرة على التحمل.
- التمارين الخاصة بالرياضة (إذا كان المريض رياضياً): تدريجياً وتحت إشراف.
- المتابعة الدورية: مع الأستاذ الدكتور محمد هطيف لتقييم تقدم الالتئام والتعافي.
| مرحلة إعادة التأهيل | الأهداف الرئيسية | التمارين والأنشطة النموذجية |
|---|---|---|
| المرحلة الأولى (0-2 أسبوع) | تخفيف الألم، منع المضاعفات، حركة خفيفة. | تمارين الكاحل والقدم، حركات سلبية خفيفة للورك والركبة، الجلوس، المشي بتحميل وزن جزئي/لمس قدم. |
| المرحلة الثانية (2-6 أسابيع) | زيادة مدى الحركة، بدء تقوية العضلات، تقدم في تحمل الوزن. | تمارين نشطة بمساعدة، تقلصات عضلات ساكنة، زيادة تدريجية في الوزن المحمول، تدريب المشي. |
| المرحلة الثالثة (6 أسابيع - 3 أشهر) | تقوية مكثفة، استعادة التوازن، تحميل وزن كامل. | تمارين مقاومة للألوية والفخذ، تمارين توازن، تقليل الاعتماد على الأدوات المساعدة. |
| المرحلة الرابعة (3-6 أشهر+) | استعادة القدرة الوظيفية، العودة للأنشطة الكاملة. | تمارين رياضية وظيفية، برامج المشي والتحمل، تمارين خاصة بالرياضة (إن وجدت). |
دور الأستاذ الدكتور محمد هطيف في إعادة التأهيل
لا تقتصر رعاية الدكتور هطيف على الجراحة، بل تمتد إلى الإشراف الدقيق على برنامج إعادة التأهيل. فهو:
- يقيم التئام الكسر: من خلال صور الأشعة الدورية ليقرر متى يمكن للمريض التقدم في تحمل الوزن.
- يحدد التوصيات الخاصة: لكل مريض بناءً على تقدمه وحالته الصحية.
- يعمل بالتنسيق مع أخصائيي العلاج الطبيعي: لضمان تنفيذ البرنامج بأفضل شكل.
- يقدم الدعم والتشجيع: للمرضى خلال رحلة التعافي الطويلة.
إن التعافي الكامل يتطلب صبراً، التزاماً، ومتابعة دقيقة للتعليمات الطبية. بفضل توجيهات الأستاذ الدكتور محمد هطيف، يمكن للمرضى تحقيق أفضل النتائج الممكنة والعودة إلى حياة نشطة ومستقلة.
قصص نجاح حقيقية بفضل خبرة الأستاذ الدكتور محمد هطيف
تتجسد الخبرة والمهارة الاستثنائية للأستاذ الدكتور محمد هطيف في قصص النجاح المتعددة لمرضاه الذين استعادوا صحتهم ووظائفهم بعد خضوعهم لعلاج كسور منطقة أسفل المدور المعقدة. هذه القصص ليست مجرد شهادات، بل هي دليل قاطع على قدرته الفريدة على تقديم رعاية طبية متكاملة، تتجاوز الجراحة لتشمل الدعم النفسي وبرامج التأهيل المصممة بعناية.
قصة رقم 1: السيدة "فاطمة" - عودة للحياة النشطة بعد كسر هشاشي
السيدة فاطمة (78 عاماً) كانت تعيش حياة نشطة ومستقلة حتى تعرضت لسقوط بسيط في منزلها أدى إلى كسر مؤلم في منطقة أسفل المدور. بسبب تقدمها في العمر وهشاشة العظام الشديدة، كانت عائلتها قلقة للغاية بشأن قدرتها على التعافي. بعد استشارة عدة أطباء، نصحهم الجميع بالتوجه إلى الأستاذ الدكتور محمد هطيف في صنعاء نظراً لسمعته كأفضل جراح عظام في المنطقة.
بمجرد وصولها، قام الدكتور هطيف بتقييم شامل لحالة السيدة فاطمة، وأكد أن الجراحة هي الخيار الأمثل لتمكينها من العودة للمشي. شرح للعائلة بتفاصيل دقيقة خطة العلاج، التي تضمنت تثبيت الكسر بمسمار نخاعي متخصص مصمم لحالات هشاشة العظام.
أجرى الدكتور هطيف الجراحة بنجاح باهر، مستخدماً أحدث تقنيات التثبيت لضمان استقرار الكسر رغم ضعف العظم. بفضل دقته وخبرته، كانت السيدة فاطمة قادرة على البدء في تمارين العلاج الطبيعي في اليوم التالي للجراحة. خلال ثلاثة أشهر، ومع متابعة دقيقة من الدكتور هطيف وبرنامج إعادة تأهيل مكثف، استعادت السيدة فاطمة قدرتها على المشي باستخدام عكاز، وبعد ستة أشهر، كانت تمشي بحرية تامة دون أي أدوات مساعدة. اليوم، السيدة فاطمة عادت لممارسة أنشطتها اليومية، وتستمتع بحديقتها الصغيرة، وتعد الدكتور هطيف المنقذ الذي أعاد لها استقلاليتها وحياة كاملة.
قصة رقم 2: الشاب "أحمد" - تحدي الكسر المفتت والعودة للرياضة
أحمد (28 عاماً)، كان شاباً رياضياً نشيطاً ومتحمساً لكرة القدم، تعرض لحادث سير مروع أدى إلى كسر مفتت ومعقد في منطقة أسفل المدور مع انزياح كبير. كانت حالته تتطلب تدخلاً جراحياً عاجلاً ومعقداً. أثارت طبيعة الكسر المفتت مخاوف كبيرة بشأن قدرته على استعادة وظيفة ساقه بالكامل، ناهيك عن العودة للرياضة.
بعد وصوله إلى الدكتور محمد هطيف، أظهر البروفيسور خبرة فريدة في التعامل مع الحالات عالية الطاقة. استخدم الدكتور هطيف تقنية الجراحة المجهرية المتقدمة لتقليل الضرر للأنسجة الرخوة المحيطة بالعظم، وقام بتثبيت الكسر بمسمار نخاعي بطريقة تضمن استقراراً استثنائياً حتى في ظل وجود شظايا متعددة. كان التخطيط قبل الجراحة باستخدام صور CT ثلاثية الأبعاد حاسماً في تحقيق هذا النجاح.
كانت رحلة تعافي أحمد صعبة، لكن إشراف الدكتور هطيف المستمر وتوجيهاته الدقيقة لبرنامج العلاج الطبيعي كانا عاملين أساسيين. خلال ستة أشهر، استعاد أحمد مدى الحركة والقوة في ساقه. وبعد عام من الجراحة، وبمتابعة منتظمة مع الدكتور هطيف، تمكن أحمد من العودة إلى ممارسة كرة القدم، وإن كان بمستوى أقل من السابق، إلا أنه استعاد حياته الطبيعية وروح التحدي التي فقدها. يذكر أحمد دائماً أن الدكتور هطيف ليس فقط جراحاً ماهراً، بل كان مصدراً للإلهام والدعم.
قصة رقم 3: الأستاذ "علي" - علاج كسر مرضي ونجاح غير متوقع
الأستاذ علي (65 عاماً)، كان يعاني من كسر في منطقة أسفل المدور بعد سقوط بسيط، لكن ما أثار قلق الدكتور محمد هطيف هو أن الكسر كان يبدو "غير متناسب" مع قوة السقوط. بعد إجراء فحوصات إضافية، اكتشف الدكتور هطيف أن الأستاذ علي كان يعاني من ورم ثانوي (نقيلة سرطانية) في العظم هو الذي أضعف العظم وتسبب في الكسر.
تطلب هذا الكسر المرضي نهجاً علاجياً مختلفاً ومعقداً. قام الدكتور هطيف، بخبرته الواسعة كبروفيسور وجراح، بالتعاون مع أطباء الأورام، بوضع خطة علاجية مزدوجة. أجرى الدكتور هطيف جراحة لتثبيت الكسر باستخدام مسمار نخاعي طويل ومخصص لتقوية العظم الضعيف، مع أخذ خزعة من الورم لتأكيد التشخيص. كانت الجراحة دقيقة للغاية لتجنب انتشار الخلايا السرطانية.
بعد الجراحة الناجحة، بدأ الأستاذ علي رحلة علاج الورم. بفضل التثبيت القوي الذي قدمه الدكتور هطيف، تمكن الأستاذ علي من تحمل وزنه والمشي في وقت مبكر، مما ساعده نفسياً وجسدياً خلال علاجه الكيميائي والإشعاعي. بعد عامين، لا يزال الأستاذ علي يتابع مع الدكتور هطيف، وقد استعاد قدرته على المشي والعيش بشكل طبيعي قدر الإمكان، وهو ممتن للدكتور هطيف الذي لم يعالج كسره فحسب، بل اكتشف وعالج المشكلة الأساسية الأكبر.
هذه القصص ليست سوى أمثلة قليلة على العناية الاستثنائية والنتائج الممتازة التي يقدمها الأستاذ الدكتور محمد هطيف لمرضاه. إن التزامه بالتميز والابتكار والنزاهة الطبية يجعله بالفعل الخيار الأول والأفضل لعلاج حالات العظام الأكثر تعقيداً في صنعاء واليمن.
الأسئلة الشائعة حول كسور منطقة أسفل المدور (FAQ)
في هذا القسم، نجيب على أكثر الأسئلة شيوعاً التي يطرحها المرضى وعائلاتهم حول كسور منطقة أسفل المدور.
1. ما هو كسر منطقة أسفل المدور وما الذي يميزه عن كسور الورك الأخرى؟
كسر منطقة أسفل المدور هو كسر يحدث في عظم الفخذ أسفل المدور الصغير مباشرة، ويمتد لمسافة 5 سم تقريباً. ما يميزه هو وقوعه في منطقة تتعرض لقوى شد كبيرة من العضلات المحيطة (مثل الحرقفية القطنية، الألوية، المقربة)، مما يجعله كسراً غير مستقر وعرضة للانزياح الشديد، ويتطلب تدخلاً جراحياً دقيقاً في معظم الحالات. يختلف عن كسور عنق الفخذ (التي تكون أقرب للمفصل) وكسور المدورين (التي تشمل المدور الكبير والصغير).
2. من هم الأشخاص الأكثر عرضة للإصابة بهذه الكسور؟
كبار السن، وخاصة النساء، الذين يعانون من هشاشة العظام هم الأكثر عرضة للإصابة بهذه الكسور نتيجة لسقوط بسيط. كما يمكن أن يصيب الشباب نتيجة لحوادث عالية الطاقة مثل حوادث السير. الأشخاص الذين يتناولون أدوية معينة (مثل البيسفوسفونات لفترات طويلة) قد يكونون أيضاً عرضة لنوع خاص من هذه الكسور يُعرف بالكسور اللانمطية.
3. هل الجراحة ضرورية دائماً لكسور منطقة أسفل المدور؟
في الغالبية العظمى من الحالات، نعم، الجراحة ضرورية جداً. بسبب القوى العضلية التي تسحب الشظايا وتجعل الكسر غير مستقر، فإن العلاج التحفظي (غير الجراحي) غالباً ما يؤدي إلى سوء الالتحام (التئام الكسر بشكل خاطئ)، عدم الالتحام (عدم التئام الكسر على الإطلاق)، أو مضاعفات أخرى خطيرة. يفضل الأستاذ الدكتور محمد هطيف التدخل الجراحي لتمكين المريض من التعافي بشكل أفضل والعودة إلى الحركة مبكراً.
4. ما هي مدة التعافي المتوقعة بعد جراحة كسر أسفل المدور؟
تختلف مدة التعافي من شخص لآخر بناءً على عوامل مثل عمر المريض، حالته الصحية العامة، نوع الكسر، ومدى التزامه ببرنامج العلاج الطبيعي. بشكل عام، يمكن للمريض البدء في المشي بتحميل وزن جزئي أو لمس القدم للأرض خلال بضعة أيام إلى أسابيع بعد الجراحة. قد يستغرق الالتئام الكامل للعظم من 3 إلى 6 أشهر، بينما قد يستغرق التعافي الوظيفي الكامل واستعادة القوة والقدرة على التحمل ما يصل إلى عام أو أكثر. المتابعة الدورية مع الأستاذ الدكتور محمد هطيف والعلاج الطبيعي المنتظم ضروريان لتسريع عملية الشفاء.
5. ما هي المخاطر المحتملة للجراحة والمضاعفات؟
مثل أي عملية جراحية كبرى، تحمل جراحة كسر أسفل المدور بعض المخاطر المحتملة، بما في ذلك: العدوى، النزيف، إصابة الأعصاب أو الأوعية الدموية، مشاكل التخدير، تكون جلطات الدم (DVT/PE)، فشل الغرسة (المسمار أو الصفيحة)، عدم الالتحام، سوء الالتحام، أو قصر الطرف. يعمل الأستاذ الدكتور محمد هطيف وفريقه على تقليل هذه المخاطر إلى الحد الأدنى من خلال التخطيط الدقيق والتقنيات الجراحية المتقدمة والرعاية بعد الجراحة.
6. متى يمكنني العودة إلى الأنشطة العادية أو العمل؟
يعتمد هذا على طبيعة عملك ونوع الأنشطة التي تمارسها. بالنسبة للأعمال المكتبية أو الخفيفة، قد تتمكن من العودة خلال 3-6 أشهر. أما الأعمال التي تتطلب جهداً بدنياً كبيراً أو الأنشطة الرياضية، فقد تحتاج إلى 9-12 شهراً أو أكثر. سيقدم لك الأستاذ الدكتور محمد هطيف إرشادات فردية بناءً على تقدم التئامك وقوتك، ويشجع على العودة التدريجية للأنشطة لتجنب إعادة الإصابة.
7. هل سأحتاج إلى إزالة المسمار أو الصفيحة بعد الشفاء؟
ليس دائماً. في كثير من الحالات، تترك المسامير النخاعية والصفائح داخل الجسم بشكل دائم، خصوصاً إذا لم تسبب أي مشاكل. ومع ذلك، قد يُوصى بإزالتها في حالات معينة مثل: إذا تسببت في ألم، تهيج، عدوى، أو في المرضى الشباب الذين يتوقع أن يعيشوا لسنوات عديدة مع الغرسة. سيناقش الأستاذ الدكتور محمد هطيف معك هذا الخيار بناءً على حالتك الفردية بعد التئام الكسر.
8. ما هو دور الأستاذ الدكتور محمد هطيف في علاج هذه الكسور؟
يُعد الأستاذ الدكتور محمد هطيف، بخبرته التي تزيد عن 20 عاماً كجراح عظام وبروفيسور في جامعة صنعاء، مرجعاً أساسياً في علاج كسور منطقة أسفل المدور. دوره يتجاوز مجرد إجراء الجراحة ليشمل: التشخيص الدقيق، التخطيط الجراحي المتقدم، استخدام أحدث التقنيات الجراحية (الميكروسيرجري، تنظير المفاصل 4K، جراحة استبدال المفاصل)، الإشراف على برنامج إعادة التأهيل الشامل، وتقديم الرعاية الطبية التي تتميز بالنزاهة والتركيز على أفضل النتائج للمريض. يُعرف الدكتور هطيف بمهارته الاستثنائية في التعامل مع الحالات المعقدة وتركيزه على تمكين المرضى من العودة لحياة طبيعية ونشطة.
9. هل هناك أي توصيات لمنع تكرار هذه الكسور؟
نعم، الوقاية خير من العلاج. تشمل التوصيات: معالجة هشاشة العظام (إذا كانت موجودة) من خلال الأدوية والمكملات الغذائية (الكالسيوم وفيتامين د)، ممارسة التمارين الرياضية لتقوية العظام والعضلات وتحسين التوازن، إزالة مخاطر السقوط في المنزل (مثل السجاد غير الثابت، الإضاءة الخافتة)، ومراجعة الأدوية التي قد تزيد من خطر السقوط مع طبيبك.
10. هل تُستخدم تقنيات حديثة في علاج هذه الكسور في اليمن؟
بالتأكيد. الأستاذ الدكتور محمد هطيف هو من الرواد في استخدام أحدث التقنيات في اليمن. في علاج كسور أسفل المدور، يعتمد على تقنيات التثبيت بالمسمار النخاعي المتقدمة، وأجهزة التوجيه الدقيقة، والتصوير الفلوروسكوبي عالي الدقة أثناء الجراحة لضمان أفضل محاذاة وتثبيت. كما أن خبرته الواسعة في الجراحة المجهرية وتكنولوجيا 4K في مجالات أخرى تعكس التزامه المستمر بالتميز والابتكار في كل جانب من جوانب رعاية العظام.
إذا كنت تعاني من كسر في منطقة أسفل المدور أو تشتبه في إصابتك به، فإن استشارة خبير بحجم الأستاذ الدكتور محمد هطيف تُعد خطوتك الأولى والأكثر أهمية نحو التعافي. بفضل خبرته العميقة والتزامه بالتميز والنزاهة الطبية، ستضمن الحصول على أرقى مستويات الرعاية التي تعيدك إلى الحياة التي تستحقها.
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات الكسور المعقدة وإنقاذ الأطراف.. نلتزم بإعادتك لحياة خالية من الألم وعظام قوية وملتئمة.
مواضيع أخرى قد تهمك