كسور الحوض دليل: كل ما تحتاج معرفته عن التشخيص والعلاج
الخلاصة الطبية
نستعرض في هذا التقرير كل ما يهمك معرفته عن كسور الحوض دليل: كل ما تحتاج معرفته عن التشخيص والعلاج، يوضح أنواع كسور الحوض، مثل APC II، التي تشمل تمزق الارتفاق العاني والأربطة الأمامية، مع بقاء الأربطة الخلفية للمفصل العجزي الحرقفي سليمة. يؤكد الدليل على أهمية التشخيص الدقيق والعلاج، ويشدد على ضرورة فحص الإصابات البولية المصاحبة كتمزق مجرى البول والمثانة للتعامل معها فوراً.
كسور الحوض دليل شامل: التشخيص، العلاج، والتعافي برعاية الأستاذ الدكتور محمد هطيف
تُعد كسور الحوض من الإصابات المعقدة والخطيرة التي تتطلب تشخيصًا دقيقًا وعلاجًا فوريًا ومتخصصًا لضمان أفضل النتائج للمريض. نظرًا للحوض على أنه حلقة عظمية تحمي أعضاء حيوية وتوفر الاستقرار للجسم، فإن أي كسر فيه يمكن أن يؤثر بشكل كبير على وظائف الحركة، البولية، والجنسية. في هذا الدليل الشامل، سنتعمق في كل ما يخص كسور الحوض، بدءًا من فهم تشريح الحوض، مرورًا بأنواع الكسور الشائعة، أساليب التشخيص المتقدمة، وصولاً إلى خيارات العلاج المتوفرة، سواء التحفظية أو الجراحية، وبرامج إعادة التأهيل المصممة خصيصًا.
نحن ندرك أن مواجهة مثل هذه الإصابة يمكن أن تكون تجربة شاقة، ولهذا السبب، فإن هذا الدليل مصمم ليكون مرجعًا موثوقًا وشاملاً، مستندًا إلى أحدث الممارسات الطبية والخبرة السريرية الواسعة. في هذا السياق، يبرز اسم الأستاذ الدكتور محمد هطيف ، كونه المرجع الأول والأكثر خبرة في جراحة العظام والعمود الفقري والمفاصل في صنعاء واليمن بأكملها . بصفته أستاذًا في جامعة صنعاء ولديه خبرة تتجاوز 20 عامًا ، يجمع الدكتور هطيف بين العمق الأكاديمي والمهارة الجراحية الفائقة، مستخدمًا أحدث التقنيات مثل الجراحة المجهرية (Microsurgery)، تنظير المفاصل بتقنية 4K (Arthroscopy 4K)، وجراحات استبدال المفاصل (Arthroplasty) . يلتزم الدكتور هطيف بالصدق الطبي الصارم، ويقدم رعاية لا مثيل لها تضع صحة المريض وسلامته في المقام الأول.
فهم تشريح الحوض: حجر الزاوية في استقرار الجسم وحماية الأعضاء
يُعد الحوض بنية عظمية معقدة وذات أهمية قصوى في جسم الإنسان. يشكل الحوض حلقة عظمية متينة تربط العمود الفقري بالأطراف السفلية، ويعمل كدرع واقٍ للأعضاء الحيوية الداخلية مثل المثانة، الأمعاء، والأعضاء التناسلية. كما يلعب دورًا محوريًا في نقل الأحمال وتوزيع القوى أثناء الحركة، المشي، والوقوف.
يتكون الحوض من عدة عظام رئيسية تتحد لتشكل حلقة مستقرة:
*
عظمتي الورك (Innominate Bones):
كل عظمة ورك تتكون من ثلاث عظام ملتحمة:
*
الحرقفة (Ilium):
الجزء العلوي الأكبر، يشبه الجناح.
*
العانة (Pubis):
الجزء الأمامي السفلي.
*
الإسك (Ischium):
الجزء الخلفي السفلي، الذي نعتمد عليه عند الجلوس.
*
العجز (Sacrum):
عظم مثلثي الشكل يقع في قاعدة العمود الفقري، يتصل بعظمتي الورك من الخلف عبر المفاصل العجزية الحرقفية (Sacroiliac Joints).
*
العصعص (Coccyx):
عظم صغير يقع أسفل العجز مباشرة.
ترتبط هذه العظام ببعضها البعض عن طريق مفاصل وأربطة قوية:
*
الارتفاق العاني (Pubic Symphysis):
مفصل غضروفي قوي يربط عظمتي العانة الأماميتين ببعضهما البعض.
*
المفاصل العجزية الحرقفية (Sacroiliac Joints):
مفصلان قويان للغاية يربطان العجز بكلتا عظمتي الورك، وهما مسؤولان عن نقل الوزن من الجزء العلوي للجسم إلى الأطراف السفلية.
*
الأربطة:
شبكة معقدة من الأربطة (مثل الأربطة العجزية الحرقفية الأمامية والخلفية، الأربطة العجزية الشوكية، والأربطة العجزية الحدبية) تمنح الحوض استقراره وقوته. أي تمزق في هذه الأربطة يمكن أن يؤدي إلى عدم استقرار الحوض، حتى لو لم يكن هناك كسر عظمي مباشر.
يؤكد الأستاذ الدكتور محمد هطيف أن الفهم الدقيق لهذه البنية التشريحية المعقدة هو الأساس لأي تشخيص وعلاج فعال لكسور الحوض. خبرته الواسعة في تقييم هذه الإصابات تضمن التعامل معها بدقة متناهية.
أنواع كسور الحوض وتصنيفاتها: مفتاح التشخيص والعلاج
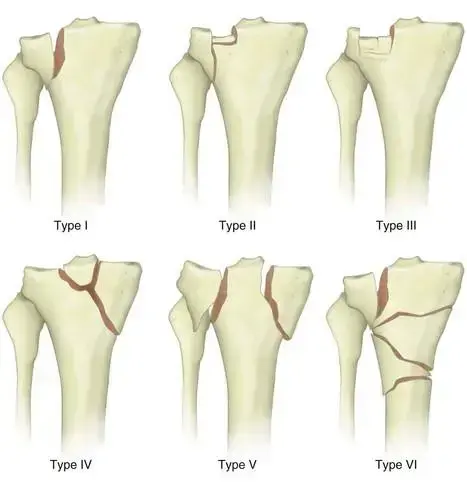
تُصنف كسور الحوض بناءً على آلية الإصابة، وموقع الكسر، ومدى استقرار الحوض. يُعد تصنيف يونغ وبورغيس (Young and Burgess classification) أحد أكثر التصنيفات شيوعًا واستخدامًا، حيث يركز على اتجاه القوى التي سببت الكسر:
1. قوى الانضغاط الأمامي الخلفي (Anteroposterior Compression - APC):
تحدث هذه الكسور عادةً نتيجة لصدمة مباشرة على الارتفاق العاني أو بسبب حادث سيارة.
*
APC I:
كسر بسيط في الارتفاق العاني أو تمزق خفيف فيه، مع بقاء الأربطة الخلفية للمفصل العجزي الحرقفي سليمة. استقرار نسبي.
*
APC II:
* تمزق كامل في الارتفاق العاني، بالإضافة إلى تمزق في الأربطة العجزية الحدبية (Sacrotuberous ligaments) والأربطة العجزية الشوكية (Sacrospinous ligaments).
* قد يكون هناك أيضًا تمزق في الأربطة الأمامية للمفصل العجزي الحرقفي (Anterior SI joint ligaments).
* الأربطة الخلفية القوية للمفصل العجزي الحرقفي تظل سليمة، مما يحافظ على الاستقرار الرأسي لنصف الحوض المصاب.
* يتميز بعدم استقرار دوراني (تفتح الحوض كالكتاب المفتوح) ولكنه مستقر عموديًا. يتطلب غالبًا تدخلاً جراحيًا لتحقيق الاستقرار وتجنب المضاعفات.
*
APC III:
تمزق كامل في الارتفاق العاني وجميع الأربطة الأمامية والخلفية للمفصل العجزي الحرقفي، مما يؤدي إلى عدم استقرار كامل ودوراني وعمودي. يعتبر هذا النوع من أخطر كسور الحوض ويصاحبه غالبًا إصابات شديدة في الأعضاء الداخلية ونزيف حاد.
2. قوى الانضغاط الجانبي (Lateral Compression - LC):
تحدث عادةً نتيجة صدمة من الجانب (مثل الاصطدام الجانبي في حادث سيارة).
*
LC I:
كسر في جناح الحرقفة (Iliac wing fracture) أو في الفرع العاني (Pubic rami fracture) مع انضغاط في المفصل العجزي الحرقفي من نفس الجانب.
*
LC II:
كسر في جناح الحرقفة أو في الفرع العاني مع تمزق في الأربطة الخلفية للمفصل العجزي الحرقفي في الجانب المقابل (كسر "Malgaigne" العكسي).
*
LC III:
كسر LC I أو LC II مع تمزق في الأربطة المقابلة، مما يؤدي إلى عدم استقرار في كلا الجانبين (كسر "wind-swept" pelvis).
3. القوى القص العمودي (Vertical Shear - VS):
تحدث نتيجة لقوى عمودية عالية الشدة، مثل السقوط من ارتفاع شاهق أو قفزة من ارتفاع، مما يؤدي إلى إزاحة عمودية كبيرة لأحد نصفي الحوض.
* تتميز بتمزق كامل في جميع الأربطة الأمامية والخلفية للمفصل العجزي الحرقفي، بالإضافة إلى تمزق في الارتفاق العاني أو كسر فيه، مما يؤدي إلى عدم استقرار كامل عمودي ودوراني. هذه الكسور شديدة الخطورة وتصاحبها غالبًا نزيف حاد وإصابات في الأنسجة الرخوة والأعصاب.
4. الكسور المركبة (Combined Mechanism):
هي كسور ناتجة عن خليط من القوى المذكورة أعلاه.
تصنيف تيل (Tile Classification) - بناءً على الاستقرار:
*
النوع A:
كسور مستقرة (مثل كسور الفروع العانية المعزولة أو كسور جناح الحرقفة غير النازحة).
*
النوع B:
كسور غير مستقرة دورانيًا ولكنها مستقرة عموديًا (مثل APC II، LC II).
*
النوع C:
كسور غير مستقرة دورانيًا وعموديًا (مثل APC III، VS، LC III).
يُشدد الأستاذ الدكتور محمد هطيف على أن التشخيص الدقيق لنوع الكسر وتصنيفه أمر بالغ الأهمية لتحديد خطة العلاج المناسبة. فمعرفته العميقة بهذه التصنيفات وخبرته في التعامل مع مختلف أنواع كسور الحوض تمكنه من تقديم الرعاية المثلى لكل حالة.
الأسباب والأعراض: كيف تحدث كسور الحوض وما هي علاماتها؟
تحدث كسور الحوض غالبًا نتيجة لقوى عالية الشدة، ولكنها قد تحدث أيضًا نتيجة لصدمات منخفضة الطاقة لدى كبار السن المصابين بهشاشة العظام.
أسباب كسور الحوض الشائعة:
- حوادث السير والمركبات: السبب الأكثر شيوعًا، خاصة الاصطدامات الشديدة التي تؤدي إلى قوى ضغط أو قص هائلة على الحوض.
- السقوط من ارتفاعات عالية: مثل السقوط من مبنى أو من سلم، مما يولد قوى عمودية شديدة.
- حوادث المشاة/الدراجات: عند الاصطدام بمركبة.
- إصابات السحق: مثل التعرض لحطام في الكوارث أو حوادث العمل.
- الإصابات الرياضية العالية التأثير: نادرًا، ولكن ممكن في رياضات معينة.
- هشاشة العظام (Osteoporosis): لدى كبار السن، قد يؤدي السقوط البسيط من وضع الوقوف إلى كسور في الحوض (كسور الحوض منخفضة الطاقة)، خاصة في مناطق مثل العجز أو فروع العانة، والتي قد تُعرف بكسور الكفاءة (insufficiency fractures).
أعراض وعلامات كسور الحوض:
تختلف الأعراض حسب شدة الكسر وموقعه، ولكنها غالبًا ما تشمل:
1.
ألم حاد ومفاجئ:
يتركز في منطقة الحوض، الفخذ، أسفل الظهر، أو الأرداف، ويزداد مع الحركة أو محاولة تحميل الوزن.
2.
عدم القدرة على الوقوف أو المشي:
أو صعوبة بالغة في ذلك.
3.
الكدمات والتورم:
حول منطقة الحوض، أسفل البطن، أو الأعضاء التناسلية (خاصة في كسور الارتفاق العاني أو إصابات الإحليل).
4.
التشوه المرئي أو عدم التساوي في طول الساقين:
في حالات الكسور الشديدة وغير المستقرة.
5.
نزيف داخلي:
قد لا يكون مرئيًا، ولكن علاماته تشمل شحوب الوجه، دوخة، تسارع ضربات القلب، وانخفاض ضغط الدم.
6.
علامات إصابات الأعضاء المصاحبة:
*
إصابات الجهاز البولي:
*
دم في البول (Hematuria):
علامة شائعة لإصابة المثانة أو الإحليل.
*
عدم القدرة على التبول (Anuria) أو صعوبة التبول (Dysuria).
*
ارتفاع البروستاتا (High-riding prostate):
يشير إلى تمزق في الإحليل الخلفي لدى الذكور.
*
نزيف في فتحة الإحليل (Urethral meatal bleeding).
*
تورم في كيس الصفن أو الشفرين.
*
إصابات الجهاز الهضمي:
*
آلام في البطن، تمدد البطن، غثيان، قيء.
*
إصابات الأمعاء أو المستقيم.
*
إصابات الأعصاب:
*
خدر أو ضعف في الأطراف السفلية.
*
شلل جزئي أو كامل (نادرًا).
*
إصابات الأوعية الدموية:
*
نبض ضعيف أو غائب في الشرايين الطرفية.
*
برودة أو شحوب في الطرف المصاب.
عند الاشتباه في كسر الحوض، يجب التعامل مع الحالة كطوارئ طبية، ونقل المريض إلى المستشفى فورًا. يؤكد الأستاذ الدكتور محمد هطيف على أهمية التقييم السريع والشامل للمريض للبحث عن هذه الأعراض والعلامات، خاصة علامات الإصابات البولية أو النزيف الداخلي، والتي تتطلب تدخلاً عاجلاً. فخبرته تمكنه من تحديد الأولويات في التعامل مع الحالات الحرجة.
التشخيص الدقيق لكسور الحوض: تقنيات متقدمة للتقييم الشامل
يتطلب التشخيص الفعال لكسور الحوض نهجًا منهجيًا وشاملاً، بدءًا من التقييم السريري الدقيق وصولاً إلى استخدام أحدث تقنيات التصوير. يضمن الأستاذ الدكتور محمد هطيف وفريقه الطبي استخدام جميع الوسائل التشخيصية المتاحة لتقديم صورة كاملة للإصابة، مما يتيح وضع خطة علاجية مستنيرة.
1. التقييم السريري (Clinical Assessment):
*
التاريخ المرضي:
جمع معلومات عن آلية الإصابة، الأمراض المزمنة، والأدوية التي يتناولها المريض.
*
الفحص البدني الشامل:
*
تقييم المسالك الهوائية والتنفس والدورة الدموية (ABC):
وفقًا لبروتوكولات دعم الحياة المتقدمة للإصابات (ATLS)، حيث أن نزيف الحوض قد يكون مهددًا للحياة.
*
فحص الحوض:
البحث عن كدمات، تورم، تشوه، أو عدم استقرار عن طريق تحريك الحوض برفق (يجب أن يتم بحذر لتجنب تفاقم الإصابة أو النزيف).
*
فحص الأعضاء التناسلية والشرج:
للبحث عن كدمات، ورم دموي في كيس الصفن، نزيف في فتحة الإحليل، أو ارتفاع البروستاتا (يشير إلى إصابة الإحليل). يتم أيضًا فحص فتحة الشرج لتقييم توتر العضلات العاصرة والأعصاب.
*
فحص عصبي شامل:
لتقييم وظائف الأعصاب في الأطراف السفلية، بحثًا عن ضعف أو خدر قد يشير إلى إصابة عصبية.
*
فحص الأوعية الدموية:
لتقييم النبض في الأطراف السفلية والتأكد من عدم وجود إصابات وعائية.
2. فحوصات التصوير (Imaging Studies):
-
الأشعة السينية (X-rays): هي الخطوة الأولى والأساسية لتشخيص كسور الحوض.
- المنظر الأمامي الخلفي (AP View): يقدم صورة عامة للحوض والمفاصل العجزية الحرقفية والارتفاق العاني.
- منظر المدخل (Inlet View): يُظهر مدى الإزاحة الأمامية/الخلفية للحوض.
- منظر المخرج (Outlet View): يُظهر مدى الإزاحة العمودية للحوض.
-
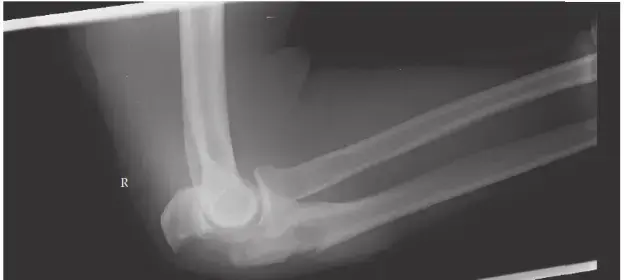
تحليل صور الأشعة السينية للحوض: كسور الحوض من منظور طبي:
- تحليل صورة الأشعة السينية: كسر الحوض من النوع APC II
- عند النظر إلى صورة شعاعية (Radiograph) أمامية خلفية (AP) للحوض، يجب الانتباه إلى التفاصيل الدقيقة لتحديد أي كسور أو إصابات. في هذه الحالة، تشير الصورة إلى وجود كسر في الحوض من النوع APC II وفقًا لتصنيف يونغ وبورغيس (Young and Burgess classification). هذا التصنيف مهم لأنه يساعد الأطباء على فهم آلية الإصابة وتحديد العلاج المناسب.
- ماذا يعني كسر APC II؟ يعني أن هناك تمزقًا في الارتفاق العاني (Pubic symphysis)، بالإضافة إلى تمزق في الأربطة العجزية الحدبية (Sacrotuberous ligaments)، والأربطة العجزية الشوكية (Sacrospinous ligaments)، والأربطة الأمامية للمفصل العجزي الحرقفي (Anterior SI joint ligaments). ومع ذلك، تظل الأربطة الخلفية القوية للمفصل العجزي الحرقفي سليمة، مما يحافظ على الاستقرار الرأسي لنصف الحوض الأيسر. هذا التمييز مهم لأنه يفرق هذا النوع من الكسور عن كسور APC III أو كسور القص العمودي (Vertical shear type injury)، حيث يكون هناك فقدان كامل للاستقرار الرأسي.
- أهمية التشخيص الدقيق: التشخيص الدقيق لنوع الكسر أمر بالغ الأهمية لتحديد خطة العلاج المناسبة. فكسور APC II، على الرغم من أنها أقل خطورة من APC III، إلا أنها تتطلب تدخلًا جراحيًا في كثير من الأحيان لتحقيق الاستقرار وتجنب المضاعفات طويلة الأجل.
-
التصوير المقطعي المحوسب (CT Scan): يعتبر الأداة التشخيصية الأكثر أهمية لتقييم كسور الحوض.
- يوفر صورًا ثلاثية الأبعاد مفصلة للعظام، مما يحدد بدقة مكان الكسر، نوعه، ومدى الإزاحة.
- يساعد في الكشف عن الكسور الخفية التي قد لا تظهر في الأشعة السينية العادية.
- يمكنه أيضًا تقييم إصابات الأعضاء الداخلية المحيطة بالحوض.
- يستخدم الأستاذ الدكتور محمد هطيف صور الأشعة المقطعية المتقدمة لتخطيط الجراحة بدقة متناهية، مما يضمن أفضل النتائج الممكنة.
-
التصوير بالرنين المغناطيسي (MRI):
- مفيد لتقييم إصابات الأنسجة الرخوة، مثل تمزقات الأربطة (خاصة الأربطة العجزية الحرقفية)، إصابات الغضاريف، والأعصاب.
- يستخدم بشكل خاص في كسور العجز المعقدة أو عندما تكون هناك شكوك حول إصابة عصبية.
-
تصوير الأوعية الدموية (Angiography):
- يتم إجراؤه في حالات النزيف الداخلي الشديد والمستمر الذي لا يمكن السيطرة عليه بالطرق الأخرى.
- يساعد في تحديد موقع الشريان النازف ويسمح بحقن مواد تسد الوعاء (embolization) لوقف النزيف.
-
اختبارات إضافية لإصابات الجهاز البولي المصاحبة:
- تصوير الإحليل بالصبغة الراجع (Retrograde Urethrogram - RUG): يستخدم لتشخيص تمزق الإحليل.
- تصوير المثانة بالصبغة (Cystogram): لتشخيص تمزق المثانة.
يؤكد الأستاذ الدكتور محمد هطيف على أن التشخيص الدقيق هو حجر الزاوية للعلاج الناجح. بفضل خبرته الواسعة واستخدامه لأحدث التقنيات التشخيصية، يتمكن من وضع خطة علاجية مخصصة لكل مريض، مع الأخذ في الاعتبار جميع جوانب الإصابة.
خيارات العلاج الشاملة لكسور الحوض: من التحفظي إلى الجراحي
تعتمد خطة علاج كسور الحوض على عدة عوامل، بما في ذلك نوع الكسر، مدى استقراره، وجود إصابات مصاحبة، والحالة الصحية العامة للمريض. يقدم الأستاذ الدكتور محمد هطيف نهجًا علاجيًا متكاملًا يجمع بين الخبرة السريرية المتقدمة واستخدام أحدث التقنيات لضمان أفضل فرصة للتعافي الكامل.
1. الإدارة الأولية والطوارئ (Initial and Emergency Management):
في الحالات الحادة، تكون الأولوية القصوى هي استقرار المريض والتعامل مع أي نزيف مهدد للحياة.
*
بروتوكول ATLS:
تقييم ودعم المسالك الهوائية والتنفس والدورة الدموية.
*
استقرار الحوض المؤقت:
يتم استخدام أحزمة الحوض (pelvic binders) أو ملاءات اللف (sheet wrapping) لضغط الحوض وتقليل حجم النزيف وتثبيت الكسر مؤقتًا.
*
إدارة النزيف:
نقل الدم، استخدام محاليل وريدية، وفي الحالات الشديدة، قد يتطلب الأمر تصوير الأوعية الدموية مع انسداد الشرايين (Angioembolization) أو تثبيت خارجي سريع للحوض.
2. العلاج التحفظي (Non-Surgical Treatment):
يناسب هذا الخيار الكسور المستقرة، أو كسور الإجهاد، أو كسور الحوض منخفضة الطاقة لدى كبار السن.
*
الراحة في الفراش:
قد تكون ضرورية في البداية لتقليل الألم ومنع تفاقم الكسر.
*
مسكنات الألم:
للسيطرة على الألم.
*
العلاج الطبيعي:
تمارين مبكرة للقدمين والكاحلين للوقاية من التخثر الوريدي العميق.
*
المشي باستخدام وسائل مساعدة:
مثل العكازات أو المشاية، مع تحميل وزن جزئي أو عدم تحميل وزن على الطرف المصاب، حسب تعليمات الطبيب.
*
مراقبة دقيقة:
للمتابعة للتأكد من عدم حدوث إزاحة إضافية للكسر.
3. العلاج الجراحي (Surgical Treatment):
يُعد العلاج الجراحي الخيار الأمثل لمعظم كسور الحوض غير المستقرة، أو كسور الحوض التي تسبب إزاحة كبيرة، أو تلك التي تضغط على الأعصاب أو الأوعية الدموية. يمتلك
الأستاذ الدكتور محمد هطيف
خبرة استثنائية في إجراء هذه الجراحات المعقدة، مستخدمًا تقنيات متطورة.
مؤشرات الجراحة:
* كسور الحوض غير المستقرة (مثل APC II, APC III, VS, LC III).
* وجود إزاحة كبيرة للكسر.
* كسور المفاصل العجزية الحرقفية أو الارتفاق العاني التي تسبب عدم استقرار.
* الكسور المفتوحة (open fractures).
* وجود إصابات عصبية أو وعائية مصاحبة تتطلب تدخلًا جراحيًا.
* النزيف الذي لا يمكن السيطرة عليه بالطرق التحفظية.
أنواع الإجراءات الجراحية:
*
التثبيت الخارجي (External Fixation):
* يتم استخدام دبابيس معدنية تُثبت في العظام (مثل الحرقفة) وتُربط بقضيب خارجي.
* يمكن استخدامها كعلاج مؤقت لتثبيت الحوض وتقليل النزيف في الحالات الطارئة، أو كعلاج نهائي لبعض الكسور.
*
يستخدم الدكتور هطيف هذه التقنية بكفاءة عالية لإنقاذ حياة المرضى وتثبيت الحوض بشكل سريع وفعال.
*
الرد المفتوح والتثبيت الداخلي (Open Reduction Internal Fixation - ORIF):
* يتضمن هذا الإجراء فتح جراحي للوصول إلى الكسر، رد الشظايا العظمية إلى مكانها التشريحي الصحيح، ثم تثبيتها باستخدام ألواح معدنية ومسامير (plates and screws).
*
كسور الارتفاق العاني (APC II, APC III):
غالبًا ما تتطلب تثبيتًا داخليًا باستخدام لوح معدني ومسامير عبر الارتفاق العاني لتحقيق الاستقرار.
*
كسور المفاصل العجزية الحرقفية والعجز:
يمكن تثبيتها بمسامير عبر الجلد (percutaneous screws) موجهة بدقة باستخدام الأشعة السينية في غرفة العمليات، أو باستخدام ألواح ومسامير في الجراحات المفتوحة.
*
كسور الحرقفة أو الإسك:
يتم تثبيتها بألواح ومسامير حسب الحاجة.
*
تُجرى هذه العمليات الدقيقة على يد الأستاذ الدكتور محمد هطيف، الذي يتميز بمهارته الجراحية الفائقة وخبرته في استخدام أحدث الأدوات والتقنيات لضمان دقة الرد والتثبيت.
*
الجراحة المجهرية (Microsurgery):
على الرغم من أنها ليست شائعة مباشرة لكسور الحوض، إلا أن تقنيات الجراحة المجهرية قد تُستخدم في إصلاح الأعصاب أو الأوعية الدموية الدقيقة التي قد تتضرر نتيجة الكسر، و
الأستاذ الدكتور محمد هطيف رائد في استخدام هذه التقنيات المتقدمة في جراحاته
.
4. التعامل مع الإصابات المصاحبة:
*
إصابات الجهاز البولي:
إصلاح تمزقات الإحليل أو المثانة جراحيًا.
*
إصابات الأوعية الدموية:
إصلاح الشرايين أو الأوردة المصابة.
*
إصابات الجهاز الهضمي:
إصلاح تمزقات الأمعاء أو المستقيم.
| خيار العلاج | وصف موجز | مؤشرات الاستخدام | مميزات | عيوب / مخاطر |
|---|---|---|---|---|
| العلاج التحفظي | الراحة، مسكنات الألم، العلاج الطبيعي، عدم تحميل الوزن أو تحميل جزئي. | كسور مستقرة، كسور إجهاد، كسور غير نازحة، كبار السن. | تجنب الجراحة، أقل توغلاً. | فترة تعافي أطول، خطر عدم الالتئام أو التئام غير صحيح. |
| التثبيت الخارجي | دبابيس تُثبت في العظم وتُربط بقضبان خارج الجسم. | استقرار أولي للطوارئ، كسور مفتوحة، علاج نهائي لبعض الحالات. | سريع وفعال في الحالات الطارئة، مرونة في التعديل. | خطر العدوى في مواقع الدبابيس، عدم راحة للمريض، قد يكون مؤقتًا. |
| الرد المفتوح والتثبيت الداخلي (ORIF) | فتح جراحي، رد الكسر، تثبيت بألواح ومسامير داخلية. | معظم كسور الحوض غير المستقرة، الكسور النازحة. | استقرار قوي، يسمح بالتعافي المبكر، نتائج وظيفية أفضل. | جراحة كبرى، خطر العدوى، النزيف، إصابة الأعصاب/الأوعية. |
| انسداد الشرايين (Angioembolization) | قسطرة لتحديد الشريان النازف وحقن مادة لسده. | نزيف حوضي شديد لا يمكن السيطرة عليه بالضغط أو التثبيت. | سريع وفعال في وقف النزيف الداخلي. | خطر إصابة الأوعية، إشعاع، تفاعلات مع الصبغة. |
يؤكد الأستاذ الدكتور محمد هطيف على أن كل حالة تُقيّم بشكل فردي، وتُناقش جميع الخيارات مع المريض وأسرته لضمان اتخاذ القرار الأنسب. هدفه الأسمى هو استعادة وظيفة الحوض، تخفيف الألم، وتحسين جودة حياة المريض.
عملية الرد المفتوح والتثبيت الداخلي (ORIF) لكسر الحوض من النوع APC II
نظرًا لأن كسر APC II يمثل تحديًا شائعًا يتطلب غالبًا التدخل الجراحي، سنقدم هنا نظرة مفصلة على الإجراء الجراحي المتبع، مع تسليط الضوء على دقة ومهارة الأستاذ الدكتور محمد هطيف في تنفيذ هذه العمليات. يهدف هذا الإجراء إلى استعادة استقرار الارتفاق العاني والمفاصل العجزية الحرقفية لتمكين الشفاء والتعافي الوظيفي.
1. التحضير قبل الجراحة:
*
تقييم شامل:
مراجعة جميع صور الأشعة (X-ray, CT Scan) لتحديد نمط الكسر بدقة وتخطيط المسار الجراحي.
*
فحوصات الدم:
التأكد من مستويات الهيموجلوبين ووظائف التخثر.
*
التوقف عن الأدوية المسببة للنزيف:
مثل الأسبرين أو مميعات الدم، قبل الجراحة بأيام أو أسابيع حسب إرشادات الطبيب.
*
التخدير:
يتم تخدير المريض تخديرًا عامًا.
*
الوقاية من العدوى:
إعطاء مضادات حيوية وريدية قبل بدء الجراحة.
*
وضع المريض:
غالبًا ما يُوضع المريض على ظهره (supine position) لتمكين الوصول إلى الارتفاق العاني. قد يتطلب الأمر تغيير الوضعية إذا كان هناك حاجة لتثبيت خلفي.
*
التصوير بالأشعة السينية داخل العملية (Fluoroscopy):
يتم تجهيز غرفة العمليات بجهاز أشعة سينية متحرك لتوجيه الجراح أثناء العملية والتأكد من صحة الرد والتثبيت.
2. الخطوات الجراحية لكسر APC II (مثال: تثبيت الارتفاق العاني):
-
الوصول الجراحي (Surgical Approach):
- يتم عمل شق جراحي أفقي أو عمودي في أسفل البطن، فوق الارتفاق العاني مباشرة.
- يتم فصل العضلات والأنسجة بعناية للوصول إلى الارتفاق العاني الممزق.
- يحرص الدكتور هطيف على اختيار الشق الجراحي الأقل توغلاً والأكثر فعالية لتقليل المضاعفات وتحسين التعافي.
-
رد الكسر (Fracture Reduction):
- يتم استخدام أدوات خاصة (مثل كلابات تقويم العظام أو حزم شد) لتقريب عظمتي العانة المتباعدتين وإعادة الارتفاق العاني إلى وضعه التشريحي الطبيعي.
- يتم التحقق من دقة الرد بصريًا وباستخدام جهاز الأشعة السينية (Fluoroscopy).
- هذه الخطوة تتطلب دقة متناهية وخبرة كبيرة، وهو ما يتميز به الأستاذ الدكتور محمد هطيف لضمان محاذاة العظام بشكل مثالي.
-
التثبيت الداخلي (Internal Fixation):
- بعد رد الكسر، يتم تثبيت الارتفاق العاني باستخدام لوح معدني (plate) من التيتانيوم أو الفولاذ المقاوم للصدأ، ومسامير.
- يتم وضع اللوح فوق الارتفاق العاني وربطه بعظمتي العانة باستخدام مسامير طويلة تخترق العظمين.
- في بعض الحالات، قد يتم استخدام لوحين أو مسامير إضافية لتعزيز الاستقرار.
- يختار الدكتور هطيف الألواح والمسامير الأنسب لكل حالة، ويستخدم تقنيات التثبيت المتقدمة لضمان استقرار قوي وطويل الأمد.
-
فحص الاستقرار الخلفي (Posterior Stability Check):
- بعد تثبيت الارتفاق العاني، يقوم الجراح بتقييم استقرار المفاصل العجزية الحرقفية والأربطة الخلفية. في كسر APC II، عادة ما تكون الأربطة الخلفية سليمة، ولكن إذا كانت هناك شكوك حول استقرارها، فقد يتطلب الأمر تثبيتًا خلفيًا إضافيًا (مثل مسامير عبر الجلد للمفصل العجزي الحرقفي أو العجز) لضمان الاستقرار الكلي للحوض.
- يُعد هذا الفحص الحيوي جزءًا لا يتجزأ من نهج الدكتور هطيف الشامل لضمان عدم ترك أي نقطة ضعف في استقرار الحوض.
-
إغلاق الجرح:
- بعد التأكد من استقرار الكسر، يتم غسل المنطقة الجراحية جيدًا.
- يتم إغلاق طبقات الأنسجة والعضلات، ثم الجلد باستخدام غرز أو دبابيس جراحية.
- قد يتم ترك أنبوب تصريف مؤقت (drain) لتصريف السوائل الزائدة.
3. الرعاية بعد الجراحة مباشرة:
*
وحدة العناية المركزة (ICU) أو وحدة ما بعد الجراحة:
يتم مراقبة المريض عن كثب للتحكم في الألم، مراقبة العلامات الحيوية، والبحث عن أي علامات للنزيف أو المضاعفات.
*
إدارة الألم:
يتم إعطاء مسكنات قوية للسيطرة على الألم.
*
الوقاية من الجلطات:
إعطاء أدوية مضادة للتخثر (مثل الهيبارين) واستخدام جوارب الضغط أو أجهزة الضغط الهوائي المتقطع.
*
بدء العلاج الطبيعي المبكر:
بمجرد أن يسمح وضع المريض، يبدأ العلاج الطبيعي بتمرينات بسيطة لتقوية الأطراف السفلية وتحسين الدورة الدموية.
يُعد التدخل الجراحي لكسور الحوض عملية معقدة تتطلب فريقًا طبيًا متخصصًا وجراحًا ذا خبرة عالية. بفضل براعته الجراحية واستخدامه لأحدث التقنيات، يضمن الأستاذ الدكتور محمد هطيف أن يتمتع مرضاه بأفضل فرصة للتعافي وتحقيق أقصى قدر من الوظيفة.
دليل إعادة التأهيل الشامل بعد كسر الحوض: استعادة الحركة والحياة
إعادة التأهيل بعد كسر الحوض لا تقل أهمية عن الجراحة نفسها. إنها عملية طويلة الأمد تتطلب صبرًا، التزامًا، وتوجيهًا متخصصًا. يضع الأستاذ الدكتور محمد هطيف برنامجًا لإعادة التأهيل يتناسب مع كل مريض، بالتعاون مع فريق من أخصائيي العلاج الطبيعي، لضمان استعادة القوة، الحركة، والوظيفة بأمان وفعالية.
أهداف إعادة التأهيل:
* تخفيف الألم والتورم.
* استعادة نطاق حركة المفاصل.
* تقوية العضلات المحيطة بالحوض والأطراف السفلية.
* تحسين التوازن والتنسيق.
* استعادة القدرة على المشي والأنشطة اليومية.
* العودة إلى الأنشطة الترفيهية والرياضية (عند الاقتضاء).
مراحل إعادة التأهيل:
المرحلة الأولى: ما بعد الجراحة مباشرة (أيام إلى أسابيع قليلة)
*
الراحة في الفراش:
قد يُطلب منك الراحة في الفراش لفترة قصيرة، ولكن الحركة المبكرة مهمة لمنع المضاعفات.
*
إدارة الألم:
استمرار في تناول مسكنات الألم حسب توجيهات الدكتور هطيف.
*
الوقاية من الجلطات:
الاستمرار في استخدام أدوية السيولة وجوارب الضغط.
*
تمارين خفيفة في السرير:
* تمارين الكاحل والقدم (تحريك القدم لأعلى ولأسفل، ودوران الكاحل) لتحسين الدورة الدموية والوقاية من الجلطات.
* شد عضلات الأرداف والفخذين بلطف (isometric exercises) دون تحريك المفاصل، إذا سمح الطبيب بذلك.
*
الجلوس المبكر:
بمجرد أن يسمح الطبيب، سيتم مساعدتك على الجلوس على حافة السرير والنهوض ببطء لتعويد الجسم على وضعية الوقوف.
*
عدم تحميل الوزن (Non-Weight Bearing - NWB) أو تحميل جزئي للوزن (Partial Weight Bearing - PWB):
سيقوم الدكتور هطيف بتحديد متى يمكنك البدء بتحميل الوزن على الساق المصابة. غالبًا ما يكون ذلك غير مسموح به تمامًا في البداية للحفاظ على استقرار الكسر.
المرحلة الثانية: التحميل التدريجي للوزن والحركة المبكرة (أسابيع إلى أشهر)
*
العلاج الطبيعي المكثف:
يبدأ العلاج الطبيعي المنتظم بعد الخروج من المستشفى.
*
تمارين نطاق الحركة (Range of Motion - ROM):
لجميع المفاصل المحيطة (الورك، الركبة، الكاحل) لمرونة المفاصل.
*
تمارين التقوية:
* تقوية عضلات الحوض (الورك والمؤخرة)، الفخذين، وأسفل الظهر.
* تمارين المقاومة الخفيفة باستخدام الأشرطة المرنة أو أوزان خفيفة.
*
يركز أخصائيو العلاج الطبيعي، بتوجيه من الدكتور هطيف، على استهداف العضلات الأساسية التي تدعم الحوض والعمود الفقري.
*
التحميل التدريجي للوزن:
بتوجيه من الطبيب والمعالج، تبدأ بزيادة الوزن الذي تحمله على الساق المصابة تدريجيًا، باستخدام العكازات أو المشاية، ثم العصا، حتى تتمكن من المشي بدون مساعدة.
*
تمارين التوازن:
لتحسين التنسيق ومنع السقوط.
المرحلة الثالثة: استعادة القوة والوظيفة الكاملة (عدة أشهر إلى سنة أو أكثر)
*
تمارين التقوية المتقدمة:
لزيادة قوة العضلات وتحملها.
*
العودة إلى الأنشطة الوظيفية:
* المشي لمسافات أطول، صعود ونزول الدرج.
* القيام بالمهام المنزلية والمهنية.
*
التمارين الخاصة بالرياضة:
إذا كان المريض رياضيًا، يتم وضع برنامج تدريبي متخصص للعودة التدريجية إلى الرياضة.
*
تغيير نمط الحياة:
قد تتطلب بعض الحالات تغييرات دائمة في الأنشطة لتجنب الضغط الزائد على الحوض.
اعتبارات مهمة خلال إعادة التأهيل:
*
الصبر والالتزام:
التعافي من كسر الحوض يستغرق وقتًا طويلاً. من الضروري الالتزام بالبرنامج العلاجي.
*
الاستماع إلى جسدك:
تجنب الأنشطة التي تسبب ألمًا حادًا.
*
التواصل المستمر:
إبلاغ الدكتور هطيف وأخصائي العلاج الطبيعي بأي ألم أو أعراض جديدة.
*
التغذية السليمة:
لدعم عملية التئام العظام.
*
الدعم النفسي:
قد تكون عملية التعافي مرهقة عاطفيًا، والدعم من العائلة والأصدقاء مهم جدًا.
يؤكد الأستاذ الدكتور محمد هطيف على أن برنامج إعادة التأهيل يجب أن يكون مصممًا بشكل فردي، ويعتمد على تقدم المريض وحالته الصحية. إشرافه المباشر يضمن أن كل مريض يحصل على أفضل رعاية ممكنة خلال هذه المرحلة الحاسمة من التعافي.
قصص نجاح المرضى برعاية الأستاذ الدكتور محمد هطيف
تتجلى براعة الأستاذ الدكتور محمد هطيف ليس فقط في مهاراته الجراحية المتقدمة، بل أيضًا في النتائج الإيجابية التي يحققها مرضاه. هذه القصص ليست مجرد حكايات، بل هي شهادات حية على التزامه بالتميز والصدق الطبي، وعلى قدرته على استعادة الأمل والحركة لمرضاه.
قصة نجاح 1: السيد أحمد - عودة إلى الحياة النشطة بعد كسر APC II
تعرض السيد أحمد (45 عامًا) لحادث سير مروع أدى إلى إصابته بكسر معقد من النوع APC II في الحوض، مصحوبًا بتمزق كامل في الارتفاق العاني وعدم استقرار كبير. وصل أحمد إلى عيادة الأستاذ الدكتور محمد هطيف وهو يعاني من ألم مبرح وعدم القدرة على الحركة، بالإضافة إلى مخاوف حقيقية بشأن مستقبله الوظيفي كمهندس.
بعد تقييم شامل باستخدام الأشعة السينية والتصوير المقطعي ثلاثي الأبعاد، أوصى الدكتور هطيف بالرد المفتوح والتثبيت الداخلي للارتفاق العاني. شرح الدكتور هطيف لأحمد وعائلته تفاصيل الإجراء، والمخاطر المحتملة، وخطة التعافي المتوقعة بوضوح وصدق طبي كامل.
أجرى الدكتور هطيف الجراحة بدقة متناهية، مستخدمًا لوحًا معدنيًا ومسامير لتثبيت الارتفاق العاني واستعادة استقرار الحوض. بعد الجراحة، خضع أحمد لبرنامج إعادة تأهيل مكثف تحت إشراف الدكتور هطيف وفريق العلاج الطبيعي.
اليوم، بعد مرور عام على الجراحة، عاد السيد أحمد إلى عمله بكامل طاقته، ويمارس حياته بشكل طبيعي تمامًا، بل واستعاد شغفه بممارسة رياضة المشي لمسافات طويلة. يقول أحمد: "لقد كان الأستاذ الدكتور محمد هطيف هو من أعاد لي حياتي. لم يكن مجرد جراح، بل كان داعمًا حقيقيًا لي ولكل عائلتي. خبرته ومهارته لا مثيل لهما."
قصة نجاح 2: السيدة فاطمة - الشفاء من كسر العجز بسبب هشاشة العظام
كانت السيدة فاطمة (72 عامًا) تعاني من هشاشة عظام شديدة، وتعرضت لسقوط بسيط في المنزل أدى إلى كسر في العجز، مما سبب لها ألمًا مزمنًا في أسفل الظهر وصعوبة بالغة في المشي. حاول الأطباء الآخرون علاجها تحفظيًا لعدة أسابيع دون جدوى، حتى تدهورت حالتها النفسية والجسدية.
أحضرها أبناؤها إلى الأستاذ الدكتور محمد هطيف، المعروف بخبرته في التعامل مع كسور العمود الفقري والحوض، خاصة في حالات كبار السن. بعد فحص دقيق باستخدام التصوير بالرنين المغناطيسي لتقييم الكسر وحالة الأنسجة الرخوة، قرر الدكتور هطيف أن السيدة فاطمة بحاجة إلى إجراء تثبيت طفيف التوغل للعجز (Sacroplasty) لتقليل الألم وتحسين استقرار العظم.
باستخدام أحدث التقنيات وأقل التدخلات الجراحية الممكنة، أجرى الدكتور هطيف العملية بنجاح. بعد يومين فقط من الجراحة، شعرت السيدة فاطمة بتحسن كبير في الألم، وبدأت في المشي بمساعدة.
وبعد بضعة أشهر من العلاج الطبيعي الموجه، استعادت السيدة فاطمة قدرتها على الحركة المستقلة، وعادت للقيام بأنشطتها اليومية دون ألم. تعبر فاطمة قائلة: "لقد كنت يائسة، لكن الدكتور هطيف أنقذني. بفضل الله ثم خبرته، أستطيع الآن اللعب مع أحفادي دون أن أشعر بالألم."
الأستاذ الدكتور محمد هطيف يؤكد أن كل قصة نجاح هي دليل على التفاني في تقديم أفضل رعاية ممكنة، وعلى أهمية التشخيص الدقيق والعلاج المتقن.
الأسئلة الشائعة حول كسور الحوض (FAQ)
نقدم هنا إجابات على بعض الأسئلة الأكثر شيوعًا التي يطرحها المرضى وعائلاتهم حول كسور الحوض، والتي يجيب عنها الأستاذ الدكتور محمد هطيف بخبرته الواسعة:
1. ما هي المدة التي يستغرقها التئام كسر الحوض؟
تعتمد مدة الالتئام على نوع الكسر، شدته، وعمر المريض وصحته العامة. بشكل عام، تبدأ العظام في الالتئام في غضون 6-12 أسبوعًا، ولكن التعافي الكامل لاستعادة القوة والوظيفة قد يستغرق من 6 أشهر إلى سنة أو أكثر، خاصة في الكسور المعقدة.
يؤكد الأستاذ الدكتور محمد هطيف على أن الالتزام ببرنامج إعادة التأهيل أمر حاسم لتسريع عملية الشفاء وتحقيق أفضل النتائج.
2. هل سأحتاج دائمًا إلى الجراحة لكسر الحوض؟
ليس بالضرورة. كسور الحوض المستقرة أو كسور الإجهاد البسيطة غالبًا ما تُعالج بشكل تحفظي (بالراحة ومسكنات الألم والعلاج الطبيعي). ومع ذلك، فإن معظم كسور الحوض غير المستقرة أو تلك التي تسبب إزاحة كبيرة تتطلب تدخلاً جراحيًا لتحقيق الاستقرار وتجنب المضاعفات طويلة الأمد.
الأستاذ الدكتور محمد هطيف سيقوم بتقييم حالتك بدقة ويناقش معك أفضل خيارات العلاج المتاحة.
3. ما هي المضاعفات المحتملة لكسور الحوض؟
تشمل المضاعفات المحتملة النزيف الشديد (الذي قد يهدد الحياة)، إصابات الأعضاء الداخلية (المثانة، الإحليل، الأمعاء)، إصابات الأعصاب، العدوى (خاصة في الكسور المفتوحة أو بعد الجراحة)، التخثر الوريدي العميق، الانسداد الرئوي، عدم الالتئام أو الالتئام غير الصحيح، الألم المزمن، والعجز الوظيفي.
بفضل خبرته التي تتجاوز العقدين، يتمتع الدكتور هطيف بقدرة عالية على التعرف على هذه المضاعفات والتعامل معها بفعالية.
4. هل يمكنني المشي بعد جراحة كسر الحوض مباشرة؟
في معظم الحالات، لا يُسمح بتحميل الوزن على الحوض مباشرة بعد الجراحة، خاصة في الأسابيع الأولى. سيقوم الجراح بتحديد متى يمكنك البدء بتحميل الوزن تدريجيًا، وغالبًا ما يكون ذلك بتوجيه من أخصائي العلاج الطبيعي وباستخدام وسائل مساعدة مثل العكازات أو المشاية.
يُشدد الأستاذ الدكتور محمد هطيف على أهمية اتباع تعليماته بدقة لتجنب إتلاف عملية الشفاء.
5. هل يمكن أن تؤثر كسور الحوض على الخصوبة أو الوظيفة الجنسية؟
في بعض الحالات النادرة، خاصة مع الكسور الشديدة أو تلك التي تسبب إصابات عصبية أو وعائية في منطقة الحوض، قد يكون هناك تأثير على الوظيفة الجنسية أو الخصوبة. من المهم مناقشة هذه المخاوف مع طبيبك.
يُقدم الدكتور هطيف استشارة شاملة لتقييم هذه المخاطر المحتملة ويقدم الإرشاد والدعم اللازمين.
6. ما الفرق بين كسر الحوض المستقر وغير المستقر؟
*
الكسر المستقر:
هو الكسر الذي لا يزال فيه الحوض قادرًا على تحمل الوزن جزئيًا أو كليًا، ولا توجد به إزاحة كبيرة أو تمزق في الأربطة الأساسية التي تحافظ على استقراره.
*
الكسر غير المستقر:
هو الكسر الذي يفقد فيه الحوض قدرته على تحمل الوزن، وتكون هناك إزاحة كبيرة للعظام أو تمزق في الأربطة الرئيسية، مما يجعله عرضة للمزيد من الإزاحة والنزيف والإصابات.
يعتبر الأستاذ الدكتور محمد هطيف خبيرًا في تحديد درجة استقرار الكسر وتحديد ما إذا كان يتطلب تدخلًا جراحيًا أم لا.
7. هل ستتم إزالة الألواح والمسامير بعد شفاء الكسر؟
في كثير من الحالات، تُترك الألواح والمسامير المزروعة بشكل دائم. ومع ذلك، قد يوصي الدكتور هطيف بإزالتها إذا كانت تسبب ألمًا، أو عدوى، أو في حالات معينة قد تطلب ذلك الحالة السريرية للمريض. سيناقش هذا القرار معك بناءً على حالتك الفردية.
8. ما هو دور العلاج الطبيعي في التعافي؟
العلاج الطبيعي حيوي لعملية التعافي. فهو يساعد على تقليل الألم والتورم، استعادة نطاق حركة المفاصل، تقوية العضلات المحيطة بالحوض والساقين، وتحسين التوازن والتنسيق.
يحرص الأستاذ الدكتور محمد هطيف على التنسيق الوثيق مع أخصائيي العلاج الطبيعي لضمان أفضل برنامج تأهيلي لكل مريض.
9. متى يمكنني العودة إلى العمل أو ممارسة الرياضة بعد كسر الحوض؟
تعتمد العودة إلى العمل أو ممارسة الرياضة على شدة الكسر، نوع العمل/الرياضة، ومدى تقدمك في إعادة التأهيل. قد يتمكن بعض الأشخاص من العودة إلى العمل المكتبي الخفيف في غضون بضعة أشهر، بينما قد يستغرق الأمر سنة أو أكثر للعودة إلى الأعمال التي تتطلب جهدًا بدنيًا أو الرياضات عالية التأثير.
سيقدم لك الأستاذ الدكتور محمد هطيف إرشادات فردية بناءً على تعافيك وحالة الكسر.
10. هل يمكن الوقاية من كسور الحوض؟
لا يمكن الوقاية من جميع كسور الحوض، خاصة تلك الناتجة عن حوادث عالية الطاقة. ومع ذلك، يمكن تقليل المخاطر عن طريق: القيادة الآمنة، ارتداء أحزمة الأمان، اتخاذ احتياطات السلامة في مكان العمل، ومعالجة هشاشة العظام (خاصة لكبار السن) عن طريق تناول مكملات الكالسيوم وفيتامين د، وممارسة التمارين الرياضية المناسبة، واتخاذ احتياطات لمنع السقوط في المنزل.
نتمنى أن يكون هذا الدليل الشامل قد قدم لكم معلومات قيمة ومفصلة حول كسور الحوض. تذكروا دائمًا أن العناية الطبية المتخصصة من قبل أطباء ذوي خبرة مثل الأستاذ الدكتور محمد هطيف هي مفتاح الشفاء والتعافي الناجح. إذا كنتم تعانون من أي أعراض تتعلق بكسور الحوض، فلا تترددوا في طلب المشورة الطبية الفورية.
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات الكسور المعقدة وإنقاذ الأطراف.. نلتزم بإعادتك لحياة خالية من الألم وعظام قوية وملتئمة.
مواضيع أخرى قد تهمك