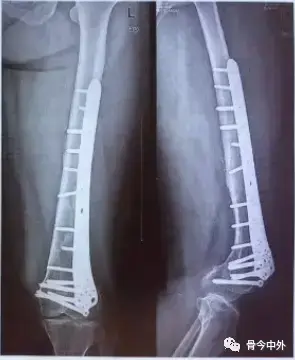
علاج كسور هضبه الظنبوب: دليلك الشامل للتعافي
الخلاصة الطبية
إليك أهم المعلومات الطبية التي يجب أن تعرفها حول علاج كسور هضبه الظنبوب: دليلك الشامل للتعافي، اكتشف: علاج كسور هضبة الظنبوب.. دليل التعافي! هذه الكسور هي إصابات خطيرة بالجزء العلوي من عظم الساق عند الركبة، ناتجة عن صدمات قوية. تتطلب تشخيصًا دقيقًا عبر الفحص السريري والتصوير الشعاعي، وغالبًا علاجًا جراحيًا لاستعادة استقرار المفصل ووظيفته. يهدف العلاج إلى منع المضاعفات وضمان تعافٍ كامل واستعادة الحركة الطبيعية للمريض.
علاج كسور هضبة الظنبوب: دليلك الشامل للتعافي
كسور هضبة الظنبوب هي إصابات خطيرة ومعقدة تصيب الجزء العلوي من عظم الساق (الظنبوب) عند مفصل الركبة. تتميز هذه الكسور بتأثيرها المباشر على سطح المفصل، مما يجعلها تحديًا علاجيًا يتطلب خبرة ودقة عاليتين لضمان استعادة وظيفة الركبة وتجنب المضاعفات طويلة الأمد مثل خشونة المفصل. تُعد هذه الإصابات شائعة بين الفئات العمرية النشطة نتيجة للصدمات عالية الطاقة مثل حوادث المرور والسقوط من ارتفاع، كما يمكن أن تحدث لدى كبار السن نتيجة صدمات خفيفة في وجود هشاشة العظام.
إن التعامل مع كسور هضبة الظنبوب يتطلب مقاربة شاملة تبدأ من التشخيص الدقيق مرورًا باختيار خطة العلاج المثلى، سواء كانت تحفظية أو جراحية، ووصولًا إلى برنامج تأهيلي مكثف. في اليمن، يعتبر الأستاذ الدكتور محمد هطيف ، أستاذ جراحة العظام والعمود الفقري والمفاصل والكتف في جامعة صنعاء، المرجع الأول والأكثر خبرة في هذا المجال. بفضل خبرته التي تتجاوز 20 عامًا، وتفانيه في استخدام أحدث التقنيات مثل الجراحة المجهرية (Microsurgery) ، و تنظير المفاصل بتقنية 4K (Arthroscopy 4K) ، و جراحة استبدال المفاصل (Arthroplasty) ، يقدم الدكتور هطيف رعاية فائقة الجودة لمرضاه، ويشتهر بأمانته الطبية وحرصه على تحقيق أفضل النتائج الممكنة. هذا الدليل الشامل سيوضح كل ما تحتاج معرفته عن كسور هضبة الظنبوب، مع تسليط الضوء على المقاربة العلاجية المتميزة للدكتور محمد هطيف.
تشريح مفصل الركبة وهضبة الظنبوب: مفتاح فهم الإصابة
لفهم طبيعة كسور هضبة الظنبوب ومدى خطورتها، من الضروري الإلمام بالتشريح المعقد لمفصل الركبة. يُعد مفصل الركبة أكبر مفصل في جسم الإنسان ويتحمل وزنًا كبيرًا، وهو مسؤول عن حركات الثني والمد الأساسية، بالإضافة إلى درجة محدودة من الدوران.
-
العظام المكونة للمفصل:
- عظم الفخذ (Femur): الجزء السفلي منه ينتهي بلقمتين (medial and lateral condyles) تشكلان السطح المفصلي العلوي للركبة.
- عظم الظنبوب (Tibia): هو العظم الأكبر في الساق، والجزء العلوي منه يسمى هضبة الظنبوب (Tibial Plateau) . هذه الهضبة هي السطح المفصلي السفلي الذي يستقبل لقمتي عظم الفخذ. تُعد هضبة الظنبوب ذات بنية معقدة، حيث تتكون من لقمتين، داخلية (medial) وخارجية (lateral)، تفصل بينهما نتوءات تسمى الشوك الظنبوبي (tibial spines). السطح المفصلي لهضبة الظنبوب ليس مستويًا تمامًا، بل يحتوي على انخفاضات لاستيعاب لقمتي الفخذ، وهو مغطى بالغضروف المفصلي الناعم الذي يقلل الاحتكاك ويسهل الحركة.
- الرضفة (Patella): العظم المسطح الذي يقع أمام مفصل الركبة ويساعد في قوة المد.
-
الأنسجة الرخوة الداعمة:
- الغضاريف الهلالية (Menisci): قرصان غضروفيان (داخلي وخارجي) على شكل حرف C يقعان بين لقمتي الفخذ وهضبة الظنبوب. تعمل الغضاريف الهلالية كممتص للصدمات وتزيد من توافق الأسطح المفصلية، مما يوزع الأحمال ويقلل الضغط على الغضاريف المفصلية.
- الأربطة (Ligaments): تُوفر الأربطة الاستقرار للمفصل. الأربطة الصليبية (الأمامي والخلفي) تقع داخل المفصل وتمنع الانزلاق الأمامي والخلفي لعظم الظنبوب. الأربطة الجانبية (الداخلي والخارجي) تقع على جانبي المفصل وتمنع الحركة الجانبية المفرطة.
- الكبسولة المفصلية والأوتار والعضلات: تحيط بالمفصل وتوفر حماية إضافية واستقرارًا ديناميكيًا.
عندما يحدث كسر في هضبة الظنبوب، فإنه يؤثر بشكل مباشر على السطح المفصلي الذي يحمل الوزن، وقد يؤدي إلى تلف الغضاريف الهلالية والأربطة والأوعية الدموية والأعصاب المحيطة. هذا التعقيد التشريحي هو ما يجعل هذه الكسور تتطلب تقييمًا دقيقًا وعلاجًا متخصصًا لاستعادة الهندسة الطبيعية للمفصل ووظائفه. إن فهم هذه التفاصيل يبرز أهمية خبرة الجراح، حيث يتعامل الأستاذ الدكتور محمد هطيف مع هذه البنية الدقيقة بأقصى درجات الحرفية لضمان أفضل النتائج.
أسباب وعوامل خطر كسور هضبة الظنبوب
تنشأ كسور هضبة الظنبوب عادةً نتيجة لقوى ضغط أو التواء قوية تؤثر على مفصل الركبة. يمكن تصنيف هذه الأسباب إلى عوامل عالية الطاقة وعوامل منخفضة الطاقة.
-
أسباب عالية الطاقة:
- حوادث المرور (Motor Vehicle Accidents): تُعد حوادث السيارات والدراجات النارية السبب الرئيسي لكسور هضبة الظنبوب المعقدة والشديدة. غالبًا ما تنتج عن اصطدام الركبة بلوحة القيادة أو أجزاء أخرى من المركبة، أو صدمة مباشرة.
- السقوط من ارتفاعات عالية: السقوط من السلالم، المباني، أو حتى السقوط الرياضي يمكن أن يولد قوى كبيرة تسبب الكسر، خاصة إذا كان الهبوط على قدمين مع ثني الركبة.
- الإصابات الرياضية: الرياضات التي تتضمن السرعة والتصادم مثل كرة القدم، التزلج، وكرة السلة يمكن أن تسبب هذه الكسور، خاصة عند الهبوط الخاطئ أو الالتواءات العنيفة.
- الصدمات المباشرة عالية القوة: مثل التعرض لضربة مباشرة قوية على جانب الركبة.
-
أسباب منخفضة الطاقة:
- هشاشة العظام (Osteoporosis): لدى كبار السن، قد تؤدي السقوطات البسيطة أو حتى الالتواءات الخفيفة إلى كسر في هضبة الظنبوب بسبب ضعف بنية العظم. هذه الكسور غالبًا ما تكون من النوع الانضغاطي.
- الرضوض الطفيفة: قد تحدث في سياق أنشطة يومية عادية، خاصة في وجود حالات صحية أخرى تضعف العظام.
-
عوامل الخطر التي تزيد من احتمالية الإصابة:
- العمر: كبار السن أكثر عرضة للكسور بسبب هشاشة العظام.
- الأنشطة الرياضية عالية المخاطر: المشاركة في الرياضات التنافسية أو التي تتضمن احتكاكًا عاليًا.
- بعض المهن: مثل عمال البناء أو الأفراد العسكريين الذين يتعرضون لمخاطر السقوط أو الصدمات.
- الحالات الطبية: مثل نقص فيتامين D، بعض الأمراض المزمنة التي تؤثر على كثافة العظام، أو استخدام بعض الأدوية.
- التغذية غير السليمة ونمط الحياة: نقص الكالسيوم أو عدم ممارسة الرياضة بانتظام يمكن أن يضعف العظام.
إن تحديد السبب وعوامل الخطر يساعد الأستاذ الدكتور محمد هطيف في تقييم مدى تعقيد الإصابة ووضع خطة علاجية مخصصة، مع الأخذ في الاعتبار الصحة العامة للمريض ونمط حياته.
أنواع وتصنيف كسور هضبة الظنبوب (تصنيف Schatzker)
تُعد كسور هضبة الظنبوب متنوعة جدًا في نمطها وشدتها، ويعتمد اختيار العلاج الصحيح على فهم دقيق لتصنيف الكسر. يُعد تصنيف Schatzker هو الأكثر شيوعًا واستخدامًا عالميًا لتحديد نوع الكسر وشدته وتوجيه القرار العلاجي. يقسم هذا التصنيف الكسور إلى ستة أنواع رئيسية بناءً على موقع الكسر واتجاهه ومدى تفتت العظم:
-
النوع الأول (Schatzker Type I):
- الوصف: كسر إسفيني ناتج عن فصل اللقمة الجانبية (Lateral Tibial Condyle) دون انضغاط. غالبًا ما ينتج عن قوى قوية توجه إلى الخارج مع انحراف الركبة للداخل (valgus stress).
- المميزات: كسر بسيط نسبيًا، عادة ما يكون مستقرًا.
- العلاج: غالبًا ما يكون تحفظيًا إذا كان التزحلق قليلًا، أو جراحيًا بتثبيت بمسامير.
-
النوع الثاني (Schatzker Type II):
- الوصف: كسر إسفيني مع انضغاط في اللقمة الجانبية. وهو مزيج من النوع الأول مع انخفاض في السطح المفصلي.
- المميزات: أكثر تعقيدًا من النوع الأول، ويشمل تلفًا للغضروف.
- العلاج: غالبًا ما يتطلب جراحة لرفع السطح المفصلي وتثبيته.
-
النوع الثالث (Schatzker Type III):
- الوصف: كسر انضغاطي بحت (Pure Depression) للقمة الجانبية، دون وجود كسر إسفيني. يحدث بسبب قوى عمودية تضغط على السطح المفصلي.
- المميزات: قد يكون السطح المفصلي منخفضًا بشكل كبير.
- العلاج: يتطلب جراحة لرفع السطح المفصلي ودعمه.
-
النوع الرابع (Schatzker Type IV):
- الوصف: كسر في اللقمة الإنسية (Medial Tibial Condyle). هذا النوع أقل شيوعًا ولكنه عادة ما يكون أكثر خطورة.
- المميزات: غالبًا ما يرتبط بتلف الأنسجة الرخوة والأوعية الدموية والأعصاب بسبب القوى العالية اللازمة لإحداثه.
- العلاج: دائمًا جراحي ويتطلب دقة عالية.
-
النوع الخامس (Schatzker Type V):
- الوصف: كسر ثنائي اللقمتين (Bicondylar Fracture)، حيث تتأثر كلتا اللقمتين (الجانبية والإنسية) بشكل منفصل. عادةً ما ينشأ من صدمة محورية قوية.
- المميزات: شديد التعقيد، غالبًا ما يرتبط بتلف شديد للأنسجة الرخوة.
- العلاج: جراحي دائمًا، وقد يتطلب نهجين جراحيين (شقين).
-
النوع السادس (Schatzker Type VI):
- الوصف: كسر ثنائي اللقمتين مع فصل بين جزء المفصل (diaphysis) وجزء الساق (metaphysis). يتميز بوجود كسر عرضي أو مائل يمتد إلى ما دون هضبة الظنبوب.
- المميزات: الأكثر تعقيدًا وشدة، غالبًا ما ينتج عن صدمات عالية الطاقة، ويصاحبه تلف واسع للأنسجة الرخوة.
- العلاج: جراحي معقد، قد يتطلب تثبيتًا خارجيًا في البداية لتثبيت الأنسجة الرخوة قبل الجراحة النهائية.
إن التقييم الدقيق لنوع الكسر وتصنيفه هو حجر الزاوية في وضع خطة علاجية فعالة. بفضل خبرته الواسعة، يتميز الأستاذ الدكتور محمد هطيف بقدرته الفائقة على قراءة الصور الشعاعية وتحديد أدق تفاصيل الكسر، مما يمكنه من اختيار التقنية الجراحية الأنسب لكل مريض، مع مراعاة الحالة الفردية لكل كسر.
الجدول 1: تصنيف شاتزكر لكسور هضبة الظنبوب
| نوع كسر شاتزكر (Schatzker Type) | الوصف الرئيسي | المنطقة المتأثرة بشكل أساسي | مدى التعقيد | العلاج المحتمل |
|---|---|---|---|---|
| النوع الأول (I) | كسر إسفيني بسيط في اللقمة الجانبية (Lateral Split) | اللقمة الجانبية | منخفض | تثبيت بمسامير، قد يكون تحفظيًا |
| النوع الثاني (II) | كسر إسفيني مع انضغاط في اللقمة الجانبية | اللقمة الجانبية مع سطح مفصلي منخفض | متوسط | جراحي: رفع السطح، تثبيت بمسامير وصفيحة |
| النوع الثالث (III) | كسر انضغاطي بحت للقمة الجانبية (Pure Depression) | اللقمة الجانبية مع سطح مفصلي منخفض | متوسط | جراحي: رفع السطح، تطعيم عظمي، تثبيت بصفيحة |
| النوع الرابع (IV) | كسر في اللقمة الإنسية (Medial Condyle) | اللقمة الإنسية | عالٍ | جراحي: تثبيت داخلي معقد، غالبًا ما يتطلب حذرًا للأوعية والأعصاب |
| النوع الخامس (V) | كسر ثنائي اللقمتين (Bicondylar) | كلتا اللقمتين | عالٍ جدًا | جراحي: تثبيت داخلي مع صفيحتين أو تثبيت خارجي |
| النوع السادس (VI) | كسر ثنائي اللقمتين مع انفصال عن الجزء السفلي | كلتا اللقمتين بالإضافة إلى كسر في الساق | الأشد تعقيدًا | جراحي: تثبيت داخلي معقد، قد يبدأ بتثبيت خارجي |
أعراض وعلامات كسور هضبة الظنبوب
إن التعرف على أعراض وعلامات كسور هضبة الظنبوب في وقت مبكر أمر بالغ الأهمية لتلقي العلاج المناسب بسرعة. يمكن أن تتراوح هذه الأعراض في شدتها بناءً على نوع الكسر ومدى تضرره.
- الألم الشديد: هو العرض الأكثر شيوعًا ويكون عادةً مفاجئًا ومحددًا حول مفصل الركبة. يزداد الألم عند محاولة تحريك الركبة أو تحميل الوزن عليها.
- التورم والكدمات: يظهر تورم كبير حول الركبة بسبب النزيف داخل المفصل وحول الأنسجة الرخوة. قد تظهر الكدمات بعد فترة قصيرة من الإصابة، وتنتشر أحيانًا إلى أسفل الساق أو القدم.
- تشوه في الركبة: قد تبدو الركبة مشوهة أو غير طبيعية في شكلها، خاصة في حالات الكسور الشديدة أو المتزحلقة. قد يكون هناك اختلاف في طول الساقين.
- عدم القدرة على تحمل الوزن: يصبح من المستحيل أو المؤلم للغاية الوقوف أو المشي على الساق المصابة.
- محدودية حركة المفصل: قد تكون القدرة على ثني أو مد الركبة محدودة بشدة بسبب الألم والتورم، أو بسبب التلف الميكانيكي للمفصل.
- طقطقة أو شعور بالفرقعة (Crepitus): قد يشعر المريض أو يسمع صوت طقطقة عند محاولة تحريك المفصل، وهذا يشير إلى احتكاك العظام المكسورة ببعضها البعض.
-
تلف الأنسجة الرخوة:
- جروح مفتوحة أو بثور: في حالات الكسور المفتوحة أو الشديدة، قد يكون هناك جرح يخترق الجلد ويكشف العظم المكسور، مما يزيد من خطر العدوى.
- متلازمة الحيز (Compartment Syndrome): هذه مضاعفة خطيرة تتمثل في زيادة الضغط داخل حيز عضلي مغلق في الساق، مما يهدد بتلف الأعصاب والأوعية الدموية والعضلات بشكل دائم. تتظاهر بآلام شديدة لا تستجيب للمسكنات، وتورم شديد، وضعف في الإحساس أو الحركة في القدم، وقد تكون بحاجة لتدخل جراحي عاجل (Fasciotomy).
-
تلف عصبي أو وعائي:
- تنميل أو خدر: قد يشعر المريض بتنميل أو خدر في القدم أو الساق بسبب تلف الأعصاب المحيطة.
- برودة أو شحوب في القدم: يشير إلى ضعف في الدورة الدموية بسبب تلف الشرايين، وهي حالة طارئة تتطلب تدخلاً فوريًا.
عند ظهور أي من هذه الأعراض بعد إصابة الركبة، من الضروري طلب الرعاية الطبية الفورية. يقدم الأستاذ الدكتور محمد هطيف تقييمًا سريريًا دقيقًا وشاملًا، مع فحص الأوعية الدموية والأعصاب بدقة، لتحديد مدى الإصابة والتخطيط للعلاج الأمثل في أسرع وقت ممكن.
التشخيص الدقيق لكسور هضبة الظنبوب: خبرة الأستاذ الدكتور محمد هطيف
يعتبر التشخيص الدقيق والمفصل لكسور هضبة الظنبوب حجر الزاوية لأي خطة علاجية ناجحة. بفضل خبرته الطويلة ومعرفته العميقة بالتشريح وعلم الأمراض، يتبع الأستاذ الدكتور محمد هطيف نهجًا منهجيًا وشاملًا للتشخيص، مستخدمًا أحدث التقنيات لضمان أدق النتائج.
1. الفحص السريري الشامل
يبدأ التقييم بفحص سريري دقيق وشامل، حيث يقوم الدكتور هطيف بما يلي:
- جمع التاريخ المرضي: يسأل المريض عن كيفية حدوث الإصابة (آلية الصدمة)، والأعراض التي يشعر بها، وأي أمراض سابقة أو حالية، والأدوية التي يتناولها.
- تقييم الألم والتورم والكدمات: يلاحظ مدى الألم، وحجم التورم، ووجود أي كدمات حول الركبة.
- فحص نطاق حركة الركبة: بحذر شديد، يقوم الدكتور بتقييم قدرة المريض على تحريك الركبة، مع الانتباه لأي طقطقة أو علامات عدم استقرار.
- التحقق من سلامة الأنسجة الرخوة: يفحص وجود أي جروح مفتوحة، بثور، أو علامات تدل على "تقشير الجلد" (degloving)، والتي تشير إلى إصابة شديدة تتطلب عناية خاصة.
- الفحص العصبي الوعائي: هذا الجزء بالغ الأهمية. يقوم الدكتور هطيف بتقييم النبضات في القدم، ولون ودرجة حرارة الجلد، وحساسية الجلد (الإحساس)، وقدرة المريض على تحريك أصابع القدم والكاحل. أي علامات لتلف الأعصاب أو الأوعية الدموية تتطلب تدخلاً عاجلاً.
- البحث عن إصابات مصاحبة: قد تترافق كسور هضبة الظنبوب مع إصابات أخرى في الركبة (مثل تمزقات الأربطة أو الغضاريف الهلالية)، أو في الكاحل، أو العمود الفقري.
2. التصوير الشعاعي (Radiological Imaging)
بعد الفحص السريري، يعتمد التشخيص بشكل كبير على فحوصات التصوير:
-
الأشعة السينية (X-rays):
- تُؤخذ صور متعددة (أمامية خلفية AP، جانبية Lateral، ومائلة Oblique) للركبة.
- تُظهر الأشعة السينية وجود الكسر، وموقعه، ونمطه الأولي (على سبيل المثال، إذا كان هناك كسر إسفيني أو انضغاطي).
- تساعد في تصنيف الكسر وفقًا لتصنيف Schatzker.
- يتمتع الأستاذ الدكتور محمد هطيف بخبرة استثنائية في قراءة وتفسير أدق التفاصيل في صور الأشعة السينية، مما يمكّنه من تقدير شدة الكسر ومدى تضرر السطح المفصلي.
-
التصوير المقطعي المحوسب (CT Scan):
- يُعد التصوير المقطعي المحوسب ضروريًا لجميع كسور هضبة الظنبوب تقريبًا، خاصةً المعقدة منها.
- يوفر صورًا ثلاثية الأبعاد (3D reconstruction) للعظم المكسور، مما يسمح بتقييم دقيق لتفتت الكسر، ومقدار انضغاط السطح المفصلي، وتزحلق الشظايا العظمية.
- يساعد الدكتور هطيف في التخطيط للجراحة بدقة متناهية، بتحديد الزوايا الصحيحة للتثبيت ومواقع الصفائح والمسامير.
-
التصوير بالرنين المغناطيسي (MRI):
- قد يُطلب التصوير بالرنين المغناطيسي لتقييم تلف الأنسجة الرخوة التي لا تظهر في الأشعة السينية أو الأشعة المقطعية.
- يُظهر بوضوح إصابات الأربطة (الصليبية والجانبية)، والغضاريف الهلالية، والغضروف المفصلي، والأوتار، والأوعية الدموية، والأعصاب.
- يكون ذا أهمية خاصة في تحديد مدى إصابة الغضاريف الهلالية، والتي قد تتطلب تدخلًا جراحيًا إضافيًا.
باستخدام هذه الأدوات التشخيصية المتقدمة وتحليلها بخبرة ودقة عالية، يتمكن الأستاذ الدكتور محمد هطيف من تحديد طبيعة الكسر بدقة بالغة، وتقييم أي إصابات مصاحبة، وبالتالي وضع خطة علاجية مخصصة ومثلى لكل مريض، بما يتماشى مع مبدأ الأمانة الطبية لضمان أفضل فرصة للتعافي الكامل.
خيارات علاج كسور هضبة الظنبوب: مقاربة الدكتور محمد هطيف الشاملة
إن اختيار خطة العلاج المناسبة لكسر هضبة الظنبوب يعتمد على عدة عوامل، بما في ذلك نوع الكسر وتصنيفه (وفقًا لـ Schatzker)، مدى تزحلق السطح المفصلي، وجود إصابات مصاحبة، عمر المريض وصحته العامة، ومستوى نشاطه. يقدم الأستاذ الدكتور محمد هطيف مقاربة شاملة للعلاج، تبدأ بالتقييم الدقيق وتوجيه المريض نحو الخيار الأنسب، سواء كان علاجا تحفظيا أو جراحيا.
1. العلاج التحفظي (غير الجراحي)
يُعتبر العلاج التحفظي خيارًا لبعض أنواع كسور هضبة الظنبوب، خاصةً تلك التي لا تتضمن تزحلقًا كبيرًا للسطح المفصلي، أو التي تكون مستقرة، أو في حالات المرضى الذين لا يمكنهم تحمل الجراحة.
-
دواعي الاستخدام:
- كسور Schatzker I و III المستقرة وغير المتزحلقة بشكل كبير (أقل من 2 مم تزحلق).
- المرضى كبار السن جدًا أو الذين يعانون من حالات صحية خطيرة تجعل الجراحة محفوفة بالمخاطر.
- الكسور غير المتضمنة لتلف الأربطة أو الغضاريف الهلالية الذي يؤثر على استقرار المفصل.
-
طرق العلاج التحفظي:
- تجبير الركبة (Casting or Bracing): يُستخدم جبس أو دعامة وظيفية للحفاظ على استقرار الركبة ومنع حركة الكسر، وعادة ما يكون ذلك لمدة 6-12 أسبوعًا.
- عدم تحميل الوزن (Non-Weight Bearing): يُمنع المريض تمامًا من تحميل الوزن على الساق المصابة لفترة تتراوح بين 6-12 أسبوعًا، أو حسب توجيهات الدكتور هطيف. يُستخدم العكازان أو المشاية للمساعدة في التنقل.
- إدارة الألم والالتهاب: وصف مسكنات الألم ومضادات الالتهاب لتقليل الانزعاج.
- العلاج الطبيعي المبكر (Gentle Physical Therapy): بعد فترة قصيرة من الراحة، قد يُسمح بتمارين حركة لطيفة للركبة دون تحميل وزن، لمنع تصلب المفصل.
- المراقبة الدورية: يتم إجراء أشعة سينية بشكل دوري (عادة كل أسبوعين إلى أربعة أسابيع) لمراقبة استقرار الكسر والتئامه.
2. العلاج الجراحي (التدخل الجراحي)
يُعد التدخل الجراحي هو الخيار الأكثر شيوعًا وفعالية للعديد من كسور هضبة الظنبوب، خاصةً تلك التي تتضمن تزحلقًا كبيرًا للسطح المفصلي، أو عدم استقرار، أو تلفًا في الأنسجة الرخوة. يبرز دور الأستاذ الدكتور محمد هطيف كجراح عظام رائد في اليمن من خلال مهارته الفائقة في تنفيذ هذه العمليات المعقدة.
-
دواعي الاستخدام:
- كسور السطح المفصلي المتزحلقة بأكثر من 2-3 مم.
- كسور اللقمتين (Schatzker V و VI) والكسور المفتوحة.
- عدم استقرار المفصل نتيجة لتلف الأربطة أو الغضاريف الهلالية.
- وجود تلف وعائي أو عصبي يتطلب إصلاحًا جراحيًا.
- متلازمة الحيز.
-
أنواع الجراحة (بقيادة الدكتور محمد هطيف):
-
الرد المفتوح والتثبيت الداخلي (Open Reduction and Internal Fixation - ORIF):
- تُعد الطريقة الأكثر شيوعًا. يقوم الدكتور هطيف بإجراء شق جراحي للوصول إلى الكسر، ثم يقوم برد الشظايا العظمية إلى وضعها التشريحي الصحيح.
- يُستخدم الصفائح والمسامير المصنوعة من التيتانيوم لتثبيت العظم المكسور بإحكام، مما يسمح بالالتئام السليم واستعادة استقرار السطح المفصلي.
- في حال وجود انضغاط في السطح المفصلي، قد يتطلب الأمر رفع الجزء المنخفض وتدعيمه باستخدام ترقيع عظمي (bone graft)، والذي يمكن أن يكون ذاتيًا (من المريض نفسه) أو صناعيًا.
- بفضل استخدامه لـ تنظير المفاصل بتقنية 4K (Arthroscopy 4K) ، يمكن للدكتور هطيف تقييم وإصلاح أي تلف في الغضاريف الهلالية أو الأربطة بشكل دقيق خلال نفس الجراحة، مما يقلل من الغزو ويسرع الشفاء.
-
التثبيت الخارجي (External Fixation):
- يُستخدم هذا الخيار في حالات الإصابات الشديدة المصاحبة لتلف واسع في الأنسجة الرخوة أو متلازمة الحيز، أو في حالة الكسور المفتوحة شديدة التلوث.
- يتم تثبيت قضبان معدنية خارجية بالأسياخ أو المسامير التي تمر عبر العظم، ثم يتم توصيلها بإطار خارجي لتثبيت الكسر بشكل مؤقت أو نهائي، مما يسمح بمراقبة الأنسجة الرخوة وعلاجها قبل الجراحة النهائية.
-
التطعيم العظمي (Bone Grafting):
- في بعض الحالات، خاصةً عند وجود فقدان للعظم أو انضغاط شديد، قد يستخدم الدكتور هطيف تطعيمًا عظميًا (من عظم المريض نفسه، أو من متبرع، أو مواد صناعية) لملء الفجوات ودعم السطح المفصلي.
- يُعد هذا جزءًا حاسمًا لضمان استقرار طويل الأمد للمفصل ومنع الانهيار الثانوي.
-
الرد المفتوح والتثبيت الداخلي (Open Reduction and Internal Fixation - ORIF):
إن اتخاذ القرار بشأن العلاج التحفظي أو الجراحي يتم بالتشاور بين المريض و الأستاذ الدكتور محمد هطيف ، مع شرح مفصل للمخاطر والفوائد المتوقعة لكل خيار. يلتزم الدكتور هطيف بالأمانة الطبية ويسعى دائمًا لتقديم العلاج الأكثر فعالية وأمانًا.
الجدول 2: مقارنة بين العلاج التحفظي والجراحي لكسور هضبة الظنبوب
| الميزة/الجانب | العلاج التحفظي (غير الجراحي) | العلاج الجراحي (التدخل الجراحي) |
|---|---|---|
| دواعي الاستخدام | كسور مستقرة، غير متزحلقة (<2-3 مم)، مرضى غير مؤهلين للجراحة | كسور غير مستقرة، متزحلقة (>2-3 مم)، مفتوحة، تلف أربطة/غضاريف |
| الإجراء | جبس/دعامة، عدم تحميل وزن، مسكنات، علاج طبيعي خفيف | رد الشظايا، تثبيت داخلي (صفائح/مسامير)، تطعيم عظمي، تنظير مفاصل |
| مدة عدم تحميل الوزن | 6-12 أسبوعًا أو أكثر | 8-12 أسبوعًا بعد الجراحة |
| مدة التجبير/التثبيت | 6-12 أسبوعًا (جبس أو دعامة) | يعتمد على التثبيت الجراحي، لا يوجد جبس عادة (مسمار أو صفيحة) |
| مخاطر | تصلب المفصل، سوء التئام، عدم استقرار، خشونة مبكرة | عدوى، تلف عصبي/وعائي، عدم التئام، فشل التثبيت، خشونة |
| ميزة رئيسية | تجنب مخاطر الجراحة، أقل توغلًا | استعادة دقيقة للتشريح، استقرار أفضل، نتائج وظيفية أفضل |
| نتيجة وظيفية متوقعة | قد تكون محدودة في بعض الحالات، اعتمادًا على الكسر | جيدة جدًا مع الالتزام بالتأهيل |
| الالتزام بالعلاج الطبيعي | ضروري لمنع التيبس | حيوي لاستعادة القوة ونطاق الحركة |
| مراقبة الدكتور هطيف | متابعة دقيقة بالأشعة السينية | متابعة مكثفة قبل وبعد الجراحة، ضمان الجودة |
التحضير للعملية الجراحية وخطواتها (مقاربة الأستاذ الدكتور محمد هطيف)
عندما يكون العلاج الجراحي هو الخيار الأمثل، يضمن الأستاذ الدكتور محمد هطيف أن يتم التحضير للعملية وتنفيذها بأقصى درجات الدقة والاحترافية، مستخدمًا خبرته الطويلة وأحدث التقنيات لضمان أفضل النتائج لمرضاه.
1. التحضير قبل الجراحة:
-
التقييم الشامل للمريض:
- يتم إجراء فحوصات دم شاملة، تخطيط قلب، وصور أشعة للصدر لتقييم الصحة العامة للمريض والتأكد من ملاءمته للجراحة والتخدير.
- يتم مراجعة التاريخ المرضي للمريض بدقة، بما في ذلك الأدوية التي يتناولها، والحساسية، وأي أمراض مزمنة.
- يتم إعطاء تعليمات واضحة حول الصيام قبل الجراحة وتوقيف بعض الأدوية إذا لزم الأمر.
-
التخطيط الجراحي الدقيق:
- يُعتبر التخطيط الجراحي مرحلة حاسمة. يقوم الدكتور هطيف بدراسة متأنية لصور الأشعة السينية والتصوير المقطعي المحوسب (CT Scan)، وخاصة إعادة البناء ثلاثي الأبعاد (3D reconstruction)، لفهم نمط الكسر بدقة.
- يحدد الدكتور هطيف النهج الجراحي الأنسب، نوع الصفائح والمسامير التي ستُستخدم، ومواقع الشقوق الجراحية لتقليل تلف الأنسجة الرخوة.
- يخطط الدكتور لأي تطعيم عظمي قد يكون ضروريًا لملء الفراغات الناتجة عن الكسر.
-
مناقشة الخطة مع المريض:
- يحرص الدكتور هطيف على شرح الخطة الجراحية بالتفصيل للمريض وذويه، بما في ذلك الإجراءات المتوقعة، والمخاطر المحتملة، ومدة التعافي المتوقعة. يُعد هذا جزءًا من التزامه بالأمانة الطبية وتأكيده على الشفافية التامة.
2. خطوات العملية الجراحية (مثال: الرد المفتوح والتثبيت الداخلي ORIF):
تُجرى العملية عادة تحت التخدير العام أو النصفي (تخدير فوق الجافية)، وتتبع الخطوات التالية:
-
الوضع الجراحي والتعقيم:
- يُوضع المريض في وضع يسمح بالوصول الأمثل للركبة المصابة.
- يتم تعقيم منطقة الجراحة بدقة لمنع العدوى.
- يتم وضع حاجز شرياني (tourniquet) حول الفخذ لتقليل النزيف أثناء الجراحة.
-
إجراء الشق الجراحي (Incision):
- يقوم الدكتور هطيف بإجراء شق جراحي واحد أو أكثر، بناءً على تعقيد الكسر وموقعه، مع مراعاة حماية الأنسجة الرخوة الحيوية.
- تُستخدم خبرة الدكتور الواسعة لضمان أن يكون الشق ذو حجم مناسب يتيح الرؤية الكافية دون أن يكون واسعًا بشكل مفرط.
-
الرد المفتوح (Open Reduction):
- يتم الوصول إلى موقع الكسر ويقوم الدكتور هطيف برد الشظايا العظمية إلى وضعها التشريحي الصحيح، مع استعادة انحناء السطح المفصلي ومحاذاة العظم.
- في حال وجود أجزاء منخفضة أو منضغطة في السطح المفصلي، يتم رفعها بحذر شديد باستخدام أدوات خاصة.
- قد يستخدم تنظير المفاصل بتقنية 4K (Arthroscopy 4K) في هذه المرحلة لتقييم دقة الرد المفصلي وإصلاح أي تلف في الغضاريف الهلالية أو الأربطة بشكل دقيق ومباشر.
-
التطعيم العظمي (Bone Grafting - عند الحاجة):
- إذا كان هناك نقص في العظم أو فراغات تحت السطح المفصلي الذي تم رفعه، يقوم الدكتور هطيف بملء هذه الفراغات بتطعيم عظمي (ذاتي أو صناعي) لتوفير الدعم والاستقرار.
-
التثبيت الداخلي (Internal Fixation):
- يتم تثبيت الشظايا العظمية والسطح المفصلي المردود باستخدام صفائح ومسامير معدنية مصنوعة من التيتانيوم. يتم اختيار حجم ونوع الصفائح والمسامير بعناية فائقة لضمان تثبيت قوي ومستقر.
- يُستخدم التصوير الشعاعي أثناء الجراحة (fluoroscopy) للتأكد من دقة وضع الصفائح والمسامير ومحاذاة العظم.
- خبرة الدكتور هطيف في الجراحة المجهرية (Microsurgery) تضمن أعلى مستويات الدقة في وضع المكونات، خاصة في الحالات المعقدة التي تتطلب حذرًا خاصًا للأوعية والأعصاب.
-
إغلاق الجرح:
- بعد التأكد من استقرار الكسر، يتم غسل الجرح بمحلول ملحي معقم.
- يتم إغلاق الطبقات العضلية والجلدية بعناية، وقد يتم وضع أنبوب تصريف (drain) لمنع تجمع الدم والسوائل.
-
التضميد:
- يتم تضميد الجرح ووضع جبيرة أو دعامة للحفاظ على ثبات الركبة في وضع مريح.
بفضل خبرة الأستاذ الدكتور محمد هطيف التي تمتد لأكثر من عقدين، واستخدامه لأحدث التقنيات مثل Arthroscopy 4K و Microsurgery ، يضمن لمرضاه جراحات آمنة وناجحة تهدف إلى استعادة وظيفة الركبة بأفضل شكل ممكن.
التعافي وإعادة التأهيل بعد كسور هضبة الظنبوب: برنامج الأستاذ الدكتور محمد هطيف
يُعد التعافي وإعادة التأهيل جزءًا لا يتجزأ من عملية علاج كسور هضبة الظنبوب، ولا يقل أهمية عن الجراحة نفسها. يضع الأستاذ الدكتور محمد هطيف برنامجًا تأهيليًا شاملًا ومخصصًا لكل مريض، يهدف إلى استعادة نطاق الحركة الكامل والقوة والوظيفة الطبيعية للركبة، وتقليل مخاطر المضاعفات طويلة الأمد. هذا البرنامج يراقب ويُعدّل بعناية ليتناسب مع تقدم المريض.
المرحلة الأولى: الحماية والتعافي المبكر (من 0 إلى 8-12 أسبوعًا بعد الجراحة)
-
الأهداف الرئيسية:
- حماية الكسر المتئام.
- التحكم في الألم والتورم.
- الحفاظ على نطاق حركة لطيف في الركبة (سلبي أو مساعد).
- منع تصلب المفصل وضمور العضلات.
- تعليم المريض المشي بالعكازات دون تحميل وزن.
-
الرعاية الفورية بعد الجراحة:
- إدارة الألم: يتم وصف مسكنات الألم للتحكم في الانزعاج.
- الراحة ورفع الساق: يُنصح برفع الساق المصابة فوق مستوى القلب لتقليل التورم.
- الضغط والتبريد: استخدام ضمادات ضاغطة وأكياس الثلج للمساعدة في تقليل التورم والكدمات.
- عدم تحميل الوزن: يُمنع المريض تمامًا من تحميل أي وزن على الساق المصابة. يجب استخدام العكازات أو المشاية للتنقل. يحدد الدكتور هطيف هذه الفترة بدقة، والتي غالبًا ما تمتد من 8 إلى 12 أسبوعًا للسماح للعظم بالالتئام.
- جهاز CPM (Continuous Passive Motion): قد يُستخدم هذا الجهاز لتوفير حركة لطيفة ومستمرة للركبة دون مجهود من المريض، مما يساعد في منع تصلب المفصل.
-
تمارين العلاج الطبيعي (بإشراف دقيق من الدكتور هطيف):
- تمارين الكاحل: تحريك الكاحل لأعلى ولأسفل للحفاظ على الدورة الدموية ومنع تكون جلطات الدم.
- تمارين العضلات متساوية القياس (Isometric exercises): شد عضلات الفخذ الأمامية (Quadriceps) والخلفية (Hamstrings) دون تحريك المفصل، للحفاظ على قوتها.
- تمارين نطاق الحركة السلبية/المساعدة: ثني ومد الركبة بلطف بمساعدة معالج طبيعي أو باستخدام الجهاز CPM، ضمن نطاق حركة آمن يحدده الدكتور هطيف.
المرحلة الثانية: استعادة الحركة والقوة (من 8-12 أسبوعًا إلى 4-6 أشهر)
-
الأهداف الرئيسية:
- زيادة نطاق حركة الركبة تدريجيًا.
- البدء بتحميل الوزن الجزئي ثم الكامل.
- زيادة قوة العضلات المحيطة بالركبة.
- تحسين التوازن.
-
تقدم في العلاج الطبيعي:
- تحميل الوزن التدريجي: بعد التأكد من التئام الكسر جيدًا (من خلال الأشعة السينية)، يُسمح للمريض بالبدء بتحميل الوزن جزئيًا على الساق المصابة، باستخدام العكازات في البداية، ثم الانتقال تدريجيًا إلى تحميل الوزن الكامل. يُحدد الدكتور هطيف بدقة متى وكيف يتم هذا التقدم.
- تمارين نطاق الحركة النشطة: زيادة تمارين ثني ومد الركبة بشكل نشط، بهدف استعادة النطاق الكامل.
-
تمارين تقوية العضلات:
- تمارين رفع الساق المستقيمة (Straight leg raises).
- تمارين الانزلاق على الحائط (Wall slides).
- تمارين الجلوس على الكرسي.
- استخدام الأوزان الخفيفة وأشرطة المقاومة لتقوية عضلات الفخذ والساق.
- تمارين التوازن (Proprioception): الوقوف على ساق واحدة، استخدام ألواح التوازن.
المرحلة الثالثة: العودة للأنشطة والرياضة (من 6 أشهر فصاعدًا)
-
الأهداف الرئيسية:
- استعادة القوة والقدرة على التحمل بشكل كامل.
- العودة التدريجية إلى الأنشطة اليومية والرياضية.
- منع الإصابات المستقبلية.
-
تمارين متقدمة:
- تمارين القوة المتقدمة: استخدام آلات الأوزان، تمارين القفز الخفيف.
- تمارين اللياقة البدنية: المشي السريع، ركوب الدراجات الثابتة، السباحة.
- تمارين خاصة بالرياضة (Sport-specific drills): للمرضى الرياضيين، يتم تصميم تمارين تحاكي الحركات المطلوبة في رياضتهم.
- تدريب التحمل: زيادة المسافات والشدة تدريجيًا.
المتابعة طويلة الأمد والمضاعفات المحتملة:
- يُشرف الأستاذ الدكتور محمد هطيف على برنامج التأهيل بشكل وثيق، ويقوم بمتابعات دورية لتقييم التقدم والتأكد من عدم وجود مضاعفات.
-
المضاعفات المحتملة على المدى الطويل:
- خشونة المفصل (Osteoarthritis): نظرًا لتأثير الكسر على السطح المفصلي، هناك خطر متزايد لتطور خشونة المفصل على المدى الطويل. يساعد العلاج الجراحي الدقيق والتأهيل المناسب على تقليل هذا الخطر.
- تصلب المفصل: قد يحدث تصلب في الركبة إذا لم يتم الالتزام ببرنامج العلاج الطبيعي.
- الألم المزمن: قد يعاني بعض المرضى من ألم مزمن، خاصة مع تغييرات الطقس أو النشاط المفرط.
- عدم التئام العظم (Non-union) أو سوء الالتئام (Malunion): في بعض الحالات النادرة، قد لا يلتئم العظم بشكل صحيح أو يلتئم في وضع غير طبيعي، مما قد يتطلب تدخلًا جراحيًا إضافيًا.
- الحاجة لإزالة الصفائح والمسامير: في بعض الحالات، قد يتم إزالة الصفائح والمسامير بعد الالتئام الكامل للكسر، خاصة إذا كانت تسبب تهيجًا أو ألمًا.
بفضل خبرة الأستاذ الدكتور محمد هطيف ونهجه الشامل، يتم توجيه المرضى خلال كل مرحلة من مراحل التعافي، مما يضمن حصولهم على أفضل فرصة ممكنة لاستعادة كامل وظائف ركبهم والعودة إلى حياتهم الطبيعية.
قصص نجاح المرضى مع الأستاذ الدكتور محمد هطيف
لطالما كانت قصص نجاح المرضى هي خير دليل على كفاءة وخبرة الطبيب. في عيادة الأستاذ الدكتور محمد هطيف ، تتوالى شهادات التعافي التي تروي كيف ساعدت مقارباته العلاجية المتطورة وخبرته الممتدة لأكثر من 20 عامًا المرضى على استعادة صحتهم وحياتهم الطبيعية بعد إصابات معقدة في العظام والمفاصل. هنا بعض قصص النجاح التي تبرز التزام الدكتور هطيف بـ الأمانة الطبية وتفانيه في عمله:
قصة 1: استعادة الأمل بعد حادث مروع
"كنت أقود دراجتي النارية عندما تعرضت لحادث تصادم عنيف، نتج عنه كسر معقد جدًا في هضبة الظنبوب من النوع السادس (Schatzker VI). كانت ركبتي مشوهة تمامًا، ولم أستطع تحريكها أو الإحساس بها. أخبرني الأطباء في المستشفى الأول أن حالتي ميؤوس منها وقد أفقد قدرتي على المشي بشكل طبيعي."
"لحسن الحظ، نصحني أهلي بزيارة الأستاذ الدكتور محمد هطيف . بمجرد دخولي عيادته، شعرت بالاطمئنان. قام الدكتور هطيف بفحص دقيق، ثم طلب صور أشعة مقطعية ثلاثية الأبعاد. شرح لي الوضع بوضوح تام، وقدم لي خيارات العلاج بأمانة طبية غير مسبوقة. قررنا إجراء جراحة الرد المفتوح والتثبيت الداخلي باستخدام صفيحتين ومسامير مع تطعيم عظمي."
"كانت الجراحة طويلة ومعقدة، لكن الدكتور هطيف وفريقه أظهروا احترافية عالية. استخدم الدكتور تقنياته المتقدمة، ونجح في إعادة تشكيل ركبتي بشكل مذهل. بعد الجراحة، تلقيت برنامج تأهيل مكثف بإشرافه المباشر. كانت الأسابيع الأولى صعبة، لكن الدكتور هطيف كان دائمًا داعمًا ومحفزًا."
"بعد 10 أشهر، أستطيع الآن المشي دون عكازات، وأمارس حياتي الطبيعية. ما زلت أستمر في العلاج الطبيعي لاستعادة كامل القوة، لكنني عدت إلى عملي وأمارس هواياتي المفضلة. أنا مدين للدكتور هطيف بفضل الله، فقد أنقذ ركبتي وحياتي."
- أحمد علي، 35 عامًا، صنعاء
قصة 2: وداعًا لآلام الركبة المزمنة والعودة للعمل
"كنت أعمل في مجال يتطلب الكثير من الحركة والوقوف، وعندما تعرضت لسقطة بسيطة في المنزل، أصبت بكسر في هضبة الظنبوب من النوع الثاني (Schatzker II). عانيت من ألم شديد وتورم منعني من الحركة، مما أثر على عملي ودخلي. كنت خائفة من الجراحة، ولكن الألم كان لا يطاق."
"زرت الأستاذ الدكتور محمد هطيف بناءً على توصية صديقة. أدهشني مدى تفانيه في الاستماع لمخاوفي وشرح كل تفاصيل حالتي. باستخدام تنظير المفاصل بتقنية 4K ، تمكن الدكتور من رؤية التلف داخل المفصل بدقة، وأوضح لي أن الجراحة ستكون الحل الأمثل لضمان عودة سريعة وآمنة إلى العمل."
"خضعت للجراحة، والتي كانت باستخدام طريقة الرد المفتوح والتثبيت الداخلي مع تنظير للمفصل لإصلاح الغضروف الهلالي المتضرر. تعافيت بشكل أسرع مما توقعت بفضل خبرة الدكتور وبرنامج التأهيل الذي وضعه لي. خلال 6 أشهر، كنت أعود إلى عملي تدريجياً، ومع نهاية العام كنت أقف وأتحرك دون أي ألم."
"الدكتور هطيف ليس مجرد جراح ماهر، بل هو طبيب يتميز
بالأمانة الطبية
والرعاية الإنسانية. أشعر أنني محظوظة بوجود طبيب بهذا المستوى من الكفاءة في صنعاء. شكراً لك يا دكتور."
- فاطمة حسن، 48 عامًا، صنعاء
تجسد هذه القصص الواقعية التزام الأستاذ الدكتور محمد هطيف ، أستاذ جراحة العظام في جامعة صنعاء، بتقديم أعلى مستويات الرعاية الطبية باستخدام أحدث التقنيات وخبرته الواسعة، مما يجعله الخيار الأول لمرضى كسور هضبة الظنبوب في اليمن.
مضاعفات كسور هضبة الظنبوب والوقاية منها
على الرغم من التقدم في تقنيات التشخيص والعلاج، يمكن أن تؤدي كسور هضبة الظنبوب إلى مضاعفات، بعضها خطير ويحتاج إلى تدخل فوري، وبعضها يظهر على المدى الطويل. يحرص الأستاذ الدكتور محمد هطيف على إطلاع مرضاه على هذه المضاعفات المحتملة والخطوات الوقائية لتقليل مخاطرها، جزءًا من التزامه بـ الأمانة الطبية .
المضاعفات المبكرة (خلال فترة ما بعد الإصابة والجراحة مباشرة):
-
متلازمة الحيز (Compartment Syndrome):
- الوصف: حالة طارئة تحدث عندما يزداد الضغط داخل حيز عضلي مغلق في الساق بسبب التورم أو النزيف، مما يضغط على الأوعية الدموية والأعصاب ويسبب نقصًا في التروية.
- الأعراض: ألم شديد لا يستجيب للمسكنات، شعور بالتنميل، ضعف في حركة القدم، برودة وشحوب في القدم.
- الوقاية والعلاج: فحص دقيق للأعراض بعد الإصابة، وفي حال الشك، تدخل جراحي عاجل (Fasciotomy) لتقليل الضغط. يُشدد الدكتور هطيف على المتابعة الدورية بعد الجراحة لاكتشاف هذه الحالة مبكرًا.
-
تلف الأوعية الدموية والأعصاب:
- الوصف: قد تتسبب الصدمة أو الشظايا العظمية الحادة في إصابة الشريان المأبضي (popliteal artery) أو أعصاب الساق (مثل العصب الشظوي).
- الأعراض: برودة أو شحوب في القدم، ضعف النبض، تنميل أو فقدان الإحساس، ضعف في حركة القدم.
- الوقاية والعلاج: فحص دقيق للأوعية والأعصاب قبل وبعد الجراحة، وإجراء تصوير للأوعية (angiography) إذا لزم الأمر. يتطلب أي تلف وعائي إصلاحًا جراحيًا عاجلاً. تُبرز خبرة الدكتور هطيف في الجراحة المجهرية (Microsurgery) قدرته على التعامل مع هذه الإصابات الدقيقة.
-
العدوى:
- الوصف: خاصة في الكسور المفتوحة أو بعد الجراحة، يمكن أن تدخل البكتيريا وتسبب عدوى في العظم (التهاب العظم والنقي - Osteomyelitis) أو الأنسجة الرخوة.
- الوقاية والعلاج: تنظيف جراحي شامل للكسور المفتوحة، استخدام المضادات الحيوية الوقائية، تقنية جراحية معقمة بدقة. في حال حدوث عدوى، يتطلب الأمر مضادات حيوية مكثفة وقد يلزم تنظيف جراحي إضافي.
-
تجلط الأوردة العميقة (Deep Vein Thrombosis - DVT) والانصمام الرئوي (Pulmonary Embolism - PE):
- الوصف: قد تتشكل جلطات دموية في أوردة الساق بسبب عدم الحركة بعد الإصابة أو الجراحة، وقد تنتقل هذه الجلطات إلى الرئتين مسببة حالة خطيرة (PE).
- الوقاية والعلاج: استخدام مضادات التجلط، تمارين حركة الكاحل، استخدام الجوارب الضاغطة، التحرك المبكر بعد الجراحة (إذا سمح به).
المضاعفات طويلة الأجل:
-
خشونة مفصل الركبة (Post-traumatic Osteoarthritis):
- الوصف: بسبب التلف الذي لحق بالسطح المفصلي والغضاريف أثناء الكسر، قد يتطور التهاب المفاصل التنكسي (خشونة المفصل) مع مرور الوقت، حتى لو تمت الجراحة بنجاح.
- الوقاية والعلاج: الرد الجراحي الدقيق للسطح المفصلي، الالتزام ببرنامج التأهيل، وإدارة الوزن. في الحالات الشديدة، قد يتطلب الأمر جراحة استبدال مفصل الركبة (Total Knee Arthroplasty)، وهو مجال يبرع فيه الدكتور هطيف بفضل خبرته في جراحة استبدال المفاصل (Arthroplasty) .
-
تصلب مفصل الركبة (Stiffness):
- الوصف: قد تصبح الركبة محدودة في نطاق حركتها بسبب تكون النسيج الندبي أو عدم الالتزام بتمارين العلاج الطبيعي.
- الوقاية والعلاج: العلاج الطبيعي المكثف والمنتظم، وفي بعض الحالات النادرة، قد تتطلب الركبة إجراء تنظير مفاصل لتحرير الالتصاقات.
-
عدم التئام الكسر (Non-union) أو سوء الالتئام (Malunion):
- الوصف: عدم التئام العظم المكسور على الإطلاق، أو التئامه في وضع غير صحيح مما يؤدي إلى تشوه في الساق أو خلل في وظيفة الركبة.
- الوقاية والعلاج: تثبيت جراحي قوي ومستقر، متابعة دقيقة للالتئام، والتطعيم العظمي عند الضرورة. قد يتطلب سوء الالتئام جراحة تصحيحية.
-
الألم المزمن:
- الوصف: قد يستمر الألم في الركبة حتى بعد التئام الكسر والتعافي.
- الوقاية والعلاج: إدارة الألم بشكل فعال خلال فترة التعافي، معالجة أي أسباب متبقية للألم (مثل التهاب الأوتار أو مشاكل الغضاريف).
بفضل المراقبة الدقيقة والمتابعة المستمرة من الأستاذ الدكتور محمد هطيف ، يتم التعرف على هذه المضاعفات مبكرًا والتعامل معها بفعالية، مما يقلل من تأثيرها على المدى الطويل ويزيد من فرص التعافي الكامل للمريض.
الأسئلة الشائعة حول كسور هضبة الظنبوب
في هذا القسم، يجيب الأستاذ الدكتور محمد هطيف على بعض الأسئلة الأكثر شيوعًا التي يطرحها المرضى حول كسور هضبة الظنبوب، مقدمًا إجابات واضحة ومبسطة بناءً على خبرته الطويلة و أمانته الطبية .
1. ما هي المدة المتوقعة للتعافي الكامل من كسر هضبة الظنبوب؟
تعتمد مدة التعافي بشكل كبير على نوع الكسر (تصنيف Schatzker)، شدته، ما إذا كانت هناك إصابات أخرى، وعمر المريض وصحته العامة، ومدى التزامه ببرنامج التأهيل. بشكل عام، قد يستغرق الالتئام الأولي للعظم من 8 إلى 12 أسبوعًا، وخلال هذه الفترة يُمنع تحميل الوزن غالبًا. أما التعافي الكامل واستعادة القوة ونطاق الحركة والعودة للأنشطة اليومية والرياضية فقد يستغرق من 6 أشهر إلى سنة كاملة، وأحيانًا أطول في الحالات المعقدة. يتابع الأستاذ الدكتور محمد هطيف كل حالة عن كثب لتحديد برنامج التعافي الأمثل.
2. هل أحتاج دائمًا إلى عملية جراحية لكسر هضبة الظنبوب؟
لا، ليس دائمًا. بعض الكسور المستقرة وغير المتزحلقة بشكل كبير (خاصة أنواع Schatzker I و III البسيطة) يمكن علاجها تحفظيًا (غير جراحيًا) باستخدام الجبس أو الدعامة وعدم تحميل الوزن. ومع ذلك، فإن معظم كسور هضبة الظنبوب، خاصة تلك التي تؤثر على السطح المفصلي أو تسبب عدم استقرار، تتطلب تدخلًا جراحيًا. يتخذ الأستاذ الدكتور محمد هطيف القرار بناءً على تقييم دقيق لنوع الكسر وحالة المريض.
3. هل يمكنني ممارسة الرياضة مرة أخرى بعد التعافي من الكسر؟
في كثير من الحالات، نعم، يمكن للمرضى العودة إلى ممارسة الرياضة بعد التعافي الكامل والتأهيل المكثف. يعتمد ذلك على نوع الرياضة، شدة الإصابة الأصلية، ومدى نجاح الجراحة والتأهيل. يُشدد الأستاذ الدكتور محمد هطيف على أهمية الالتزام التام ببرنامج العلاج الطبيعي لضمان استعادة القوة والمرونة والتوازن اللازم للعودة الآمنة للرياضة. قد ينصح الدكتور بتجنب بعض الرياضات عالية التأثير في بعض الحالات لتقليل خطر خشونة المفصل على المدى الطويل.
4. هل ستبقى الصفائح والمسامير في ركبتي بشكل دائم؟
في معظم الحالات، تُترك الصفائح والمسامير في مكانها بشكل دائم ما لم تسبب مشاكل. يمكن أن تظل هذه الأجهزة في جسمك دون أي تأثير سلبي. ومع ذلك، إذا تسببت في ألم، تهيج للجلد، أو أي مشكلة أخرى بعد التئام الكسر بالكامل، يمكن إزالتها بعملية جراحية ثانية بعد عام إلى عامين من الجراحة الأصلية. يناقش الأستاذ الدكتور محمد هطيف هذا الأمر مع مرضاه بشكل فردي.
5. ما هي مخاطر عدم إجراء الجراحة إذا كانت ضرورية؟
إذا كان الكسر يتطلب جراحة ولم يتم إجراؤها، فقد تزداد مخاطر المضاعفات بشكل كبير. تشمل هذه المضاعفات: سوء الالتئام (التئام العظم في وضع خاطئ مما يؤثر على وظيفة الركبة)، عدم التئام الكسر على الإطلاق، عدم استقرار مفصل الركبة، الألم المزمن، وتطور خشونة المفصل مبكرًا وشديدًا. يحرص الأستاذ الدكتور محمد هطيف على توضيح هذه المخاطر لمرضاه بشفافية كاملة.
6. هل سأصاب بخشونة المفصل حتمًا بعد كسر هضبة الظنبوب؟
ليس بالضرورة، ولكن هناك خطر متزايد لتطور خشونة المفصل (Osteoarthritis) في الركبة المصابة على المدى الطويل، حتى مع أفضل العلاجات. وذلك لأن الكسر يؤثر بشكل مباشر على السطح المفصلي والغضروف. الرد الجراحي الدقيق للكسر، والتثبيت المستقر، والعلاج الطبيعي الفعال، وإدارة الوزن كلها عوامل تساعد في تقليل هذا الخطر. يراقب الأستاذ الدكتور محمد هطيف مرضاه على المدى الطويل لتقديم المشورة والعلاج المناسب في حال ظهور أعراض خشونة المفصل.
7. كيف يمكنني تقليل خطر الإصابة بكسر هضبة الظنبوب؟
الوقاية دائمًا خير من العلاج. لتقليل خطر الإصابة:
*
الحذر أثناء القيادة:
ارتداء حزام الأمان وتجنب السرعة المفرطة.
*
الحماية في الرياضة:
ارتداء معدات الوقاية المناسبة عند ممارسة الرياضات الخطرة.
*
الحفاظ على صحة العظام:
تناول نظام غذائي غني بالكالسيوم وفيتامين D، وممارسة التمارين الرياضية بانتظام لتقوية العظام.
*
تجنب السقوط:
خاصة لكبار السن، يجب إزالة العوائق في المنزل، وتوفير إضاءة جيدة، واستخدام أحذية مناسبة.
*
معالجة هشاشة العظام:
لمن يعانون من هشاشة العظام، يجب متابعة العلاج مع الطبيب المختص.
8. ما الذي يميز الأستاذ الدكتور محمد هطيف في علاج هذه الكسور؟
يتميز الأستاذ الدكتور محمد هطيف بخبرة تتجاوز 20 عامًا في جراحة العظام، وهو أستاذ في جامعة صنعاء، مما يعكس معرفته الأكاديمية والعملية العميقة. يستخدم الدكتور هطيف أحدث التقنيات مثل الجراحة المجهرية (Microsurgery) ، و تنظير المفاصل بتقنية 4K (Arthroscopy 4K) ، و جراحة استبدال المفاصل (Arthroplasty) ، لضمان أعلى مستويات الدقة والفعالية في العلاج. إضافة إلى ذلك، يشتهر الدكتور هطيف بأمانته الطبية وحرصه الشديد على تقديم خطة علاجية مخصصة لكل مريض، مع الشرح الوافي للخيارات المتاحة والمخاطر والفوائد، مما يجعله الجراح الأكثر ثقة في صنعاء واليمن.
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات الكسور المعقدة وإنقاذ الأطراف.. نلتزم بإعادتك لحياة خالية من الألم وعظام قوية وملتئمة.
مواضيع أخرى قد تهمك