علاج كسور الزج: كيف تشخصها وتختار العلاج الأنسب لتعافٍ سريع.
الخلاصة الطبية
نقدم لك في هذا الدليل خلاصة الأبحاث حول علاج كسور الزج: كيف تشخصها وتختار العلاج الأنسب لتعافٍ سريع.، اكتشف: علاج كسور الزج في حالات الطوارئ (وفق إرشادات FRCS) يتطلب تشخيصاً دقيقاً بالأشعة السينية أو المقطعية. الكسور البسيطة غير المتبدلة تعالج تحفظياً بالجبائر، بينما تتطلب الكسور المتبدلة جراحة لتثبيت العظم باستخدام الأسلاك أو الصفائح والمسامير لضمان التئام فعال واستعادة وظيفة المرفق.
كسور الزج: دليل شامل من التشخيص إلى التعافي السريع
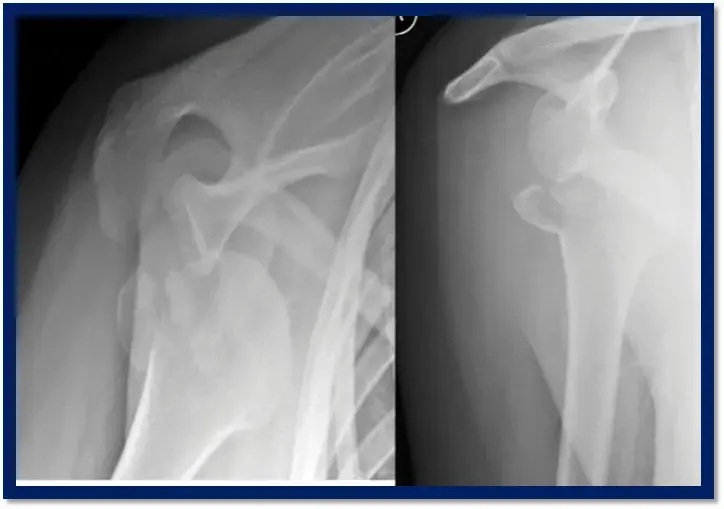
كسور الزجّ (Olecranon fractures) هي إصابات شائعة تصيب مفصل المرفق، وهي من الكسور التي تتطلب عناية طبية متخصصة لضمان استعادة الوظيفة الكاملة للمفصل وتجنب المضاعفات طويلة الأمد. يمثل الزجّ الجزء العظمي البارز من عظم الزند الذي يشكل مفصل المرفق، ويلعب دورًا حيويًا في وظيفة الذراع، وخاصة في عملية مد المرفق. عندما يتعرض الزجّ للكسر، يمكن أن يؤثر ذلك بشكل كبير على قدرة المريض على أداء الأنشطة اليومية، مما يستدعي تدخلاً دقيقًا مبنيًا على فهم عميق للتشريح والآليات العلاجية.
في سعينا لتقديم أفضل رعاية ممكنة، نفخر بوجود قامات طبية متخصصة مثل الأستاذ الدكتور محمد هطيف ، الذي يُعدّ، بفضل خبرته التي تتجاوز العقدين من الزمن كأستاذ لجراحة العظام والعمود الفقري والمفاصل في جامعة صنعاء، وكأحد أبرز الجراحين في اليمن والمنطقة، مرجعًا أساسيًا في تشخيص وعلاج هذه الكسور المعقدة. يعتمد الدكتور هطيف في ممارسته على أحدث التقنيات الجراحية مثل الجراحة المجهرية (Microsurgery)، منظار المفاصل بتقنية 4K، وجراحات استبدال المفاصل (Arthroplasty)، ملتزمًا بأعلى معايير الأمان الطبي والنزاهة المهنية لضمان أفضل النتائج لمرضاه. هذا الدليل الشامل سيسلط الضوء على كل ما تحتاج معرفته حول كسور الزجّ، بدءًا من التشخيص الدقيق وصولًا إلى خيارات العلاج المتطورة وبرامج إعادة التأهيل التي يقدمها الأستاذ الدكتور محمد هطيف وفريقه الطبي.
تشريح مفصل المرفق والزجّ: فهم الأساس
لفهم كسور الزجّ بشكل كامل، يجب أولاً استعراض التشريح المعقد لمفصل المرفق. يتكون مفصل المرفق من ثلاثة عظام رئيسية:
- عظم العضد (Humerus): العظم الطويل في الجزء العلوي من الذراع.
- عظم الزند (Ulna): العظم الطويل في الساعد الذي يقع على الجانب الأنسي (الجانب الأصغر).
- عظم الكعبرة (Radius): العظم الطويل الآخر في الساعد، ويقع على الجانب الوحشي (الجانب الإبهامي).
يتشكل مفصل المرفق عند التقاء هذه العظام الثلاثة، ويسمح بحركتين رئيسيتين: الثني والمد، بالإضافة إلى دوران الساعد (الكَبّ والبَسْط).
الزجّ: البنية والأهمية
الزجّ (Olecranon) هو الجزء البارز والسميك في الطرف العلوي من عظم الزند، والذي يشكل النتوء العظمي الذي يمكن الشعور به بسهولة في الجزء الخلفي من المرفق. يتميز الزجّ بـ:
- شكله الأسطواني: يتناسب تمامًا مع البكرة العضدية (Trochlea of Humerus) ليشكل مفصلًا رزيًا (Hinge joint) يسمح بحركة الثني والمد.
- نقطة ارتكاز لعضلة ثلاثية الرؤوس (Triceps Brachii): ترتبط عضلة ثلاثية الرؤوس القوية، المسؤولة عن مد المرفق، بالجانب العلوي والخلفي للزجّ. هذا الارتباط يجعل الزجّ يتحمل قوى شد كبيرة أثناء حركة مد المرفق، مما يفسر بعض آليات الكسر.
- حماية المرفق: يوفر الزجّ حماية للعظام والأربطة الداخلية للمفصل.
تُعد سلامة الزجّ ضرورية للحفاظ على استقرار مفصل المرفق ووظيفته، خاصةً فيما يتعلق بقدرة الفرد على مد ذراعه بشكل كامل ضد المقاومة. أي كسر في هذه المنطقة يمكن أن يعرض هذه الوظيفة للخطر، ولهذا السبب، فإن التشخيص والعلاج الدقيقين أمران حاسمان.
أسباب وعوامل خطر كسور الزجّ
تُعد كسور الزجّ شائعة نسبياً، وتحدث عادةً نتيجة لقوى خارجية تؤثر على مفصل المرفق. يمكن تقسيم أسباب هذه الكسور إلى نوعين رئيسيين:
1. الصدمة المباشرة
هذه هي الآلية الأكثر شيوعًا. تحدث عندما يتعرض المرفق لصدمة مباشرة وقوية، مثل:
- السقوط على المرفق المثني: هذا هو السيناريو الأكثر شيوعًا، حيث يقع الشخص ويهبط مباشرة على مرفقه المثني، مما يؤدي إلى قوة ضغط مباشرة على الزجّ.
- التعرض لضربة مباشرة: مثل التعرض لحادث سيارة أو إصابة رياضية مباشرة.
- السقوط من ارتفاع: يؤدي إلى قوة تأثير عالية.
2. الصدمة غير المباشرة (قوة الشد)
في بعض الحالات، قد يحدث الكسر نتيجة لقوة شد غير مباشرة تنتقل عبر مفصل المرفق. هذه القوة غالبًا ما تكون ناجمة عن:
- الانقباض المفاجئ والقوي لعضلة ثلاثية الرؤوس: إذا كانت عضلة ثلاثية الرؤوس تنقبض بشدة أثناء محاولة مد المرفق بينما يكون المرفق في وضع شبه مثني، يمكن أن تنتقل قوة شد هائلة عبر وتر العضلة إلى الزجّ، مما يؤدي إلى كسره. هذا يحدث أحيانًا في الرياضات التي تتطلب حركات قوية ومفاجئة للذراع.
- فرط تمديد المرفق: نادرًا ما يحدث هذا بمفرده، ولكنه قد يساهم في الكسر عند وجود ضعف في العظام.
عوامل الخطر
هناك عدة عوامل قد تزيد من خطر الإصابة بكسور الزجّ أو تؤثر على شدتها:
- هشاشة العظام (Osteoporosis): تجعل العظام أكثر عرضة للكسر حتى من الصدمات الخفيفة، وتزيد من خطر الكسور المفتتة.
- العمر المتقدم: يكون كبار السن أكثر عرضة للسقوط وهشاشة العظام.
- الأنشطة الرياضية: بعض الرياضات التي تتضمن حركات المرفق القوية أو التي تزيد من خطر السقوط (مثل التزلج، كرة القدم، ركوب الدراجات).
- بيئات العمل الخطرة: العمال الذين يتعرضون لخطر السقوط أو الصدمات المباشرة.
- التاريخ المرضي لكسور سابقة: قد يجعل المنطقة أضعف.
- اضطرابات التوازن: تزيد من خطر السقوط.
فهم هذه الأسباب وعوامل الخطر يساعد الأستاذ الدكتور محمد هطيف في تقييم الحالات وتحديد أفضل مسار علاجي وقائي للمرضى.
أعراض كسور الزجّ: متى يجب أن ترى الطبيب؟
تظهر أعراض كسور الزجّ عادةً بشكل واضح ومباشر بعد الإصابة، وتستدعي تقييمًا طبيًا فوريًا. من المهم التعرف على هذه الأعراض لطلب المساعدة المتخصصة في أقرب وقت ممكن.
الأعراض الشائعة:
- ألم حاد ومفاجئ: وهو العرض الأكثر شيوعًا، حيث يشعر المريض بألم شديد وفوري في الجزء الخلفي من المرفق لحظة الإصابة. يزداد الألم سوءًا مع أي محاولة لتحريك المرفق.
- تورم حول المرفق: يتراكم السائل والدم حول منطقة الكسر، مما يؤدي إلى تورم ملحوظ في غضون دقائق إلى ساعات من الإصابة.
- كدمات (تغير لون الجلد): قد تظهر كدمات (زرقة أو سواد) حول المرفق نتيجة النزيف الداخلي تحت الجلد، وقد تمتد إلى الساعد أو الذراع.
- تشوه مرئي: في حالات الكسور المتبدلة بشكل كبير، قد يلاحظ المريض أو الطبيب وجود تشوه واضح في شكل المرفق أو نتوء غير طبيعي.
- عدم القدرة على مد المرفق بالكامل: نظرًا لأن الزجّ هو نقطة ارتكاز عضلة ثلاثية الرؤوس، فإن كسره يعيق بشكل كبير قدرة المريض على مد المرفق أو رفع الذراع ضد الجاذبية. قد يكون هناك شعور بعدم الاستقرار.
- إيلام عند الجس: يكون المرفق مؤلمًا للغاية عند لمسه، خاصةً في منطقة الزجّ.
- ضعف في الذراع المصابة: يصاحب الألم والقيود الحركية ضعف عام في الذراع.
- شعور بالاحتكاك أو الطقطقة: قد يصف بعض المرضى شعورًا بالاحتكاك أو سماع صوت طقطقة لحظة الإصابة أو عند محاولة تحريك المرفق المكسور.
الأعراض الأقل شيوعًا أو المرتبطة بالمضاعفات:
- خدر أو وخز (تنميل): في بعض الحالات، قد يصاحب الكسر إصابة للعصب الزندي (Ulnar Nerve) الذي يمر بالقرب من الزجّ. يمكن أن يؤدي ذلك إلى خدر أو وخز في الإصبع الصغير والبنصر (الخامس والرابع) وضعف في بعض عضلات اليد. يجب تقييم هذا العرض فورًا.
- جروح مفتوحة: إذا كان الكسر من النوع المفتوح (Open fracture)، فإنه يصاحبه جرح في الجلد يكشف عن العظم المكسور. هذه الحالة تعتبر طارئة طبية وتتطلب تدخلًا جراحيًا عاجلاً لمنع العدوى.
عندما يواجه المريض أيًا من هذه الأعراض، خاصةً بعد سقوط أو إصابة في المرفق، يجب عليه التماس العناية الطبية على الفور. الأستاذ الدكتور محمد هطيف يؤكد دائمًا على أهمية التشخيص المبكر والدقيق لتحديد خطة العلاج الأنسب، والحفاظ على وظيفة المرفق على المدى الطويل.
تشخيص كسور الزجّ: دقة الأستاذ الدكتور محمد هطيف
يُعد التشخيص الدقيق والمفصل لكسور الزجّ حجر الزاوية في تحديد العلاج الأمثل. يعتمد الأستاذ الدكتور محمد هطيف على منهجية شاملة تجمع بين الفحص السريري الدقيق وأحدث تقنيات التصوير الشعاعي لتقييم كل حالة بشكل فردي.
1. الفحص السريري: خبرة متناهية
عند وصول المريض، يبدأ الأستاذ الدكتور محمد هطيف بتقييم شامل يتضمن:
- جمع التاريخ المرضي: يسأل الدكتور هطيف عن كيفية حدوث الإصابة (آلية السقوط أو الصدمة)، والأعراض التي يعاني منها المريض (الألم، التورم، الخدر)، والتاريخ الطبي للمريض (أمراض مزمنة، أدوية، جراحات سابقة، هشاشة عظام).
- التقييم البصري: يلاحظ الدكتور هطيف أي تشوه مرئي في المرفق، أو تورم، أو كدمات، أو جروح مفتوحة.
- الجس (Palpation): يقوم الدكتور هطيف بلمس المنطقة المحيطة بالزجّ والمرفق بحذر لتحديد بؤرة الألم بدقة، وتقييم وجود أي حواف عظمية غير طبيعية أو حركة غير مستقرة.
- تقييم مدى الحركة (Range of Motion): يُطلب من المريض محاولة تحريك المرفق بحذر (ثني ومد)، مع تقييم درجة الألم والقيود الحركية. عادةً ما يكون مد المرفق مؤلمًا جدًا أو مستحيلًا.
- التقييم العصبي الوعائي (Neurovascular Assessment): هذا الجانب بالغ الأهمية. يقوم الدكتور هطيف بتقييم الإحساس (خاصة في توزع العصب الزندي) وقوة عضلات اليد والذراع، بالإضافة إلى فحص النبض في الشريان الكعبري والزندي للتأكد من عدم وجود إصابة في الأعصاب أو الأوعية الدموية. هذا التقييم ضروري لاستبعاد المضاعفات الخطيرة.
2. التصوير الشعاعي: عين الخبير
بعد الفحص السريري، تأتي مرحلة التصوير الشعاعي التي توفر صورًا تفصيلية للعظم المكسور.
-
الأشعة السينية (X-rays):
- هي حجر الزاوية في تشخيص كسور الزجّ.
- يتم أخذ صور الأشعة السينية من زوايا متعددة (عادةً الأمامية الخلفية AP، والجانبية Lateral، وقد يتم إضافة صور مائلة Oblique views) لتقييم الكسر بشكل كامل.
-
تسمح الأشعة السينية بتحديد:
- وجود الكسر وموقعه بدقة: هل هو في قمة الزجّ، منتصفه، أو قاعدته؟
- نمط الكسر: هل هو عرضي، مائل، حلزوني، مفتت؟
- مدى التبدل (Displacement): هل أجزاء العظم المكسور متباعدة عن بعضها البعض؟ وما هي المسافة بينها؟
- وجود أي إصابات أخرى مصاحبة: مثل خلع في مفصل المرفق أو كسور في عظام أخرى.
- تقييم ثبات الكسر: هل الكسر مستقر أم غير مستقر؟
- يستخدم الأستاذ الدكتور محمد هطيف هذه الصور الأولية بدقة لتقدير مدى الضرر وتصنيف الكسر.
-
التصوير المقطعي المحوسب (CT scan):
- في حالات معينة، قد يطلب الدكتور هطيف إجراء تصوير مقطعي محوسب (CT scan).
-
يوفر التصوير المقطعي صورًا ثلاثية الأبعاد أكثر تفصيلاً للعظام والمفاصل، وهو مفيد بشكل خاص في:
- الكسور المعقدة والمفتتة: حيث يصعب تقييم عدد الشظايا الصغيرة وموقعها بدقة باستخدام الأشعة السينية التقليدية.
- تحديد مدى امتداد الكسر إلى السطح المفصلي: وهذا ضروري للتخطيط الجراحي.
- التحضير للجراحة: يساعد في رسم خريطة دقيقة للكسر ويساعد الجراح على اختيار أنسب طريقة للتثبيت.
- تساعد صور الـ CT الدكتور هطيف على استعراض الكسر من جميع الزوايا، مما يسمح له بوضع خطة جراحية محكمة تضمن إعادة بناء المفصل بأقصى دقة ممكنة.
-
التصوير بالرنين المغناطيسي (MRI):
- نادرًا ما يكون ضروريًا لتشخيص كسر الزجّ نفسه، حيث أن الأشعة السينية والـ CT scan كافيتان عادةً.
- قد يُطلب في حال الاشتباه بوجود إصابات مصاحبة للأنسجة الرخوة مثل تمزق الأربطة، إصابات الغضروف، أو الأوتار التي لا تظهر بوضوح في الأشعة السينية أو الـ CT scan.
بفضل هذه الأدوات التشخيصية المتطورة وخبرته الاستثنائية، يضمن الأستاذ الدكتور محمد هطيف تشخيصًا دقيقًا وشاملاً لكل حالة، وهو ما يمهد الطريق لتقديم خطة علاجية مخصصة وفعالة تحقق أفضل النتائج للمريض.
تصنيف كسور الزجّ: أساس اتخاذ القرار العلاجي
تُعد كسور الزجّ متنوعة في أنماطها وشدتها، ولذلك فإن تصنيفها بشكل دقيق أمر بالغ الأهمية لتحديد النهج العلاجي الأنسب وتوقع النتائج. يعتمد الأستاذ الدكتور محمد هطيف على التصنيفات المعتمدة دوليًا، وأبرزها تصنيف Mayo Clinic، بالإضافة إلى تصنيفات أخرى تصف خصائص الكسر.
تصنيف Mayo Clinic لكسور الزجّ
يعتبر تصنيف Mayo Clinic هو الأكثر استخدامًا وشيوعًا لكسور الزجّ، ويركز على ثلاثة عوامل رئيسية: مدى تبدل الكسر، استقرار الكسر، وجود تفتت.
النوع الأول (Type I): كسور غير متبدلة ومستقرة
-
النوع الأول (أ) - Type IA (غير متبدل وغير مفتت):
- كسر غير متبدل (أقل من 2 مم تبدل).
- لا يوجد تفتت كبير في العظم.
- المفصل مستقر.
- العلاج المفضل: عادة ما يكون علاجا تحفظيا (غير جراحي).
-
النوع الأول (ب) - Type IB (غير متبدل ومفتت):
- كسر غير متبدل (أقل من 2 مم تبدل).
- يوجد بعض التفتت في العظم.
- المفصل مستقر.
- العلاج المفضل: قد يكون علاجا تحفظيا إذا كان التفتت بسيطًا، أو جراحيًا إذا كان هناك قلق بشأن استقرار المفصل أو تأثير التفتت على السطح المفصلي.
النوع الثاني (Type II): كسور متبدلة ولكن مستقرة
-
النوع الثاني (أ) - Type IIA (متبدل وغير مفتت):
- كسر متبدل (أكثر من 2 مم تبدل).
- لا يوجد تفتت كبير.
- المفصل مستقر (لا يوجد خلع مصاحب).
- العلاج المفضل: يتطلب غالبًا تدخلاً جراحيًا لتثبيت الكسر واستعادة التشريح الطبيعي.
-
النوع الثاني (ب) - Type IIB (متبدل ومفتت):
- كسر متبدل (أكثر من 2 مم تبدل).
- يوجد تفتت كبير في العظم.
- المفصل مستقر (لا يوجد خلع مصاحب).
- العلاج المفضل: يتطلب دائمًا تدخلاً جراحيًا مع استخدام تقنيات تثبيت معقدة لمواجهة التفتت.
النوع الثالث (Type III): كسور متبدلة وغير مستقرة (مع خلع)
-
النوع الثالث (أ) - Type IIIA (متبدل وغير مفتت مع خلع):
- كسر متبدل مع خلع في مفصل المرفق.
- لا يوجد تفتت كبير.
- العلاج المفضل: طارئة جراحية تتطلب رد الكسر والخلع وتثبيتهما.
-
النوع الثالث (ب) - Type IIIB (متبدل ومفتت مع خلع):
- كسر متبدل ومفتت مع خلع في مفصل المرفق.
- العلاج المفضل: الأكثر تعقيدًا، ويتطلب تدخلاً جراحيًا معقدًا لمعالجة الكسر المفتت والخلع.
تصنيفات إضافية مهمة:
- كسور مفتوحة (Open Fractures) مقابل كسور مغلقة (Closed Fractures): الكسر المفتوح هو الذي يخترق فيه العظم الجلد، مما يزيد من خطر العدوى ويتطلب جراحة طارئة.
- كسور بسيطة (Simple) مقابل كسور مفتتة (Comminuted): يشير إلى عدد الشظايا العظمية.
- كسور عابرة للمفصل (Intra-articular) مقابل كسور خارج المفصل (Extra-articular): تؤثر الكسور العابرة للمفصل على السطح الغضروفي، مما يزيد من خطر التهاب المفاصل بعد الصدمة.
- نمط الكسر: عرضي، مائل، حلزوني، أو متعدد الشظايا.
الجدول 1: ملخص تصنيف Mayo Clinic لكسور الزجّ
| نوع الكسر (Mayo Clinic) | تبدل الكسر (Displacement) | التفتت (Comminution) | استقرار المفصل (Stability) | العلاج المفضل (بإرشاد الأستاذ الدكتور هطيف) |
|---|---|---|---|---|
| النوع الأول أ (IA) | < 2 مم | لا يوجد | مستقر | تحفظي (جبس/تجبير) |
| النوع الأول ب (IB) | < 2 مم | يوجد | مستقر | تحفظي أو جراحي (حسب شدة التفتت) |
| النوع الثاني أ (IIA) | > 2 مم | لا يوجد | مستقر | جراحي (أسلاك الشد/صفيحة ومسامير) |
| النوع الثاني ب (IIB) | > 2 مم | يوجد | مستقر | جراحي (صفيحة ومسامير) |
| النوع الثالث أ (IIIA) | > 2 مم مع خلع | لا يوجد | غير مستقر | جراحي طارئ (رد الكسر والخلع وتثبيتهما) |
| النوع الثالث ب (IIIB) | > 2 مم مع خلع | يوجد | غير مستقر | جراحي طارئ ومعقد (صفيحة ومسامير/ترقيع) |
يستخدم الأستاذ الدكتور محمد هطيف هذه التصنيفات بمهارة، ويجمع بينها وبين صور التصوير المقطعي المحوسب (CT scan) ليرسم صورة شاملة للكسر، مما يمكنه من اختيار الأسلوب العلاجي الأكثر فعالية لكل مريض، سواء كان تحفظيًا أو جراحيًا. دقة التصنيف هي الخطوة الأولى نحو التعافي الناجح.
خيارات علاج كسور الزجّ: نهج الأستاذ الدكتور محمد هطيف الشامل
يعتمد اختيار العلاج الأمثل لكسور الزجّ على عدة عوامل حاسمة، بما في ذلك نوع الكسر وتصنيفه (وفقًا لتصنيف Mayo Clinic)، ومدى تبدل الشظايا، واستقرار المفصل، وعمر المريض وحالته الصحية العامة، ومستوى نشاطه. يقدم الأستاذ الدكتور محمد هطيف ، بخبرته الواسعة ومعرفته العميقة، نهجًا شاملاً يضمن للمرضى تلقي العلاج الأكثر ملاءمة لحالتهم.
أولاً: العلاج التحفظي (غير الجراحي)
يُعتبر العلاج التحفظي خيارًا لعدد محدود من كسور الزجّ التي تتميز بالثبات وعدم التبدل الكبير.
مؤشرات العلاج التحفظي:
- كسور غير متبدلة: عندما يكون التباعد بين شظايا الكسر أقل من 2 ملم.
- كسور مستقرة: أي أن المرفق لا يُظهر علامات عدم استقرار عند تحريكه.
- قدرة المريض على التعاون: الالتزام بتعليمات الطبيب خلال فترة الشفاء.
- حالات خاصة: في بعض الأحيان قد يُلجأ إليه لمرضى كبار السن جدًا أو الذين يعانون من أمراض مزمنة تمنع إجراء الجراحة، حتى لو كان الكسر متبدلاً قليلاً، وذلك لتقليل المخاطر.
طرق العلاج التحفظي:
-
التجبير أو التثبيت بالجبس (Casting or Splinting):
يتم تثبيت المرفق في وضع شبه مثني (حوالي 45-60 درجة من الثني) لمدة تتراوح بين 3 إلى 6 أسابيع.
- الهدف: منع حركة الكسر والسماح للعظام بالالتئام بشكل طبيعي.
- المتابعة: تتطلب صور أشعة سينية متكررة (أسبوعيًا في البداية) لمراقبة وضع الكسر والتأكد من عدم حدوث تبدل ثانوي.
- حمالة الذراع (Sling): تستخدم لتوفير الدعم وتقليل الحركة بعد الجبس أو في حالات الكسور البسيطة جدًا.
مزايا العلاج التحفظي:
- تجنب مخاطر الجراحة (التخدير، العدوى، تلف الأنسجة الرخوة).
- تكلفة أقل.
عيوب العلاج التحفظي:
- فترة تجبير طويلة قد تؤدي إلى تصلب المرفق.
- خطر عدم الالتئام أو التئام الكسر بوضع غير صحيح (Malunion).
- قد لا يستعيد المرفق كامل مدى حركته.
يقوم الأستاذ الدكتور محمد هطيف بتقييم دقيق لكل حالة، وفي حال اختيار العلاج التحفظي، يقدم تعليمات مفصلة للمريض حول الرعاية والمتابعة اللازمة.
ثانياً: العلاج الجراحي
يُعد العلاج الجراحي هو الخيار الأكثر شيوعًا وفعالية لمعظم كسور الزجّ، خاصةً تلك التي تتسم بالتبدل أو التفتت أو عدم الاستقرار. يهدف التدخل الجراحي إلى استعادة التشريح الطبيعي للمفصل، وتثبيت العظام المكسورة، والسماح بالبدء المبكر في إعادة التأهيل.
مؤشرات العلاج الجراحي:
- الكسور المتبدلة: عندما يكون هناك تباعد بين الشظايا يتجاوز 2 ملم، حيث أن هذا التباعد يعيق الالتئام الصحيح ويؤثر على وظيفة عضلة ثلاثية الرؤوس.
- الكسور المفتتة: خاصة تلك التي تؤثر على السطح المفصلي.
- الكسور غير المستقرة: التي يصاحبها خلع في مفصل المرفق أو تتوقع عدم استقرارها.
- الكسور المفتوحة: حيث يوجد جرح يخترق الجلد ويكشف عن العظم المكسور، مما يتطلب جراحة عاجلة لمنع العدوى.
- عدم القدرة على مد المرفق: بسبب تداخل الشظايا أو عدم ارتباط عضلة ثلاثية الرؤوس.
- انحباس العصب الزندي: إذا كان العصب الزندي محتبسًا بين شظايا الكسر.
التحضير للجراحة:
- التخطيط الدقيق: يستخدم الأستاذ الدكتور محمد هطيف صور الأشعة السينية والتصوير المقطعي المحوسب (CT scan) لتحديد النمط الدقيق للكسر، وتحديد أفضل طريقة للتثبيت. يعد التخطيط الجراحي لديه عملية دقيقة للغاية لضمان استعادة التشريح المثالي.
- تقييم ما قبل الجراحة: يتم إجراء فحوصات طبية روتينية للتأكد من أن المريض لائق للجراحة والتخدير.
- التخدير: تُجرى الجراحة عادة تحت التخدير العام.
مزايا العلاج الجراحي:
- استعادة التشريح الطبيعي للمفصل بدقة أكبر.
- تحسين استقرار الكسر، مما يسمح بالبدء المبكر في العلاج الطبيعي.
- فرصة أفضل لاستعادة كامل مدى حركة المرفق ووظيفته.
- تقليل خطر عدم الالتئام أو التئام الكسر بشكل خاطئ.
عيوب العلاج الجراحي:
- مخاطر مرتبطة بالجراحة والتخدير (العدوى، النزيف، تلف الأعصاب والأوعية الدموية).
- الحاجة المحتملة لجراحة ثانية لإزالة الأجهزة المعدنية.
- خطر تصلب المرفق حتى بعد الجراحة والعلاج الطبيعي.
يحرص الأستاذ الدكتور محمد هطيف على مناقشة جميع الخيارات المتاحة مع مرضاه بشفافية، وشرح المزايا والعيوب لكل نهج، لتمكينهم من اتخاذ قرار مستنير يتماشى مع توقعاتهم وأهدافهم العلاجية.
إجراءات جراحية لكسور الزجّ: تقنيات الأستاذ الدكتور محمد هطيف المتقدمة
تتطلب جراحة كسور الزجّ دقة ومهارة عالية، خاصةً وأن الزجّ جزء حيوي من مفصل المرفق. يعتمد الأستاذ الدكتور محمد هطيف على خبرته الواسعة واستخدامه لأحدث التقنيات الجراحية لضمان أفضل النتائج. تتنوع الإجراءات الجراحية بناءً على نمط الكسر ومدى تعقيده.
1. التثبيت بأسلاك الشد (Tension Band Wiring)
- المبدأ: تحويل قوى الشد الناتجة عن عضلة ثلاثية الرؤوس إلى قوى ضغط عند موقع الكسر، مما يعزز الالتئام.
- المؤشرات: مثالية للكسور العرضية البسيطة وغير المفتتة في الزجّ، خاصة تلك التي لا تمتد بعمق إلى السطح المفصلي (النوع IIA من Mayo Clinic).
-
الخطوات:
- شق جراحي: يتم عمل شق طولي على طول الجزء الخلفي من المرفق.
- رد الكسر: يتم إعادة الشظايا العظمية إلى وضعها التشريحي الصحيح (Reduction).
- تثبيت بالأسلاك: يتم استخدام سلكين مرنين (Kirschner wires) يدخلان من قمة الزجّ عبر الكسر إلى القشرة الأمامية لعظم الزند.
- ربط سلك الشد: يمر سلك معدني (عادةً من الفولاذ المقاوم للصدأ) على شكل الرقم "8" حول طرفي أسلاك Kirschner المارّة، ويتم ربطه حول الجزء السفلي من الزجّ أو من خلال ثقبين يتم عملهما في عظم الزند.
- الشد والإغلاق: يتم شد السلك بإحكام لضغط شظايا الكسر معًا، ثم تُثنى أطراف أسلاك Kirschner وتُقطع.
- إغلاق الجرح: بعد التأكد من ثبات الكسر، يتم إغلاق الجرح طبقة طبقة.
- مميزات: تقنية بسيطة وفعالة، تسمح بالبدء المبكر في الحركة.
2. التثبيت بالصفائح والمسامير (Plate and Screw Fixation)
- المؤشرات: هذا الإجراء هو المعيار الذهبي للكسور الأكثر تعقيدًا، بما في ذلك الكسور المفتتة (النوع IIB، III) والكسور المائلة أو الحلزونية، أو الكسور التي تمتد إلى السطح المفصلي بشكل كبير.
-
الخطوات:
- شق جراحي: يتم عمل شق طولي في الجزء الخلفي من المرفق.
- رد الكسر: يتم إعادة الشظايا إلى وضعها الطبيعي بأكبر قدر ممكن من الدقة.
- وضع الصفيحة: يتم استخدام صفيحة معدنية (عادةً من التيتانيوم أو الفولاذ المقاوم للصدأ) مصممة خصيصًا لتناسب تشريح الزجّ (مثل الصفائح التشريحية المقوسة أو الصفائح القابلة للقفل Locking Plates). تُثبت الصفيحة على الجزء الخلفي من الزجّ والزند.
- تثبيت بالمسامير: يتم استخدام مسامير طبية لربط الصفيحة بالعظم، مما يوفر تثبيتًا قويًا ومستقرًا للكسر. قد تُستخدم مسامير خاصة لتثبيت الشظايا الصغيرة.
- تقييم الثبات: يتأكد الدكتور هطيف من استقرار الكسر ومفصل المرفق.
- إغلاق الجرح: يتم إغلاق الجرح بعناية.
- مميزات: يوفر تثبيتًا قويًا جدًا، يسمح بالبدء المبكر جدًا في الحركة، ويقلل من خطر عدم الالتئام. الأستاذ الدكتور محمد هطيف يستخدم أحدث أنواع الصفائح والمسامير لضمان أفضل ثبات ونتائج.
3. استئصال الزجّ وترقيع ثلاثية الرؤوس (Olecranon Excision and Triceps Advancement)
- المؤشرات: تُستخدم هذه التقنية في حالات خاصة جدًا، عادةً عندما يكون الكسر صغيرًا جدًا ومفتتًا في الجزء العلوي من الزجّ (أقل من 50% من طول الزجّ)، خاصةً في المرضى كبار السن الذين لديهم متطلبات وظيفية منخفضة.
-
الخطوات:
- يتم إزالة الجزء المفتت الصغير من الزجّ.
- تُعاد عضلة ثلاثية الرؤوس إلى مكانها الطبيعي وتُثبت جراحيًا في عظم الزند السليم أسفل منطقة الكسر.
- مميزات: إجراء بسيط نسبيًا، يقلل من الحاجة للأجهزة المعدنية.
- عيوب: قد يؤدي إلى فقدان طفيف في قوة مد المرفق.
4. التسمير النخاعي (Intramedullary Nailing)
- المؤشرات: أقل شيوعًا في كسور الزجّ، ولكن قد يُستخدم في بعض الكسور العرضية الطويلة أو الكسور التي تمتد إلى جسم الزند، خاصة في المرضى الذين يعانون من هشاشة العظام.
- المبدأ: يتم إدخال مسمار معدني طويل داخل النخاع العظمي للزند عبر الزجّ لربط شظايا الكسر.
5. استبدال مفصل المرفق (Total Elbow Arthroplasty)
- المؤشرات: خيار نادر ويُحتفظ به للكسور الزجية المعقدة جدًا والمفتتة بشكل شديد، خاصةً في المرضى كبار السن أو من يعانون من التهاب المفاصل الموجود مسبقًا، أو في حالات فشل الجراحات السابقة.
- المبدأ: يتم إزالة الزجّ والعظام المتضررة، ويُستبدل المفصل بأجزاء اصطناعية.
- الأستاذ الدكتور محمد هطيف لديه خبرة واسعة في جراحات استبدال المفاصل (Arthroplasty)، مما يجعله الخيار الأمثل للمرضى الذين يحتاجون لهذا الإجراء المعقد.
دور التكنولوجيا الحديثة في جراحة الأستاذ الدكتور محمد هطيف
يُعد الأستاذ الدكتور محمد هطيف رائدًا في استخدام أحدث التقنيات لتعزيز دقة ونجاح الجراحات:
- منظار المفاصل بتقنية 4K (Arthroscopy 4K): على الرغم من أن منظار المفاصل لا يستخدم مباشرة لتثبيت كسور الزجّ، إلا أنه يمكن استخدامه لتقييم السطح المفصلي ومفصل المرفق بشكل عام قبل أو بعد الجراحة التقليدية، أو لمعالجة إصابات الأربطة المصاحبة، ويوفر رؤية واضحة للغاية بفضل تقنية 4K.
- الجراحة المجهرية (Microsurgery): تُستخدم لضمان دقة لا متناهية في التعامل مع الأنسجة الرخوة والأعصاب والأوعية الدموية الدقيقة المحيطة بموقع الكسر، مما يقلل من المضاعفات ويحسن سرعة التعافي.
- أجهزة التثبيت المتقدمة: يختار الدكتور هطيف أحدث جيل من الصفائح والمسامير التي توفر تثبيتًا فائق القوة والدقة.
بعد الجراحة، يحرص الدكتور هطيف على تقديم تعليمات دقيقة للعناية بالجرح، وإدارة الألم، والبدء المبكر في برنامج إعادة التأهيل الذي يشرف عليه. إن التزام الأستاذ الدكتور محمد هطيف بالنزاهة الطبية وحرصه على استخدام أحدث التطورات العلمية يضمن للمرضى أفضل فرص الشفاء والعودة إلى حياتهم الطبيعية.
دليل شامل لإعادة التأهيل بعد كسور الزجّ: طريقك للتعافي الكامل
تُعد مرحلة إعادة التأهيل بعد علاج كسور الزجّ، سواء كانت جراحية أو تحفظية، لا تقل أهمية عن العلاج نفسه. الهدف الرئيسي هو استعادة كامل مدى حركة المرفق وقوته ووظيفته، وتقليل مخاطر تصلب المرفق والمضاعفات الأخرى. يضع الأستاذ الدكتور محمد هطيف برنامجًا تأهيليًا مخصصًا لكل مريض، بالتعاون مع أخصائيي العلاج الطبيعي، لضمان أفضل النتائج.
المبادئ الأساسية لإعادة التأهيل:
- الحركة المبكرة والآمنة: البدء بالحركة في أقرب وقت ممكن بعد التأكد من استقرار الكسر، لمنع تصلب المفصل.
- التدرج: زيادة شدة التمارين تدريجيًا وفقًا لتحمل المريض ومرحلة شفاء العظم.
- الموازنة: تحقيق التوازن بين حماية الكسر والتشجيع على الحركة.
- المثابرة: التزام المريض بالبرنامج أمر حيوي للنجاح.
مراحل برنامج إعادة التأهيل:
المرحلة الأولى: الحماية والحركة المبكرة (من 0 إلى 6 أسابيع)
- الأهداف: حماية الكسر، تقليل الألم والتورم، الحفاظ على مدى حركة الأطراف المجاورة (الكتف والمعصم)، البدء بحركة المرفق السلبية والنشطة المساعدة.
-
بعد الجراحة:
- يتم وضع جبيرة أو دعامة مفصلية (hinged elbow brace) لتثبيت المرفق في وضع آمن، مع السماح بحركة محدودة ومضبوطة.
- الأيام الأولى: التركيز على إدارة الألم، وتقليل التورم (باستخدام الثلج ورفع الذراع)، والحفاظ على حركة الأصابع والمعصم والكتف لمنع التيبس.
- الحركة المبكرة: يبدأ أخصائي العلاج الطبيعي بتمارين حركة سلبية (حيث يحرك المعالج ذراع المريض) أو نشطة مساعدة (بمساعدة الذراع الأخرى) للمرفق ضمن نطاق آمن يحدده الأستاذ الدكتور محمد هطيف . هذا يساعد على منع التصاقات وتقليل التيبس.
-
بعد العلاج التحفظي:
- يكون المرفق مثبتًا في جبس كامل.
- تقتصر التمارين على الأصابع والمعصم والكتف.
- قد يسمح الدكتور هطيف بإزالة الجبس لفترات قصيرة لأداء تمارين حركة لطيفة إذا كان الكسر مستقرًا جدًا، ولكن عادة ما يتم إزالته بالكامل بعد 4-6 أسابيع.
المرحلة الثانية: استعادة مدى الحركة الكامل (من 6 إلى 12 أسبوعًا)
- الأهداف: استعادة مدى حركة المرفق الكامل، البدء بتمارين التقوية الخفيفة.
-
تمارين مدى الحركة:
- تمارين نشطة: يقوم المريض بتحريك المرفق بنفسه ضمن أقصى مدى ممكن دون ألم.
- تمارين التمديد (Stretching): تساعد على زيادة مرونة الأنسجة المحيطة بالمرفق.
- قد يستخدم أخصائي العلاج الطبيعي تقنيات التعبئة (mobilization techniques) لتحسين حركة المفصل.
-
تمارين التقوية (بعد التأكد من التئام الكسر):
- تبدأ بتمارين خفيفة بدون أوزان (مثل قبض وبسط المرفق).
- تتدرج إلى استخدام الأوزان الخفيفة أو الأربطة المطاطية لتقوية عضلات ثني ومد المرفق والساعد (مثل عضلة ثلاثية الرؤوس، ثنائية الرؤوس).
المرحلة الثالثة: استعادة القوة والوظيفة (من 12 أسبوعًا فصاعدًا)
- الأهداف: استعادة القوة الكاملة للمرفق، تحسين التحمل، العودة التدريجية للأنشطة اليومية والرياضية.
-
تمارين التقوية المكثفة:
- تتضمن تمارين تحمل الأوزان التدريجية.
- تمارين القوة الوظيفية التي تحاكي حركات الأنشطة اليومية أو الرياضية.
- تمارين الثبات (Stability exercises) للمرفق.
-
العودة إلى الأنشطة:
- يتم السماح بالعودة التدريجية للأنشطة التي تتطلب استخدام الذراع، مع تجنب الأنشطة عالية التأثير في البداية.
- الأستاذ الدكتور محمد هطيف هو من يحدد متى يكون المريض جاهزًا للعودة الكاملة للرياضة أو العمل الشاق.
نصائح هامة أثناء إعادة التأهيل:
- الالتزام: يجب على المريض الالتزام ببرنامج التمارين الموصوف بدقة.
- تجنب الإفراط: لا يجب دفع المرفق إلى الألم الشديد؛ الألم الخفيف أثناء التمارين طبيعي، لكن الألم الحاد يعني الإفراط.
- المتابعة المنتظمة: زيارات منتظمة لأخصائي العلاج الطبيعي ولـ الأستاذ الدكتور محمد هطيف لتقييم التقدم وتعديل البرنامج حسب الحاجة.
- الصبر: التعافي من كسر الزجّ يستغرق وقتًا، وقد تمتد فترة التعافي الكامل إلى 6-12 شهرًا أو أكثر.
- التغذية السليمة: تناول نظام غذائي غني بالكالسيوم وفيتامين د والبروتين يدعم التئام العظام.
يُشرف الأستاذ الدكتور محمد هطيف شخصيًا على خطط إعادة التأهيل لمرضاه، ويقدم الدعم والتوجيه اللازمين لضمان تحقيق أفضل النتائج الوظيفية، ويعمل على تمكينهم من استعادة حياتهم الطبيعية بأسرع وقت وأكثر كفاءة.
المضاعفات المحتملة لكسور الزجّ
على الرغم من أن العلاج والرعاية المقدمة من قبل خبراء مثل الأستاذ الدكتور محمد هطيف تهدف إلى تحقيق أفضل النتائج، إلا أنه مثل أي إصابة أو إجراء جراحي، قد تحدث بعض المضاعفات. فهم هذه المضاعفات المحتملة يساعد المرضى على التعرف عليها مبكرًا وطلب العناية اللازمة.
مضاعفات شائعة:
-
تصلب المرفق (Elbow Stiffness):
- يُعد هذا هو المضاعف الأكثر شيوعًا، حيث يفقد المرفق بعضًا من مدى حركته (سواء في الثني أو المد).
- السبب: تكوين نسيج ندبي حول المفصل، أو عدم كفاية العلاج الطبيعي بعد الإصابة أو الجراحة، أو تثبيت المرفق لفترة طويلة.
- الوقاية: الحركة المبكرة للمرفق تحت إشراف طبي هي المفتاح، كما يوصي بها الأستاذ الدكتور محمد هطيف .
-
عدم الالتئام (Nonunion) أو الالتئام الخاطئ (Malunion):
- عدم الالتئام: فشل العظم في الالتئام بشكل كامل، مما يؤدي إلى عدم استقرار وألم مزمن. قد يتطلب جراحة إضافية (مثل ترقيع العظم أو إعادة التثبيت).
- الالتئام الخاطئ: يلتئم الكسر ولكن في وضع غير صحيح، مما يؤدي إلى تشوه في المفصل أو ضعف في وظيفته.
- الأسباب: تبدل الكسر غير الكافي، العدوى، التدخين، أمراض مزمنة.
-
التهاب المفاصل بعد الصدمة (Post-traumatic Arthritis):
- إذا كان الكسر يمتد إلى السطح المفصلي ويؤثر على الغضروف، فقد تتطور حالة من التهاب المفاصل المؤلم على المدى الطويل، حتى لو تم رد الكسر بشكل جيد.
- الأعراض: ألم مزمن، تيبس، وتدهور في وظيفة المفصل.
-
تهيج الأجهزة المعدنية (Hardware Irritation):
- تعد الأجهزة المعدنية (الصفائح والمسامير، أسلاك الشد) ضرورية لتثبيت الكسر، ولكن في بعض الأحيان قد تسبب تهيجًا للأنسجة الرخوة أو تبرز تحت الجلد، مما يسبب الألم.
- قد يتطلب ذلك جراحة ثانية لإزالة هذه الأجهزة بعد التئام العظم بالكامل، وهذا إجراء روتيني في كثير من الحالات.
مضاعفات أقل شيوعًا ولكنها خطيرة:
-
إصابة العصب الزندي (Ulnar Nerve Injury):
- يمر العصب الزندي في نفق ضيق (النفق المرفقي) بالقرب من الزجّ. قد يتعرض العصب للرضوض أو التلف أثناء الإصابة الأصلية أو خلال الجراحة.
- الأعراض: خدر، وخز، وضعف في الأصبع الصغير والبنصر، وضعف في بعض عضلات اليد.
- التعامل: يتطلب مراقبة دقيقة، وقد يحتاج إلى تحرير جراحي للعصب في بعض الحالات.
-
العدوى (Infection):
- أحد مخاطر أي عملية جراحية، وتزداد في الكسور المفتوحة.
- الأعراض: احمرار، تورم، ألم متزايد، حمى، إفرازات من الجرح.
- التعامل: تتطلب مضادات حيوية قوية وقد تحتاج إلى جراحة إضافية لتنظيف الجرح.
-
متلازمة الحيز (Compartment Syndrome):
- مضاعفة نادرة ولكنها طارئة، تحدث عندما يؤدي التورم الشديد داخل حيز عضلي مغلق إلى زيادة الضغط على الأعصاب والأوعية الدموية.
- الأعراض: ألم شديد وغير متناسب مع الإصابة، خدر، ضعف، شحوب، برودة في اليد.
- التعامل: تتطلب جراحة طارئة (شق الحيز) لتخفيف الضغط وإنقاذ الأنسجة.
-
التكلس Heterotopic Ossification):
- نمو غير طبيعي للعظم في الأنسجة الرخوة المحيطة بالمفصل، مما قد يؤدي إلى تصلب المرفق.
- الوقاية: قد يُعطى بعض الأدوية أو العلاج الإشعاعي في حالات معينة عالية الخطورة.
يحرص الأستاذ الدكتور محمد هطيف على شرح هذه المضاعفات لمرضاه كجزء من عملية الموافقة المستنيرة، ويقدم إرشادات واضحة للتعرف على أي علامات تحذير مبكرة. وبفضل مهارته الجراحية العالية وخبرته الواسعة، يعمل الدكتور هطيف بجد على تقليل حدوث هذه المضاعفات وتقديم العلاج الفعال عند ظهورها.
قصص نجاح المرضى مع الأستاذ الدكتور محمد هطيف: شهادات حية على التميز
تتحدث قصص نجاح المرضى عن نفسها، وهي خير دليل على الكفاءة والخبرة الاستثنائية التي يتمتع بها الأستاذ الدكتور محمد هطيف . كل مريض قصة فريدة، وكل تعافٍ شهادة على التزامه بالنزاهة الطبية والتميز في الرعاية.
قصة نجاح 1: عودة رياضي إلى الملاعب بقوة
السيد أحمد (32 عامًا)، لاعب كرة قدم شبه محترف، تعرض لكسر مفتت ومعقد في الزجّ الأيمن نتيجة سقوط قوي أثناء مباراة. كان الكسر من النوع IIIB حسب تصنيف Mayo Clinic، مع تبدل كبير وتفتت يؤثر على السطح المفصلي، مما هدد مسيرته الرياضية.
راجع السيد أحمد الأستاذ الدكتور محمد هطيف ، الذي قام بتشخيص دقيق باستخدام الأشعة السينية والتصوير المقطعي ثلاثي الأبعاد. أوضح الدكتور هطيف للسيد أحمد تعقيد الكسر والحاجة إلى جراحة دقيقة. قام الدكتور هطيف بإجراء عملية جراحية باستخدام أحدث تقنيات التثبيت بالصفائح والمسامير (Plate and Screw Fixation)، مستخدمًا صفيحة تشريحية قابلة للقفل لتوفير أقصى درجات الثبات واستعادة التشريح المفصلي بدقة متناهية. بفضل الجراحة المتقنة للدكتور هطيف، تمكن السيد أحمد من البدء في برنامج تأهيل مكثف بعد أيام قليلة من الجراحة.
بعد 6 أشهر من المتابعة الدقيقة والعلاج الطبيعي المستمر تحت إشراف فريق الدكتور هطيف، استعاد السيد أحمد كامل مدى حركة مرفقه وقوته. وعاد تدريجيًا إلى التدريبات الرياضية، ليتمكن بعد 9 أشهر من العودة إلى الملاعب وممارسة كرة القدم بنفس الكفاءة التي كان عليها قبل الإصابة. يعبر السيد أحمد عن امتنانه العميق للدكتور هطيف: "لم أكن أصدق أنني سأعود للعب مرة أخرى، لكن دقة الدكتور محمد هطيف وخبرته أعادت لي حياتي الرياضية. إنه حقاً الأفضل."
قصة نجاح 2: استعادة الاستقلالية لمسن بعد كسر الزجّ
السيدة فاطمة (75 عامًا)، ربة منزل، تعاني من هشاشة العظام، سقطت في منزلها وأصيبت بكسر عرضي متبدل في الزجّ الأيسر (النوع IIA من Mayo Clinic). كانت السيدة فاطمة قلقة للغاية بشأن قدرتها على رعاية نفسها بعد الإصابة، خاصة وأنها تعيش بمفردها.
بعد تقييم شامل، قرر الأستاذ الدكتور محمد هطيف أن التدخل الجراحي هو الأفضل لضمان استعادة وظيفة المرفق بسرعة، مع الأخذ في الاعتبار هشاشة عظامها وحاجتها للاستقلالية. أجرى الدكتور هطيف عملية تثبيت بأسلاك الشد (Tension Band Wiring)، وهي تقنية فعالة ومناسبة في هذه الحالة، مع ضمان تثبيت قوي ليتناسب مع ضعف العظام.
كان التعافي بطيئًا في البداية بسبب العمر وهشاشة العظام، لكن بفضل التوجيه المستمر من الدكتور هطيف وبرنامج العلاج الطبيعي المخصص، تمكنت السيدة فاطمة من استعادة جزء كبير من مدى حركة مرفقها. وبعد 4 أشهر، كانت قادرة على أداء معظم مهامها اليومية بشكل مستقل، واستعادت ثقتها بنفسها. تقول السيدة فاطمة: "كان الدكتور محمد هطيف صبورًا ومهذبًا، وشرح لي كل خطوة. بفضله، عدت إلى حياتي الطبيعية، وأنا ممتنة جدًا لخبرته وعنايته."
قصة نجاح 3: التعامل مع مضاعفات سابقة
السيد يوسف (48 عامًا)، مهندس، تعرض لكسر في الزجّ قبل عدة سنوات في حادث خارج اليمن، وتلقى علاجًا جراحيًا أدى إلى تصلب شديد في المرفق وعدم التئام جزئي للكسر. كان يعاني من ألم مزمن وعدم القدرة على مد مرفقه بالكامل، مما أثر على عمله وجودة حياته.
عندما راجع الأستاذ الدكتور محمد هطيف ، أدرك الدكتور هطيف التعقيد الكامن في الحالة، حيث تطلبت جراحة تصحيحية. بعد دراسة دقيقة لصور الأشعة السينية والتصوير المقطعي المحوسب، قام الدكتور هطيف بإجراء جراحة مراجعة معقدة: إزالة الأجهزة المعدنية القديمة، معالجة عدم الالتئام، وتحرير الأنسجة المتصلبة حول المرفق. استخدم الدكتور هطيف مهاراته في الجراحة المجهرية لإزالة التصاقات بعناية شديدة، ثم أعاد تثبيت الكسر باستخدام صفيحة جديدة مع ترقيع عظمي لتعزيز الالتئام.
كانت الجراحة تحديًا، لكن بفضل خبرة الدكتور هطيف، تمكن السيد يوسف من البدء في برنامج تأهيل مكثف وموجه. وعلى مدار 8 أشهر، تحسنت وظيفة مرفقه بشكل ملحوظ، وانخفض الألم بشكل كبير، واستعاد قدرة أكبر على مد وثني المرفق. يعلق السيد يوسف: "لقد فقدت الأمل في التعافي، لكن الدكتور محمد هطيف أعطاني فرصة ثانية. إنه جراح استثنائي ويجمع بين العلم والخلق الرفيع."
هذه القصص ليست مجرد حكايات، بل هي انعكاس للالتزام الثابت لـ الأستاذ الدكتور محمد هطيف بتقديم رعاية طبية من الدرجة الأولى، مدعومًا بعشرين عامًا من الخبرة، وأحدث التقنيات، والنزاهة الطبية التي يشتهر بها في صنعاء واليمن ككل.
لماذا تختار الأستاذ الدكتور محمد هطيف لعلاج كسور الزجّ؟
عندما يتعلق الأمر بإصابات المفاصل المعقدة مثل كسور الزجّ، فإن اختيار الجراح المناسب يحدث فرقًا جوهريًا في نتيجة العلاج وجودة الحياة بعد التعافي. الأستاذ الدكتور محمد هطيف يبرز كخيار لا مثيل له في اليمن، وخصوصًا في صنعاء، للأسباب التالية:
- خبرة تتجاوز العقدين من الزمن: يتمتع الدكتور هطيف بخبرة عملية تزيد عن 20 عامًا في مجال جراحة العظام والعمود الفقري والمفاصل. هذه التجربة الطويلة تعني أنه واجه وتعامل مع مجموعة واسعة من الحالات، من أبسط الكسور إلى أكثرها تعقيدًا، مما صقل مهاراته وجعله قادرًا على اتخاذ القرارات الصائبة حتى في أصعب الظروف.
- رتبة أكاديمية مرموقة (أستاذ بجامعة صنعاء): كأستاذ جامعي، لا يمتلك الدكتور هطيف فقط المعرفة النظرية والعملية العميقة، بل يشارك أيضًا في تدريس الجيل القادم من الأطباء، مما يعكس مكانته كمرجع علمي وعملي في تخصصه. هذا يضمن أنه مطلع دائمًا على أحدث الأبحاث والتطورات في جراحة العظام.
-
الاستخدام المتقن لأحدث التقنيات الجراحية:
- الجراحة المجهرية (Microsurgery): تتيح له دقة لا متناهية في التعامل مع الأنسجة الدقيقة، مما يقلل من الصدمة الجراحية ويحسن نتائج التعافي.
- منظار المفاصل بتقنية 4K (Arthroscopy 4K): يستخدم هذه التقنية المتقدمة للتشخيص والعلاج بأقل تدخل جراحي ممكن، مما يقلل من الألم وفترة التعافي.
- جراحات استبدال المفاصل (Arthroplasty): في الحالات الشديدة والمعقدة، تكون مهارته في استبدال المفاصل عاملًا حاسمًا لاستعادة الوظيفة.
- النزاهة الطبية الصارمة: يشتهر الدكتور هطيف بالتزامه الشديد بالأخلاقيات المهنية والنزاهة الطبية. يقدم دائمًا المشورة الأكثر صدقًا وموضوعية، ويضع مصلحة المريض في المقام الأول، دون أي تهاون.
- النهج الشامل والمخصص للمريض: لا يرى الدكتور هطيف المريض ككسر فحسب، بل يتبع نهجًا شموليًا يأخذ في الاعتبار جميع جوانب حياة المريض وصحته. يخصص خطط علاج وتأهيل فردية تهدف إلى تحقيق أفضل تعافٍ ممكن.
- السمعة والمكانة: يحظى الأستاذ الدكتور محمد هطيف بسمعة ممتازة كأفضل جراح عظام وعمود فقري ومفاصل في صنعاء واليمن، مع سجل حافل بقصص النجاح التي تشهد على مهارته وتفانيه.
إن اختيارك للأستاذ الدكتور محمد هطيف يعني أنك تضع صحتك بين يدي خبير يجمع بين العلم والتجربة والتكنولوجيا المتطورة والالتزام الأخلاقي، لضمان حصولك على أفضل رعاية ممكنة في رحلتك نحو التعافي الكامل من كسور الزجّ.
الأسئلة الشائعة حول كسور الزجّ (FAQ)
1. ما هو الزجّ، وما هي وظيفته؟
الزجّ (Olecranon) هو الجزء العظمي البارز في الطرف العلوي من عظم الزند (أحد عظمي الساعد)، ويشكل الجزء الخلفي من مفصل المرفق. وظيفته الرئيسية هي توفير نقطة ارتكاز لعضلة ثلاثية الرؤوس، وهي العضلة المسؤولة عن مد المرفق. كما أنه يوفر استقرارًا للمفصل ويحميه.
2. كيف أعرف إذا كان لدي كسر في الزجّ؟
الأعراض الشائعة لكسر الزجّ تشمل ألمًا حادًا وفجائيًا في الجزء الخلفي من المرفق، تورمًا وكدمات، صعوبة أو عدم القدرة على مد المرفق، وإيلامًا عند لمس المنطقة. في بعض الحالات، قد يكون هناك تشوه مرئي. يجب عليك مراجعة الطبيب فورًا إذا كنت تعاني من هذه الأعراض بعد إصابة في المرفق.
3. هل يجب دائمًا إجراء جراحة لكسور الزجّ؟
ليس دائمًا. يعتمد القرار على نوع الكسر، مدى تبدله (هل تحركت أجزاء العظم عن مكانها)، استقرار المفصل، وعمر المريض وحالته الصحية. الكسور غير المتبدلة والمستقرة قد تُعالج تحفظيًا (بالجبس أو التجبير). ومع ذلك، فإن معظم كسور الزجّ، خاصة المتبدلة والمفتتة، تتطلب تدخلًا جراحيًا لضمان أفضل نتائج وظيفية، وهذا ما يحدده الأستاذ الدكتور محمد هطيف بعد تقييم دقيق.
4. ما هي مدة التعافي المتوقعة بعد كسر الزجّ؟
تختلف مدة التعافي بناءً على شدة الكسر ونوع العلاج. عادة ما يستغرق التئام العظم من 6 إلى 12 أسبوعًا. ولكن استعادة كامل مدى حركة وقوة المرفق من خلال العلاج الطبيعي يمكن أن يستغرق من 3 إلى 6 أشهر، وفي بعض الحالات المعقدة، قد يمتد التعافي الكامل إلى عام أو أكثر. الصبر والالتزام ببرنامج إعادة التأهيل حاسمان.
5. هل سأحتاج إلى إزالة الأجهزة المعدنية بعد الجراحة؟
في كثير من الأحيان، نعم. الأجهزة المعدنية (مثل الصفائح والمسامير أو أسلاك الشد) قد تسبب تهيجًا للأنسجة الرخوة أو تبرز تحت الجلد، مما يسبب الألم أو عدم الراحة. في هذه الحالات، قد يوصي الأستاذ الدكتور محمد هطيف بإزالة الأجهزة بعد التئام العظم بالكامل، وهذا إجراء جراحي بسيط نسبيًا. القرار بإزالة الأجهزة يكون فرديًا ويعتمد على عوامل متعددة.
6. ما هي المضاعفات المحتملة لكسور الزجّ؟
تشمل المضاعفات الشائعة تصلب المرفق (فقدان مدى الحركة)، وعدم الالتئام أو الالتئام الخاطئ للكسر، والتهاب المفاصل بعد الصدمة، وتهيج الأجهزة المعدنية. المضاعفات الأقل شيوعًا ولكنها خطيرة تشمل إصابة العصب الزندي والعدوى. يحرص الأستاذ الدكتور محمد هطيف على شرح هذه المضاعفات المحتملة واتخاذ الإجراءات الوقائية.
7. متى يمكنني العودة إلى الأنشطة اليومية أو الرياضة بعد التعافي؟
يعتمد ذلك على مدى التعافي وقوة المرفق. عادةً ما يمكن للمريض العودة تدريجيًا إلى الأنشطة اليومية الخفيفة بعد بضعة أشهر. العودة إلى الأنشطة الرياضية أو المهام الشاقة التي تتطلب جهدًا كبيرًا على المرفق تتطلب وقتًا أطول، وقد تكون بعد 6-12 شهرًا، وذلك بعد تقييم كامل من قبل الأستاذ الدكتور محمد هطيف وأخصائي العلاج الطبيعي.
8. ما هو الفرق بين العلاج التحفظي والجراحي؟
الجدول 2: مقارنة بين العلاج التحفظي والجراحي لكسور الزجّ
| الميزة | العلاج التحفظي (غير الجراحي) | العلاج الجراحي |
|---|---|---|
| مؤشراته | كسور غير متبدلة، مستقرة، بسيطة | معظم الكسور المتبدلة، المفتتة، غير المستقرة، المفتوحة |
| طريقته | تثبيت بالجبس، دعامة، حمالة ذراع | تثبيت بالصفائح والمسامير، أسلاك الشد، استبدال المفصل |
| مخاطر | تصلب المفصل، التئام خاطئ، عدم التئام | مخاطر التخدير، العدوى، تلف الأعصاب، تهيج الأجهزة المعدنية، تصلب |
| مدة التعافي | أطول فترة تثبيت، حركة لاحقة | حركة مبكرة ممكنة، تعافي وظيفي أسرع |
| استعادة الوظيفة | قد لا تكون كاملة، خطر التيبس أعلى | فرصة أكبر لاستعادة كامل مدى الحركة والقوة |
| تكلفة | أقل | أعلى (تكلفة العملية، المستشفى، الأجهزة) |
| متابعة | صور أشعة متكررة لمراقبة التبدل | متابعة الجرح، صور أشعة، علاج طبيعي مكثف |
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات الكسور المعقدة وإنقاذ الأطراف.. نلتزم بإعادتك لحياة خالية من الألم وعظام قوية وملتئمة.
مواضيع أخرى قد تهمك