تثبيت المفصل بالمسامير المحورية لعلاج تشوه شاركو في منتصف القدم: دليل شامل للمرضى مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
تثبيت المفصل بالمسامير المحورية هو إجراء جراحي حيوي لعلاج تشوه شاركو في منتصف القدم، وهو اضطراب مدمر يؤثر على مرضى السكري بشكل خاص. يهدف العلاج إلى استعادة ثبات القدم ومنع المضاعفات الخطيرة، ويعد الأستاذ الدكتور محمد هطيف خبيرًا رائدًا في هذا المجال، ويقدم حلولاً متقدمة للمرضى في صنعاء واليمن.
الخلاصة الطبية السريعة: يُعد تثبيت المفصل بالمسامير المحورية (Axial Screw Fixation) إجراءً جراحياً حيوياً ومتقدماً لعلاج تشوه شاركو في منتصف القدم (Charcot Midfoot Deformity)، وهو اضطراب عظمي ومفصلي مدمر يؤثر بشكل خاص على مرضى السكري الذين يعانون من الاعتلال العصبي. يهدف هذا التدخل الجراحي الدقيق إلى استعادة الثبات الميكانيكي للقدم، منع التقرحات المزمنة، وتجنب المضاعفات الخطيرة التي قد تنتهي ببتر الطرف. ويبرز الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل بجامعة صنعاء، كخبير رائد ومرجع طبي أول في هذا المجال المعقد، حيث يقدم حلولاً جراحية مبتكرة تعتمد على أحدث التقنيات العالمية لإنقاذ أطراف المرضى في صنعاء واليمن.

مقدمة شاملة: تحدي تشوه شاركو وأهمية التدخل الجراحي المتقدم
أهلاً بكم في هذا الدليل الطبي الموسع والشامل، والذي تم إعداده بعناية فائقة لإلقاء الضوء على واحدة من أكثر التحديات الصحية تعقيداً وخطورة التي تواجه مرضى السكري: تشوه شاركو في منتصف القدم (Charcot Neuroarthropathy). إن هذه الحالة ليست مجرد مشكلة عابرة في القدم، بل هي عملية تدميرية تقدمية تتطلب فهماً طبياً عميقاً، تخطيطاً استراتيجياً دقيقاً، وتنفيذاً جراحياً بالغ المهارة لإنقاذ الطرف المصاب وتحسين جودة حياة المريض بشكل جذري.
إن علاج تشوه شاركو المتقدم لا يقتصر أبداً على مجرد وضع مسامير أو شرائح معدنية في العظام بطريقة تقليدية؛ بل هو علم وفن يتطلب فهماً شاملاً للفيزيولوجيا المرضية الفريدة، وتقييماً دقيقاً لجودة العظام الهشة، والتعامل الحذر مع الأنسجة الرخوة المتضررة. في هذا السياق الطبي المعقد، يلمع اسم الأستاذ الدكتور محمد هطيف كأحد أبرز وأمهر الخبراء في جراحة العظام والقدم والكاحل في اليمن. بفضل خبرته التي تتجاوز العشرين عاماً، ومكانته الأكاديمية كأستاذ في جامعة صنعاء، يقدم الدكتور هطيف أحدث التقنيات الجراحية العالمية، وعلى رأسها تقنية "تثبيت المفصل بالمسامير المحورية" (Beaming Technique)، والتي أحدثت ثورة في طرق إنقاذ القدم السكرية.
سنتناول في هذا الدليل المرجعي كل التفاصيل الدقيقة المتعلقة بقدم شاركو، بدءاً من التشريح المعقد للقدم، مروراً بأسباب المرض الخفية، طرق التشخيص المبكر، الخيارات العلاجية التحفظية والجراحية، وصولاً إلى شرح مفصل خطوة بخطوة لجراحة التثبيت بالمسامير المحورية، وما يتبعها من برامج تأهيل صارمة. هدفنا الأسمى هو تزويد المريض وعائلته بالمعرفة الطبية الموثوقة لمواجهة هذا التحدي بثقة تامة.
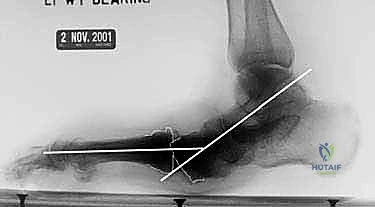
التشريح الميكانيكي لمنتصف القدم: لماذا تنهار قدم شاركو؟
لفهم مدى تعقيد تشوه شاركو، يجب أولاً أن نفهم البنية التشريحية العبقرية لمنتصف القدم. تتكون القدم من ثلاثة أجزاء رئيسية: مقدمة القدم، منتصف القدم، ومؤخرة القدم. منتصف القدم (Midfoot) هو حجر الزاوية الذي يربط بين المؤخرة والمقدمة، ويتكون من مجموعة من العظام الصغيرة (العظام الإسفينية، العظم النردي، والعظم الزورقي) التي تشكل أقواساً طولية وعرضية تدعم وزن الجسم وتوفر المرونة أثناء المشي.
تعتمد قوة منتصف القدم على مفصلين رئيسيين:
1. مفصل ليسفرانك (Lisfranc Joint): يربط بين عظام مشط القدم والعظام الرصغية.
2. مفصل شوبارت (Chopart Joint): يربط بين مؤخرة القدم ومنتصفها.
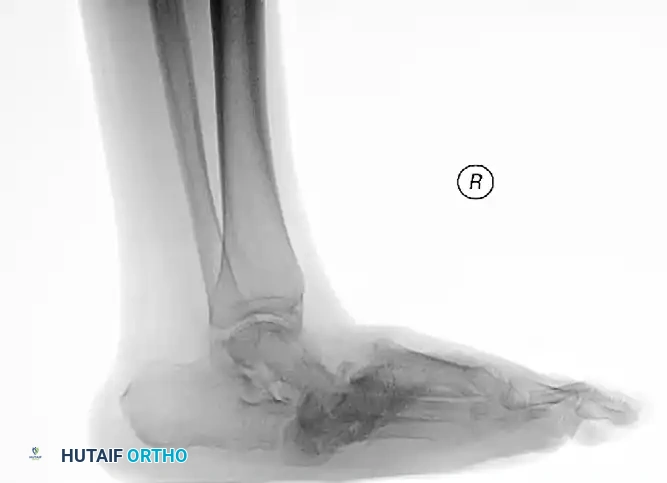
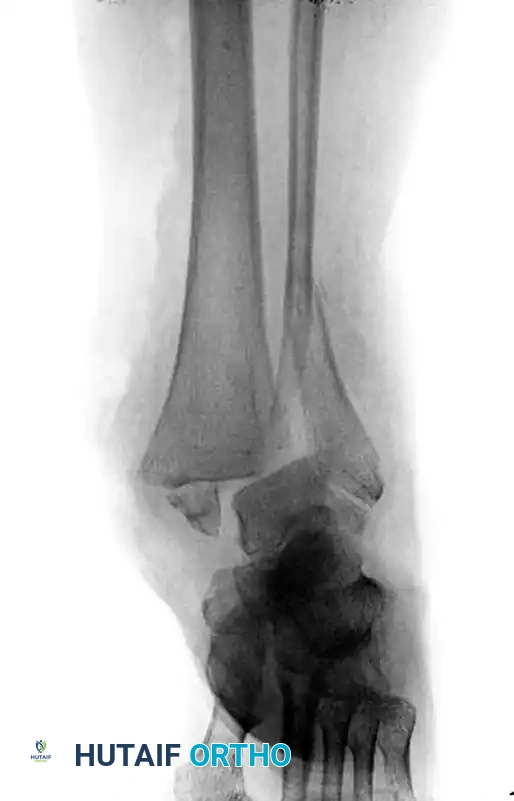
في مريض شاركو، يؤدي فقدان الإحساس (الاعتلال العصبي) إلى عدم شعور المريض بالإجهاد الميكانيكي الواقع على هذه المفاصل. ومع استمرار المشي، تتمزق الأربطة القوية التي تدعم هذه المفاصل، وتتكسر العظام، مما يؤدي إلى انهيار القوس الطولي للقدم بالكامل، وهو ما يُعرف طبياً بـ "القدم الروكرية" (Rocker-Bottom Foot)، حيث يصبح باطن القدم محدباً بدلاً من أن يكون مقعراً.
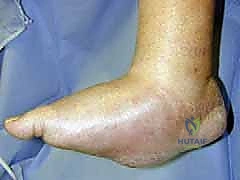
الفهم العميق لقدم شاركو الاعتلال العصبي (Charcot Foot)
قدم شاركو هي حالة مرضية تقدمية ومدمرة تصيب العظام والمفاصل والأنسجة الرخوة في القدم والكاحل. تحدث هذه الحالة بشكل حصري تقريباً لدى المرضى الذين يعانون من اعتلال الأعصاب الطرفية (Peripheral Neuropathy)، وأكثرهم شيوعاً هم مرضى السكري غير المنتظمين لفترات طويلة.
يؤدي فقدان "الإحساس الوقائي" (Protective Sensation) إلى كارثة حقيقية؛ فالمريض لا يشعر بالألم الناتج عن الالتواءات الصغيرة، أو الكسور الدقيقة، أو الضغط المستمر أثناء المشي. تتراكم هذه الصدمات الدقيقة (Microtraumas) يوماً بعد يوم، وتؤدي إلى تآكل العظام وتفتتها وتشوهات مفصلية شديدة.
النظريات الطبية المفسرة لحدوث قدم شاركو
يعتمد التفسير الطبي الحديث لانهيار عظام القدم في مرض شاركو على نظريتين رئيسيتين تعملان معاً:
- النظرية العصبية الرضية (Neurotraumatic Theory): تنص هذه النظرية على أن فقدان الإحساس بالألم واستقبال الحس العميق يؤدي إلى استمرار المريض في تحمل الوزن على قدم مصابة بكسور دقيقة أو التواءات، مما يؤدي إلى تدمير ميكانيكي متسارع للمفاصل والعظام.
- النظرية العصبية الوعائية (Neurovascular Theory): يؤدي الاعتلال العصبي اللاإرادي (Autonomic Neuropathy) إلى فقدان السيطرة على الأوعية الدموية، مما يسبب توسعاً مستمراً في الأوعية الدموية (Hyperemia) وزيادة تدفق الدم إلى العظام. هذا التدفق الزائد ينشط الخلايا الناقضة للعظم (Osteoclasts)، مما يؤدي إلى ارتشاف العظام (Bone Resorption) وجعلها هشة وضعيفة جداً وعرضة للكسر والانهيار التلقائي.
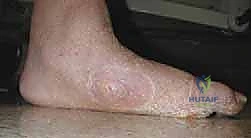
أسباب وعوامل الخطر لتشوه شاركو
المشكلة الأساسية في تشوه شاركو متعددة الأوجه وتتضمن مجموعة من العوامل المتشابكة:
- الاعتلال العصبي السكري (Diabetic Neuropathy): هو السبب الأول والرئيسي. يؤدي ارتفاع السكر في الدم لفترات طويلة إلى إتلاف الألياف العصبية الطرفية، مما يسبب فقداناً تدريجياً للإحساس، ووظيفة الحركة، والوظيفة اللاإرادية. تتأثر الأعصاب الطويلة بشكل أكبر، مما يؤدي إلى فقدان الإحساس المميز بنمط "القفاز والجورب".
- اختلال التوازن الحركي العضلي (Motor Imbalance): يؤدي تلف الأعصاب الحركية إلى ضعف وضمور العضلات الداخلية للقدم. هذا الخلل يسبب تقلصاً شديداً في وتر أخيل (وتر العرقوب) وعضلات الساق الخلفية. هذا التقلص يزيد بشكل كبير من الضغط الميكانيكي على مقدمة ومنتصف القدم أثناء المشي، مما يسرع من عملية انهيار عظام منتصف القدم.
- الخلل الوظيفي اللاإرادي (Autonomic Dysfunction): يؤدي تلف الأعصاب اللاإرادية إلى توقف الغدد العرقية عن العمل، مما يسبب جفافاً شديداً وتشققات في الجلد. هذا يضر بحاجز الجلد الواقي ويفتح أبواباً للعدوى البكتيرية. علاوة على ذلك، يؤدي فقدان التحكم في الأوعية الدموية إلى التورم (الوذمة) والركود الوريدي، مما يعيق التئام الجروح.
- تآكل العظام (Osteolysis): كما ذكرنا في النظرية الوعائية، تؤدي الاستجابة التحفيزية لزيادة تدفق الدم إلى تآكل متسارع للعظام. وعادة ما تكون هذه العملية غير مؤلمة في البداية، مما يفسر تأخر المرضى في طلب الاستشارة الطبية.
مراحل تطور قدم شاركو (تصنيف إيشنهولز - Eichenholtz Classification)
يُعد تصنيف إيشنهولز المعيار الذهبي عالمياً لتحديد مرحلة تطور اعتلال المفاصل العصبية لشاركو، وهو أمر بالغ الأهمية للأستاذ الدكتور محمد هطيف لتحديد خطة العلاج المناسبة (تحفظية أم جراحية).
جدول 1: مراحل إيشنهولز لتطور قدم شاركو
| المرحلة | التسمية الطبية | الأعراض السريرية (Clinical Signs) | العلامات الشعاعية (X-ray Findings) |
|---|---|---|---|
| المرحلة 0 | ما قبل شاركو (At Risk) | تورم خفيف، احمرار، دفء في القدم. لا يوجد ألم أو ألم خفيف. | أشعة سينية طبيعية. قد يظهر الرنين المغناطيسي (MRI) وذمة في نخاع العظم. |
| المرحلة 1 | المرحلة الالتهابية / التدميرية (Development / Fragmentation) | قدم مفرطة الاحمرار، متورمة بشدة، وساخنة جداً. قد يشتبه خطأً بوجود عدوى (Cellulitis). | تآكل شديد في العظام، تفتت مفصلي، خلع جزئي أو كلي، حطام عظمي حول المفاصل. |
| المرحلة 2 | مرحلة الالتحام / التوحد (Coalescence) | يقل التورم والاحمرار بشكل ملحوظ. تنخفض درجة حرارة القدم لتقترب من الطبيعي. | بدء امتصاص الحطام العظمي، بداية التحام العظام المتكسرة، تصلب حواف العظام. |
| المرحلة 3 | مرحلة التصلب وإعادة البناء (Reconstruction / Consolidation) | لا يوجد التهاب. القدم مستقرة ولكنها مشوهة بشدة (غالباً قدم روكرية). | تصلب عظمي كامل، التحام المفاصل المشوهة، استقرار الهيكل العظمي على وضعه المشوه. |
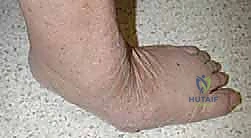
الأعراض والتشخيص: كيف نفرق بين شاركو والتهاب العظام؟
التشخيص المبكر هو مفتاح إنقاذ القدم. يواجه العديد من الأطباء غير المتخصصين صعوبة في التمييز بين قدم شاركو في المرحلة الأولى (الالتهابية) وبين التهاب النسيج الخلوي (Cellulitis) أو التهاب العظام والنقي (Osteomyelitis).
الأعراض الشائعة تشمل:
* تورم مفاجئ وغير مبرر في القدم أو الكاحل.
* احمرار شديد وارتفاع في درجة حرارة القدم المصابة مقارنة بالقدم السليمة (بفارق قد يصل إلى 2-6 درجات مئوية).
* تشوه ملحوظ في شكل القدم (تساقط قوس القدم، بروز عظمي في باطن القدم).
* غياب الألم أو وجود ألم لا يتناسب مع حجم التورم والتشوه (بسبب الاعتلال العصبي).
يعتمد الأستاذ الدكتور محمد هطيف في تشخيصه على:
1. الفحص السريري الدقيق: فحص النبض، تقييم الإحساس (باستخدام خيوط مونو-فيلامينت)، وقياس درجات الحرارة.
2. الأشعة السينية الحاملة للوزن (Weight-bearing X-rays): لتقييم الانهيار العظمي.
3. التصوير بالرنين المغناطيسي (MRI): وهو الفحص الأدق لاكتشاف وذمة نخاع العظم في المرحلة "صفر" قبل ظهور التدمير في الأشعة السينية، وللتفريق المؤكد بين شاركو والعدوى العميقة.
الخيارات العلاجية: متى نلجأ للعلاج التحفظي ومتى نتدخل جراحياً؟
الهدف الأساسي من علاج تشوه شاركو هو الحصول على قدم مستقرة، قابلة لارتداء حذاء طبي (Plantigrade Foot)، وخالية من التقرحات والعدوى.
أولاً: العلاج التحفظي (غير الجراحي)
يُعد العلاج التحفظي الخط الأول في المرحلة الحادة (المرحلة 1 من إيشنهولز). الهدف هو منع المزيد من التدمير العظمي حتى يهدأ الالتهاب.
* قالب التلامس الكلي (Total Contact Cast - TCC): هو المعيار الذهبي. عبارة عن جبس خاص يوزع الضغط بالتساوي على كامل القدم والساق، ويمنع حركة المفاصل. يتم تغييره أسبوعياً.
* أحذية CROW (Charcot Restraint Orthotic Walker): تُستخدم في المراحل اللاحقة أو للمرضى الذين لا يتحملون الجبس.
* منع تحمل الوزن: استخدام العكازات أو الكراسي المتحركة.
ثانياً: لماذا تفشل العلاجات التحفظية أحياناً؟
العلاج التحفظي لا يصحح التشوه الذي حدث بالفعل. إذا كان التشوه شديداً (القدم الروكرية)، فإن المريض سيصاب بتقرحات مزمنة في باطن القدم بمجرد عودته للمشي. هذه التقرحات تؤدي حتماً إلى تلوث العظام (Osteomyelitis)، مما يضع المريض أمام خطر البتر. هنا يبرز دور التدخل الجراحي المتقدم.
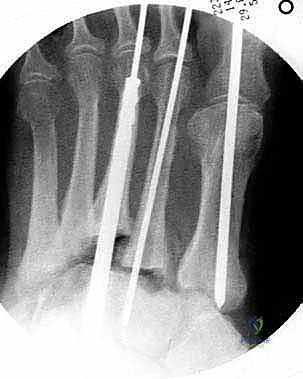
التوجه الجراحي الحديث: تثبيت المفصل بالمسامير المحورية (Axial Screw Fixation)
لسنوات طويلة، كانت الجراحة في مرض شاركو تقتصر على عمليات البتر أو استخدام الشرائح والمسامير التقليدية التي غالباً ما تفشل بسبب هشاشة العظام وضعف الأنسجة الرخوة في مرضى السكري.
اليوم، يقود الأستاذ الدكتور محمد هطيف ثورة جراحية في اليمن من خلال استخدام تقنية "التثبيت المحوري" (Axial Beaming). تعتمد هذه التقنية على مبدأ "البناء الفائق" (Superconstruct)، حيث يتم دمج المفاصل المتضررة باستخدام مسامير معدنية صلبة وطويلة يتم إدخالها داخل التجويف النخاعي (Medullary Canal) لعظام القدم.
لماذا التثبيت بالمسامير المحورية هو الخيار الأفضل؟ (مبدأ Superconstruct)
- ميكانيكا أقوى: المسمار المحوري يعمل كدعامة داخلية صلبة تقاوم قوى الانحناء والقص بشكل أفضل بكثير من الشرائح السطحية.
- حماية الأنسجة الرخوة: لا تتطلب هذه التقنية شقوقاً جراحية ضخمة لتركيب شرائح كبيرة، مما يقلل من خطر نخر الجلد والعدوى، وهو أمر بالغ الأهمية لمرضى السكري.
- توزيع الإجهاد: المسامير الطويلة تمتد إلى ما بعد منطقة المفصل المتضرر لتثبت في عظام سليمة، مما يوزع الإجهاد الميكانيكي ويمنع فشل التثبيت.
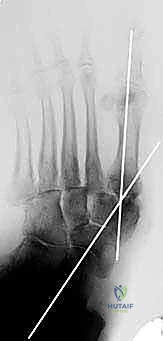
جدول 2: مقارنة بين التثبيت بالمسامير المحورية والشرائح التقليدية في قدم شاركو
| وجه المقارنة | التثبيت بالمسامير المحورية (Axial Beaming) | التثبيت بالشرائح والمسامير التقليدية |
|---|---|---|
| القوة الميكانيكية | عالية جداً (مبدأ Superconstruct) | متوسطة إلى ضعيفة (عرضة للكسر) |
| حجم الشق الجراحي | شقوق صغيرة (Minimally Invasive) | شقوق كبيرة وممتدة |
| تضرر الأنسجة الرخوة | الحد الأدنى (يحافظ على التروية الدموية) | كبير (خطر نخر الجلد) |
| معدل فشل التثبيت | منخفض | مرتفع (بسبب هشاشة عظام السكري) |
| خطر العدوى الجراحية | منخفض | مرتفع جداً |
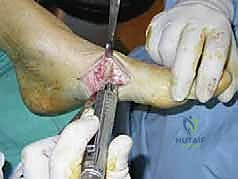
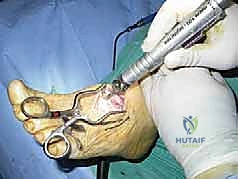
خطوات جراحة تثبيت منتصف القدم بالمسامير المحورية مع أ.د. محمد هطيف
تتطلب هذه الجراحة مهارة فائقة وتخطيطاً ثلاثي الأبعاد. يقوم الأستاذ الدكتور محمد هطيف بإجراء هذه الجراحة وفق بروتوكول عالمي صارم:
1. التخطيط قبل الجراحة وإطالة وتر أخيل
قبل التعامل مع العظام، يجب تصحيح الخلل الميكانيكي. غالباً ما يبدأ الدكتور هطيف بإجراء عملية إطالة لوتر أخيل (Achilles Tendon Lengthening) لتقليل الضغط الهائل على منتصف القدم وتسهيل إعادة محاذاة العظام.
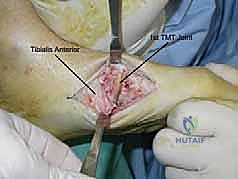
2. الشق الجراحي والوصول للمفاصل
يتم عمل شقوق جراحية مدروسة بعناية لتجنب الأعصاب والأوعية الدموية الرئيسية. يتم الوصول إلى مفاصل منتصف القدم (العمود الإنسي والعمود الوحشي).
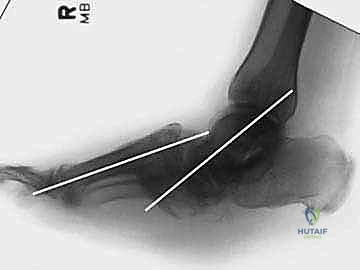
3. التنظيف وإزالة الغضاريف (Debridement)
يقوم الجراح بإزالة جميع الغضاريف التالفة، والأنسجة الليفية، والعظام الميتة (التي تشبه السكر المطحون في مرضى شاركو) للوصول إلى عظام حية قادرة على الالتحام.
4. إعادة المحاذاة وتصحيح التشوه (Realignment)
هذه هي الخطوة الأكثر دقة. يقوم الدكتور هطيف بإعادة العظام إلى وضعها التشريحي الطبيعي لاستعادة القوس الطولي للقدم، والتأكد من أن باطن القدم أصبح مسطحاً وقابلاً لتحمل الوزن مستقبلاً دون التسبب في تقرحات.
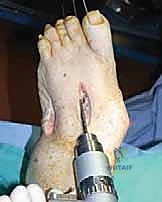
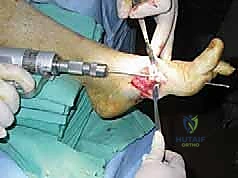
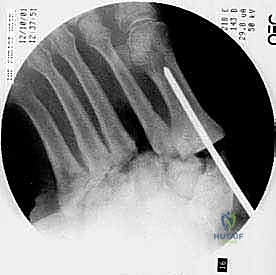
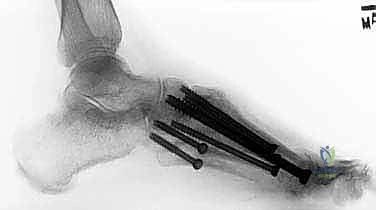
5. إدخال المسامير المحورية (Axial Screw Insertion)
يتم استخدام أسلاك توجيهية (Guide Wires) يتم إدخالها تحت توجيه الأشعة السينية المباشرة (C-arm) من خلال عظام مشط القدم، مروراً بمفاصل منتصف القدم، وصولاً إلى عظام الرصغ (مثل العظم الزورقي أو الكاحل). بعد التأكد من المسار الصحيح، يتم استخدام مثقاب خاص، ثم تُدرج المسامير المحورية الصلبة (غالباً مسامير بقطر 6.5 مم أو 7.0 مم) لضغط المفاصل وتثبيتها بقوة هائلة.
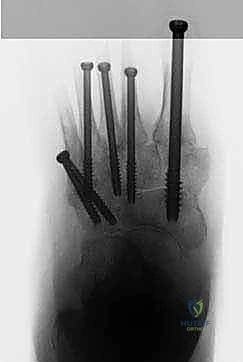
6. الإغلاق الدقيق
نظراً لضعف التروية الدموية في مرضى السكري، يتم إغلاق الجروح بتقنيات تجميلية دقيقة لضمان التئام الجلد دون مضاعفات.
الأستاذ الدكتور محمد هطيف: مرجعيتك الطبية الموثوقة في جراحة العظام باليمن
عندما يتعلق الأمر بجراحة معقدة مثل إنقاذ قدم شاركو، فإن اختيار الجراح هو العامل الأهم في تحديد نجاح أو فشل العملية. يمثل الأستاذ الدكتور محمد هطيف قمة الهرم الطبي في هذا التخصص في اليمن، وذلك لعدة أسباب جوهرية:
- الدرجة الأكاديمية الرفيعة: أستاذ جراحة العظام والمفاصل في كلية الطب بجامعة صنعاء، مما يعني إطلاعه الدائم على أحدث الأبحاث والبروتوكولات الطبية العالمية، ومساهمته في تخريج أجيال من الأطباء.
- خبرة تتجاوز العقدين: أكثر من 20 عاماً من الخبرة العملية في غرف العمليات، تعامل خلالها مع أعقد حالات التشوهات والكسور وإصابات الملاعب.
- الريادة في التقنيات الحديثة: الدكتور هطيف هو من رواد إدخال التقنيات الجراحية المتقدمة إلى اليمن، مثل الجراحات الميكروسكوبية الدقيقة (Microsurgery)، مناظير المفاصل بتقنية 4K (Arthroscopy)، وعمليات تبديل المفاصل الصناعية المعقدة (Arthroplasty).
- الأمانة الطبية الصارمة: يُعرف الدكتور هطيف في الأوساط الطبية وبين مرضاه بالشفافية المطلقة. فهو لا يوصي بالتدخل الجراحي إلا إذا كان هو الخيار الأمثل والوحيد لإنقاذ المريض، ويضع مصلحة المريض فوق كل اعتبار.
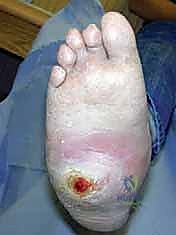
الرعاية ما بعد الجراحة وبرنامج التأهيل الص
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك