الدليل الشامل لمرض قدم شاركو والتصنيف المتقدم وطرق إعادة البناء الجراحي
الخلاصة الطبية
قدم شاركو هو تدمير تدريجي لمفاصل وعظام القدم نتيجة فقدان الإحساس العصبي، وغالبا ما يصيب مرضى السكري. يبدأ بتورم واحمرار، ويتطلب تدخلا طبيا عاجلا وتثبيتا مبكرا لمنع التشوه. يشمل العلاج استخدام الجبائر المخصصة، وقد يتطلب تدخلا جراحيا متقدما لإعادة بناء القدم.
الخلاصة الطبية السريعة: قدم شاركو هو تدمير تدريجي لمفاصل وعظام القدم نتيجة فقدان الإحساس العصبي، وغالبا ما يصيب مرضى السكري. يبدأ بتورم واحمرار، ويتطلب تدخلا طبيا عاجلا وتثبيتا مبكرا لمنع التشوه. يشمل العلاج استخدام الجبائر المخصصة، وقد يتطلب تدخلا جراحيا متقدما لإعادة بناء القدم.
مقدمة عن مرض قدم شاركو
يعد مرض قدم شاركو أو الاعتلال المفصلي العصبي حالة طبية متقدمة وخطيرة تهدد سلامة الأطراف، وتتميز بحدوث خلع في المفاصل، وكسور مرضية، وتدمير شديد للبنية الهندسية للقدم لدى المرضى الذين يعانون من ضعف أو فقدان عميق في الإحساس العصبي الطرفي. في حين أن داء السكري يظل السبب الأكثر شيوعا لهذه الحالة في العالم، إلا أن أي حالة تؤدي إلى فقدان الإحساس الوقائي يمكن أن تطلق شرارة هذه السلسلة المدمرة من الأحداث الطبية.
إن الإدارة الناجحة وعلاج قدم شاركو تتطلب من جراح العظام فهم بعدين حاسمين للمرض، البعد الأول هو المرحلة الفسيولوجية الزمنية التي تحدد متى يجب التدخل الجراحي، والبعد الثاني هو النمط التشريحي المكاني الذي يحدد أين وكيف تتم عملية إعادة البناء. الهدف الأساسي من إعادة بناء قدم شاركو ليس استعادة التشريح الطبيعي بنسبة مائة بالمائة، بل إنشاء قدم مستقرة وقابلة لارتداء الأحذية الطبية لمنع تكرار التقرحات والتهابات العظام، وبالتالي تجنب عمليات البتر الكبرى للأطراف السفلية.
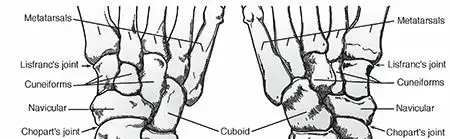
التشريح وأنواع الإصابة في قدم شاركو
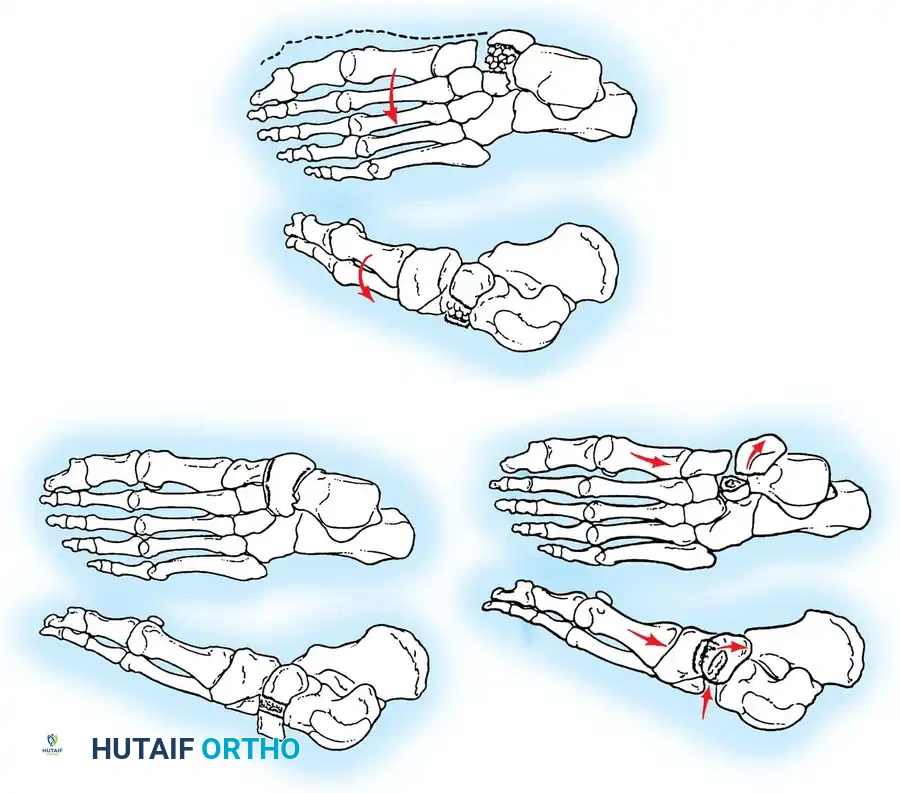
يعتمد التصنيف التشريحي لمرض قدم شاركو على تحديد المفاصل الرئيسية المصابة، وهو ما يحدد العواقب الميكانيكية الحيوية لانهيار القدم ويوجه النهج الجراحي المناسب. ينقسم هذا التصنيف إلى عدة أنواع رئيسية.
إصابة منتصف القدم
يعد هذا النوع هو الأكثر شيوعا ويصيب حوالي ستين بالمائة من المرضى. يؤدي انهيار مفاصل منتصف القدم إلى خلع ظهري وانثناء أخمصي لعظام المشط. هذا الانهيار يدمر القوس الطولي للقدم، مما يؤدي إلى التشوه الكلاسيكي المعروف باسم القدم المحدبة أو الكرسي الهزاز. يتسبب هذا التشوه في بروز عظمي شديد في أسفل القدم، مما يؤدي إلى تقرحات عنيدة يصعب علاجها.
إصابة مؤخرة القدم
يمثل هذا النوع ثاني أكثر المناطق تضررا بنسبة تقارب ثلاثين بالمائة. يشمل إصابة المفاصل الرصغية المستعرضة والمفصل تحت الكاحل. يؤدي هذا إلى تشوه محدب أكثر قربا يتميز بانثناء شديد لرأس عظمة الكاحل. تتطور حالة من عدم الاستقرار الشديد في مؤخرة القدم، وغالبا ما يخترق رأس عظمة الكاحل الأنسجة الرخوة الأخمصية، مما يخلق منطقة عالية الخطورة للتقرحات والتهاب العظام المجاورة.
إصابة مفصل الكاحل
يعتبر هذا النوع أقل شيوعا بنسبة تسعة بالمائة ولكنه يحمل مضاعفات خطيرة جدا. يؤدي تدمير مفصل الكاحل إلى انحراف سريع وشديد للداخل أو للخارج، وقد تنخلع عظمة الكاحل تماما من مكانها. ينتج عن ذلك تقرحات شديدة فوق الكعبين الداخلي أو الخارجي. من النادر السيطرة على هذا التشوه بالوسائل التحفظية بسبب القوى الهائلة المؤثرة على الكاحل غير المستقر، وغالبا ما يتطلب تدخلا جراحيا مبكرا لدمج المفاصل لإنقاذ الطرف.
إصابة عظمة الكعب
يشمل هذا النوع كسورا محددة في عظمة الكعب في القدم المصابة بالاعتلال العصبي. قد يحدث انفصال في الحدبة الخلفية نتيجة شد وتر أخيل، مما يؤدي إلى فقدان قوة الدفع وتقرحات في الكعب الخلفي. كما قد يحدث انهيار في المفصل يؤدي إلى تسطح زاوية ميل الكاحل، أو كسر في النتوء الأمامي يؤدي إلى عدم استقرار العمود الجانبي للقدم.
إصابة مقدمة القدم
وهو شكل نادر من اعتلال شاركو المفصلي الحقيقي، على الرغم من أن مضاعفات مقدمة القدم العصبية شائعة جدا. يؤدي خلع مفاصل الأصابع إلى تشوهات شديدة في أصابع القدم وانثناء تراجعي لرؤوس عظام المشط، مما يسبب تقرحات أخمصية خطيرة قد تمتد مباشرة إلى العظم وتتطلب تدخلا جراحيا دقيقا.
الأسباب وعوامل الخطر
السبب الجذري لمرض قدم شاركو هو فقدان الإحساس الوقائي في القدمين، والذي يعرف طبيا بالاعتلال العصبي المحيطي. عندما يفقد المريض القدرة على الشعور بالألم أو التغيرات في درجات الحرارة، فإنه يصبح عرضة للإصابات المتكررة دون أن يدرك ذلك.
يعد داء السكري غير المنتظم لفترات طويلة هو المسبب الأول لهذه الحالة. ومع ذلك، هناك أسباب أخرى تشمل إصابات النخاع الشوكي، وتكهف النخاع، وإدمان الكحول المزمن، وبعض الأمراض العصبية الأخرى. بالإضافة إلى ذلك، فإن التغيرات في تدفق الدم الناتجة عن الاعتلال العصبي اللاإرادي تؤدي إلى زيادة تدفق الدم إلى العظام، مما يجعلها أضعف وأكثر عرضة للكسور الدقيقة التي تتطور لتصبح تدميرا كاملا للمفصل إذا لم يتم تدارك الأمر.
الأعراض ومراحل التطور
لفهم كيفية تطور مرض قدم شاركو، يجب التعرف على المراحل الزمنية والفسيولوجية للمرض. فهم هذه المراحل أمر بالغ الأهمية، حيث أن التدخل الجراحي خلال المرحلة الالتهابية الحادة يحمل مخاطر أعلى بكثير لفشل التثبيت والعدوى.
المرحلة التحذيرية
يراجع المرضى العيادة وهم يعانون من احمرار ملحوظ وحرارة وتورم في القدم والكاحل بعد إصابة طفيفة غالبا ما تكون غير ملحوظة. تكون النبضات قوية عادة بسبب الاعتلال العصبي اللاإرادي. في هذه المرحلة، تكون صور الأشعة السينية العادية طبيعية تماما أو تظهر فقط تورما في الأنسجة الرخوة دون أي دليل على وجود كسور أو خلع. يعتبر التصوير بالرنين المغناطيسي هو الأداة التشخيصية الدقيقة هنا. العلاج الفوري يتطلب منع تحميل الوزن تماما واستخدام قوالب الجبس المخصصة لوقف تقدم المرض.
مرحلة التفتت الحادة
تظهر القدم احمرارا وحرارة وتورما شديدا، وغالبا ما تحاكي أعراض التهاب النسيج الخلوي أو العدوى العميقة. يصبح التراخي المفصلي واضحا سريريا. السمة المميزة لهذه المرحلة في الأشعة هي التدمير النشط للعظام، حيث تظهر تفتتا حول المفاصل، وحطاما عظميا، وهشاشة، وخلعا صريحا للمفاصل. يمنع التدخل الجراحي عموما في هذه المرحلة بسبب حالة العظام الهشة، ويقتصر فقط على حالات عدم الاستقرار الشديدة التي تهدد الأنسجة الرخوة.
مرحلة الالتئام شبه الحادة
تبدأ علامات الالتهاب الحادة مثل الاحمرار والحرارة والتورم في الانحسار. تظل القدم مشوهة ولكنها تبدو أكثر استقرارا من الناحية السريرية. تظهر الأشعة السينية امتصاص الحطام العظمي الدقيق، وبداية تكوين عظام جديدة، وتصلب نهايات العظام، والتحام شظايا الكسور الكبيرة. تمثل هذه المرحلة بداية النافذة الآمنة للجراحة الترميمية إذا كان التشوه لا يمكن دعمه بالأحذية الطبية.
مرحلة الاستقرار المزمنة
تتميز هذه المرحلة بالزوال الكامل للتورم والحرارة. تصبح القدم مستقرة ولكنها غالبا ما تظهر تشوها ثابتا وصلبا مثل القدم المحدبة. تظهر الأشعة إعادة تشكيل متقدمة للعظام والتحاما صلبا للمفاصل المصابة. يتم التدبير العلاجي باستخدام أحذية تقويمية مخصصة للتشوهات القابلة للدعم، بينما تتطلب التشوهات غير القابلة للدعم أو تلك المصحوبة بتقرحات متكررة تدخلا جراحيا نهائيا.
التشخيص والفحوصات الطبية
يعتمد التشخيص الدقيق لمرض قدم شاركو على التقييم السريري الدقيق والتاريخ الطبي للمريض، بالإضافة إلى الفحوصات الإشعاعية. التحدي الأكبر في التشخيص هو التفريق بين قدم شاركو في مرحلتها الحادة وبين الالتهابات البكتيرية العميقة، حيث يتشاركان في أعراض التورم والاحمرار والحرارة.
يقوم الطبيب بإجراء فحص شامل لتقييم الإحساس العصبي باستخدام أدوات متخصصة. كما يتم تقييم التروية الدموية للقدم. تلعب الأشعة السينية دورا حيويا في تتبع مراحل تفتت العظام والتئامها. وفي المراحل المبكرة جدا، يعد التصوير بالرنين المغناطيسي الفحص الذهبي لاكتشاف وذمة نخاع العظم والكسور الدقيقة قبل أن تظهر في الأشعة السينية، مما يسمح بالتدخل المبكر وإنقاذ القدم من التشوه.
المضاعفات وتقرحات القدم
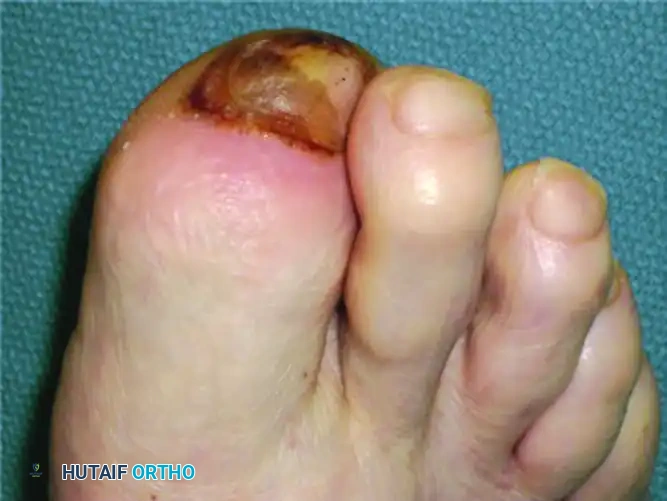
تعتبر مقدمة القدم المصابة بالاعتلال العصبي حساسة للغاية للإصابات الطفيفة، والتي غالبا ما تتفاقم بسبب الأحذية غير المناسبة أو التغيرات الميكانيكية الحيوية بعد عمليات البتر الجزئي.

كما يظهر في الصور أعلاه، يمكن أن ينشأ التهاب النسيج الخلوي والخراج والتهاب العظم والنقي من تقرح فوق إصبع القدم الخامس بسبب حذاء ضيق. الاحتكاك البسيط في القدم المفتقرة للإحساس يتصاعد بسرعة إلى عدوى تهدد الطرف بأكمله.
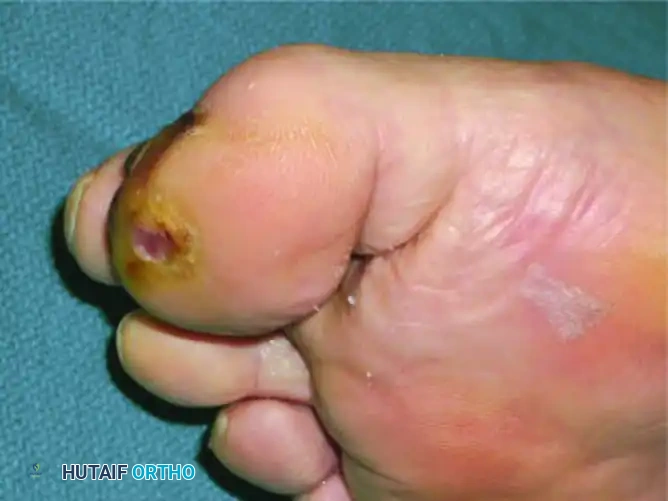
عند إجراء عمليات بتر جزئية للقدم أو الأصابع للسيطرة على التهاب العظم الموضعي، فإن فقدان الدعم الهيكلي يغير الميكانيكا الحيوية للأصابع المتبقية. غالبا ما تنحرف الأصابع المتبقية لملء الفراغ الذي أحدثه البتر، مما يؤدي إلى مناطق جديدة من الاحتكاك والضغط والتقرحات اللاحقة.
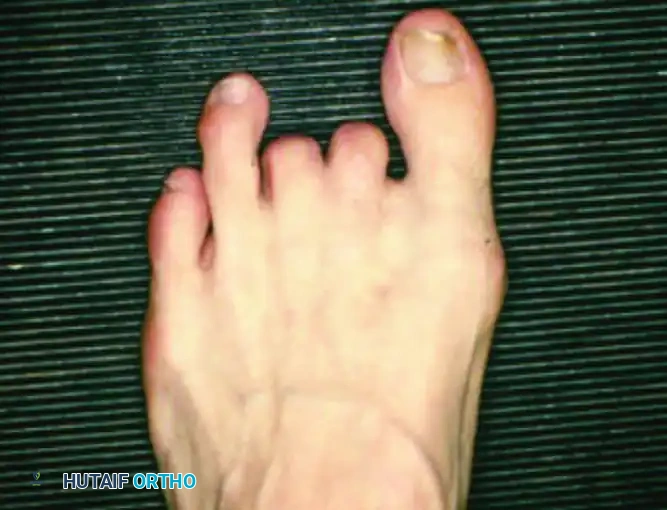
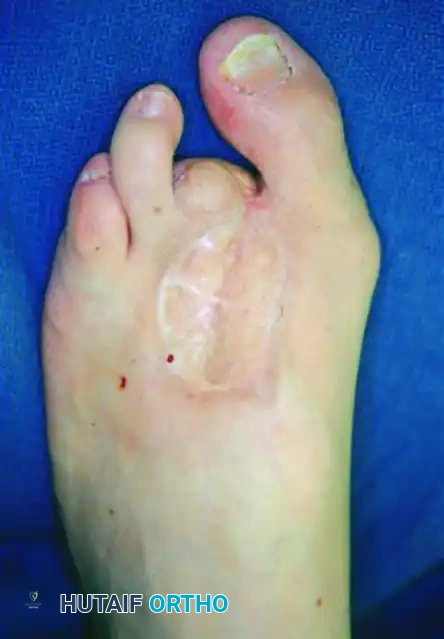
توضح الصور انحراف أصابع القدم لملء العيب الناتج عن بتر أحد الأصابع. هذا التحول الهيكلي يستلزم إدارة دقيقة باستخدام الأجهزة التقويمية لمنع حدوث انهيارات ثانوية وتقرحات جديدة.
العلاج التحفظي والجراحي
يتطلب علاج قدم شاركو نهجا متعدد التخصصات يبدأ دائما بالخيارات التحفظية الصارمة قبل التفكير في التدخل الجراحي.
متى نلجأ إلى الجراحة
يتم اللجوء إلى إعادة البناء الجراحي عندما يفشل العلاج التحفظي في الحفاظ على قدم مستقرة وقابلة لاستخدام الأحذية الطبية. تشمل الدواعي المحددة للجراحة التقرحات المتكررة أو المستعصية بسبب البروزات العظمية الثابتة، وعدم الاستقرار الشديد خاصة في مفصل الكاحل الذي لا يمكن دعمه، والتهديد الوشيك للأنسجة الرخوة من أجزاء العظام المخلوعة، والألم المزمن لدى المرضى الذين يحتفظون ببعض الإحساس العميق.
التحضير قبل الجراحة
قبل أي تدخل جراحي، يجب السيطرة التامة على أي عدوى أو تقرحات نشطة. إذا كان هناك التهاب في العظام، يجب اتباع نهج تدريجي يبدأ بالتنظيف الجراحي القوي وأخذ خزعة من العظم ووضع فواصل أسمنتية محملة بالمضادات الحيوية. لا يتم إجراء مرحلة إعادة البناء إلا بعد عودة مؤشرات الالتهاب إلى طبيعتها. كما يجب تقييم الأوعية الدموية بدقة، وإعادة التروية للأطراف التي تعاني من نقص التروية. من الضروري أيضا ضبط مستويات السكر في الدم لتقليل مضاعفات ما بعد الجراحة.
تقنيات التثبيت المتقدمة
غالبا ما تفشل المبادئ القياسية لتثبيت العظام في العظام المصابة بالاعتلال العصبي. لذلك، يجب على جراحي العظام استخدام مبادئ الهياكل الفائقة التي تتضمن توسيع نطاق دمج العظام ليشمل العظام السليمة، وإزالة أجزاء من العظم لتصحيح التشوه بدلا من الاعتماد على الشرائح والمسامير لسحب العظام المشوهة، واستخدام أقوى المعدات الطبية المتاحة، وزيادة مساحة سطح التثبيت لضمان أقصى درجات الاستقرار.
خطوات جراحة منتصف القدم
تبدأ الجراحة بوضع المريض وتجهيزه، ثم إجراء توازن للأنسجة الرخوة وإطالة وتر أخيل للتخلص من قوة الشد التي تسبب التشوه. يتم فتح شقوق جراحية مدروسة للوصول إلى المفاصل المصابة. يتم تحضير المفاصل وإزالة الغضاريف والعظام المتصلبة وصولا إلى العظام السليمة القادرة على النزف والالتئام. بعد ذلك، يتم استخدام مسامير كبيرة وشرائح معدنية مقفلة لتثبيت العظام في وضعها المصحح، تليها عملية إغلاق دقيقة للجروح لتقليل التوتر على الجلد.
جراحة استئصال مفصل الإصبع الأكبر
يؤدي فقدان حركة المفصل الطبيعية في القدم العصبية بشكل متكرر إلى نقاط ضغط موضعية. يضع تيبس إصبع القدم الأكبر ضغطا هائلا على المفصل أثناء مرحلة المشي، مما يؤدي إلى تقرحات أخمصية عنيدة.
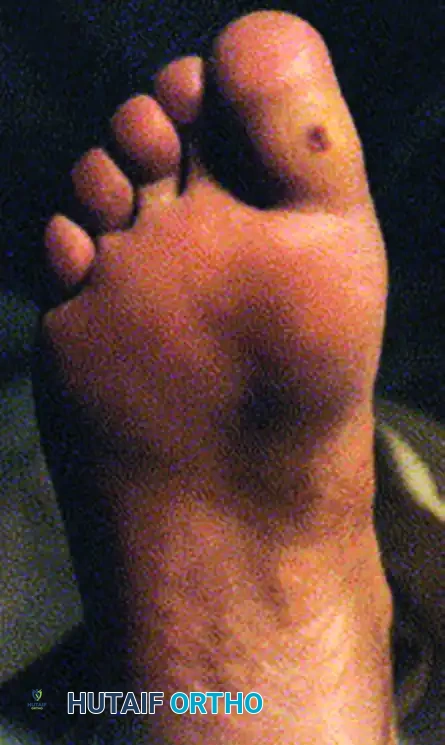
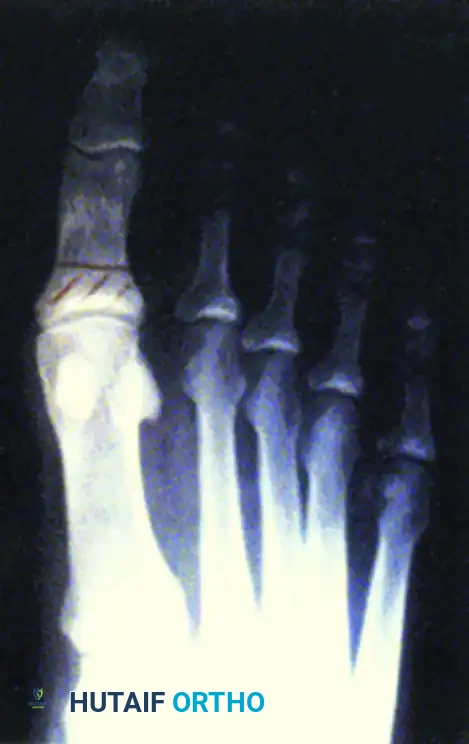
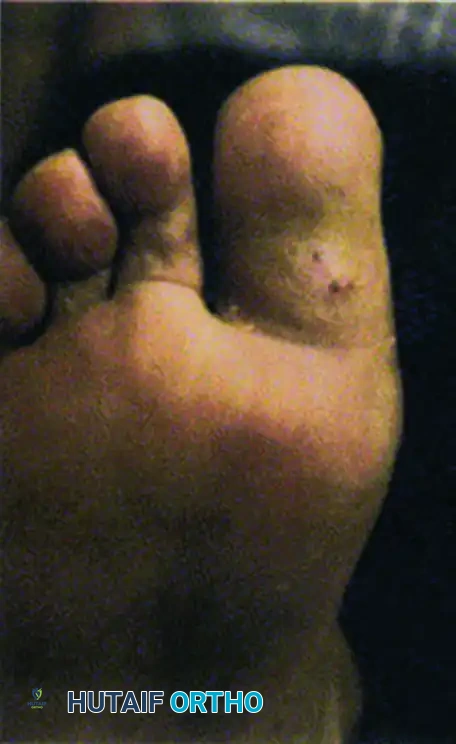
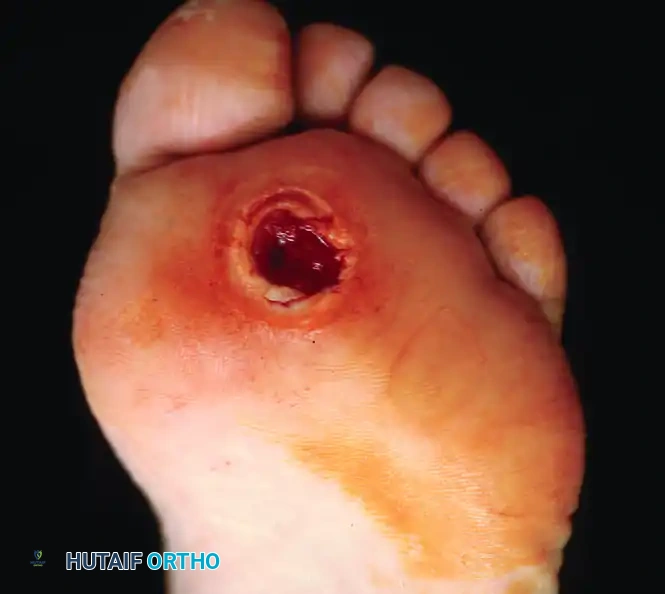
توضح الصور حالة تقرح مرتبطة بفقدان حركة المفصل الطبيعية، والتخطيط الجراحي لاستئصال مفصل المشطية السلامية الأول، والنتيجة النهائية حيث تلتئم القرحة في فترة ما بعد الجراحة مباشرة بفضل إزالة الضغط الميكانيكي. تتضمن الجراحة إزالة جزء من العظم لتخفيف الضغط والسماح للقرحة بالشفاء السريع.
التعافي وبروتوكول التأهيل
تعتبر إدارة ما بعد الجراحة لقدم شاركو المعاد بناؤها بنفس أهمية الجراحة نفسها. تتطلب العظام المصابة بالاعتلال العصبي ضعف الوقت الطبيعي لتحقيق التحام صلب.
المرحلة الأولى بعد الجراحة
تمتد هذه المرحلة من الأسبوع الأول حتى الأسبوع الثاني. يتم وضع المريض في جبيرة مبطنة جيدا وقصيرة الساق، ويظل ممنوعا تماما من تحميل الوزن على القدم المصابة. تترك الغرز الجراحية في مكانها لفترة أطول من المعتاد، تتراوح عادة من ثلاثة إلى أربعة أسابيع، وذلك بسبب ضعف التئام الأوعية الدموية الدقيقة لدى مرضى السكري.
المرحلة الثانية
تمتد من الأسبوع الثاني حتى الأسبوع الثاني عشر. يتم الانتقال إلى قالب جبس كامل التلامس أو قالب من الألياف الزجاجية الصلبة. يستمر المريض في منع تحميل الوزن بشكل صارم. يتم إجراء صور أشعة سينية متسلسلة كل أربعة أسابيع لمراقبة استقامة العظام وسلامة الأجهزة المعدنية المثبتة.
المرحلة الثالثة
تبدأ من الأسبوع الثاني عشر وحتى الأسبوع الرابع والعشرين. بمجرد ظهور أدلة إشعاعية على التئام العظام، يتم نقل المريض إلى حذاء طبي مخصص ومقيد للحركة. في هذه المرحلة، يتم البدء في تحميل الوزن الجزئي والتدريجي تحت إشراف طبي دقيق.
المرحلة طويلة الأمد
تتضمن هذه المرحلة الانتقال إلى استخدام أحذية مخصصة لمرضى السكري بعمق إضافي ونعال صلبة محدبة. المراقبة مدى الحياة من قبل فريق طبي متعدد التخصصات يشمل جراحة العظام، وطب القدم، والغدد الصماء، والأطراف الصناعية هي أمر إلزامي. يجب توعية المرضى بشكل صريح بأن غياب الألم بسبب الاعتلال العصبي لا يعني الشفاء الهيكلي، وأن الالتزام الصارم ببروتوكول عدم تحميل الوزن غير قابل للتفاوض، حيث أن التحميل المبكر هو السبب الرئيسي لفشل الجراحة وتكرار التشوه.
الأسئلة الشائعة
ما هو مرض قدم شاركو
قدم شاركو هو تدمير تدريجي لمفاصل وعظام القدم يحدث نتيجة فقدان الإحساس بالألم والحرارة، وغالبا ما يصيب مرضى السكري لفترات طويلة. يؤدي هذا المرض إلى كسور وخلع في المفاصل دون أن يشعر المريض بألم شديد، مما يتسبب في تشوه شكل القدم وظهور تقرحات خطيرة.
هل يمكن الشفاء التام من قدم شاركو
الهدف من علاج قدم شاركو ليس إعادة القدم إلى حالتها الطبيعية تماما، بل إيقاف تقدم المرض، ومنع المزيد من التدمير المفصلي، وإنشاء قدم مستقرة يمكنها تحمل وزن الجسم واستخدام الأحذية الطبية بأمان. الشفاء يعني الوصول إلى حالة استقرار تمنع حدوث التقرحات وتجنب المريض خطر البتر.
ما هي مدة التعافي بعد جراحة قدم شاركو
تستغرق العظام المصابة بالاعتلال العصبي وقتا أطول للشفاء مقارنة بالعظام السليمة. قد تتطلب فترة التعافي الكاملة من ستة أشهر إلى عام. تتضمن هذه الفترة عدة أشهر من عدم تحميل الوزن تماما على القدم، تليها فترة من التأهيل التدريجي واستخدام الأحذية المخصصة.
لماذا يمنع المشي على القدم المصابة
يعد المشي أو تحميل الوزن على القدم المصابة بقدم شاركو في المراحل الأولى أو بعد الجراحة مباشرة أمرا شديد الخطورة. العظام تكون هشة وضعيفة جدا، وأي ضغط سيؤدي إلى فشل التثبيت الجراحي، وانهيار العظام مجددا، وتفاقم التشوه بشكل يصعب علاجه لاحقا.
هل يؤدي مرض شاركو إلى البتر دائما
لا، البتر ليس النتيجة الحتمية لمرض قدم شاركو. التشخيص المبكر، والالتزام الصارم بتعليمات الطبيب، واستخدام الجبائر لتخفيف الضغط، والتدخل الجراحي في الوقت المناسب، كلها عوامل تساهم بشكل كبير في إنقاذ القدم ومنع الوصول إلى مرحلة البتر.
كيف يمكن الوقاية من تقرحات القدم
الوقاية تعتمد على الفحص اليومي للقدمين للبحث عن أي احمرار أو تورم، والمحافظة على مستويات السكر في الدم ضمن النطاق الطبيعي، وتجنب المشي حافي القدمين تماما، وارتداء الجوارب القطنية المريحة، واستخدام الأحذية الطبية المخصصة التي توزع الضغط بالتساوي على باطن القدم.
ما هو الحذاء الطبي المناسب لمرضى شاركو
يحتاج مرضى شاركو إلى أحذية طبية مخصصة تصنع بناء على طبعة دقيقة لقدم المريض. تتميز هذه الأحذية بعمق إضافي لاستيعاب أي تشوهات، ونعال صلبة ذات تصميم محدب يقلل من الضغط على المفاصل أثناء المشي، ومواد ناعمة من الداخل لمنع الاحتكاك.
متى يسمح بالعودة للعمل بعد الجراحة
يعتمد وقت العودة للعمل على طبيعة المهنة ومدى التقدم في التئام العظام. المهن المكتبية التي لا تتطلب الوقوف أو المشي قد تسمح بالعودة المبكرة بعد بضعة أسابيع، بينما المهن التي تتطلب مجهودا بدنيا قد تتطلب الانتظار لعدة أشهر حتى يسمح الطبيب بتحميل الوزن الكامل.
هل يؤثر السكر التراكمي على نجاح العملية
نعم، يلعب مستوى السكر التراكمي دورا حاسما في نجاح الجراحة. ينصح الأطباء بأن يكون مستوى السكر التراكمي أقل من ثمانية بالمائة قبل إجراء الجراحة، حيث أن المستويات المرتفعة تزيد بشكل كبير من خطر الإصابة بالعدوى وتأخر التئام الجروح وفشل التحام العظام.
ما الفرق بين قدم شاركو والتهاب النسيج الخلوي
في المراحل الأولى، يتشابه كلا المرضين في التورم والاحمرار والحرارة. ومع ذلك، فإن التهاب النسيج الخلوي هو عدوى بكتيرية في الجلد تتطلب مضادات حيوية، بينما قدم شاركو هو تدمير ميكانيكي وعصبي للعظام والمفاصل. التفريق بينهما يتطلب تقييما طبيا دقيقا واستخدام التصوير بالرنين المغناطيسي لتحديد التشخيص الصحيح.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك