الدليل الشامل لمرض قدم شاركو الأسباب والأعراض وطرق العلاج الحديثة

الخلاصة الطبية
قدم شاركو هو مضاعفة خطيرة تصيب مرضى السكري نتيجة تلف الأعصاب المحيطية، مما يؤدي إلى هشاشة العظام وتكسرها وتغير شكل القدم. يعتمد العلاج المبكر على تخفيف الضغط باستخدام الجبائر الطبية المخصصة، بينما تتطلب الحالات المتقدمة تدخلا جراحيا لتقويم العظام ومنع مضاعفات البتر.
الخلاصة الطبية السريعة: قدم شاركو هو مضاعفة خطيرة تصيب مرضى السكري نتيجة تلف الأعصاب المحيطية، مما يؤدي إلى هشاشة العظام وتكسرها وتغير شكل القدم. يعتمد العلاج المبكر على تخفيف الضغط باستخدام الجبائر الطبية المخصصة، بينما تتطلب الحالات المتقدمة تدخلا جراحيا لتقويم العظام ومنع مضاعفات البتر.
مقدمة شاملة عن مرض قدم شاركو
يعد مرض قدم شاركو أو ما يعرف طبيا باسم اعتلال المفاصل العصبي واحدا من أكثر الحالات الطبية تعقيدا وتحديا التي تواجه أطباء جراحة العظام ومرضى السكري على حد سواء. إنها حالة مرضية متطورة ومدمرة قد تهدد بقدان الطرف المصاب إذا لم يتم تشخيصها والتعامل معها بالسرعة والكفاءة المطلوبة. تتميز هذه الحالة بحدوث خلع في المفاصل، وكسور مرضية غير مبررة، وتدمير شديد للبنية الهندسية الدقيقة للقدم.
تاريخيا، كان هذا المرض يرتبط بحالات مرضية قديمة مثل الزهري العصبي، ولكن في المشهد الطبي الحديث، أصبح مرض السكري هو المسبب الرئيسي والأول لهذه الحالة. إن إدارة وعلاج قدم شاركو تتطلب فهما عميقا للميكانيكا الحيوية للقدم، وعلم أمراض الأوعية الدموية والأعصاب، بالإضافة إلى إتقان تقنيات إعادة البناء الجراحية المتقدمة. في هذا الدليل الشامل، سنأخذ بيدك خطوة بخطوة لفهم كل ما يتعلق بهذا المرض، بدءا من أسبابه الخفية، مرورا بطرق تشخيصه الدقيقة، وصولا إلى أحدث بروتوكولات العلاج التحفظي والجراحي.
التشريح والميكانيكا الحيوية للقدم
لفهم كيف يدمر مرض قدم شاركو بنية القدم، يجب علينا أولا أن نفهم كيف تعمل القدم السليمة. تتكون القدم البشرية من شبكة معقدة من العظام والمفاصل والأربطة والأوتار التي تعمل معا بتناغم مذهل لتوزيع وزن الجسم وامتصاص الصدمات أثناء المشي والوقوف.
في الحالة الطبيعية، يتحكم الجهاز العصبي اللاإرادي في الأوعية الدموية، حيث ينظم التوتر الودي تدفق الدم في الشعيرات الدموية. كما أن الأعصاب الحسية ترسل إشارات الألم إلى الدماغ عند تعرض القدم لأي إصابة أو ضغط زائد، مما يدفع الإنسان لتغيير طريقة مشيه أو إراحة قدمه لحمايتها من التلف.
عندما يصاب المريض باعتلال الأعصاب السكري، ينهار هذا النظام المتكامل. يفقد المريض الإحساس بالألم، وتفقد الأوعية الدموية قدرتها على تنظيم تدفق الدم، مما يؤدي إلى تغيرات كارثية في بنية العظام والمفاصل، وهو ما يمهد الطريق لظهور مرض قدم شاركو.
الأسباب وعوامل الخطر المؤدية للمرض
إن تطور مرض قدم شاركو ليس وليد الصدفة، بل هو نتيجة لتضافر عدة عوامل مرضية معقدة. لفهم الأسباب، يعتمد الأطباء على نظريتين رئيسيتين تعملان معا في حالة القدم السكرية.
نظرية الأوعية الدموية العصبية
تبدأ المشكلة الحقيقية بفقدان التحكم اللاإرادي في الأوعية الدموية. في مريض السكري الذي يعاني من اعتلال عصبي، يختفي التوتر الودي الذي ينظم تدفق الدم، مما يؤدي إلى توسع شديد في الأوعية الدموية. هذا التوسع يجعل تدفق الدم في قدم المريض يصل إلى خمسة أضعاف المعدل الطبيعي.
هذا التدفق الدموي العالي يخلق حالة من الاحتقان النشط الذي يحفز خلايا معينة في العظام تسمى الخلايا الناقضة للعظم. تقوم هذه الخلايا بامتصاص الكالسيوم من العظام بمعدل سريع جدا، مما يؤدي إلى هشاشة عظام موضعية شديدة في القدم.
نظرية الصدمات العصبية المتكررة
بالتزامن مع هشاشة العظام المذكورة، يأتي دور فقدان الإحساس. نظرا لعدم شعور المريض بالألم أو بوضعية قدمه في الفراغ، تتعرض القدم لصدمات ميكانيكية صغيرة ومتكررة أثناء المشي اليومي. هذه الصدمات، التي لا يلاحظها المريض تماما، تقع على عظام هشة وضعيفة، مما يمهد الطريق لانهيار عظمي سريع، وكسور حول المفاصل، وتمزق في الأربطة.
يؤدي فقدان السلامة الهيكلية حتما إلى تشوه وانهيار في شكل القدم، وأشهر هذه التشوهات هو ما يعرف بـ القدم المحدبة أو الكرسي الهزاز، حيث ينهار قوس القدم الأوسط متجها نحو الأسفل ليلامس الأرض.
التغيرات الجزيئية والالتهابات
أثبتت الأبحاث الحديثة أن هناك مسارات جزيئية تلعب دورا هاما في هذا المرض. الحالة الالتهابية الحادة في بداية مرض شاركو تؤدي إلى زيادة إفراز بروتينات التهابية معينة، والتي بدورها تحفز نشاطا عدوانيا للخلايا المكسرة للعظام، مما يسرع من عملية تدمير البنية العظمية.
حتى الصدمات الطفيفة جدا للقدم، مثل التواء بسيط، كدمة، أو كسر شعري غير مرئي، يمكن أن تطلق هذه السلسلة العنيفة من الالتهابات التي تبدأ بتغيير الهيكل العظمي لدى مريض السكري.
الأعراض والعلامات التحذيرية
إن التعرف المبكر على أعراض قدم شاركو هو الفاصل بين إنقاذ القدم أو فقدانها. في المراحل الأولى الحادة، تكون الأعراض واضحة ولكنها غالبا ما يساء فهمها.
المرحلة الحادة من المرض
في المرحلة الأولى، تظهر القدم المصابة بمجموعة من العلامات الكلاسيكية التي تشمل الاحمرار الشديد، الارتفاع الملحوظ في درجة حرارة القدم مقارنة بالقدم الأخرى، والتورم العميق. غالبا ما تصاب قدم واحدة فقط. المريض في هذه المرحلة قد لا يشعر بأي ألم يذكر بسبب التلف العصبي، وهو ما يجعله يتأخر في طلب الاستشارة الطبية، مستمرا في المشي على قدمه المريضة مما يفاقم الكسور والدمار الداخلي.
مرحلة التشوه والانهيار
إذا لم يتم التدخل الفوري لتخفيف الضغط عن القدم في المرحلة الحادة، تبدأ العظام في التكسر والتفتت. يتغير شكل القدم تدريجيا، حيث يختفي تقوس القدم الطبيعي، وتبرز العظام من باطن القدم، مما يجعلها عرضة للاحتكاك المباشر بالأرض والأحذية. هذا البروز العظمي هو السبب الرئيسي لتكون تقرحات القدم السكرية العميقة التي يصعب شفاؤها.
التشخيص والتحديات الطبية
يعتبر تشخيص قدم شاركو في مراحله الحادة تحديا كبيرا، حيث يعتمد بشكل أساسي على الفحص السريري المدعوم بالصور الشعاعية. المشكلة الكبرى تكمن في أن العلامات الأولية تتطابق تماما مع أعراض الالتهابات البكتيرية الحادة أو التهاب العظام.
التفرقة بين قدم شاركو والالتهاب البكتيري
تصل الحيرة التشخيصية إلى ذروتها عندما يترافق مرض شاركو مع وجود قرحة مفتوحة في القدم واحتمالية وجود التهاب بكتيري كامن. التفريق بين الحالتين أمر مصيري لأن مسارات العلاج تختلف جذريا. يعتمد الأطباء على عدة معايير للتفرقة:
- اختبار رفع الساق: الاحمرار والحرارة والتورم في قدم شاركو الحادة ناتجة عن زيادة تدفق الدم. إذا تم رفع الطرف المصاب فوق مستوى القلب لمدة خمس إلى عشر دقائق، فإن الاحمرار والتورم سيقلان بشكل ملحوظ. في المقابل، الاحمرار الناتج عن التهاب بكتيري نشط سيستمر رغم رفع القدم.
- التحكم في نسبة السكر: في حالة وجود التهاب بكتيري جهازي، يصبح التحكم في مستوى السكر في الدم أمرا صعبا للغاية بسبب مقاومة الأنسولين الناتجة عن الالتهاب. هذا لا يحدث عادة في مريض يعاني من قدم شاركو فقط دون تلوث بكتيري.
- الأعراض العامة: المريض المصاب بقدم شاركو الحادة غالبا ما يشعر بصحة عامة جيدة، ولا يعاني من حمى، قشعريرة، أو إعياء عام، وهي الأعراض التي ترافق عادة الالتهابات العميقة.
تقنيات التصوير الطبي المتقدمة
تلعب الأشعة دورا محوريا في التشخيص، ولكنها قد تكون محيرة.
- التصوير بالرنين المغناطيسي: هو الخيار الأمثل لتقييم القدم السكرية. وجود مسارات للجيوب، استبدال دهون الأنسجة الرخوة، تجمعات السوائل الموضعية، والتغيرات الواسعة في نخاع العظم تشير بقوة إلى التهاب العظم والنقي. بينما تشير التكيسات تحت الغضروف، ووجود شظايا عظمية داخل المفصل إلى تدمير عصبي ناتج عن شاركو.
- الطب النووي: يمكن أن تكون فحوصات خلايا الدم البيضاء المشعة مفيدة جدا. إذا كان هناك التهاب، ستتراكم الخلايا البيضاء في الموقع.
- الخزعة العظمية عن طريق الجلد: تعتبر المعيار الذهبي للتفريق بين شاركو والتهاب العظام، رغم أن نتائجها يجب أن تقرأ بحذر وتطابق مع الصورة السريرية والأشعة.
| وجه المقارنة | قدم شاركو الحادة | الالتهاب البكتيري (التهاب العظام) |
|---|---|---|
| اختبار رفع القدم | يقل الاحمرار والتورم | يستمر الاحمرار والتورم |
| مستوى السكر بالدم | مستقر نسبيا | متذبذب ويصعب السيطرة عليه |
| الأعراض العامة | غائبة (لا توجد حمى) | موجودة (حمى، قشعريرة، إعياء) |
| الألم | غائب أو خفيف جدا | قد يكون شديدا (إذا لم يكن التلف العصبي كاملا) |
العلاج التحفظي وبروتوكولات تخفيف الضغط
حجر الزاوية المطلق في إدارة قدم شاركو الحادة هو التخفيف الفوري والصارم للضغط عن القدم. الهدف الأساسي هو إيقاف دورة الالتهاب، منع حدوث المزيد من الصدمات الدقيقة، والسماح للعظام الهشة بالالتئام دون أن تتطور إلى تشوه وانهيار شديد.
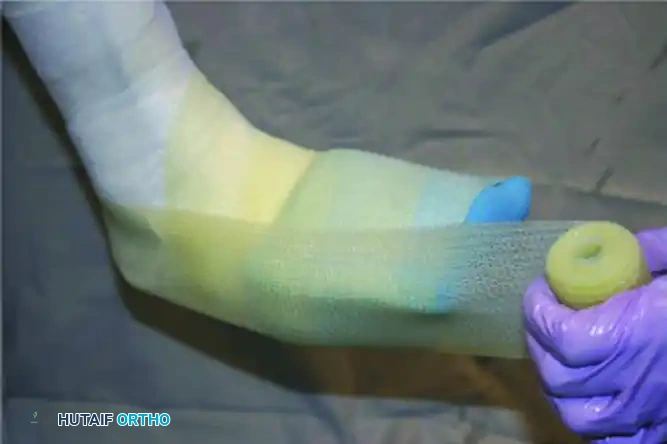
جبيرة التلامس الكلي
تعتبر جبيرة التلامس الكلي المعيار الذهبي لتخفيف الضغط عن قدم شاركو الحادة. من خلال التوافق التام مع انحناءات القدم وأسفل الساق، تقوم هذه الجبيرة بإعادة توزيع الضغوط الأخمصية بعيدا عن البروزات العظمية وتنقل الحمل إلى السطح الكامل لأسفل الساق.
خطوات تطبيق جبيرة التلامس الكلي:
-
تجهيز الجلد والبطانة: يتم فحص القدم بعناية، وتضميد أي جروح طفيفة. يتم وضع بطانة قطنية واقية بسلاسة فوق القدم والساق لمنع أي تجاعيد قد تسبب تقرحات ضغط.

-
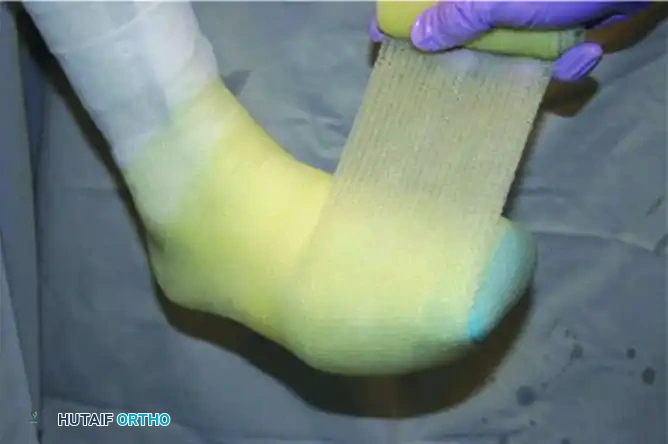
تجهيز الحشوات الرغوية: يتم قياس وقطع حشوات رغوية متخصصة لحماية البروزات العظمية في الكاحل، ومقدمة الساق، وأصابع القدم.
-
تطبيق الحشوات على القدم: يتم تشكيل الرغوة بعناية حول الكاحل والقدم، مع التأكد من عدم تشكيل أي أربطة ضيقة تعيق الدورة الدموية.
-
وسادة باطن القدم: يتم وضع وسادة رغوية مخصصة على الجانب السفلي من القدم. هذا أمر بالغ الأهمية لتبطين منتصف القدم المنهار ومنع التقرح أثناء تحميل الوزن العرضي.

-
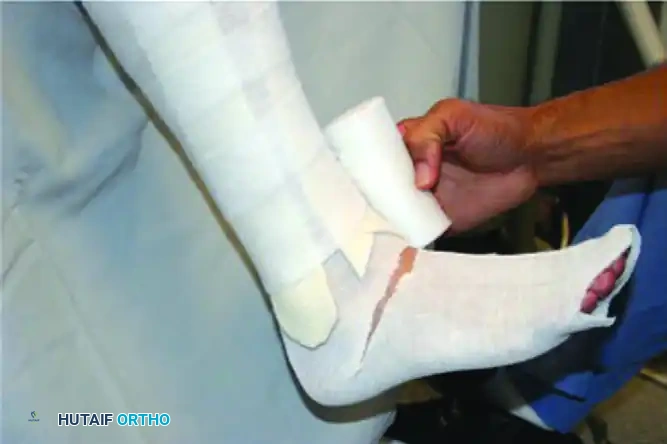
تطبيق مادة الجبس: يتم لف لفائف الجبس الزجاجي أو العادي بشكل محيطي. يتم تثبيت الكاحل في وضع محايد قدر الإمكان، مع الحرص على عدم فرض تصحيح قد يسبب شدا على الجلد.

-
اللف والتشكيل النهائي: يتم لف الجبيرة وتشكيلها بدقة لتتناسب مع انحناءات القدم، وخاصة دعم القوس الطولي الداخلي للقدم.
-
دمج الركاب المعدني: يتم إضافة ركاب معدني إلى الجبيرة. يزيل هذا الجهاز الضغط عن السطح السفلي للقدم وينقل الحمل المحوري مباشرة إلى ساق الجبيرة، متجاوزا بنية منتصف القدم الهشة.
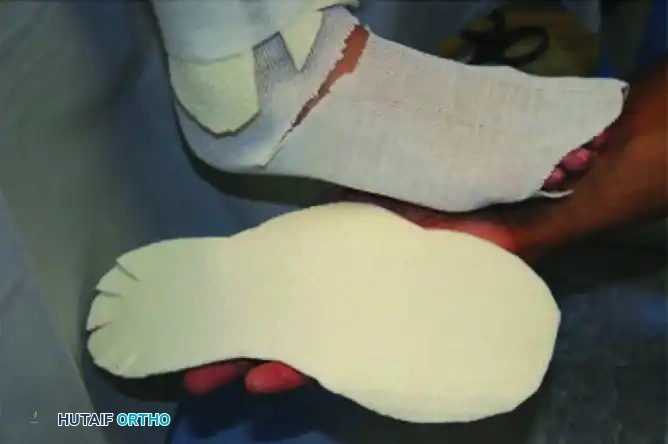
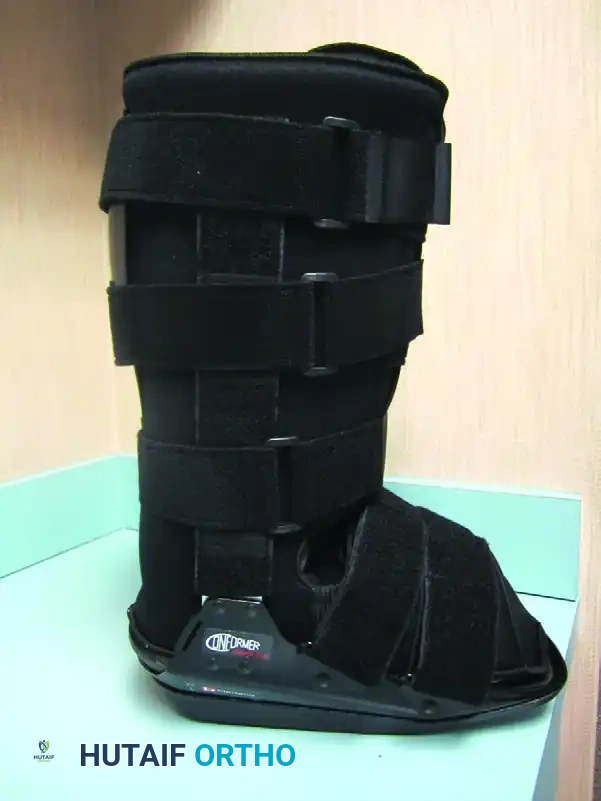
الأحذية الطبية القابلة للإزالة
مع تراجع المرحلة الحادة، أو للمرضى الذين لا يستطيعون تحمل جبيرة التلامس الكلي، يمكن استخدام حذاء طبي مخصص قابل للإزالة يعرف باسم حذاء تقييد شاركو.

تتميز هذه الأحذية بغلاف خارجي صلب لمنع قوى الاحتكاك، وتصميم داخلي رغوي عالي التخصيص ومتعدد الكثافة لاستيعاب التشوهات. على الرغم من فعاليتها، إلا أن طبيعتها القابلة للإزالة تزيد من خطر عدم التزام المريض بارتدائها طوال الوقت.
العلاج الجراحي لقدم شاركو
التدخل الجراحي في حالة قدم شاركو يتطلب مهارة فنية عالية ويحمل نسبة من المضاعفات. يتم اللجوء إليه عادة للمرضى الذين لم يستجيبوا للعلاج التحفظي أو يعانون من تشوهات تهدد ببتر الطرف.
دواعي التدخل الجراحي
- تشوه شديد لا يمكن دعمه بالجبائر أو الأحذية.
- تقرحات متكررة أو مستعصية في باطن القدم بسبب البروزات العظمية.
- عدم استقرار سريري شديد يمنع المريض من المشي.
- خطر وشيك على الجلد أو التهاب عميق يتطلب تنظيفا جراحيا.
يمنع بشكل عام إجراء العمليات الجراحية خلال المرحلة الحادة شديدة الالتهاب بسبب الخطر البالغ لفشل التثبيت المعدني في العظام الهشة والمحتقنة بالدم. الاستثناء الوحيد هو التدخل لإنقاذ الجلد من تقرح وشيك أو تنظيف التهاب بكتيري نشط.
إزالة البروز العظمي
بالنسبة للأقدام المستقرة التي تعاني من بروز عظمي موضعي يسبب تقرحات متكررة، فإن عملية إزالة هذا البروز تعتبر فعالة للغاية. يتم إجراء شق جراحي بعيدا عن منطقة باطن القدم لتجنب الندبات المزعجة، ويتم استئصال العظم البارز حتى يصبح السطح السفلي للقدم مسطحا تماما.
إطالة وتر أخيل
انكماش وقصر وتر أخيل موجود بشكل شبه دائم في حالات قدم شاركو. يعمل الوتر المشدود كقوة مشوهة، تدفع مقدمة القدم نحو الأرض وتزيد من انهيار منتصف القدم. يتم إجراء عملية جراحية لإطالة الوتر، مما يقلل الضغط على مقدمة القدم بنسبة تصل إلى ثلاثين بالمائة، ويحمي القدم من التقرحات المتكررة.
الدعامات الفائقة لدمج المفاصل
عند وجود عدم استقرار شديد أو تشوه كبير، يتطلب الأمر عملية دمج مفاصل كبرى. نظرا لضعف جودة العظام وعدم إحساس المريض بالألم، فإن طرق التثبيت التقليدية تفشل غالبا. لذلك يستخدم الجراحون مفهوم الدعامات الفائقة.
تعتمد هذه التقنية على تمديد الدمج إلى مفاصل سليمة غير مصابة، واستئصال جزء من العظام لتقليل الشد على الأنسجة، واستخدام أقوى الغرسات المعدنية الممكنة مثل المسامير النخاعية ذات القطر الكبير والصفائح المعدنية السميكة، مع وضعها في منطقة الشد في باطن القدم لضمان أقصى درجات الثبات.
التثبيت الخارجي الدائري
في حالات التقرحات النشطة، أو التهاب العظام، أو عندما تكون جودة العظام سيئة لدرجة أن التثبيت الداخلي سيفشل حتما، يكون التثبيت الخارجي الدائري هو العلاج الأمثل. توفر الأسلاك المشدودة والمسامير ثباتا صلبا بينما تسمح بالوصول إلى الجروح لعلاجها. يعمل الإطار المعدني الخارجي على نقل وزن الجسم من الساق إلى الأرض مباشرة، مما يرفع الضغط تماما عن القدم المصابة ويسمح بتعديل التشوه تدريجيا.
التعافي وما بعد الجراحة
إن إدارة فترة ما بعد الجراحة في عمليات بناء قدم شاركو لا تقل أهمية عن الجراحة نفسها. الالتزام الصارم بالتعليمات هو المفتاح لنجاح العملية وتجنب المضاعفات الكارثية.
- تحميل الوزن: يجب على المرضى البقاء دون تحميل أي وزن على القدم المصابة لفترة تتراوح بين ثمانية إلى اثني عشر أسبوعا كحد أدنى. المشي المبكر على القدم هو السبب الأول لفشل الغرسات المعدنية.
- التثبيت: يتم الحفاظ على الطرف في جبيرة مبطنة جيدا، ثم الانتقال إلى جبيرة زجاجية بمجرد التئام الجروح تماما.
- الانتقال التدريجي: بعد ظهور أدلة شعاعية على التئام العظام والذي قد يستغرق من ثلاثة إلى ستة أشهر، يتم نقل المريض إلى حذاء طبي مخصص، وفي النهاية إلى أحذية مرضى السكري ذات العمق الإضافي والنعال الصلبة.
- المضاعفات المحتملة: يجب أن يدرك المريض أن خطر المضاعفات مرتفع. الالتهابات العميقة، كسر المعادن، عدم التئام العظام، وتأثر المفاصل المجاورة هي أمور واردة. وعلى الرغم من الجهود الجراحية البطولية، يظل خطر البتر قائما في هذه الفئة الضعيفة من المرضى.
الأسئلة الشائعة
هل يمكن الشفاء التام من قدم شاركو
قدم شاركو هو مرض مزمن يغير من بنية القدم بشكل دائم. لا يمكن إعادة القدم إلى حالتها الطبيعية الأولى قبل الإصابة، ولكن يمكن إيقاف نشاط المرض، وعلاج التشوهات، ومنع المضاعفات الخطيرة مثل البتر، بحيث يعود المريض للمشي باستخدام أحذية طبية مخصصة.
مدة ارتداء جبيرة التلامس الكلي
تختلف المدة من مريض لآخر بناء على سرعة استجابة العظام وتراجع الالتهاب. في المتوسط، يحتاج المريض لارتداء الجبيرة لفترة تتراوح بين ثلاثة إلى ستة أشهر، ويتم تغيير الجبيرة بشكل دوري كل أسبوع إلى أسبوعين لمتابعة حالة القدم وتعديل القياسات مع زوال التورم.
الفرق بين قدم شاركو والقدم السكري المعتادة
القدم السكري المعتادة تشير غالبا إلى مشاكل نقص التروية الدموية وظهور التقرحات والتهابات الجروح. أما قدم شاركو فهي حالة محددة تتميز بزيادة تدفق الدم وهشاشة العظام وانهيار المفاصل وتغير شكل القدم بالكامل، وقد تحدث حتى بدون وجود أي جروح أو تقرحات خارجية في البداية.
إمكانية المشي بعد جراحة قدم شاركو
نعم، الهدف الأساسي من الجراحة هو توفير قدم مستقرة وقابلة لتحمل الوزن. بعد فترة التعافي التي تتطلب عدم المشي تماما لعدة أشهر، يبدأ المريض في تدريبات العلاج الطبيعي والمشي التدريجي باستخدام أحذية طبية مخصصة تمنع تكرار التقرحات.
أهمية ضبط السكر في الدم لعلاج شاركو
ضبط مستويات السكر في الدم هو حجر الأساس في العلاج. السكر المرتفع يعيق التئام العظام والجروح، ويزيد من احتمالية حدوث التهابات بكتيرية، ويسرع من تلف الأعصاب. السيطرة الصارمة على السكر تزيد بشكل كبير من فرص نجاح العلاج التحفظي والجراحي.
علامات الخطر التي تستدعي زيارة الطبيب فورا
يجب التوجه للطبيب فورا إذا لاحظت احمرارا مفاجئا، تورما غير مبرر، ارتفاعا في حرارة قدم واحدة مقارنة بالأخرى، أو تغيرا في شكل القدم. كذلك، أي جرح أو تقرح لا يلتئم، أو خروج إفرازات ذات رائحة كريهة يعتبر حالة طوارئ طبية.
دور الأحذية الطبية في منع تكرار الإصابة
الأحذية الطبية المخصصة ليست مجرد إكسسوار، بل هي جزء أساسي من العلاج مدى الحياة. يتم تصميم هذه الأحذية لتقليل الضغط على المناطق البارزة، وتوزيع وزن الجسم بالتساوي، وحماية القدم من الصدمات التي لا يشعر بها المريض، مما يمنع تكرار التقرحات وانهيار العظام.
نسبة نجاح العمليات الجراحية لقدم شاركو
تعتمد نسبة النجاح على مرحلة المرض، جودة العظام، التزام المريض بالتعليمات، ومهارة الجراح. باستخدام التقنيات الحديثة والدعامات الفائقة، تحسنت نسب نجاح إنقاذ الأطراف بشكل كبير، ولكن تظل الجراحة محفوفة بمخاطر المضاعفات التي تتطلب متابعة دقيقة ومستمرة.
تأثير قدم شاركو على المفاصل الأخرى
غالبا ما تصيب حالة شاركو مفاصل منتصف القدم والكاحل. ومع تغير طريقة مشي المريض بسبب التشوه أو الجبيرة، قد يزداد الضغط على المفاصل الأخرى مثل الركبة والورك في نفس الساق أو الساق الأخرى، مما قد يؤدي إلى آلام مفاصل ثانوية تتطلب تقييما وعلاجا طبيعيا.
البدائل المتاحة في حال فشل الجبيرة
إذا لم تستجب القدم لجبيرة التلامس الكلي، أو كان المريض يعاني من تقرحات تمنع استخدام الجبيرة، يتم اللجوء إلى خيارات أخرى مثل الأحذية الطبية المخصصة القابلة للإزالة، أو أجهزة التفريغ الميكانيكية المتقدمة، وفي الحالات التي يهدد فيها التشوه سلامة الطرف، يصبح التدخل الجراحي هو البديل الحتمي.