الدليل الشامل لعلاج كسور الكاحل عند مرضى السكري وتقنيات الجراحة المتقدمة
الخلاصة الطبية
تُعد كسور الكاحل عند مرضى السكري حالة طبية دقيقة تتطلب تدخلاً جراحياً بتثبيت قوي ومضاعف. يعتمد العلاج على استخدام شرائح ومسامير خاصة لتحمل ضعف العظام وفقدان الإحساس، مما يمنع انهيار المفصل أو تطور حالة مفصل شاركو، ويضمن الحفاظ على الطرف من البتر.
الخلاصة الطبية السريعة: تُعد كسور الكاحل عند مرضى السكري حالة طبية دقيقة تتطلب تدخلاً جراحياً بتثبيت قوي ومضاعف. يعتمد العلاج على استخدام شرائح ومسامير خاصة لتحمل ضعف العظام وفقدان الإحساس، مما يمنع انهيار المفصل أو تطور حالة مفصل شاركو، ويضمن الحفاظ على الطرف من البتر.
مقدمة عن كسور الكاحل لمرضى السكري
تُمثل إدارة وعلاج كسور الكاحل والقدم الحادة لدى المرضى المصابين بداء السكري أحد أكبر التحديات في مجال جراحة العظام والإصابات. نحن نتفهم تماماً القلق الذي قد يصيب المريض وعائلته عند التعرض لمثل هذه الإصابات، خاصة مع المعرفة المسبقة بأن مرض السكري قد يؤثر على سرعة التئام الجروح وصحة العظام.
في الماضي، كان بعض الأطباء يميلون إلى تجنب الجراحة واللجوء إلى العلاج التحفظي (مثل الجبس العادي) خوفاً من مضاعفات الجراحة وضعف التئام الجروح، خاصة لدى المرضى الذين يعانون من أمراض الشرايين المحيطية أو اعتلال الأعصاب السكري. ولكن الطب الحديث وجراحة العظام المتقدمة أثبتا ما يُعرف بـ "المفارقة السكرية". تنص هذه القاعدة الطبية على أنه على الرغم من أن الجراحة تحمل مخاطر تتعلق بالتئام الجروح، إلا أن العلاج غير الجراحي (بدون عملية) يحمل نسبة شبه مؤكدة من الفشل الميكانيكي الكارثي، وانهيار العظام، وتدهور الجلد، والظهور السريع لما يُعرف بـ "اعتلال شاركو المفصلي"، مما قد يؤدي في النهاية إلى فقدان الطرف. لذلك، يُعد التثبيت الجراحي القوي هو المعيار الذهبي والأكثر أماناً لحماية قدم مريض السكري.
تشريح الكاحل وتأثير السكري على العظام
لفهم طبيعة هذه الإصابات، يجب أن نلقي نظرة مبسطة على كيفية تأثير داء السكري على البنية التشريحية والبيولوجية للقدم والكاحل. لا يقتصر تأثير السكري على ارتفاع نسبة السكر في الدم فحسب، بل يمتد ليؤثر على الأعصاب والأوعية الدموية وجودة العظام.
| التأثير الطبي لمرض السكري | الشرح والتأثير على الكاحل والقدم |
|---|---|
| اعتلال الأعصاب المحيطية | يفقد المريض الإحساس بالألم، مما يجعله يمشي على القدم المكسورة دون أن يشعر، وهو ما يضاعف من حجم الكسر ويدمر المفصل تماماً. |
| ضعف التروية الدموية | تضيق الأوعية الدموية الدقيقة يقلل من وصول الدم المحمل بالأكسجين والمواد المغذية إلى العظام والجلد، مما يبطئ عملية الالتئام. |
| هشاشة العظام الموضعية | تصبح العظام أقل كثافة وأكثر هشاشة، مما يجعل المسامير والشرائح الطبية التقليدية غير قادرة على التثبيت الجيد وتتطلب تقنيات معززة. |
| ضعف الاستجابة الخلوية | تتأثر الخلايا المسؤولة عن بناء العظام الجديدة (الخلايا العظمية) سلبياً، مما يتطلب فترة أطول بكثير لالتئام الكسر مقارنة بالشخص غير المصاب بالسكري. |
أسباب كسور الكاحل ومضاعفاتها عند مرضى السكري
تحدث كسور الكاحل عادة نتيجة التعرض لالتواء شديد، أو السقوط، أو حوادث الاصطدام. ولكن عند مريض السكري، قد تحدث الكسور نتيجة إصابات بسيطة جداً لا يلقي لها المريض بالاً، وذلك بسبب هشاشة العظام.
تكمن الخطورة الحقيقية في المضاعفات التي قد تتبع الكسر إذا لم يتم التعامل معه باحترافية وسرعة. من أبرز هذه المضاعفات:
* فقدان التثبيت وانزياح العظام من مكانها الصحيح.
* تقرحات الجلد العميقة نتيجة ضغط العظام المكسورة من الداخل.
* التطور السريع لمرض "مفصل شاركو" الذي يؤدي إلى تفتت العظام وتغير شكل القدم تماماً.
* التهابات العظام العميقة التي قد تهدد ببتر الطرف.
أعراض كسور الكاحل ومفصل شاركو
تختلف الأعراض لدى مريض السكري، وخاصة من يعاني من اعتلال الأعصاب، حيث قد لا يكون الألم هو العرض الأساسي. يجب الانتباه بشدة إلى العلامات التالية:
* تورم شديد ومفاجئ في الكاحل أو القدم.
* احمرار ملحوظ وارتفاع في درجة حرارة القدم المصابة مقارنة بالقدم الأخرى.
* تشوه في شكل الكاحل أو ظهور بروز عظمي غير طبيعي.
* صعوبة في تحمل الوزن أو المشي، حتى وإن لم يكن هناك ألم شديد.
هناك تحذير جراحي بالغ الأهمية يجب على كل مريض سكري معرفته التشخيص الخاطئ لحالة "مفصل شاركو" الحادة على أنها مجرد التواء بسيط سيؤدي إلى دمار شامل للمفصل. أي مريض سكري يعاني من قدم حمراء، ساخنة، ومتورمة يجب أن يُعتبر مصاباً باعتلال شاركو أو التهاب عميق حتى يثبت العكس طبياً.
التشخيص والتقييم الشامل قبل الجراحة
قبل التوجه إلى غرفة العمليات، يقوم الفريق الطبي بإجراء تقييم سريع وشامل لضمان أعلى درجات الأمان والنجاح للعملية الجراحية. يشمل هذا التقييم ما يلي:
- التقييم الوعائي ومجرى الدم
وجود نبض محسوس في القدم لا ينفي وجود أمراض في الأوعية الدموية الدقيقة. يتم قياس مؤشر الكاحل والعضد ومؤشر إصبع القدم والعضد للتأكد من وصول كمية كافية من الدم لضمان التئام الجرح الجراحي. - التقييم العصبي
يتم فحص الإحساس في القدم. إذا كان المريض يعاني من فقدان الإحساس الواقي، فإن هذا يغير من خطة الجراحة تماماً، حيث سيحتاج الجراح إلى بناء هيكل تثبيت معدني فائق الصلابة لأن المريض قد يمشي على قدمه دون قصد. - التحكم في مستوى السكر
السيطرة الدقيقة على نسبة الجلوكوز في الدم قبل وأثناء وبعد الجراحة تقلل بشكل كبير من معدلات الإصابة بعدوى الجروح. الحفاظ على مستويات السكر بين 140 إلى 180 ملجم/ديسيلتر في الفترة المحيطة بالجراحة يُعد أمراً بالغ الأهمية.
طرق علاج كسور الكاحل لمرضى السكري
مبادئ تثبيت العظام التقليدية غالباً ما تكون غير كافية لكاحل مريض السكري. المزيج بين العظام الهشة، وضعف الالتئام، وعدم قدرة المريض على تخفيف الوزن عن القدم يتطلب تقنيات التثبيت المعزز والمضاعف.
تشمل مبادئ التثبيت لمريض السكري استخدام شرائح ذاتية القفل تمنع ارتخاء المسامير، واستخدام شرائح أطول من المعتاد لتوزيع الضغط، وتثبيت المفصل الليفي الساقي الشظوي بمسامير متعددة، وفي الحالات الشديدة يتم استخدام أسياخ معدنية تعبر المفصل لتوفير استقرار مؤقت قوي.
التثبيت الداخلي المفتوح المعزز
بالنسبة للكسور المزدوجة أو الثلاثية في الكاحل، يتم إجراء جراحة دقيقة تحترم الأنسجة الرخوة. يتم وضع المريض وفتح شقوق جراحية مدروسة للحفاظ على التروية الدموية الدقيقة. يتم تثبيت عظمة الشظية بشريحة طويلة وقوية، بينما يتم تثبيت الكعب الإنسي بمسامير صلبة أو شريحة داعمة.
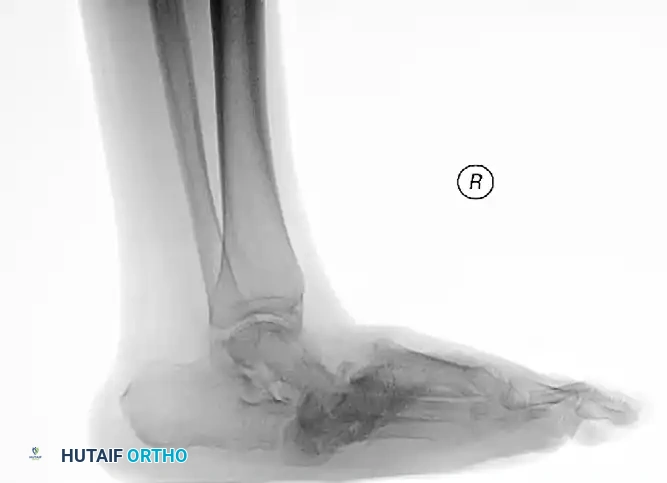
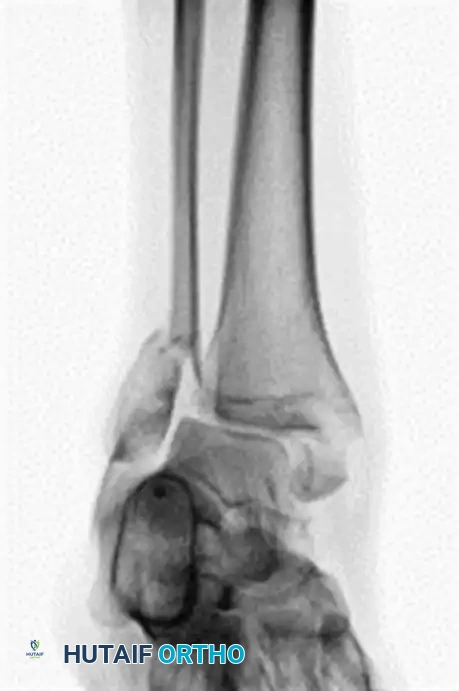
الصور التالية توضح الأشعة السينية قبل وبعد الجراحة لشاب مصاب بالسكري يعاني من كسر وخلع شديد في الكاحل، وكيف تم استخدام التثبيت المعزز بنجاح:

توضح الصور أعلاه حالة عدم الاستقرار الشديدة للكسر قبل التدخل الجراحي.
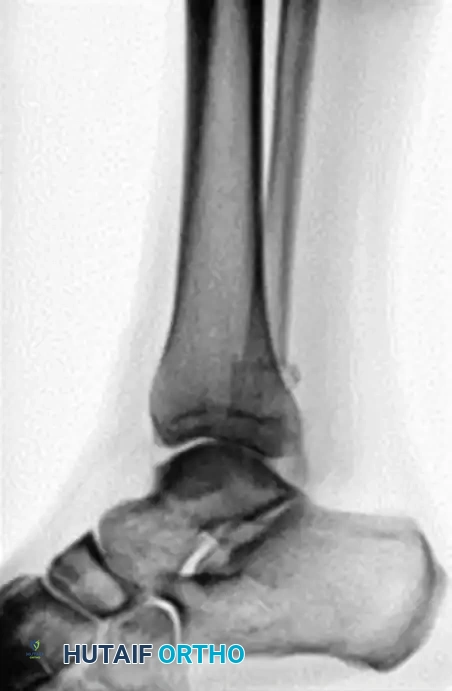
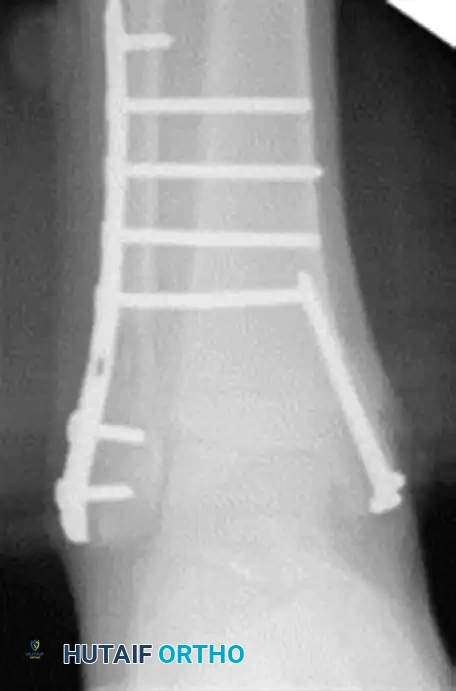
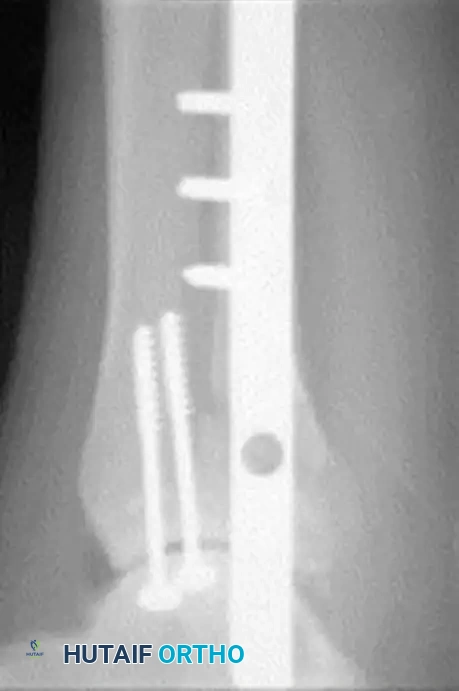
توضح صور ما بعد الجراحة الاستخدام الناجح للشرائح الطويلة والمسامير المدعمة لضمان التئام آمن.
التثبيت عبر الجلد بحد أدنى من التدخل
في المرضى الذين يعانون من تضرر شديد في الأنسجة الرخوة، أو ظهور بثور جلدية ضخمة، أو أمراض وعائية عميقة حيث تحمل الشقوق المفتوحة خطراً غير مقبول لنخر الجلد، يمكن اللجوء إلى التثبيت عبر الجلد. تعتمد هذه التقنية على الرد المغلق للكسر ووضع المسامير عبر ثقوب صغيرة جداً في الجلد. ورغم أنها قد تضحي بالدقة التشريحية المطلقة، إلا أنها توفر الاستقرار اللازم وتنقذ الجلد من المضاعفات.
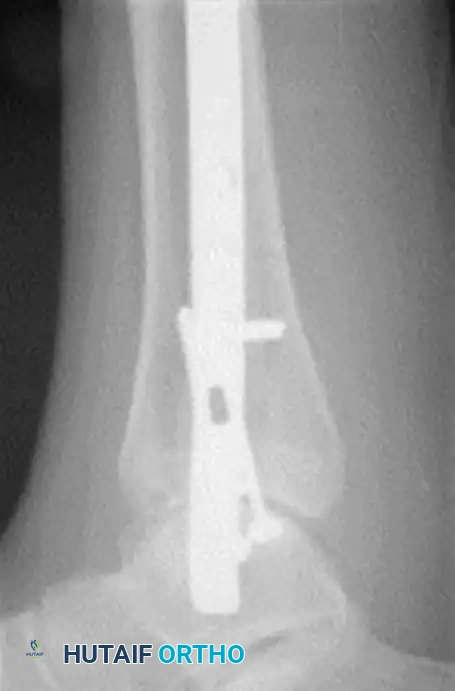
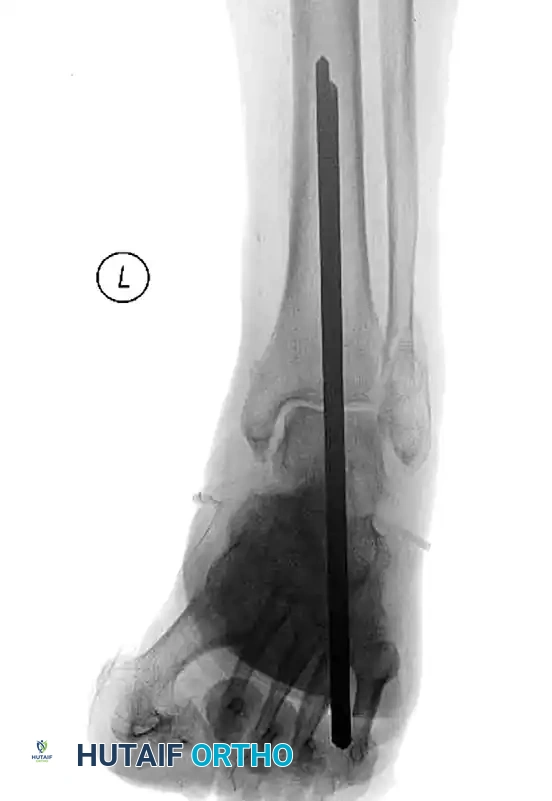
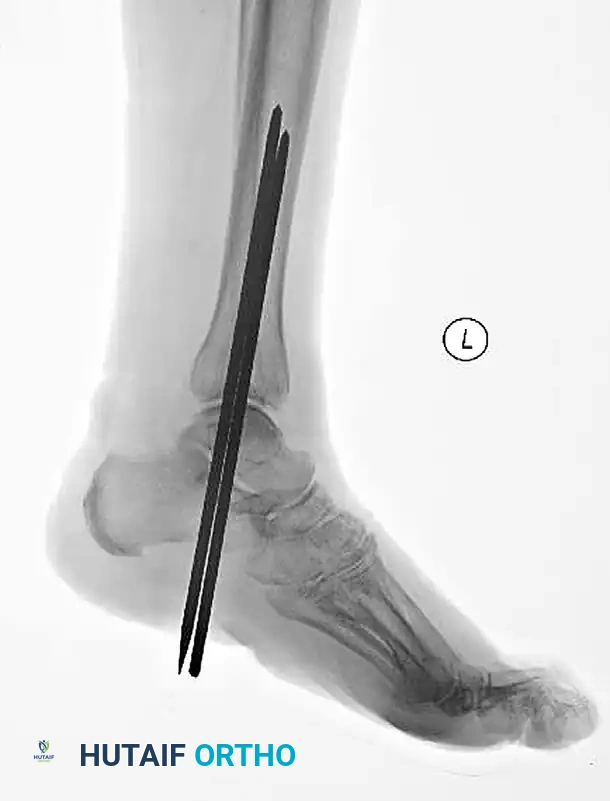
علاج اعتلال شاركو المفصلي الشديد
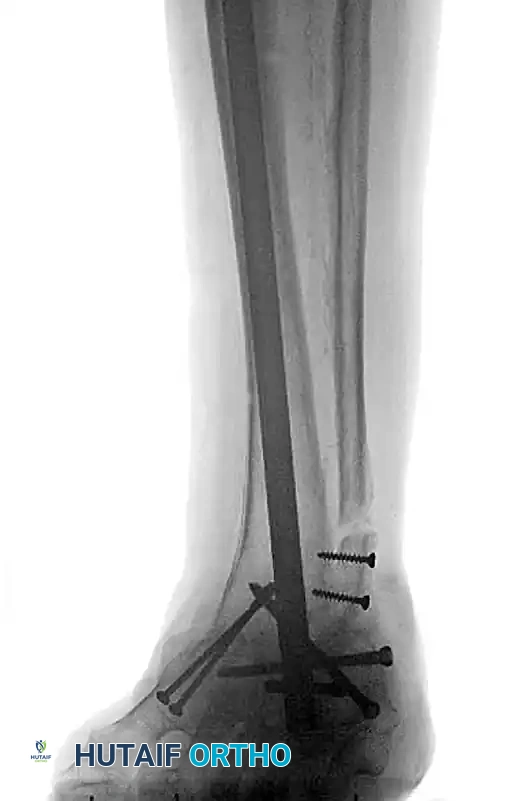
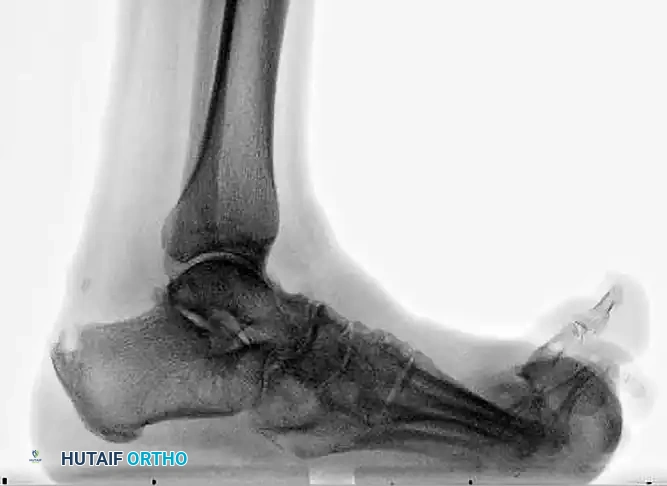
يمكن أن تتدهور الكسور الحادة لدى مرضى السكري بسرعة لتتحول إلى اعتلال شاركو المفصلي إذا لم يتم تثبيتها بصلابة. عندما يصبح مفصل الكاحل غير قابل للإنقاذ بسبب الدمار الشديد الذي يسببه مرض شاركو، تكون هناك حاجة لإعادة التنظيم والدمج الممتد للمفصل.
يتم إجراء عملية دمج مفصل الكاحل والقدم باستخدام مسمار نخاعي متداخل يتم إدخاله من باطن الكعب صعوداً إلى عظمة الساق. يوفر هذا المسمار هيكلاً يشارك في تحمل الوزن ويكون متفوقاً من الناحية الميكانيكية للمريض الذي يعاني من اعتلال الأعصاب.
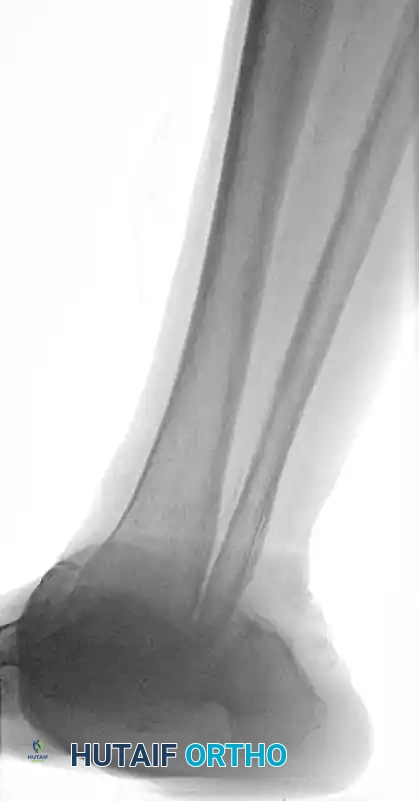
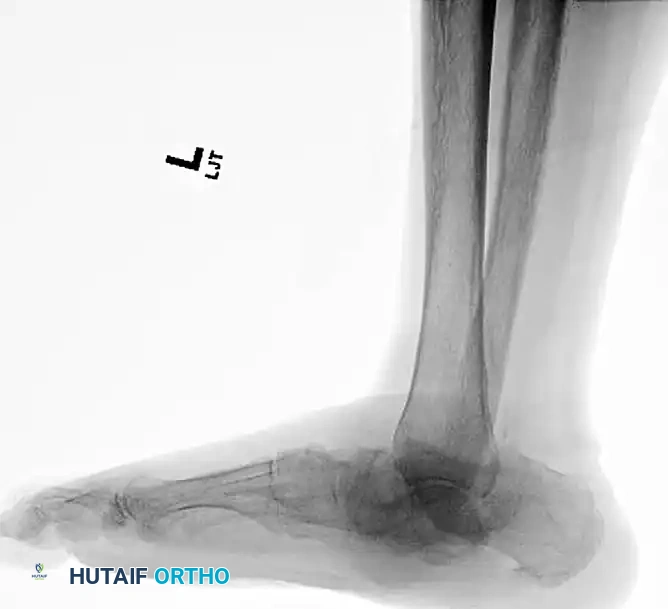
الصور أعلاه توضح الدمار الشديد للمفصل قبل التدخل الجراحي.
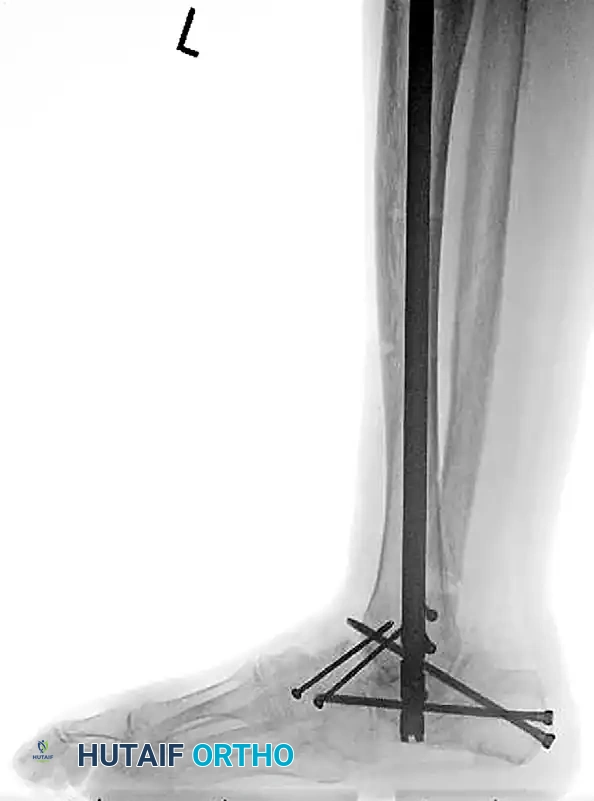
التعامل مع التهابات العظام وتقرحات القدم
وجود قرحة مفتوحة مع التهاب عظمي تحتي في كاحل مصاب بمرض شاركو هو حالة طارئة تهدد ببتر الطرف. في هذه الحالة، يُمنع تماماً استخدام التثبيت الداخلي (الشرائح والمسامير الداخلية) لوجود نشاط بكتيري.
يتم العلاج عبر بروتوكول إعادة البناء على مراحل يتضمن التنظيف الجذري واستئصال جميع العظام والأنسجة الميتة أو المصابة بالعدوى (قد يتطلب ذلك إزالة عظمة الكاحل بالكامل). ثم يتم استخدام المثبت الخارجي الدائري (إليزاروف) لتوفير الثبات القوي والسماح بالعناية اليومية بالجروح.
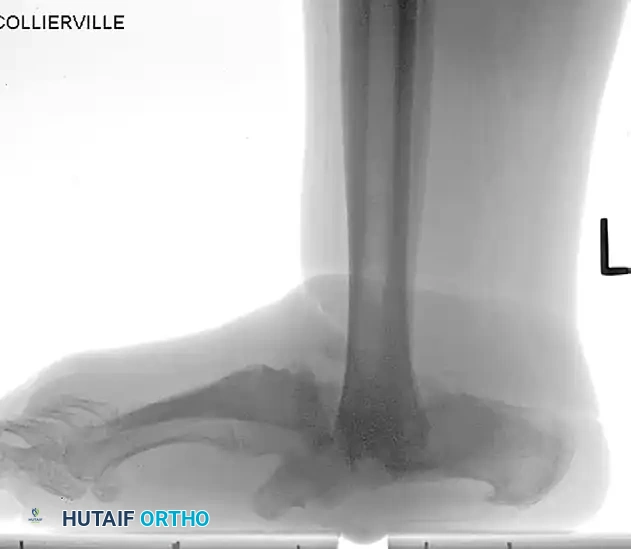
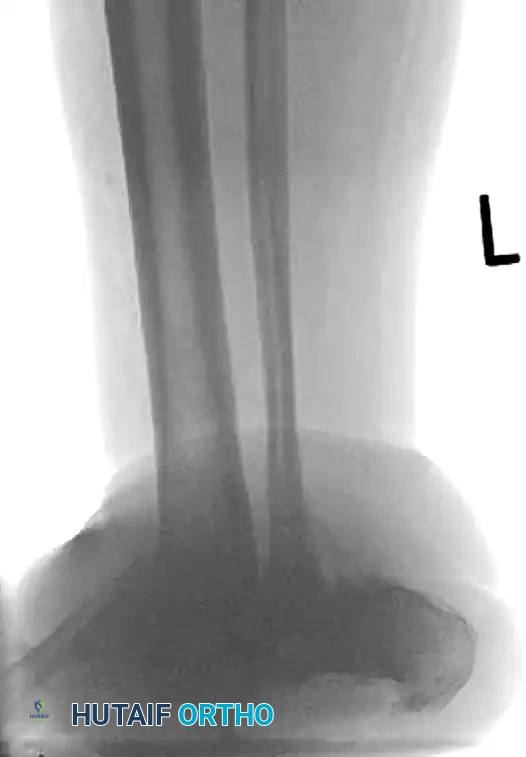
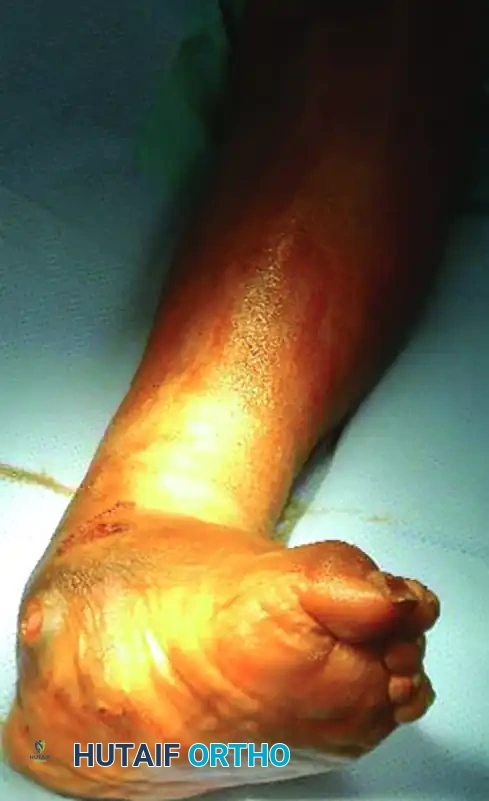
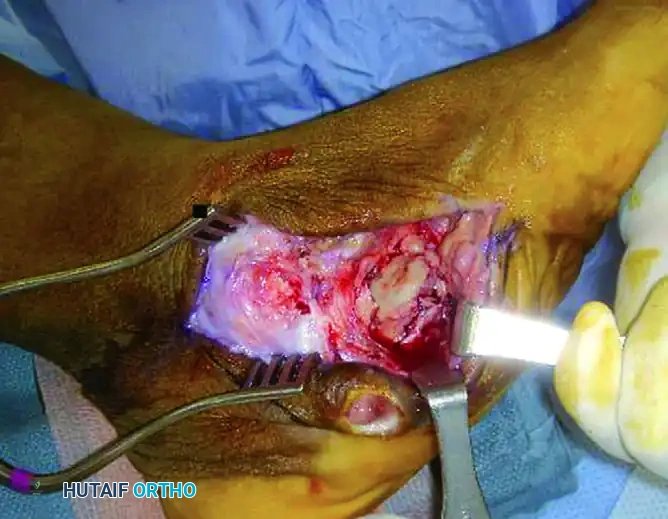
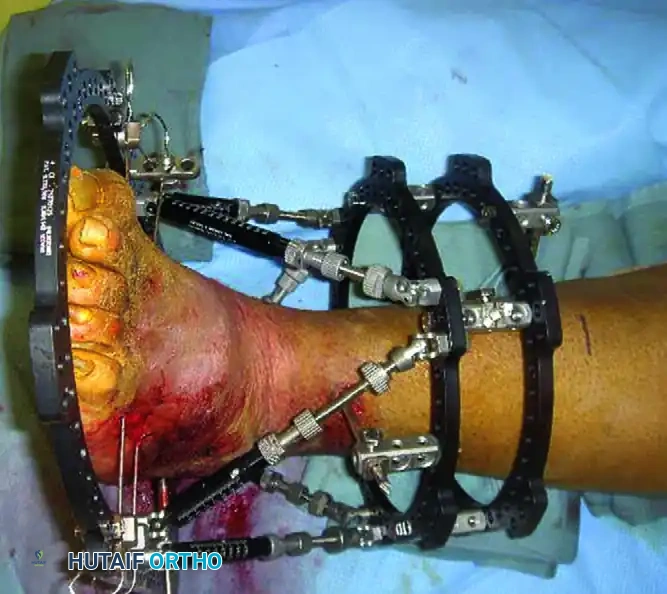


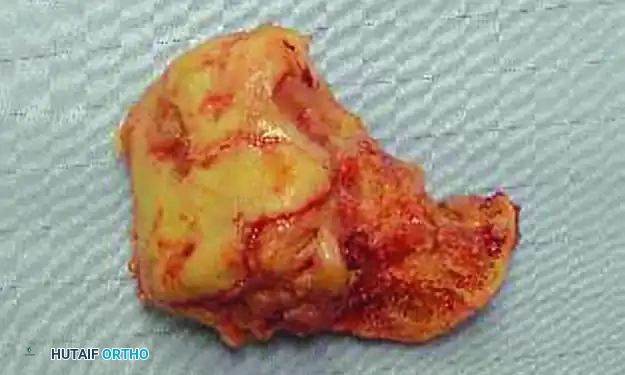
ترميم منتصف ومقدمة القدم
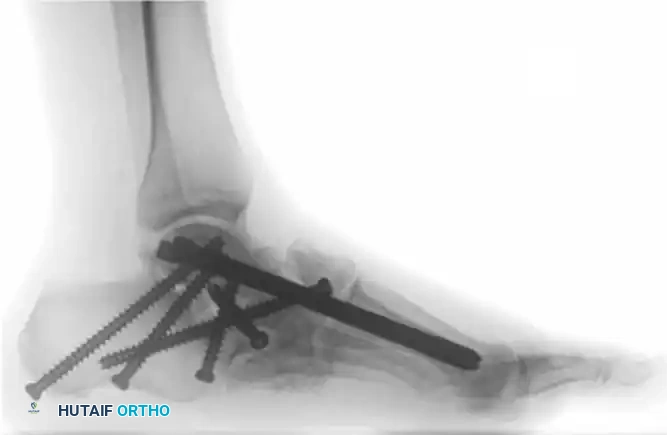
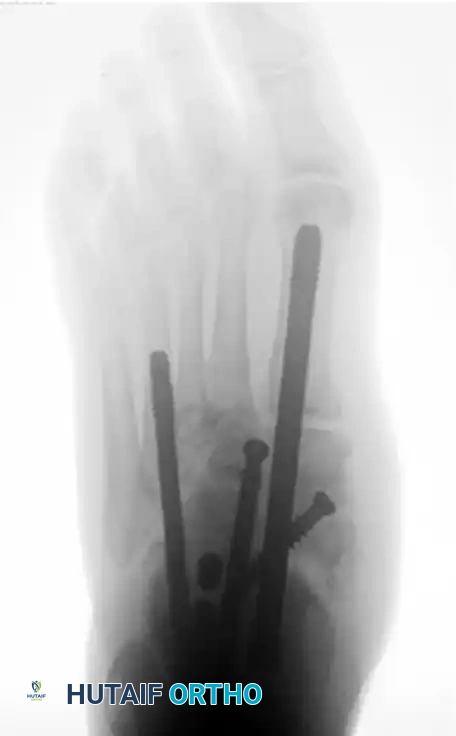
لا يقتصر انهيار شاركو على الكاحل فقط، بل يشيع أيضاً انهيار منتصف القدم (تشوه القدم الهزازة) وتدمير مقدمة القدم. يعتمد الترميم الجراحي في منتصف القدم غالباً على مبدأ حزام الشد، حيث يتم وضع شريحة قوية جداً على السطح السفلي (الأخمصي) للقدم لمقاومة قوى الشد الهائلة أثناء المشي.
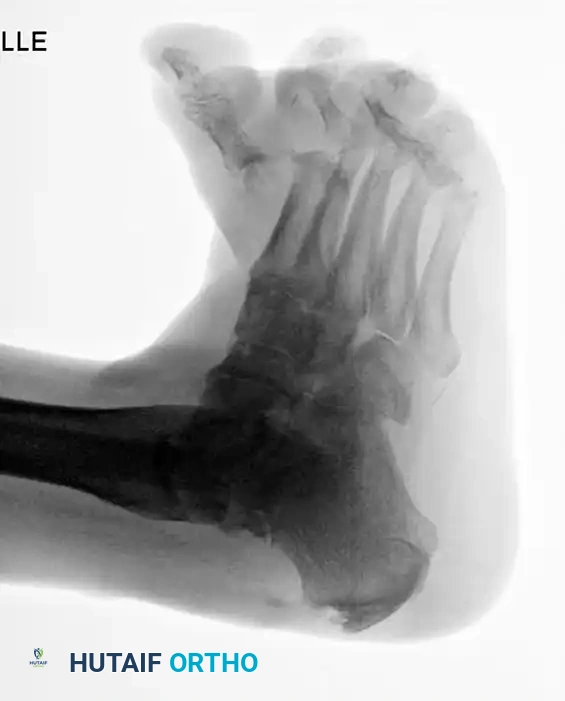
كما يتطلب اعتلال شاركو في مقدمة القدم إعادة تنظيم دقيقة وعمليات دمج لمنع تكرار التقرحات تحت رؤوس مشط القدم البارزة.
بروتوكول التعافي وإعادة التأهيل بعد الجراحة
إن الرعاية ما بعد الجراحة لمريض السكري لا تقل أهمية أبداً عن التنفيذ الجراحي نفسه. يجب التخلي عن الجداول الزمنية القياسية للتعافي التي تُطبق على الأشخاص الأصحاء، حيث يحتاج مريض السكري إلى رعاية أطول وأكثر دقة.
- فترة التثبيت الممتدة
يحتاج مرضى السكري إلى فترات أطول بكثير من عدم تحميل الوزن على القدم. المعيار الأساسي هو عدم المشي على القدم المصابة لمدة تتراوح بين 8 إلى 12 أسبوعاً، وهو غالباً ضعف الوقت المطلوب للمريض العادي. - استخدام الجبس الملامس بالكامل
بمجرد التئام الشقوق الجراحية، يُعد الانتقال إلى استخدام "الجبس الملامس بالكامل" (Total Contact Cast) هو المعيار الذهبي لتخفيف الضغط عن القدم ومنع الفشل المبكر للشرائح والمسامير. - التحميل التدريجي للوزن
عندما تؤكد الأشعة السينية التئام العظام، يجب أن يكون الانتقال إلى المشي وتحمل الوزن تدريجياً للغاية. يتم استخدام حذاء المشي الخاص بمرضى شاركو (CROW boot) أو دعامات الكاحل والقدم المخصصة (AFO) لحماية القدم. - التعامل مع القطع المعدنية
عادة ما يتم إزالة الأسياخ المعدنية العابرة للمفاصل بعد 6 إلى 8 أسابيع في العيادة. أما التثبيت الداخلي (الشرائح ومسامير الكاحل) فيُترك في مكانه بشكل دائم ولا يتم إزالته إلا إذا أصبح بارزاً ومزعجاً للمريض أو في حالة حدوث التهاب.
الأسئلة الشائعة
مدة التئام كسور الكاحل عند مرضى السكري
تستغرق كسور الكاحل لدى مرضى السكري وقتاً أطول للالتئام مقارنة بالأشخاص غير المصابين. عادة ما يحتاج المريض من 8 إلى 12 أسبوعاً من عدم تحميل الوزن تماماً، وقد تستمر فترة التأهيل الكاملة لعدة أشهر حتى تستعيد العظام قوتها الكاملة.
مخاطر العلاج التحفظي بدون جراحة
العلاج بالجبس العادي بدون تدخل جراحي لمرضى السكري الذين يعانون من اعتلال الأعصاب يحمل مخاطر عالية جداً. يؤدي ذلك غالباً إلى انزياح الكسر، تلف الجلد، تقرحات عميقة، وتطور سريع لمرض شاركو، مما يرفع احتمالية الحاجة إلى بتر الطرف مستقبلاً.
تأثير مستوى السكر التراكمي على نجاح العملية
يلعب مستوى السكر التراكمي (HbA1c) دوراً هاماً في التنبؤ بالمضاعفات على المدى الطويل. ومع ذلك، فإن الأهم لنجاح الجراحة هو التحكم الدقيق في مستوى السكر في الدم خلال فترة الجراحة وما بعدها مباشرة (إبقائه بين 140-180 ملجم/ديسيلتر) لضمان التئام الجروح ومنع العدوى.
علامات تحول الكسر إلى مفصل شاركو
من أهم العلامات التحذيرية لتحول الإصابة إلى مفصل شاركو هو ظهور تورم شديد، احمرار، وارتفاع ملحوظ في درجة حرارة القدم المصابة مقارنة بالقدم السليمة، بالإضافة إلى تغير في شكل أو استقامة القدم. هذه حالة طارئة تستدعي تدخلاً طبياً فورياً.
دور المثبت الخارجي في علاج التهابات العظام
في حالات وجود تقرحات مفتوحة والتهابات في العظام (تسوس العظام)، يمنع استخدام الشرائح الداخلية. يتم اللجوء للمثبت الخارجي (مثل جهاز إليزاروف) لأنه يوفر تثبيتاً قوياً جداً للعظام من الخارج، مما يسمح للأطباء بتنظيف الجروح والعناية بها يومياً دون التأثير على استقرار الكسر.
متى يمكن المشي بعد جراحة كسر الكاحل
يُمنع المشي أو تحميل الوزن على القدم المصابة تماماً لفترة تتراوح بين شهرين إلى ثلاثة أشهر. بعد التأكد من التئام العظام عبر الأشعة السينية، يسمح الطبيب بالبدء في المشي التدريجي باستخدام أحذية طبية مخصصة لتوزيع الضغط.
أهمية حذاء كرو الطبي في مرحلة التأهيل
حذاء كرو (CROW) هو حذاء طبي مخصص ومبطن بالكامل، يُصمم خصيصاً ليطابق مقاس وشكل قدم المريض. وظيفته الأساسية هي توزيع وزن الجسم بالتساوي على كامل القدم والساق، مما يمنع تركز الضغط على نقاط معينة ويحمي القدم من التقرحات والكسور المتكررة.
كيفية العناية بالجروح الجراحية لمريض السكري
تتطلب جروح مرضى السكري عناية فائقة. يجب الحفاظ على الجرح جافاً ونظيفاً، وتغيير الضمادات المعقمة حسب إرشادات الطبيب، والمتابعة المستمرة لأي علامات التهاب مثل الاحمرار الزائد، الإفرازات، أو الرائحة الكريهة. التحكم في سكر الدم هو العامل الأهم لسرعة التئام الجرح.
إزالة الشرائح والمسامير بعد التئام الكسر
القاعدة العامة في جراحات تثبيت كسور السكري هي ترك الشرائح والمسامير الداخلية بشكل دائم لتوفير دعم مستمر للعظام الهشة. لا يتم إزالتها إلا في حالات نادرة، مثل حدوث التهاب بكتيري حولها، أو إذا أصبحت بارزة تحت الجلد وتسبب ألماً أو تقرحاً للمريض.
نسبة نجاح عمليات تثبيت الكاحل لمرضى السكري
نسبة النجاح مرتفعة جداً عند إجراء الجراحة بواسطة جراح عظام متخصص في القدم والكاحل، وباستخدام تقنيات التثبيت المعزز. يعتمد النجاح النهائي بشكل كبير على التزام المريض بتعليمات عدم تحميل الوزن، والتحكم الصارم في مستويات السكر في الدم خلال فترة التعافي.
محتويات الفصل
- مقدمة عن كسور الكاحل لمرضى السكري
- تشريح الكاحل وتأثير السكري على العظام
- أسباب كسور الكاحل ومضاعفاتها عند مرضى السكري
- أعراض كسور الكاحل ومفصل شاركو
- التشخيص والتقييم الشامل قبل الجراحة
- طرق علاج كسور الكاحل لمرضى السكري
- بروتوكول التعافي وإعادة التأهيل بعد الجراحة
- الأسئلة الشائعة
- مدة التئام كسور الكاحل عند مرضى السكري
- مخاطر العلاج التحفظي بدون جراحة
- تأثير مستوى السكر التراكمي على نجاح العملية
- علامات تحول الكسر إلى مفصل شاركو
- دور المثبت الخارجي في علاج التهابات العظام
- متى يمكن المشي بعد جراحة كسر الكاحل
- أهمية حذاء كرو الطبي في مرحلة التأهيل
- كيفية العناية بالجروح الجراحية لمريض السكري
- إزالة الشرائح والمسامير بعد التئام الكسر
- نسبة نجاح عمليات تثبيت الكاحل لمرضى السكري
العودة للدليل الرئيسي