إصابة ليزفرانك: دليل شامل للتشخيص والعلاج والتعافي مع الأستاذ الدكتور محمد هطيف في صنعاء
الخلاصة الطبية
إصابة ليزفرانك هي إصابة خطيرة في مفصل مشط القدم، تتراوح من الالتواء إلى الكسور والانخلاعات. يتطلب علاجها تشخيصًا دقيقًا وعادة ما يكون جراحيًا لإعادة المفصل إلى وضعه الطبيعي وتثبيته، لضمان تعافٍ فعال ومنع المضاعفات طويلة الأمد.
إصابة ليزفرانك: دليل شامل للتشخيص والعلاج والتعافي مع الأستاذ الدكتور محمد هطيف في صنعاء
الخلاصة الطبية السريعة: إصابة ليزفرانك هي إصابة خطيرة في مفصل مشط القدم، تتراوح من الالتواء إلى الكسور والانخلاعات. يتطلب علاجها تشخيصًا دقيقًا وعادة ما يكون جراحيًا لإعادة المفصل إلى وضعه الطبيعي وتثبيته، لضمان تعافٍ فعال ومنع المضاعفات طويلة الأمد. الأستاذ الدكتور محمد هطيف في صنعاء يقدم رعاية متكاملة ومتطورة لهذه الإصابات المعقدة، مستفيدًا من خبرته الواسعة وتقنياته الحديثة لضمان أفضل النتائج لمرضاه.

مقدمة: فهم إصابة ليزفرانك وأهمية التشخيص المبكر والدقيق
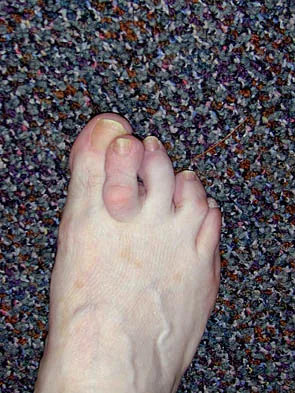
تُعد إصابة ليزفرانك (Lisfranc Injury) من الإصابات المعقدة والنادرة نسبيًا التي تصيب مفصلًا محوريًا في منتصف القدم، والذي يُعرف بمفصل مشط القدم الرسغي (Tarsometatarsal - TMT). هذا المفصل، الذي يحمل اسم الجراح الفرنسي جاك ليزفرانك دو سانت مارتن، يلعب دورًا حيويًا في استقرار القدم ووظيفتها الحيوية، حيث يربط الجزء الأوسط من القدم بالجزء الأمامي، ويدعم قوس القدم الطولي والعرضي، ويسمح بحركات الانثناء والدوران الدقيقة التي تعتبر أساسية للمشي والوقوف.
تتراوح هذه الإصابات في شدتها من التواءات بسيطة في الأربطة، والتي قد تبدو غير خطيرة، إلى كسور خطيرة وانخلاعات كاملة في العظام. وعلى الرغم من أن هذه الإصابة قد تُشخص في البداية على أنها مجرد "التواء في الكاحل" أو "كدمة في القدم"، إلا أنها تحمل في طياتها عواقب وخيمة وطويلة الأمد إذا لم يتم تشخيصها وعلاجها بشكل صحيح وفي الوقت المناسب. إن إغفال هذه الإصابة أو تشخيصها بشكل خاطئ هو أمر شائع للأسف، حيث تصل نسبة التشخيص الخاطئ إلى 20% وحتى 40%، مما يؤدي إلى تأخر العلاج وتفاقم الحالة.
ويرجع هذا التحدي في التشخيص إلى عدة عوامل، منها دقة وصعوبة ملاحظة العلامات الأولية في صور الأشعة العادية، خاصة في حالات الإصابات الناتجة عن طاقة منخفضة أو لدى المرضى الذين يعانون من إصابات متعددة تخفي أعراض ليزفرانك. إن التأخر في تشخيص إصابة ليزفرانك قد يؤدي إلى آلام مزمنة، تشوهات تدريجية في القدم (مثل القدم المسطحة المكتسبة)، إعاقة وظيفية شديدة، والتهاب مفاصل ما بعد الصدمة، مما يجعل التشخيص الدقيق والسريع أمرًا بالغ الأهمية لإنقاذ وظيفة القدم على المدى الطويل.
في صنعاء، يُعد الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري، الخبير الأول والموثوق به في تشخيص وعلاج إصابات القدم المعقدة مثل إصابة ليزفرانك. بفضل خبرته الواسعة التي تتجاوز 20 عامًا ومعرفته العميقة بالتشريح الدقيق للقدم، والتزامه بالمعايير العالمية في التشخيص والعلاج، يضمن الدكتور هطيف حصول مرضاه على أعلى مستويات الرعاية والتشخيص الدقيق الذي يجنبهم المضاعفات المحتملة ويفتح لهم آفاق التعافي الكامل. يُعرف الأستاذ الدكتور محمد هطيف بصرامته الطبية وأمانته العلمية، وحرصه على استخدام أحدث التقنيات الجراحية مثل الجراحة المجهرية (Microsurgery) وتنظير المفاصل بتقنية 4K (Arthroscopy 4K) وجراحة استبدال المفاصل (Arthroplasty) لتقديم أفضل النتائج الممكنة.
تشريح مفصل ليزفرانك: أساس فهم الإصابة
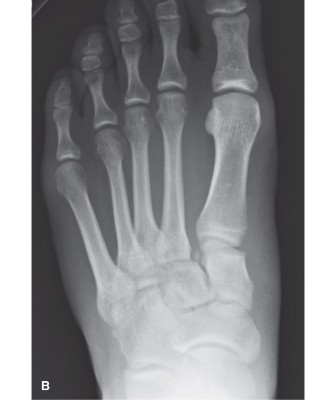
لفهم إصابة ليزفرانك، من الضروري الإلمام بالتشريح المعقد لمفصل مشط القدم الرسغي (TMT). هذا المفصل هو منطقة حيوية تعمل كجسر بين الجزء الخلفي والأمامي للقدم، وتتكون من مجموعة من العظام والأربطة التي تعمل معًا لتوفير الاستقرار والمرونة.
العظام المكونة لمفصل ليزفرانك:
يتكون مفصل ليزفرانك من التقاء:
* الرسغ (Tarsals): وتحديداً العظام الإسفينية الثلاثة (الإنسي، الأوسط، الوحشي) والعظم المكعبي.
* أمشاط القدم (Metatarsals): العظام الخمسة الطويلة التي تمتد من منتصف القدم إلى الأصابع.
يُعتبر عظم مشط القدم الثاني بمثابة "الحجر الأساس" أو "الوتد" الذي يثبت مفصل مشط القدم الرسغي. يستقر هذا العظم في تجويف يتكون من عظمي الإسفين الإنسي والمتوسط، وهذا الترتيب التشريحي الفريد يمنحه استقرارًا كبيرًا، ولكنه يجعله عرضة للإصابة عند تعرضه لقوى كبيرة.
الأربطة الداعمة لمفصل ليزفرانك:
الأربطة هي الهياكل الأكثر أهمية في تثبيت مفصل ليزفرانك، وتُصنف إلى:
* الأربطة الظهرية (Dorsal Ligaments): تقع على الجزء العلوي من القدم، وهي الأقل قوة.
* الأربطة الأخمصية (Plantar Ligaments): تقع في باطن القدم، وهي الأقوى وتوفر معظم الاستقرار.
* الأربطة بين العظام (Interosseous Ligaments): وهي الأربطة الأكثر أهمية واستقرارًا. أبرزها وأقواها هو رباط ليزفرانك (Lisfranc Ligament)، الذي يربط قاعدة مشط القدم الثاني بالعظم الإسفيني الإنسي. هذا الرباط هو المفتاح الرئيسي لاستقرار مفصل ليزفرانك، وإصابته غالبًا ما تكون مؤشرًا على إصابة خطيرة في المفصل.
وظيفة مفصل ليزفرانك:
- الدعم الهيكلي: يحافظ على شكل قوس القدم، وهو ضروري لامتصاص الصدمات وتوزيع الوزن.
- الاستقرار: يثبت القدم أثناء الوقوف والمشي والجري.
- المرونة والحركة: يسمح بحركات الانثناء الأخمصي والظهري، وكذلك حركات الدوران الطفيفة التي تكيّف القدم مع الأسطح غير المستوية.
إن أي اضطراب في هذا المفصل، سواء كان التواءً في الأربطة أو كسرًا في العظام أو انخلاعًا، يمكن أن يؤثر بشكل كبير على وظيفة القدم بأكملها، مما يؤدي إلى صعوبة في المشي، ألم مزمن، وتطور التهاب المفاصل.
أسباب وآليات إصابة ليزفرانك: من الرضوض العنيفة إلى الإصابات الخفية
تحدث إصابات ليزفرانك نتيجة لقوى ميكانيكية تؤثر على مفصل مشط القدم الرسغي، ويمكن تقسيمها بشكل عام إلى إصابات عالية الطاقة وإصابات منخفضة الطاقة.
1. إصابات عالية الطاقة (High-Energy Trauma):
هذه هي الأسباب الأكثر شيوعًا للإصابات الشديدة والانخلاعات الكاملة، وتشمل:
* حوادث السيارات: خاصة عند اصطدام القدم بلوحة القيادة (Dashboard Injury) أثناء التصادم الأمامي، حيث تكون القدم في وضع الانثناء الأخمصي (أطراف الأصابع للأسفل) ويتم تطبيق قوة محورية كبيرة عليها.
* السقوط من ارتفاعات عالية: عندما يهبط الشخص على قدمه بقوة، مما يؤدي إلى ضغط محوري على منتصف القدم.
* الإصابات الصناعية: مثل سقوط أجسام ثقيلة على القدم أو حوادث الآلات.
* حوادث الدراجات النارية أو الهوائية: خاصة إذا كانت القدم محاصرة أو تعرضت لالتواء عنيف.
2. إصابات منخفضة الطاقة (Low-Energy Trauma):
هذه الإصابات غالبًا ما تكون أكثر صعوبة في التشخيص لأنها قد تبدو في البداية وكأنها مجرد التواء بسيط. ومع ذلك، فإنها يمكن أن تسبب ضررًا كبيرًا للأربطة، وخاصة رباط ليزفرانك الرئيسي. تشمل هذه الإصابات:
* الإصابات الرياضية: شائعة بشكل خاص في الرياضات التي تتطلب الدوران أو التوقف المفاجئ أو القفز، مثل كرة القدم، كرة السلة، الرقص، الجمباز، وركوب الخيل. على سبيل المثال، قد يتعثر لاعب كرة قدم ويسقط على قدمه المثنية أخمصيًا، مما يؤدي إلى التواء في المفصل.
* السقوط البسيط أو التعثر: عندما يلتوي الكاحل والقدم بشكل غير طبيعي أثناء المشي أو الجري، خاصة إذا كانت القدم مثبتة على الأرض والجسم يدور فوقها.
* الضغط المحوري مع الدوران: هذه هي الآلية الأكثر شيوعًا في الإصابات الرياضية، حيث تكون القدم مثبتة على الأرض (على سبيل المثال، داخل حذاء رياضي) بينما يدور الجسم أو يسقط.
آليات الإصابة المحددة:
- الضغط المحوري مع الانثناء الأخمصي والدوران: هذه هي الآلية الكلاسيكية التي تؤدي إلى كسر أو انخلاع في مفصل ليزفرانك. تخيل أن الشخص يسقط ويهبط على مقدمة القدم بينما يكون الكاحل في وضع الانثناء الأخمصي.
- الرض المباشر (Direct Trauma): مثل سقوط جسم ثقيل مباشرة على منتصف القدم، مما يؤدي إلى كسور وانخلاعات مباشرة.
- قوى الاختطاف/التقريب (Abduction/Adduction Forces): عندما تتعرض القدم لقوة تدفعها بعيدًا عن خط الوسط أو نحوه، مما يمزق الأربطة ويدفع العظام خارج مكانها.
عوامل الخطر:
- الرياضات عالية التأثير: تزيد من خطر التعرض لإصابات القدم.
- بعض الأمراض العصبية العضلية: التي تؤثر على توازن القدم واستقرارها.
- الاعتلال العصبي السكري: قد يجعل القدم أقل حساسية للألم، مما يؤدي إلى إجهاد المفصل دون إدراك الضرر.
فهم هذه الآليات يساعد الأستاذ الدكتور محمد هطيف في تقييم الإصابة بدقة، حتى في الحالات التي لا تكون فيها الأعراض واضحة، ويضمن عدم إغفال التشخيص الصحيح.
الأعراض والتشخيص الدقيق لإصابة ليزفرانك
نظرًا لخطورة عواقب التشخيص الخاطئ أو المتأخر لإصابة ليزفرانك، فإن تحديد الأعراض بدقة واستخدام أفضل وسائل التشخيص أمر بالغ الأهمية. الأستاذ الدكتور محمد هطيف يتبع بروتوكولات تشخيصية صارمة لضمان تحديد الإصابة في مراحلها المبكرة.
الأعراض الشائعة لإصابة ليزفرانك:
قد تختلف الأعراض بناءً على شدة الإصابة، ولكنها غالبًا ما تشمل:
* ألم شديد في منتصف القدم: يزداد بشكل ملحوظ عند محاولة الوقوف أو المشي أو تحميل الوزن على القدم المصابة. قد يكون الألم حادًا ومفاجئًا بعد الإصابة مباشرة.
* تورم وانتفاخ: يظهر حول منتصف القدم، وقد يكون كبيرًا وملحوظًا.
* كدمات: غالبًا ما تكون واضحة على الجزء العلوي من القدم، ولكن العلامة الكلاسيكية هي الكدمة الأخمصية (Plantar Ecchymosis)، وهي كدمة تظهر في باطن القدم. ظهور هذه الكدمة هو علامة قوية جدًا على إصابة ليزفرانك، حيث تشير إلى نزيف من الأربطة الممزقة.
* عدم القدرة على تحمل الوزن: أو صعوبة بالغة في المشي، وقد يصف المرضى شعورًا بأن قدمهم "تنهار" أو "تتفكك".
* إيلام عند الجس: عند لمس أو الضغط على منطقة مفصل ليزفرانك في منتصف القدم.
* تشوه في القدم: في حالات الانخلاع الشديدة، قد يظهر تشوه واضح في شكل القدم.
* ألم عند تحريك أصابع القدم: خاصة عند ثني أصابع القدم للأسفل (الانثناء الأخمصي) بشكل سلبي أو دفعها للأعلى (الانثناء الظهري).
* ألم عند إجراء اختبار "مفتاح البيانو": وهو اختبار يقوم فيه الطبيب بتحريك كل إصبع من أصابع القدم بشكل منفصل، مما يكشف عن عدم استقرار في مفاصل مشط القدم.
الفحص السريري الدقيق:
يقوم الأستاذ الدكتور محمد هطيف بإجراء فحص سريري شامل لتقييم الإصابة، ويشمل ذلك:
1. المعاينة البصرية: للبحث عن تورم، كدمات (خاصة الأخمصية)، أو أي تشوهات واضحة.
2. الجس: لتحديد مناطق الألم والإيلام بدقة على طول عظام وأربطة منتصف القدم.
3. تقييم مدى الحركة: لكل من الكاحل وأصابع القدم، مع الانتباه لأي ألم عند تحريك مفصل ليزفرانك.
4. اختبارات الإجهاد (Stress Tests):
* اختبار الاختطاف (Abduction Stress Test): يتم تثبيت الكعب وتحريك مقدمة القدم جانبيًا (بعيدًا عن الجسم) للكشف عن عدم الاستقرار.
* اختبار "مفتاح البيانو" (Piano Key Test): يتم فيه الإمساك بكل مشط قدم على حدة وتحريكه ظهريًا وأخمصيًا للكشف عن أي حركة غير طبيعية.
* اختبار تحمل الوزن: محاولة الوقوف على القدم المصابة أو المشي بضع خطوات، مع ملاحظة الألم وعدم الاستقرار.
التصوير التشخيصي المتقدم:
التصوير يلعب دورًا حاسمًا في تأكيد تشخيص إصابة ليزفرانك وتحديد شدتها. يعتمد الأستاذ الدكتور محمد هطيف على مجموعة من التقنيات لضمان التشخيص الأكثر دقة:
- الأشعة السينية (X-rays):
- الصور القياسية (AP, Lateral, Oblique): قد تظهر كسورًا أو انخلاعات واضحة.
- صور تحمل الوزن (Weight-bearing X-rays): هذه الصور حاسمة بشكل خاص لأنها يمكن أن تكشف عن عدم استقرار خفي (مخفي) لا يظهر في صور الأشعة العادية التي تُؤخذ دون تحميل وزن. يتم البحث عن علامات مثل اتساع المسافة بين قاعدة مشط القدم الأول والثاني، أو فقدان التوازي بين الحواف الإنسية لعظم المشط الثاني والعظم الإسفيني الأوسط، أو علامة "Fleck Sign" (وهي قطعة عظمية صغيرة منزوعة من قاعدة مشط القدم الثاني أو العظم الإسفيني الإنسي، وتشير إلى تمزق رباط ليزفرانك).
- التصوير المقطعي المحوسب (CT Scan):
- يُعد التصوير المقطعي المحوسب المعيار الذهبي لتقييم الإصابات العظمية في مفصل ليزفرانك. يوفر صورًا ثلاثية الأبعاد مفصلة للعظام، ويكشف عن الكسور الصغيرة (التي قد لا تظهر في الأشعة السينية)، وتفاصيل الانخلاع، ودرجة تفتت العظام (Comminution). وهو لا غنى عنه في التخطيط الجراحي.
- التصوير بالرنين المغناطيسي (MRI):
- ممتاز لتقييم الأنسجة الرخوة، مثل الأربطة والأوتار والغضاريف. يُستخدم بشكل خاص في حالات الإصابات منخفضة الطاقة حيث تكون الأشعة السينية والتصوير المقطعي المحوسب طبيعية، ولكن يشتبه في وجود تمزق في الأربطة، وخاصة رباط ليزفرانك. يساعد الرنين المغناطيسي في تحديد مدى تلف الأربطة والغضاريف، مما يؤثر على خطة العلاج.
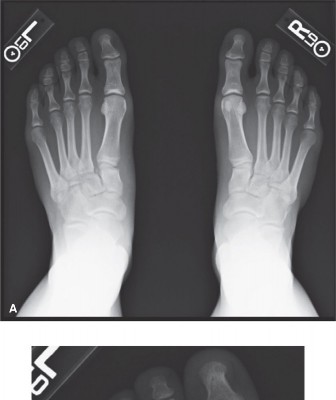
يضمن الأستاذ الدكتور محمد هطيف، من خلال خبرته العميقة في تفسير هذه الصور، التشخيص الدقيق الذي يجنب المريض العواقب الوخيمة للإصابة غير المعالجة.
تصنيف إصابات ليزفرانك
تُصنف إصابات ليزفرانك لعدة أسباب، أهمها توجيه خطة العلاج وتوقع النتائج. أحد التصنيفات الشائعة هو تصنيف Hardcastle، الذي يقسم الإصابات بناءً على نمط الانخلاع:
- النوع A (Homolateral): جميع عظام مشط القدم تنخلع في نفس الاتجاه (عادةً وحشيًا).
- النوع B (Partial Incongruity):
- النوع B1: انخلاع إنسي (عادةً عظم مشط القدم الأول).
- النوع B2: انخلاع وحشي (عادةً عظام مشط القدم من الثاني إلى الخامس).
- النوع C (Divergent): انخلاع عظام مشط القدم في اتجاهات مختلفة (بعضها إنسي والبعض الآخر وحشي).
فهم هذا التصنيف يساعد الجراح في تحديد مدى تعقيد الإصابة والنهج الجراحي الأمثل.
خيارات علاج إصابة ليزفرانك: من التحفظي إلى الجراحي المتقدم
يعتمد علاج إصابة ليزفرانك على عدة عوامل، أبرزها شدة الإصابة، مدى استقرار المفصل، وجود كسور أو انخلاعات، والحالة الصحية العامة للمريض. يقدم الأستاذ الدكتور محمد هطيف خطط علاج مخصصة لكل مريض، مع الأخذ في الاعتبار جميع هذه العوامل لضمان أفضل النتائج الممكنة.
1. العلاج التحفظي (غير الجراحي):
يُعتبر العلاج التحفظي خيارًا مناسبًا فقط في حالات قليلة ومحددة جدًا، وهي:
* التواءات الأربطة البسيطة: دون وجود أي انخلاع أو كسر أو عدم استقرار في مفصل ليزفرانك، والتي يتم تأكيدها عن طريق الأشعة السينية (بما في ذلك صور تحمل الوزن) والتصوير المقطعي المحوسب والرنين المغناطيسي.
* الإصابات المستقرة: حيث لا يوجد أي دليل على اتساع المفصل أو تحرك العظام تحت الضغط.
مكونات العلاج التحفظي:
* التجبير وعدم تحميل الوزن: يتم وضع القدم في جبيرة أو حذاء طبي صلب (Walking Boot) لمدة تتراوح بين 6 إلى 12 أسبوعًا، مع الامتناع التام عن تحميل أي وزن على القدم المصابة. هذا يسمح للأربطة بالالتئام دون ضغط.
* بروتوكول RICE: الراحة (Rest)، الثلج (Ice)، الضغط (Compression)، الرفع (Elevation) للمساعدة في تقليل التورم والألم.
* مسكنات الألم ومضادات الالتهاب: للتحكم في الألم والتورم.
* المتابعة الدورية: يقوم الأستاذ الدكتور محمد هطيف بمتابعة المريض عن كثب، مع إجراء أشعة سينية متكررة (بما في ذلك أشعة تحمل الوزن) للتأكد من عدم حدوث أي انزلاق أو عدم استقرار في المفصل أثناء فترة التعافي. أي علامة على عدم الاستقرار تستدعي إعادة تقييم فوري وقد تتطلب التدخل الجراحي.
2. العلاج الجراحي:
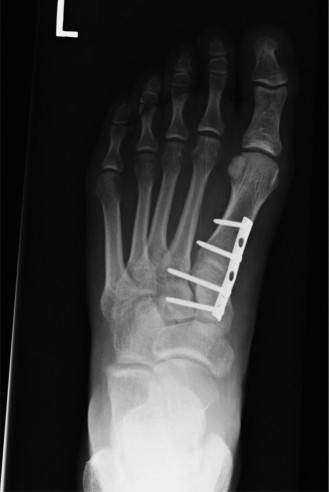
يُعد العلاج الجراحي هو الخيار الأكثر شيوعًا وفعالية لمعظم إصابات ليزفرانك، خاصة تلك التي تتضمن انخلاعًا، كسورًا، أو عدم استقرار في المفصل. الهدف الرئيسي من الجراحة هو إعادة العظام إلى وضعها التشريحي الطبيعي (الرد التشريحي) وتثبيتها بإحكام للسماح بالالتئام ومنع المضاعفات طويلة الأمد مثل التهاب المفاصل.
التقنيات الجراحية الرئيسية التي يستخدمها الأستاذ الدكتور محمد هطيف:
أ. الرد المفتوح والتثبيت الداخلي (Open Reduction and Internal Fixation - ORIF):
هذه هي التقنية الأكثر شيوعًا وفعالية. تتضمن الخطوات التالية:
* الشق الجراحي: يتم عمل شقوق جراحية على الجزء العلوي من القدم للوصول إلى المفصل.
* الرد التشريحي: يقوم الجراح بإعادة كل عظم من العظام المنخلعة أو المكسورة إلى موقعه التشريحي الدقيق. هذه الخطوة تتطلب دقة متناهية وخبرة عالية، وهي ما يميز الأستاذ الدكتور محمد هطيف.
* التثبيت الداخلي: يتم تثبيت العظام في مكانها باستخدام:
* مسامير عبر المفصل (Transarticular Screws): يتم إدخال مسامير صغيرة عبر المفاصل لربط العظام ببعضها وتثبيتها بإحكام. غالبًا ما يتم وضع مسمار رئيسي يسمى "مسمار ليزفرانك" بين العظم الإسفيني الإنسي وقاعدة مشط القدم الثاني.
* ألواح ومسامير (Plates and Screws): في بعض الحالات، خاصة مع الكسور المتفتتة، قد تُستخدم ألواح معدنية صغيرة لتثبيت العظام.
* الأسلاك المعدنية (K-wires): قد تُستخدم لتثبيت مؤقت أو لتثبيت الكسور الصغيرة.
* إزالة المعدات: في معظم الحالات، تُزال المسامير أو الألواح بعد حوالي 3-6 أشهر من الجراحة، وذلك للسماح للمفصل باستعادة بعض حركته الطبيعية ومنع تآكل الغضاريف. يحدد الدكتور هطيف التوقيت الأمثل للإزالة بناءً على تقدم الشفاء.
ب. الدمج الأولي (Primary Arthrodesis / Fusion):
يُعد الدمج الأولي خيارًا لبعض الحالات الأكثر تعقيدًا أو الشديدة، حيث يتم دمج (إلصاق) بعض مفاصل ليزفرانك بشكل دائم.
* دواعي الاستخدام:
* الإصابات الشديدة التي تتضمن تفتتًا كبيرًا في الغضاريف أو العظام.
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك