كسور العجزية القصورية: تشخيص وعلاج شامل على يد الأستاذ الدكتور محمد هطيف في صنعاء
الخلاصة الطبية
كسور العجزية القصورية هي كسور تحدث في عظم العجز بسبب ضعف جودة العظام دون إصابة كبيرة، وتسبب آلامًا شديدة. يعتمد علاجها على استقرار الكسر، وقد يشمل الراحة أو التدخلات الجراحية مثل حقن الأسمنت أو التثبيت بالبراغي، لتقليل الألم واستعادة الحركة.
الخلاصة الطبية السريعة: كسور العجزية القصورية هي كسور تحدث في عظم العجز بسبب ضعف جودة العظام دون إصابة كبيرة، وتسبب آلامًا شديدة. يعتمد علاجها على استقرار الكسر، وقد يشمل الراحة أو التدخلات الجراحية مثل حقن الأسمنت أو التثبيت بالبراغي، لتقليل الألم واستعادة الحركة.
كسور العجزية القصورية: دليل شامل للتشخيص والعلاج
تُعد كسور العجزية القصورية (Sacral Insufficiency Fractures - SIFs) حالة طبية متزايدة التعقيد والأهمية، خاصةً مع تزايد أعداد كبار السن حول العالم. هذه الكسور، التي تُصيب عظم العجز في أسفل الظهر، لا تحدث نتيجة لحادث كبير أو صدمة قوية، بل تنجم عن الضغوط الفسيولوجية الطبيعية التي تتعرض لها العظام الضعيفة والهشة، مثل تلك المصابة بهشاشة العظام.
غالبًا ما تكون أعراض هذه الكسور خفية وغير واضحة في بدايتها، مما يؤدي إلى تأخر التشخيص أو تشخيصه بشكل خاطئ. هذا التأخير يمكن أن يسبب آلامًا مزمنة، ويحد من حركة المريض، ويؤثر سلبًا على جودة حياته.
في اليمن، وتحديدًا في صنعاء، يقدم الأستاذ الدكتور محمد هطيف ، استشاري جراحة العظام والعمود الفقري، خبرته الواسعة والمعمقة في تشخيص وعلاج كسور العجزية القصورية. بفضل سنوات خبرته الطويلة وتخصصه الدقيق في هذه الحالات، يعتبر الدكتور هطيف المرجع الأول للمرضى الذين يعانون من هذه الكسور المعقدة، موفرًا لهم أحدث التقنيات العلاجية والرعاية الشاملة التي تضمن أفضل النتائج.
يهدف هذا الدليل الشامل إلى تسليط الضوء على جميع جوانب كسور العجزية القصورية، بدءًا من فهمها وتشخيصها، وصولًا إلى خيارات العلاج المتاحة وبرامج إعادة التأهيل، مع التأكيد على أهمية الرعاية المتخصصة التي يقدمها الأستاذ الدكتور محمد هطيف لضمان تعافٍ كامل وفعّال.
مقدمة عن كسور العجزية القصورية
تُمثل كسور العجزية القصورية فئة مميزة ومتزايدة الاعتراف ضمن كسور الهشاشة، وتصيب بشكل غير متناسب كبار السن الذين يعانون من ضعف جودة العظام. تحدث هذه الكسور دون صدمة كبيرة، عادةً نتيجة للضغط الفسيولوجي الطبيعي على العظام المصابة بهشاشة العظام. إن بدء الأعراض الخفي وغير الواضح، جنبًا إلى جنب مع القيود المتأصلة في التصوير بالأشعة السينية التقليدية، يؤدي غالبًا إلى تأخر التشخيص أو تشخيصه بشكل خاطئ، مما يساهم في آلام طويلة الأمد، وتقليل الحركة، ومضاعفات صحية كبيرة.
من الناحية الوبائية، أصبحت كسور العجزية القصورية أكثر انتشارًا بسبب شيخوخة السكان وزيادة الوعي بهذه الحالة. إن عوامل الخطر متعددة وتشمل:
- هشاشة العظام: العامل الأساسي المؤهب، وغالبًا ما يتفاقم بسبب حالات طبية كامنة.
- العلاج الإشعاعي: الإشعاع الحوضي، خاصةً لأورام الجهاز التناسلي أو المستقيم، يؤثر بشكل كبير على جودة عظام العجز وتغذيتها الدموية.
- الاستخدام طويل الأمد للكورتيكوستيرويدات: يساهم في هشاشة العظام الثانوية.
- التهاب المفاصل الروماتويدي والتهابات المفاصل الالتهابية الأخرى: يمكن أن يؤدي الالتهاب الجهازي والعلاجات المرتبطة به إلى ضعف صحة العظام.
- سن اليأس: نقص هرمون الإستروجين يسرع فقدان العظام.
- نقص التغذية: عدم كفاية تناول الكالسيوم وفيتامين د.
- الفشل الكلوي: ضعف التمثيل الغذائي للمعادن.
- أورام الحوض: يمكن أن تضعف بنية العظم، مما يحاكي أو يهيئ لكسور القصور.
تتضمن الصورة السريرية النموذجية بدءًا حادًا أو شبه حاد لألم في أسفل الظهر، أو الأرداف، أو منطقة الفخذ، وغالبًا ما ينتشر إلى الأطراف السفلية، ويزداد سوءًا مع تحمل الوزن ويتحسن مع الراحة. الأعراض العصبية، على الرغم من أنها أقل شيوعًا، يمكن أن تحدث إذا أثر إزاحة الكسر أو الورم الدموي المصاحب على جذور الأعصاب العجزية. نظرًا للطبيعة غير المحددة لهذه الأعراض وحقيقة أن الأشعة السينية العادية غالبًا ما تظهر طبيعية، فإن كسور العجزية القصورية تمثل تحديًا تشخيصيًا، مما يستلزم درجة عالية من الشك والتصوير المتقدم.
التشريح والوظيفة الحيوية للعجز
يُعد الفهم الدقيق لتشريح العجز والوظيفة الحيوية للحلقة الحوضية أمرًا بالغ الأهمية لتشخيص وإدارة كسور العجزية القصورية. يُشكل العجز، وهو حجر الزاوية في الحلقة الحوضية، نقطة انتقال الأحمال المحورية من العمود الفقري إلى الأطراف السفلية، ويوفر نقاط ارتباط للعديد من الأربطة والعضلات الضرورية لاستقرار الحوض.
التشريح الإجمالي للعجز
- أجنحة العجز (Sacral Alae): الكتل الجانبية التي تتمفصل مع عظام الحرقفة لتشكل المفاصل العجزية الحرقفية (SI Joints). هذه هي المواقع الشائعة لكسور القصور.
- الثقوب العجزية (Sacral Foramina): عادةً أربعة أزواج من الثقوب الأمامية (البطنية) والخلفية (الظهرية)، تسمح بمرور جذور الأعصاب العجزية. يمكن أن تؤدي الكسور التي تشمل هذه الثقوب إلى عجز عصبي.
- القناة العجزية (Sacral Canal): تحتوي على ذيل الفرس وجذور الأعصاب العجزية.
- النتوء العجزي (Sacral Promontory): الحافة العلوية الأمامية للفقرة العجزية الأولى (S1).
- العرفان العجزيان الجانبيان (Lateral Sacral Crests): مواقع التحام النواتئ المستعرضة.
- العرف العجزي الأوسط (Median Sacral Crest): التحام النواتئ الشوكية.
التشريح العصبي
تُشكل الضفيرة العجزية (L4-S4) الأعصاب الرئيسية التي تُغذي الأطراف السفلية، العجان، وأعضاء الحوض. تتطلب قرب جذور الأعصاب العجزية من خطوط الكسر المحتملة تقييمًا دقيقًا لأي تأثير عصبي. تخرج جذور الأعصاب S1 بين S1 و S2، و S2 بين S2 و S3، وهكذا.
الوظيفة الحيوية للحلقة الحوضية
تعمل الحلقة الحوضية كسلسلة حركية مغلقة، وتستمد استقرارها من كل من العناصر الأمامية (الارتفاق العاني) والخلفية (العجز والمفاصل العجزية الحرقفية). تؤثر كسور العجزية القصورية بشكل أساسي على القوس الخلفي. انتقال الأحمال عبر العجز كبير. في العظام المصابة بهشاشة العظام، تقل القدرة على تحمل هذه الضغوط الفسيولوجية، مما يؤدي إلى كسور دقيقة تتطور إلى كسور كبيرة. تتضمن أنماط الكسر الشائعة لكسور العجزية القصورية:
- نمط الكسر على شكل حرف H أو U: وهو شكل كلاسيكي يُرى في كسور العجزية القصورية، يتميز بكسور جانبية عمودية مزدوجة في الأجنحة العجزية تتصل بخط كسر عرضي عبر جسم الفقرة العجزية الأولى (S1) أو الثانية (S2). يشير هذا إلى عدم استقرار كبير وغالبًا ما يتطلب تدخلًا جراحيًا.
تكون جودة العظام في كسور العجزية القصورية ضعيفة عالميًا، مما يجعل الرد التقليدي والتثبيت الصلب أمرًا صعبًا. يجب مراعاة السلامة الميكانيكية الحيوية للحلقة الحوضية بأكملها، حيث إن الإصابات الأمامية التعويضية (مثل كسور الفروع العانية) أو كسور العجز في الجانب المقابل ليست غير شائعة.
الأسباب وعوامل الخطر
تحدث كسور العجزية القصورية عندما تكون العظام ضعيفة جدًا بحيث لا تستطيع تحمل الضغوط اليومية العادية، حتى تلك الناتجة عن المشي أو الوقوف. هذا الضعف غالبًا ما يكون نتيجة لعدة عوامل، أهمها:
هشاشة العظام (Osteoporosis)
تُعد هشاشة العظام هي السبب الرئيسي والأكثر شيوعًا لكسور العجزية القصورية. في هذه الحالة، تصبح العظام مسامية وهشة، مما يقلل من كثافتها وقوتها بشكل كبير، وتصبح عرضة للكسر بسهولة حتى مع أقل ضغط.
العلاج الإشعاعي (Radiation Therapy)
المرضى الذين خضعوا للعلاج الإشعاعي في منطقة الحوض، خاصةً لعلاج أورام الجهاز التناسلي أو المستقيم، يكونون أكثر عرضة للإصابة. فالإشعاع يضر بخلايا العظم والأوعية الدموية التي تغذيه، مما يضعف جودة عظم العجز بشكل كبير.
الاستخدام طويل الأمد للكورتيكوستيرويدات (Long-term Corticosteroid Use)
الأدوية الكورتيكوستيرويدية، التي تستخدم لعلاج العديد من الحالات الالتهابية والمناعية، يمكن أن تؤدي إلى هشاشة العظام الثانوية كأثر جانبي، مما يزيد من خطر كسور العجز.
التهاب المفاصل الروماتويدي وأمراض المفاصل الالتهابية الأخرى (Rheumatoid Arthritis and other inflammatory arthropathies)
الالتهاب المزمن المرتبط بهذه الأمراض، بالإضافة إلى بعض الأدوية المستخدمة في علاجها، يمكن أن يؤثر سلبًا على صحة العظام ويجعلها أكثر عرضة للكسور.
سن اليأس (Postmenopausal Status)
بعد انقطاع الطمث، ينخفض مستوى هرمون الإستروجين لدى النساء بشكل كبير. يلعب الإستروجين دورًا حيويًا في الحفاظ على كثافة العظام، ونقصه يسرع من فقدان العظام ويزيد من خطر هشاشتها.
نقص التغذية (Nutritional Deficiencies)
عدم الحصول على كميات كافية من الكالسيوم وفيتامين د، وهما عنصران أساسيان لبناء العظام والحفاظ على قوتها، يمكن أن يساهم في ضعف العظام وزيادة خطر الكسر.
الفشل الكلوي (Renal Insufficiency)
المرضى الذين يعانون من مشاكل في الكلى قد يواجهون اضطرابات في استقلاب المعادن (مثل الكالسيوم والفوسفور)، مما يؤثر سلبًا على صحة العظام ويجعلها أكثر عرضة للكسور.
أورام الحوض (Pelvic Tumors)
في بعض الحالات، يمكن أن تضعف الأورام الموجودة في منطقة الحوض بنية العظم، مما يحاكي أو يهيئ لكسور القصور، أو حتى تزيد من خطر حدوثها.
الأعراض ومتى يجب زيارة الطبيب
تُعد الأعراض المصاحبة لكسور العجزية القصورية غالبًا ما تكون خادعة وغير محددة، مما يجعل التشخيص تحديًا حقيقيًا. ومع ذلك، هناك بعض العلامات التي يجب الانتباه إليها والتي تستدعي استشارة طبية فورية، خاصة مع خبرة الأستاذ الدكتور محمد هطيف في صنعاء الذي يمكنه تمييز هذه الحالات بدقة.
الأعراض الشائعة
- ألم في أسفل الظهر أو الأرداف أو منطقة الفخذ: هذا هو العرض الأكثر شيوعًا. قد يظهر الألم بشكل حاد ومفاجئ، أو يتطور تدريجيًا على مدى أيام أو أسابيع (شبه حاد).
- الألم المنتشر: قد ينتشر الألم من أسفل الظهر إلى الأرداف، أو الفخذ، أو حتى إلى الأطراف السفلية، مما قد يُشتبه في البداية بأنه عرق النسا أو مشاكل أخرى في العمود الفقري.
- الألم الذي يزداد سوءًا مع تحمل الوزن: يلاحظ المرضى عادةً أن الألم يتفاقم عند الوقوف أو المشي أو الجلوس لفترات طويلة، ويتحسن مع الراحة أو الاستلقاء.
- صعوبة في الحركة والمشي: قد يجد المريض صعوبة في النهوض من السرير أو الكرسي، أو في المشي لمسافات قصيرة، بسبب الألم وعدم الاستقرار.
- العرج: قد يؤدي الألم إلى عرج المريض أثناء المشي في محاولة لتجنب الضغط على الجانب المصاب.
الأعراض العصبية (أقل شيوعًا ولكنها خطيرة)
في بعض الحالات، إذا كان الكسر كبيرًا أو أدى إلى إزاحة أجزاء من العظم، أو تكون ورم دموي يضغط على الأعصاب، قد تظهر أعراض عصبية، مثل:
- ضعف في الساقين: صعوبة في تحريك القدم أو الساق.
- تنميل أو خدر: فقدان الإحساس في مناطق معينة من الأطراف السفلية أو منطقة العجان.
- مشاكل في وظائف المثانة أو الأمعاء: مثل صعوبة التحكم في التبول أو التبرز (وهذه حالة طارئة تتطلب تدخلًا فوريًا).
متى يجب زيارة الطبيب؟
نظرًا للطبيعة غير المحددة لأعراض كسور العجزية القصورية، ولأن الأشعة السينية العادية غالبًا ما تكون طبيعية في المراحل المبكرة، فمن الضروري جدًا زيارة الطبيب المختص عند ظهور أي من الأعراض التالية، خاصة إذا كنت من الفئات المعرضة للخطر (كبار السن، مرضى هشاشة العظام، من خضعوا للعلاج الإشعاعي):
- ألم مستمر في أسفل الظهر أو الأرداف لا يتحسن بالراحة أو المسكنات العادية.
- ألم يزداد سوءًا بشكل ملحوظ عند المشي أو الوقوف.
- صعوبة متزايدة في الحركة أو المشي.
- ظهور أي أعراض عصبية جديدة، مثل الضعف أو التنميل في الساقين، أو مشاكل في التحكم بالمثانة أو الأمعاء.
تُعد الاستشارة المبكرة مع خبير مثل الأستاذ الدكتور محمد هطيف في صنعاء أمرًا حاسمًا. فخبرته في تشخيص هذه الحالات المعقدة باستخدام أحدث تقنيات التصوير والفحص السريري، تضمن الحصول على التشخيص الصحيح في الوقت المناسب، وبالتالي بدء العلاج المناسب لتجنب المضاعفات طويلة الأمد وتحسين جودة الحياة.
تشخيص كسور العجزية القصورية
يُعد تشخيص كسور العجزية القصورية تحديًا حقيقيًا يتطلب خبرة ودقة، خاصةً وأن الأعراض قد تتشابه مع حالات أخرى، وغالبًا ما تفشل الأشعة السينية التقليدية في الكشف عن الكسر في مراحله المبكرة. يعتمد التشخيص الدقيق على مجموعة من الفحوصات والتقييمات المتخصصة التي يقدمها الأستاذ الدكتور محمد هطيف في صنعاء.
التقييم الأولي
-
التاريخ المرضي الشامل والفحص السريري:
- يستمع الدكتور هطيف بعناية إلى وصف المريض للألم (مكانه، طبيعته، العوامل التي تزيده أو تخففه).
- يُجرى فحص شامل للوظائف الحركية والحسية للأطراف السفلية، ويُقيّم قوة العضلات، وردود الفعل العصبية، والإحساس في منطقة العجان، ووظائف المثانة والأمعاء. هذا يساعد في تحديد ما إذا كانت هناك أي إصابة عصبية.
- يُسأل المريض عن تاريخه الطبي، بما في ذلك وجود هشاشة العظام، أو استخدام الكورتيكوستيرويدات، أو العلاج الإشعاعي السابق.
التصوير التشخيصي المتقدم
نظرًا لأن كسور العجزية القصورية غالبًا ما تكون غير مرئية في الأشعة السينية التقليدية، فإن الدكتور هطيف يعتمد على تقنيات تصوير أكثر تطوراً:
-
الأشعة السينية العادية (Plain Radiographs):
- على الرغم من أنها غالبًا ما تكون طبيعية في المراحل المبكرة من كسور العجزية القصورية، إلا أنها مفيدة لاستبعاد حالات أخرى خطيرة أو لتقييم الوضع العام للحوض. لا تُعد حساسة بما يكفي لتشخيص هذه الكسور وحدها.
-
التصوير المقطعي المحوسب (CT Scan):
- يوفر صورًا تفصيلية جدًا للعظام، مما يكشف عن خطوط الكسر، والإزاحة، والتفتت الذي قد لا يظهر في الأشعة السينية العادية.
- يُعد التصوير المقطعي المحوسب حاسمًا للتخطيط الجراحي، حيث يساعد في تحديد شكل الكسر وجودة العظام، وتحديد المسارات الآمنة لوضع البراغي إذا تطلب الأمر جراحة.
-
التصوير بالرنين المغناطيسي (MRI):
- يُعتبر المعيار الذهبي لتشخيص كسور العجزية القصورية عندما تكون الأشعة السينية العادية سلبية.
- يُظهر التصوير بالرنين المغناطيسي بوضوح وذمة نخاع العظم (التي تظهر كإشارة منخفضة في صور T1 وإشارة عالية في صور T2/STIR)، وهي علامة مميزة لكسر حاد أو شبه حاد، حتى قبل ظهور خط كسر واضح في التصوير المقطعي.
- يُمكنه أيضًا تقييم إصابات الأنسجة الرخوة والضغط على الأعصاب.
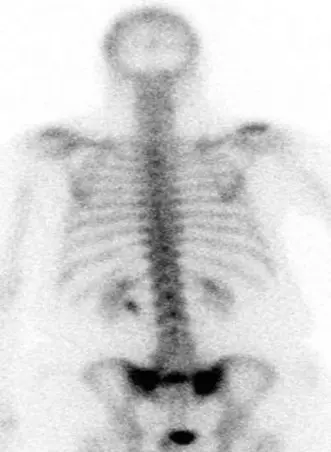
صورة بالرنين المغناطيسي نموذجية تُظهر وذمة نخاع العظم المتوافقة مع كسر العجزية القصورية. تُبرز الإشارة العالية في تسلسلات STIR خط الكسر الذي غالبًا ما يكون خفيًا في الأشعة السينية العادية. -
فحص كثافة العظام (DEXA Scan):
- يُستخدم لتقييم الكثافة المعدنية الكلية للعظام في الجسم، وهو أمر ضروري لتأكيد وجود هشاشة العظام التي تُعد السبب الرئيسي لهذه الكسور، ولتوجيه إدارة صحة العظام بعد الجراحة.
من خلال الجمع بين هذه الأدوات التشخيصية المتقدمة وخبرته السريرية، يضمن الأستاذ الدكتور محمد هطيف تشخيصًا دقيقًا لكسور العجزية القصورية، مما يمهد الطريق لوضع خطة علاجية مخصصة وفعالة لكل مريض في صنعاء.
خيارات العلاج المتاحة
تتراوح إدارة كسور العجزية القصورية من الرعاية التحفظية (غير الجراحية) إلى التدخلات الجراحية المختلفة، ويتم تحديد الخيار الأنسب بناءً على استقرار الكسر، وشدة الألم، والحالة العصبية للمريض، والأمراض المصاحبة. يُعد التشخيص الدقيق، خاصةً عندما تكون الأشعة السينية غير حاسمة، هو المحرك الرئيسي لاختيار العلاج المناسب.
العلاج غير الجراحي (التحفظي)
يُعد العلاج غير الجراحي هو الخط الأول للعلاج في العديد من الحالات، خاصةً للكسور المستقرة أو ذات الإزاحة البسيطة.
دواعي العلاج غير الجراحي:
- الكسور المستقرة ذات الإزاحة البسيطة: مثل الكسور أحادية الجانب في المنطقة الأولى (Zone I) دون نمط كسر على شكل حرف H.
- غياب العجز العصبي التدريجي: عدم وجود تدهور في وظائف الأعصاب.
- الألم الذي يمكن التحكم فيه: باستخدام المسكنات وتعديل النشاط.
- المرضى الذين يعانون من أمراض مصاحبة شديدة: تمنعهم من الخضوع للجراحة.
مكونات العلاج غير الجراحي:
- إدارة الألم: استخدام مجموعة متنوعة من المسكنات، بما في ذلك مضادات الالتهاب غير الستيرويدية (NSAIDs)، والأدوية الأفيونية (عند الضرورة)، ومرخيات العضلات.
- تعديل النشاط: تقليل الأنشطة التي تزيد من الألم، والراحة، وتجنب حمل الأوزان الثقيلة أو الحركات المفاجئة.
- العلاج الطبيعي: تمارين لطيفة لتقوية العضلات المحيطة وتحسين المرونة، مع التركيز على الحفاظ على الحركة دون زيادة الألم.
- دعم العظام: تناول مكملات الكالسيوم وفيتامين د، ومعالجة هشاشة العظام الأساسية بالأدوية الموصوفة من قبل أخصائي.
العلاج الجراحي
يُصبح التدخل الجراحي ضروريًا عندما يفشل العلاج غير الجراحي، أو في حالات الكسور الأكثر تعقيدًا وعدم الاستقرار.
دواعي العلاج الجراحي:
- الألم المستمر والشديد: الذي لا يستجيب للعلاج غير الجراحي الكافي (عادةً بعد 6-12 أسبوعًا).
- العجز العصبي التدريجي: ضعف متزايد، أو خدر، أو مشاكل في التحكم بالمثانة/الأمعاء.
- إزاحة الكسر أو عدم استقراره: مثل كسور نمط H، أو كسور العجز الثنائية، أو الكسور التي تمتد إلى القناة العجزية، أو عدم استقرار الحلقة الحوضية المصاحب.
- عدم القدرة على المشي أو العودة إلى الوظيفة: بسبب الألم الشديد.
- عدم الالتئام أو تأخر الالتئام: استمرار عدم شفاء الكسر.
موانع العلاج الجراحي:
- العدوى الجهازية غير المسيطر عليها.
- الأمراض الطبية الشديدة: التي تجعل المريض غير لائق للتخدير والجراحة.
- جودة العظام السيئة للغاية: حيث من غير المرجح أن يحقق تثبيت الأجهزة استقرارًا (على الرغم من أن هذا مانع نسبي، حيث قد تكون تقنيات تعزيز الأسمنت لا تزال قابلة للتطبيق).
- تحسن الألم بالعلاج التحفظي واستقرار الكسر في التصوير.
| الميزة | العلاج غير الجراحي | العلاج الجراحي |
|---|---|---|
| نوع الكسر | مستقر، إزاحة بسيطة (مثل المنطقة الأولى أحادية الجانب) | غير مستقر (نمط H، ثنائي، المنطقة الثانية/الثالثة مع إزاحة) |
| الألم | خفيف إلى متوسط، يستجيب للمسكنات | شديد، لا يستجيب للعلاجات التحفظية |
| الحالة العصبية | غائبة أو بسيطة، اعتلال جذور الأعصاب غير متقدم | عجز عصبي تدريجي (ضعف، خلل في وظائف الأمعاء/المثانة) |
| الحركة | قادر على المشي بمساعدة؛ يتحسن | غير قادر على المشي بسبب الألم/عدم الاستقرار |
| التصوير | كسر مستقر في التصوير المتسلسل | إزاحة تدريجية، عدم الالتئام |
| الأمراض المصاحبة | مهمة، خطر جراحي مرتفع | الحالة الطبية مُحسّنة، خطر جراحي مقبول |
| الهدف الأساسي |
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات الكسور المعقدة وإنقاذ الأطراف.
مواضيع أخرى قد تهمك