الخلاصة الطبية السريعة:
كسور الحوض هي إصابات خطيرة تتطلب رعاية طبية فورية. تشمل الأعراض ألمًا شديدًا وعدم القدرة على الحركة. يبدأ العلاج بالاستقرار والإسعافات الأولية، ثم يتبع بالتدخل الجراحي أو التحفظي حسب نوع الكسر، مع أهمية إعادة التأهيل للتعافي الكامل.
✨
دليل شامل للمرضى: كسور الحوض
## مقدمة عن كسور الحوض
تُعد كسور الحوض من الإصابات الخطيرة التي تنتج عادةً عن حوادث عالية الطاقة، مثل حوادث السيارات أو السقوط من ارتفاعات كبيرة. يتكون الحوض من مجموعة من العظام القوية التي تشكل حلقة واقية للأعضاء الحيوية الداخلية، مثل المثانة والأمعاء والأوعية الدموية والأعصاب الرئيسية. عندما تتعرض هذه الحلقة للكسر، يمكن أن يؤدي ذلك إلى نزيف داخلي شديد، وإصابات في الأعضاء الداخلية، وألم مبرح، وصعوبة بالغة في الحركة.
نظرًا لخطورة هذه الإصابات وتأثيرها المحتمل على جودة حياة المريض على المدى الطويل، فإن التشخيص الدقيق والعلاج الفوري والمتخصص أمران حاسمان. يتطلب التعامل مع كسور الحوض خبرة واسعة في جراحة العظام والتعاون مع فريق طبي متعدد التخصصات لضمان أفضل النتائج الممكنة.
في صنعاء، يُعتبر الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والمفاصل والعمود الفقري، من أبرز الكفاءات الطبية في هذا المجال. بفضل خبرته الواسعة ومهاراته الجراحية المتقدمة، يقدم الدكتور هطيف رعاية شاملة لمرضى كسور الحوض، بدءًا من التقييم الأولي وحتى مرحلة التعافي وإعادة التأهيل، مما يجعله الخيار الأول للعديد من المرضى الباحثين عن أفضل علاج في اليمن. يهدف هذا الدليل إلى تزويد المرضى وأسرهم بمعلومات مفصلة وشاملة حول كسور الحوض، لمساعدتهم على فهم حالتهم وخيارات العلاج المتاحة.
## التشريح الأساسي للحوض
لفهم كسور الحوض، من المهم أولاً فهم بنية هذه المنطقة الحيوية من الجسم. الحوض هو حلقة عظمية قوية تقع في قاعدة العمود الفقري، وتربطه بالساقين. وظيفته الأساسية هي دعم وزن الجزء العلوي من الجسم، وحماية الأعضاء الداخلية الحيوية، وتوفير نقاط ارتكاز قوية للعضلات التي تسمح بالحركة.
يتكون الحوض من ثلاث عظام رئيسية تتحد معًا لتشكل هذه الحلقة:
* **عظمتي الورك (Innominate Bones)**: كل عظمة ورك تتكون في الواقع من ثلاث عظام اندمجت معًا في مرحلة الطفولة:
* **الحرقفة (Ilium)**: الجزء العلوي والواسع من عظمة الورك، والذي يمكن الشعور به على جانبي البطن.
* **الإسك (Ischium)**: الجزء السفلي والخلفي، وهو العظمة التي نجلس عليها.
* **العانة (Pubis)**: الجزء الأمامي والسفلي، والذي يتصل بعظمة العانة الأخرى في المنتصف لتشكيل الارتفاق العاني.
* **العجز (Sacrum)**: عظمة مثلثة الشكل تقع في قاعدة العمود الفقري، وتتصل بعظمتي الورك من الخلف عبر المفاصل العجزية الحرقفية (Sacroiliac Joints).
* **العصعص (Coccyx)**: عظمة صغيرة تقع أسفل العجز مباشرة.
تتصل هذه العظام ببعضها البعض عن طريق مفاصل وأربطة قوية جدًا، أبرزها:
* **الارتفاق العاني (Pubic Symphysis)**: المفصل الذي يربط عظمتي العانة في مقدمة الحوض.
* **المفاصل العجزية الحرقفية (Sacroiliac Joints)**: مفصلان قويان يربطان العجز بعظمتي الحرقفة على جانبي الحوض من الخلف.
هذه البنية الحلقية المتينة هي ما يمنح الحوض قوته واستقراره. ومع ذلك، فإن القوى الشديدة يمكن أن تتسبب في كسر هذه الحلقة في نقطة واحدة أو أكثر، مما يؤدي إلى عدم الاستقرار وإصابات محتملة للأعضاء المحمية داخل الحوض، مثل المثانة والمجرى البولي والأمعاء والأوعية الدموية الكبيرة والأعصاب. فهم هذه البنية يساعد في تقدير مدى تعقيد كسور الحوض وأهمية العلاج المتخصص.
## الأسباب وعوامل الخطر لكسور الحوض
تحدث كسور الحوض عادة نتيجة لقوى خارجية شديدة تؤثر على منطقة الحوض. يمكن تصنيف الأسباب الرئيسية وعوامل الخطر كالتالي:
### أسباب كسور الحوض عالية الطاقة
تُعد هذه الأسباب الأكثر شيوعًا لكسور الحوض الخطيرة، وتشمل:
* **حوادث السير والمركبات**: الاصطدامات القوية، سواء كراكب أو مشاة، هي السبب الرئيسي لكسور الحوض المعقدة. القوة الهائلة الناتجة عن الاصطدام يمكن أن تؤدي إلى كسر الحوض في عدة أماكن.
* **السقوط من ارتفاعات كبيرة**: السقوط من سلالم، أسطح المباني، أو أي ارتفاع كبير يمكن أن يولد قوة كافية لكسر عظام الحوض.
* **إصابات السحق**: الحوادث الصناعية أو حوادث البناء التي يتعرض فيها الجسم للسحق تحت وزن ثقيل.
* **الإصابات الرياضية العنيفة**: في بعض الرياضات ذات الاحتكاك العالي، قد تحدث كسور الحوض، وإن كانت أقل شيوعًا من الأسباب الأخرى.
### أسباب كسور الحوض منخفضة الطاقة (كسور الإجهاد أو الهشاشة)
هذه الأنواع من الكسور تحدث عادة لدى كبار السن أو الأشخاص الذين يعانون من ضعف في العظام:
* **هشاشة العظام (Osteoporosis)**: هي حالة تتميز بضعف وهشاشة العظام، مما يجعلها أكثر عرضة للكسور حتى من السقوط البسيط أو الإجهاد اليومي. السقوط على الأرداف أو الجانب يمكن أن يسبب كسرًا في الحوض لدى مرضى هشاشة العظام.
* **الأورام الخبيثة (Malignant Tumors)**: قد تنتشر الخلايا السرطانية إلى عظام الحوض، مما يضعفها ويزيد من خطر الكسر التلقائي أو بحدوث رضوض بسيطة.
* **التهابات العظام (Osteomyelitis)**: العدوى المزمنة في العظام يمكن أن تضعف بنيتها وتجعلها أكثر عرضة للكسور.
### عوامل الخطر الإضافية
* **العمر المتقدم**: كبار السن أكثر عرضة للسقوط ويعانون غالبًا من هشاشة العظام.
* **النشاط البدني المحدود**: قلة الحركة تضعف العظام والعضلات المحيطة، مما يزيد من خطر الإصابة.
* **بعض الأدوية**: مثل الكورتيكوستيرويدات، التي يمكن أن تساهم في ضعف العظام على المدى الطويل.
* **التغذية السيئة ونقص فيتامين د والكالسيوم**: يؤثران سلبًا على صحة العظام.
* **التاريخ المرضي للكسور**: الأشخاص الذين تعرضوا لكسور سابقة قد يكونون أكثر عرضة لكسور جديدة.
فهم هذه الأسباب وعوامل الخطر يساعد في الوقاية من كسور الحوض، وعند حدوثها، يوجه الأطباء في تقييم الحالة وتحديد أفضل مسار للعلاج.
## الأعراض الشائعة لكسور الحوض
تختلف أعراض كسور الحوض بناءً على شدة الكسر وموقعه، ولكن هناك مجموعة من العلامات والأعراض الشائعة التي يجب الانتباه إليها. نظرًا لخطورة هذه الإصابات، فإن أي شك في وجود كسر في الحوض يتطلب تقييمًا طبيًا فوريًا.
### الأعراض الرئيسية
* **الألم الشديد**: هذا هو العرض الأكثر شيوعًا. يكون الألم عادةً في منطقة الحوض، الفخذ، الأرداف، أو أسفل الظهر. يزداد الألم عند محاولة الحركة، الوقوف، المشي، أو حتى عند لمس المنطقة المصابة.
* **عدم القدرة على المشي أو الوقوف**: قد يجد المريض صعوبة بالغة أو استحالة في تحمل الوزن على الساقين، أو المشي، أو حتى تغيير الوضعية.
* **الكدمات والتورم**: تظهر الكدمات (تغير لون الجلد إلى الأزرق أو الأرجواني) والتورم في منطقة الحوض، الفخذ، الأعضاء التناسلية، أو أسفل البطن. قد تشير الكدمات الواسعة إلى نزيف داخلي.
* **التشوه الواضح**: في بعض الحالات الشديدة، قد يكون هناك تشوه مرئي في منطقة الحوض، مثل اختلاف في طول الساقين أو دوران غير طبيعي للساق المصابة.
### أعراض قد تشير إلى إصابة الأعضاء الداخلية
نظرًا لأن الحوض يحمي العديد من الأعضاء الحيوية، فإن كسوره قد تترافق مع إصابات داخلية، وتشمل أعراضها:
* **نزيف بولي (وجود دم في البول)**: قد يشير إلى إصابة في المثانة أو مجرى البول.
* **صعوبة أو ألم عند التبول**: يمكن أن يكون مؤشرًا على إصابة المسالك البولية.
* **عدم القدرة على التبول**: حالة طارئة تتطلب تدخلًا فوريًا.
* **نزيف من المستقيم أو المهبل**: قد يدل على إصابة في الأمعاء أو الأعضاء التناسلية.
* **ألم في البطن أو انتفاخ**: قد يشير إلى نزيف داخلي أو إصابة في الأعضاء البطنية.
* **علامات الصدمة (Shock)**: الناتجة عن فقدان الدم الشديد. تشمل هذه العلامات:
* الدوخة أو الإغماء.
* شحوب الجلد وبرودته ورطوبته.
* تسارع ضربات القلب.
* انخفاض ضغط الدم.
* الارتباك أو فقدان الوعي.
* **تنميل أو ضعف في الساقين**: قد يشير إلى إصابة الأعصاب التي تمر عبر الحوض.
إذا تعرض شخص لإصابة في الحوض وظهرت عليه أي من هذه الأعراض، فمن الضروري طلب الرعاية الطبية الطارئة على الفور. التقييم السريع والتدخل الطبي من قبل فريق متخصص، مثل الذي يقوده الأستاذ الدكتور محمد هطيف في صنعاء، يمكن أن ينقذ حياة المريض ويحسن فرص الشفاء الكامل.
## التشخيص الدقيق لكسور الحوض
يُعد التشخيص الدقيق لكسور الحوض أمرًا بالغ الأهمية لتحديد مدى الإصابة، وتقييم استقرار الحوض، والكشف عن أي إصابات مصاحبة للأعضاء الداخلية. يعتمد الأستاذ الدكتور محمد هطيف وفريقه في صنعاء على مجموعة من الفحوصات السريرية والتصويرية لتقديم تشخيص شامل.
### التقييم الأولي والفحص السريري
عند وصول المريض إلى المستشفى، يتم اتباع بروتوكولات إدارة الصدمات (مثل بروتوكول ATLS) لتقييم حالة المريض العامة واستقرارها. يشمل ذلك:
* **تقييم مجرى الهواء، التنفس، والدورة الدموية (ABC)**: للتعامل مع أي تهديد فوري للحياة.
* **التحقق من علامات الصدمة**: مثل تسارع النبض، انخفاض ضغط الدم، وشحوب الجلد، والتي قد تشير إلى نزيف داخلي حاد.
* **فحص الحوض**: يقوم الطبيب بفحص الحوض بحذر لتقييم استقراره. أي حركة غير طبيعية أو ألم شديد عند الضغط على الحوض قد يشير إلى كسر غير مستقر.
* **فحص الجهاز البولي والتناسلي**: البحث عن علامات إصابة المسالك البولية، مثل الدم عند فتحة مجرى البول، أو ورم دموي في كيس الصفن/الشفرين/العجان، أو ارتفاع موضع البروستاتا (في الرجال).
* **الفحص العصبي**: لتقييم أي إصابة محتملة للأعصاب في الساقين.
### الفحوصات التصويرية
تُعد الفحوصات التصويرية حجر الزاوية في تشخيص كسور الحوض، وتساعد على تحديد نوع الكسر، درجته، ومدى تضرره:
* **الأشعة السينية (X-rays)**:
* هي الخطوة الأولى والأكثر شيوعًا. تُظهر الأشعة السينية صورًا للعظام وتساعد في الكشف عن الكسور الواضحة وتحديد استقرار الحوض.
* **صورة شعاعية (أشعة سينية) لحوض يظهر كسرًا معقدًا من النوع APC II وفقًا لتصنيف يونغ وبيرغيس**
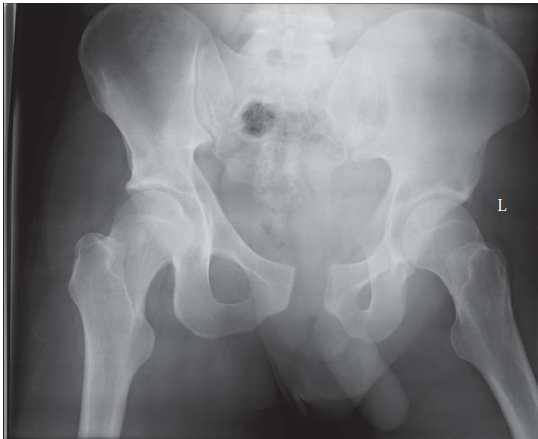
* في الصورة الشعاعية المرفقة، نلاحظ كسرًا في الحوض يُصنف كـ "APC II" وفقًا لتصنيف يونغ وبيرغيس. هذا النوع من الكسر يشمل تمزقًا في الارتفاق العاني، بالإضافة إلى تمزق في الأربطة العجزية الحدبية والعجزية الشوكية والأربطة الأمامية للمفصل العجزي الحرقفي. ومع ذلك، تبقى الأربطة الخلفية القوية للمفصل العجزي الحرقفي سليمة، مما يحافظ على الاستقرار العمودي لنصف الحوض الأيسر، وهو ما يميزه عن كسور APC III أو كسور القص العمودي الأكثر خطورة. يساعد هذا التصنيف الأستاذ الدكتور محمد هطيف في تحديد خطة العلاج الأنسب.
* **التصوير المقطعي المحوسب (CT Scan)**:
* يُعد التصوير المقطعي المحوسب الأكثر تفصيلاً ودقة في تقييم كسور الحوض. يوفر صورًا ثلاثية الأبعاد للعظام، مما يسمح للأستاذ الدكتور محمد هطيف بتحديد مدى تعقيد الكسر، عدد القطع المكسورة، وتحديد أي إصابات صغيرة قد لا تظهر في الأشعة السينية.
* كما يمكن أن يكشف عن النزيف الداخلي أو إصابات الأعضاء الداخلية مثل المثانة أو الأمعاء.
* **التصوير المقطعي الوعائي (CT Angiogram)**: قد يُجرى لتقييم الأوعية الدموية وتحديد مصدر النزيف في حالات النزيف الشديد.
* **التصوير بالرنين المغناطيسي (MRI)**:
* يُستخدم عادة لتقييم إصابات الأنسجة الرخوة، مثل الأربطة والأعصاب والعضلات، والتي قد لا تظهر بوضوح في الأشعة السينية أو التصوير المقطعي المحوسب. يمكن أن يكون مفيدًا في تحديد مدى إصابة الأربطة المحيطة بالحوض.
* **الموجات فوق الصوتية المركزة لتقييم الصدمات (FAST Scan)**:
* يُستخدم في حالات الطوارئ لتقييم وجود سوائل حرة (دم) في البطن أو حول القلب، مما يشير إلى نزيف داخلي.
من خلال الجمع بين الفحص السريري الدقيق والفحوصات التصويرية المتقدمة، يتمكن الأستاذ الدكتور محمد هطيف من وضع خطة علاجية مخصصة لكل مريض، مع الأخذ في الاعتبار جميع جوانب الإصابة لضمان أفضل فرصة للشفاء.
## خيارات علاج كسور الحوض
يعتمد علاج كسور الحوض على عدة عوامل، منها نوع الكسر، شدته، استقرار الحوض، وجود إصابات مصاحبة، والحالة الصحية العامة للمريض. يهدف العلاج إلى استقرار الحوض، السيطرة على النزيف، إصلاح أي تلف في الأعضاء الداخلية، وتخفيف الألم، مع استعادة الوظيفة الطبيعية قدر الإمكان. يقدم الأستاذ الدكتور محمد هطيف في صنعاء خطط علاجية متكاملة تتراوح بين الإجراءات التحفظية والجراحية المعقدة.
### الإدارة الأولية والإسعافات الطارئة
في حالات الطوارئ، تكون الأولوية القصوى لإنقاذ حياة المريض، وتشمل:
* **تثبيت الحوض (Pelvic Binder)**: يتم وضع حزام خاص حول الحوض لضغط العظام المكسورة وتقليل النزيف، مما يساعد على استقرار المريض.
* **إدارة النزيف والصدمة**:
* **بروتوكول ATLS**: يتم اتباع بروتوكول دعم الحياة المتقدم للرضوح لتقييم وإدارة المريض بشكل منهجي.
* **نقل الدم والمنتجات الدموية**: في حالات النزيف الشديد، يتم إعطاء سوائل وريدية ومنتجات دموية (مثل خلايا الدم الحمراء، البلازما الطازجة المجمدة، والصفائح الدموية بنسبة 1:1:1) لتعويض فقدان الدم والحفاظ على ضغط الدم.
* **التعامل مع أنواع الاستجابة للعلاج**:
* **المستجيبون (Responders)**: يستجيبون بسرعة للسوائل ولا تتدهور علاماتهم الحيوية. يُمكن إدارة كسر الحوض لديهم بناءً على استقراره. إذا كان غير مستقر، يتم التخطيط للتثبيت الجراحي؛ إذا كان مستقرًا، يُمكن إدارته بشكل تحفظي.
* **المستجيبون جزئيًا (Partial Responders)**: يستجيبون في البداية ولكن تتدهور علاماتهم الحيوية عند التوقف عن تعويض السوائل. هذا يشير إلى نزيف مستمر. قد يتطلب الأمر تصويرًا مقطعيًا وعائيًا (CT Angiogram) لتحديد مصدر النزيف، يليه جراحة مستهدفة أو إجراءات الأشعة التداخلية (مثل الانصمام الشرياني).
* **غير المستجيبين (Non-responders)**: يظلون في حالة صدمة (تسارع نبضات القلب وانخفاض ضغط الدم) على الرغم من تعويض السوائل والدم. هذا يشير إلى نزيف سريع وواسع النطاق. إذا كان الحوض مستقرًا، فمن غير المرجح أن يكون النزيف من الحوض، ويجب البحث عن مصادر أخرى للنزيف (مثل البطن أو الصدر) وقد تتطلب الحالة استكشافًا جراحيًا (استكشاف البطن أو الصدر).
* **معالجة إصابات المسالك البولية**:
* **علامات التحذير**: يجب البحث عن علامات مثل ارتفاع موضع البروستاتا (في الرجال)، وجود دم عند فتحة مجرى البول، أو ورم دموي في كيس الصفن/الشفرين/العجان.
* **القسطرة البولية**: يمكن محاولة إدخال قسطرة بولية بلطف مرة واحدة. إذا لم تمر القسطرة أو نزفت دمًا، يجب سحبها وعدم نفخ البالون.
* **تصوير مجرى البول الرجعي (Retrograde Urethrogram)**: يُجرى لتقييم إصابات مجرى البول.
* **القسطرة فوق العانية (Suprapubic Catheter)**: إذا تعذر تمرير القسطرة البولية، قد تكون هناك حاجة لقسطرة فوق العانة، ولكن يجب أن يتم ذلك بحذر وبعد مناقشة مع جراح المسالك البولية وجراح العظام لتجنب تعارضها مع خطة تثبيت الكسر.
* **تمزق المثانة**: إذا كان هناك دم في البول، يجب الاشتباه بتمزق المثانة، والذي يُؤكد بواسطة تصوير المثانة (Cystogram).
* **التمزق داخل الصفاق (Intraperitoneal Rupture)**: يتطلب جراحة استكشاف البطن العاجلة وإصلاح مباشر للمثانة.
* **التمزق خارج الصفاق (Extraperitoneal Rupture)**: يمكن علاجه بالقسطرة البولية وحدها، ولكن في وجود كسر حوض غير مستقر، يُوصى بإصلاح الكسر مع إصلاح أولي للمثانة.
* **إصابات مجرى البول في الرجال**: تُعالج معظمها بالإصلاح المتأخر بعد 3 أشهر، ولكن هناك مؤشرات للإصلاح المبكر يحددها جراح المسالك البولية.
### العلاج غير الجراحي
يُستخدم العلاج غير الجراحي لكسور الحوض المستقرة التي لا تتضمن إزاحة كبيرة للعظام أو إصابة للأربطة، وتشمل:
* **الراحة في الفراش**: لفترة محددة للسماح للعظام بالالتئام.
* **مسكنات الألم**: للتحكم في الألم والتورم.
* **العلاج الطبيعي**: بعد فترة من الراحة، للمساعدة في استعادة قوة العضلات ونطاق الحركة.
* **متابعة دورية**: بالأشعة السينية لضمان التئام الكسر بشكل صحيح.
### العلاج الجراحي
يُعد التدخل الجراحي ضروريًا لكسور الحوض غير المستقرة، أو التي تتضمن إزاحة كبيرة، أو إصابة للأعضاء الداخلية، أو كسور المفصل. يتمتع الأستاذ الدكتور محمد هطيف بخبرة واسعة في إجراء هذه العمليات المعقدة. تشمل الخيارات الجراحية:
* **التثبيت الخارجي (External Fixation)**:
* يُستخدم عادة في حالات الطوارئ أو الكسور الشديدة غير المستقرة. يتم إدخال دبابيس معدنية في العظام من خلال الجلد، وتُربط هذه الدبابيس بقضيب خارجي لتثبيت الحوض وتقليل النزيف.
* يُمكن أن يكون حلاً مؤقتًا قبل الجراحة النهائية أو علاجًا نهائيًا في بعض الحالات.
* **التثبيت الداخلي (Internal Fixation)**:
* يُعد هذا الإجراء هو الأكثر شيوعًا لعلاج كسور الحوض غير المستقرة. يقوم الجراح بإعادة العظام المكسورة إلى وضعها الطبيعي ثم يثبتها باستخدام صفائح معدنية، براغي، أو قضبان تُزرع داخل الجسم.
* يتطلب هذا الإجراء مهارة ودقة عالية، حيث يجب أن تُوضع الصفائح والبراغي بعناية لتجنب إصابة الأعصاب والأوعية الدموية المحيطة.
* يُمكن أن يتم الوصول إلى الكسر من خلال شقوق جراحية مختلفة (أمامية، خلفية، جانبية) حسب موقع الكسر.
* **الانصمام الشرياني (Angioembolization)**:
* في حالات النزيف الشرياني الشديد الذي لا يمكن السيطرة عليه بالطرق التقليدية، يُمكن للأشعة التداخلية استخدام قسطرة صغيرة للوصول إلى الوعاء الدموي النازف وحقن مادة لسده، مما يوقف النزيف.
بعد الجراحة، يُعد العلاج الطبيعي وإعادة التأهيل جزءًا لا يتجزأ من عملية التعافي. يضع الأستاذ الدكتور محمد هطيف خطة علاجية فردية لكل مريض، مع التركيز على استعادة القوة، المرونة، والوظيفة الكاملة للحوض والساقين.
## التعافي وإعادة التأهيل بعد كسر الحوض
تُعد مرحلة التعافي وإعادة التأهيل حاسمة بعد علاج كسر الحوض، سواء كان العلاج جراحيًا أم تحفظيًا. تهدف هذه المرحلة إلى استعادة قوة الحوض والساقين، تحسين نطاق الحركة، وتخفيف الألم، مما يسمح للمريض بالعودة إلى أنشطته اليومية بشكل طبيعي قدر الإمكان. يشدد الأستاذ الدكتور محمد هطيف على أهمية الالتزام بخطة إعادة التأهيل لتحقيق أفضل النتائج.
### مراحل التعافي الرئيسية
1. **المرحلة المبكرة (بعد الإصابة/الجراحة مباشرة)**:
* **إدارة الألم**: يُعد التحكم في الألم أمرًا بالغ الأهمية للسماح للمريض بالبدء في الحركة. سيصف الطبيب الأدوية المناسبة لتخفيف الألم.
* **الحركة المبكرة (عند الإمكان)**: في بعض الحالات، وخاصة بعد الجراحة، قد يُسمح للمريض بالتحرك في السرير أو الجلوس بمساعدة، لتقليل خطر تكون الجلطات وتحسين الدورة الدموية.
* **العلاج الطبيعي في المستشفى**: يبدأ أخصائي العلاج الطبيعي بتعليم المريض تمارين خفيفة للقدمين والكاحلين، وتمارين التنفس، وكيفية تغيير الوضعيات بأمان.
* **عدم تحميل الوزن**: في معظم الحالات، يُمنع المريض من تحميل أي وزن على الساق المصابة أو الحوض لفترة تتراوح من 6 إلى 12 أسبوعًا، حسب نوع الكسر ومدى التئامه.
2. **مرحلة إعادة التأهيل المكثف (بعد الخروج من المستشفى)**:
* **العلاج الطبيعي المستمر**: هذه هي المرحلة الأكثر أهمية. سيقوم أخصائي العلاج الطبيعي بتصميم برنامج تمارين مخصص للمريض، يشمل:
* **تمارين تقوية العضلات**: لعضلات الحوض، الفخذين، والأرداف.
* **تمارين نطاق الحركة**: لاستعادة مرونة المفاصل.
* **تمارين التوازن والتنسيق**: لتحسين الثبات عند المشي والوقوف.
* **المشي بمساعدة**: يبدأ المريض بالمشي باستخدام العكازات أو المشاية، ويتم تقليل الدعم تدريجيًا مع تحسن القوة والتوازن.
* **تحميل الوزن التدريجي**: تحت إشراف الطبيب وأخصائي العلاج الطبيعي، يبدأ المريض بتحميل الوزن بشكل تدريجي على الحوض والساق المصابة.
* **التعليم والتثقيف**: يتعلم المريض كيفية أداء الأنشطة اليومية بأمان، وكيفية تجنب الحركات التي قد تضر بالتعافي.
3. **مرحلة العودة إلى الأنشطة (التعافي طويل الأمد)**:
* **الاستمرار في التمارين**: حتى بعد الشعور بالتحسن، من المهم الاستمرار في برنامج التمارين المنزلية للحفاظ على القوة والمرونة.
* **العودة التدريجية للأنشطة**: يُمكن للمريض العودة تدريجيًا إلى العمل، القيادة، والأنشطة الترفيهية، مع تجنب الأنشطة عالية التأثير التي قد تضغط على الحوض.
* **المتابعة الدورية**: مع الأستاذ الدكتور محمد هطيف لتقييم التقدم، والتأكد من التئام الكسر بشكل صحيح، والتعامل مع أي مضاعفات محتملة.
### المدة المتوقعة للتعافي
تختلف مدة التعافي بشكل كبير من شخص لآخر، ولكنها قد تستغرق من 3 إلى 6 أشهر للكسور البسيطة، وقد تمتد إلى سنة أو أكثر للكسور المعقدة أو التي تتطلب جراحة واسعة. يعتمد ذلك على:
* نوع وشدة الكسر.
* عمر المريض وحالته الصحية العامة.
* وجود إصابات مصاحبة.
* مدى الالتزام ببرنامج إعادة التأهيل.
### المضاعفات المحتملة
على الرغم من جهود العلاج، قد تحدث بعض المضاعفات، وتشمل:
* **عدم التئام الكسر (Nonunion)**: حيث لا تلتئم العظام بشكل صحيح.
* **سوء الالتئام (Malunion)**: حيث تلتئم العظام في وضع غير صحيح.
* **التهاب المفاصل ما بعد الصدمة**: خاصة في المفاصل المتضررة.
* **تلف الأعصاب**: مما يؤدي إلى ضعف أو تنميل.
* **التهابات الجروح أو العظام**: بعد الجراحة.
* **تكون الجلطات الدموية**: في الساقين (تجلط الأوردة العميقة) أو الرئتين (الانصمام الرئوي).
يُعد التعاون الوثيق مع الأستاذ الدكتور محمد هطيف وفريقه الطبي أمرًا حيويًا خلال جميع
---
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات الكسور المعقدة وإنقاذ الأطراف.