كسر عظم العضد: دليل شامل للعلاج والتعافي مع الأستاذ الدكتور محمد هطيف في صنعاء
الخلاصة الطبية
كسر عظم العضد هو إصابة شائعة تصيب الجزء الأوسط من عظم الذراع العلوي. يتراوح علاجه من التثبيت غير الجراحي باستخدام الجبائر الوظيفية إلى التدخل الجراحي بالصفائح أو المسامير، حسب نوع الكسر وحالة المريض. الأستاذ الدكتور محمد هطيف في صنعاء يقدم أحدث طرق العلاج لضمان أفضل النتائج والتعافي السريع.
الخلاصة الطبية السريعة: كسر عظم العضد هو إصابة شائعة تصيب الجزء الأوسط من عظم الذراع العلوي. يتراوح علاجه من التثبيت غير الجراحي باستخدام الجبائر الوظيفية إلى التدخل الجراحي بالصفائح أو المسامير، حسب نوع الكسر وحالة المريض. الأستاذ الدكتور محمد هطيف في صنعاء يقدم أحدث طرق العلاج لضمان أفضل النتائج والتعافي السريع.
مقدمة
يُعد كسر عظم العضد (Humeral Shaft Fracture) من الإصابات الشائعة التي قد تؤثر بشكل كبير على جودة حياة المريض وقدرته على أداء الأنشطة اليومية. عظم العضد هو العظم الطويل الوحيد في الذراع العلوي، ويمتد من الكتف إلى الكوع. تحدث كسور هذا العظم غالبًا نتيجة للسقوط المباشر على الذراع، أو حوادث السيارات، أو الإصابات الرياضية عالية الطاقة. فهم طبيعة هذه الكسور وخيارات علاجها أمر بالغ الأهمية لكل مريض يسعى للتعافي الكامل.
في هذا الدليل الشامل، سنستعرض كل ما تحتاج معرفته عن كسور عظم العضد، بدءًا من التشريح الأساسي، مرورًا بالأسباب والأعراض، وصولًا إلى أساليب التشخيص والعلاج المتاحة، سواء كانت جراحية أو غير جراحية. سنلقي الضوء أيضًا على أهمية إعادة التأهيل ودورها في استعادة وظيفة الذراع.
يُعتبر الأستاذ الدكتور محمد هطيف من أبرز استشاريي جراحة العظام والإصابات في صنعاء واليمن، بخبرته الواسعة ونهجه المتقدم في علاج كسور العضد المعقدة والبسيطة. يلتزم الدكتور هطيف بتقديم رعاية طبية عالية الجودة، مستندة إلى أحدث الأبحاث والممارسات العالمية، لضمان أفضل النتائج لمرضاه.
التشريح: فهم عظم العضد
لفهم كسور عظم العضد، من الضروري أولاً الإلمام بتشريح هذا العظم ووظيفته في الذراع.
عظم العضد هو أطول عظم في الطرف العلوي، ويربط عظم الكتف (لوح الكتف) بعظمي الساعد (الزند والكعبرة). ينقسم عظم العضد تشريحيًا إلى ثلاثة أجزاء رئيسية:
- النهاية القريبة (العلوي): وهي الجزء الذي يتصل بالكتف، ويشمل رأس العضد الذي يشكل مفصل الكتف. كسور هذه المنطقة تُعرف بكسور الكتف أو كسور العضد القريبة.
- جسم العضد (العمود): وهو الجزء الأوسط الطويل من العظم، ويمتد من أسفل الكتف إلى ما قبل مفصل الكوع. كسور هذا الجزء هي التي تُعرف بـ "كسور عظم العضد" أو "كسور جسم العضد".
- النهاية البعيدة (السفلي): وهي الجزء الذي يتصل بالكوع، ويشمل اللقمتين الإنسية والوحشية التي تشكل مفصل الكوع. كسور هذه المنطقة تُعرف بكسور الكوع أو كسور العضد البعيدة.
أهمية جسم العضد:
جسم العضد هو موضع ارتكاز للعديد من العضلات القوية التي تتحكم في حركة الكتف والكوع والساعد. كما يمر بالقرب منه عدد من الأعصاب والأوعية الدموية الهامة، أبرزها
العصب الكعبري (Radial Nerve)
الذي يلتف حول الجزء الخلفي من جسم العضد في ما يُعرف بـ "الأخدود الحلزوني" (Spiral Groove). هذا القرب التشريحي يجعل العصب الكعبري عرضة للإصابة في حالات كسور جسم العضد، مما قد يؤدي إلى ضعف في حركة الرسغ والأصابع أو فقدان الإحساس في جزء من اليد.
تُصنف كسور عظم العضد بناءً على موقع الكسر (الثلث العلوي، الأوسط، السفلي)، ونمط الكسر (مستعرض، مائل، حلزوني، مفتت)، وما إذا كان الكسر مفتوحًا (يخترق الجلد) أو مغلقًا. كل هذه العوامل تحدد خطة العلاج المناسبة.
الأسباب وعوامل الخطر لكسور عظم العضد
تحدث كسور عظم العضد غالبًا نتيجة لقوى خارجية قوية تؤثر على الذراع. يمكن تصنيف الأسباب وعوامل الخطر كالتالي:
أسباب كسور عظم العضد
- السقوط المباشر: وهو السبب الأكثر شيوعًا، حيث يسقط الشخص على ذراعه الممدودة أو يتلقى ضربة مباشرة على الذراع.
- حوادث السيارات: خاصة حوادث الدراجات النارية أو الاصطدامات التي يتعرض فيها الذراع لصدمة قوية.
- الإصابات الرياضية: في الرياضات التي تتطلب احتكاكًا جسديًا عاليًا أو حركات مفاجئة وقوية، مثل كرة القدم، الرجبي، أو التزلج.
- الرضوض المباشرة: كالتعرض لضربة قوية أو سحق للذراع.
- الإصابات عالية الطاقة: مثل السقوط من ارتفاعات عالية أو حوادث الآلات الصناعية.
- التقلصات العضلية الشديدة: في حالات نادرة، قد تتسبب التقلصات العضلية العنيفة (كما يحدث في بعض النوبات الصرعية أو الصعقات الكهربائية) في كسر العظم.
عوامل الخطر لكسور عظم العضد
- هشاشة العظام (Osteoporosis): تُضعف هشاشة العظام بنية العظام، مما يجعلها أكثر عرضة للكسور حتى من الرضوض البسيطة. كبار السن هم الأكثر عرضة للإصابة بها.
- الأورام (Pathological Fractures): قد تضعف الأورام الأولية أو النقائل السرطانية (خاصة من سرطان الثدي أو الرئة أو الكلى) العظم، مما يؤدي إلى كسور تلقائية أو بجهد بسيط جدًا.
- الأمراض الوراثية: مثل مرض تكون العظم الناقص (Osteogenesis Imperfecta)، حيث تكون العظام هشة للغاية ومعرضة للكسور المتكررة.
- التقدم في العمر: مع التقدم في العمر، تصبح العظام أضعف ويزداد خطر السقوط.
- الأنشطة عالية المخاطر: المشاركة في رياضات المغامرة أو المهن التي تتضمن مخاطر عالية للإصابات.
- سوء التغذية ونقص فيتامين د: يمكن أن يؤثر على كثافة العظام وقوتها.
يُشدد الأستاذ الدكتور محمد هطيف على أهمية تقييم شامل لتحديد السبب الكامن وراء الكسر، خاصة في حالات الكسور المرضية أو المرتبطة بهشاشة العظام، لوضع خطة علاجية لا تعالج الكسر فحسب، بل تعالج أيضًا العامل المسبب.
أعراض وعلامات كسور عظم العضد
تتراوح أعراض كسور عظم العضد من الألم الخفيف إلى الشديد، وقد تختلف حسب شدة الكسر وموقعه. من المهم التعرف على هذه الأعراض لطلب الرعاية الطبية الفورية:
- ألم شديد ومفاجئ: يزداد الألم عند محاولة تحريك الذراع أو الكتف أو الكوع.
- تورم وكدمات: يظهر تورم واضح في منطقة الكسر، وقد يتبعه ظهور كدمات (تغير لون الجلد إلى الأزرق أو الأرجواني) بسبب النزيف تحت الجلد.
- تشوه واضح في الذراع: قد يبدو الذراع مشوهًا أو غير طبيعي في شكله، خاصة في الكسور المتبدلة (التي تحركت فيها أجزاء العظم عن مكانها الطبيعي).
- عدم القدرة على تحريك الذراع: صعوبة أو استحالة تحريك الذراع المصابة، أو الشعور بألم شديد عند محاولة ذلك.
- حس بالاحتكاك أو الطقطقة: قد يسمع المريض أو يشعر بصوت احتكاك العظام المكسورة عند تحريك الذراع.
- تنميل أو خدر أو ضعف في اليد أو الأصابع: هذه الأعراض قد تشير إلى إصابة العصب الكعبري، وهو أمر شائع في كسور عظم العضد بسبب قربه التشريحي. قد يظهر على شكل "سقوط الرسغ" (Wrist Drop) حيث لا يستطيع المريض رفع رسغه أو أصابعه.
- برودة أو شحوب في اليد: في حالات نادرة، قد تؤثر إصابة الأوعية الدموية على تدفق الدم إلى اليد، مما يسبب برودة أو شحوبًا.
إذا ظهرت أي من هذه الأعراض بعد إصابة في الذراع، فمن الضروري عدم محاولة تحريك الذراع أو تعديلها، والتوجه فورًا إلى أقرب مرفق طبي. سيقوم الأستاذ الدكتور محمد هطيف وفريقه بتقييم الحالة بشكل عاجل لتقديم العلاج المناسب.
تشخيص كسور عظم العضد
يعتمد تشخيص كسور عظم العضد على مزيج من الفحص السريري والتصوير الطبي. يتبع الأستاذ الدكتور محمد هطيف نهجًا دقيقًا لضمان تشخيص دقيق وشامل:
1. التاريخ المرضي والفحص السريري
- التاريخ المرضي: سيسأل الطبيب عن كيفية حدوث الإصابة (آلية الرض)، والأعراض التي يشعر بها المريض، وتاريخه الطبي السابق (مثل وجود هشاشة عظام أو أمراض مزمنة).
-
الفحص السريري:
- التقييم البصري: ملاحظة أي تشوه، تورم، أو كدمات في الذراع.
- الجس: لمس منطقة الكسر لتحديد موضع الألم وملاحظة أي حركة غير طبيعية للعظم.
- التقييم العصبي الوعائي: هذا الجزء حاسم للغاية. سيقوم الطبيب بفحص الإحساس والقوة في اليد والأصابع، والتحقق من وجود "سقوط الرسغ" (مؤشر على إصابة العصب الكعبري). كما سيتحقق من النبض وتدفق الدم إلى اليد للتأكد من عدم وجود إصابة في الأوعية الدموية.
2. التصوير الطبي
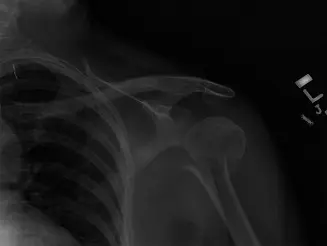
- الأشعة السينية (X-rays): هي الفحص الأولي والأكثر أهمية لتشخيص كسر عظم العضد. تُؤخذ صور متعددة من زوايا مختلفة (عادةً منظران أمامي جانبي ومائل) لتحديد موقع الكسر، نمطه (مستعرض، مائل، حلزوني، مفتت)، مدى تبدل العظم، ووجود أي شظايا عظمية.
-
الأشعة المقطعية (CT Scan):
قد يطلب الدكتور هطيف أشعة مقطعية في حالات معينة، مثل:
- الكسور المعقدة التي تمتد إلى مفصل الكتف أو الكوع.
- الكسور المفتتة التي يصعب تقييمها بالأشعة السينية وحدها.
- التخطيط الجراحي الدقيق.
- التصوير بالرنين المغناطيسي (MRI): نادرًا ما يُستخدم لتشخيص الكسر نفسه، ولكنه قد يكون مفيدًا لتقييم إصابات الأنسجة الرخوة المصاحبة، مثل إصابات الأربطة، العضلات، أو الأعصاب التي قد لا تظهر بوضوح في الأشعة السينية أو المقطعية.
- تخطيط كهربائية العضل وتوصيل الأعصاب (EMG/NCS): قد يُطلب هذا الفحص في حال استمرار أعراض إصابة العصب الكعبري بعد عدة أسابيع لتقييم مدى الضرر وتتبع التعافي.
- تصوير الأوعية الدموية (CT Angiogram): في حالات الاشتباه بإصابة وعائية خطيرة، يمكن إجراء هذا الفحص لتقييم الأوعية الدموية وتحديد مدى الضرر.
بناءً على نتائج هذه الفحوصات، سيتمكن الأستاذ الدكتور محمد هطيف من تحديد نوع الكسر بدقة ووضع خطة العلاج الأنسب لحالة المريض الفردية.
خيارات علاج كسور عظم العضد: نهج شامل
يعتمد علاج كسر عظم العضد على عدة عوامل، منها: عمر المريض، مستوى نشاطه، نمط الكسر، مدى تبدل العظم، وجود إصابات أخرى (خاصة الأعصاب أو الأوعية الدموية)، وما إذا كان الكسر مفتوحًا أم مغلقًا. يهدف العلاج إلى تخفيف الألم، استعادة محاذاة العظم، ضمان التئام الكسر، واستعادة وظيفة الذراع.
يقدم الأستاذ الدكتور محمد هطيف مجموعة واسعة من الخيارات العلاجية، بدءًا من التحفظية وصولًا إلى الجراحية الأكثر تقدمًا، مع التركيز على النهج الذي يحقق أفضل النتائج لكل مريض.
العلاج غير الجراحي
يُعد العلاج غير الجراحي الخيار الأول والأكثر شيوعًا للعديد من كسور عظم العضد المغلقة والمستقرة، ويحقق معدلات شفاء عالية تتجاوز 90%.
-
التثبيت الأولي (Coaptation Splint):
- الوصف: جبيرة على شكل حرف U أو جبيرة على شكل "لسان السكر" (Sugar-Tong Splint) تُطبق فورًا بعد الإصابة. تمتد من الإبط، حول الكوع، وتصل إلى الكتف من الجانب الخارجي.
- الهدف: توفير تثبيت فوري للكسر، تخفيف الألم، ومنع المزيد من التبدل، ريثما يزول التورم الأولي.
-
الجبيرة الوظيفية (Functional Brace - Sarmiento Brace):
- الوصف: بعد أن يقل التورم (عادة بعد أسبوع إلى أسبوعين)، تُستبدل الجبيرة الأولية بجبيرة وظيفية (مثل جبيرة سارمينتو). هذه الجبيرة مصنوعة من البلاستيك وتُطبق حول الذراع، مما يسمح بحركة خفيفة للمفصلين العلوي والسفلي (الكتف والكوع) مع توفير ضغط دائري على موقع الكسر.
- المبدأ: تعمل الجبيرة الوظيفية على مبدأ "الضغط الهيدروليكي" للأنسجة الرخوة المحيطة، مما يساعد على الحفاظ على محاذاة الكسر ويشجع على تكوين الكالس (العظم الجديد) والتئام الكسر.
- المؤشرات: تُعتبر المعيار الذهبي لمعظم كسور جسم العضد المغلقة والمستقرة، خاصة كسور العضد الحلزونية التي تتمتع بثبات ذاتي جيد بعد الرد.
-
الحدود المقبولة:
يمكن علاج الكسور غير الجراحية حتى مع تبدل معين، مثل:
- ما يصل إلى 20 درجة من الانحراف في أي مستوى (تقوس للأمام/الخلف، أو تقوس للداخل/الخارج).
- ما يصل إلى 3 سم من القصر.
- التشوه الدوراني غالبًا ما يكون مقبولًا وظيفيًا بسبب مرونة مفصل الكتف.
-
الجبيرة المعلقة (Hanging Cast):
- الوصف: جبيرة تمتد من الكتف إلى الرسغ، وتُعلق بوزن أو حمالة، بحيث يعتمد التثبيت على الجاذبية.
- العيوب: توفر تحكمًا ضعيفًا في الدوران، وقد تزيد من التقوس الأمامي للكسر (Apex Anterior Angulation) بسبب وزنها.
- الاستخدام: استخدامها محدود حاليًا وتُفضل الجبائر الوظيفية عليها.
العلاج الجراحي
يُصبح التدخل الجراحي ضروريًا في حالات معينة لضمان التئام الكسر بشكل صحيح واستعادة الوظيفة.
-
مؤشرات الجراحة المطلقة:
- الكسور المفتوحة: حيث يخترق العظم الجلد، مما يزيد من خطر العدوى ويتطلب تنظيفًا جراحيًا عاجلاً (debridement).
- إصابة الأوعية الدموية: التي تتطلب إصلاحًا جراحيًا.
- متلازمة الحيز (Compartment Syndrome): حالة طارئة تتطلب تخفيف الضغط جراحيًا.
- الكسور غير القابلة للرد: التي لا يمكن إعادتها إلى وضعها الطبيعي بالطرق غير الجراحية.
- الفشل في العلاج غير الجراحي: مثل التئام الكسر في وضع غير مقبول وظيفيًا (Malunion) أو عدم التئام الكسر (Nonunion) بعد فترة زمنية كافية.
- الكسور المترافقة بإصابات أخرى: مثل كسر الساعد في نفس الذراع (Floating Elbow)، أو كسور متعددة في مريض الصدمات (Polytrauma).
- الكسور المرضية: بسبب الأورام، حيث يكون الهدف هو تثبيت العظم لتخفيف الألم ومنع المزيد من الكسور.
- إصابة العصب الكعبري بعد الرد أو الجراحة (Iatrogenic Radial Nerve Palsy): تتطلب استكشافًا جراحيًا فوريًا.
-
مؤشرات الجراحة النسبية:
- الكسور المفتتة أو غير المستقرة.
- المرضى الذين لا يستطيعون تحمل الجبيرة الوظيفية (مثل مرضى إصابات الدماغ الرضية).
- المرضى الذين يحتاجون إلى عودة سريعة للوظيفة (مثل الرياضيين المحترفين).
- الكسور المصحوبة بإصابة أولية للعصب الكعبري (Primary Radial Nerve Palsy) التي لا تظهر عليها علامات التعافي بعد 3-4 أشهر.
أساليب الجراحة الرئيسية:
-
التثبيت بالصفائح والمسامير (Plate Osteosynthesis - ORIF):
- الوصف: يتم إجراء شق جراحي لتعريض موقع الكسر، ثم يُرد العظم إلى وضعه التشريحي الطبيعي ويُثبت بصفيحة معدنية تُربط بمسامير عبر العظم.
- المزايا: يوفر تثبيتًا صلبًا ومحاذاة تشريحية دقيقة، مما يسمح بحركة مبكرة. الصفائح المقفلة (Locking Plates) مفيدة بشكل خاص في العظام الهشة (هشاشة العظام) لأنها توفر ثباتًا زاويًا لا يعتمد على جودة العظم.
- العيوب: يتطلب شقًا جراحيًا أكبر، وتعرية واسعة للأنسجة الرخوة (مما قد يؤثر على التروية الدموية)، ويزيد من خطر إصابة العصب الكعبري أثناء الجراحة.
- المؤشرات: الكسور التي تمتد إلى المفاصل، كسور الثلث البعيد من العضد، بعض حالات عدم الالتئام.
- MIPO (Minimally Invasive Plate Osteosynthesis): تقنية حديثة تستخدم شقوقًا صغيرة مع توجيه الأشعة لتقليل تضرر الأنسجة الرخوة والحفاظ على التروية الدموية للكسر.
-
التثبيت بالمسامير النخاعية (Intramedullary Nailing - IMN):
- الوصف: يتم إدخال مسمار معدني طويل مجوف داخل القناة النخاعية للعظم، ويُثبت بمسامير عرضية في الأعلى والأسفل.
- المزايا: يعتبر "حاملاً للحمل" (Load-Sharing) أي أنه يشارك العظم في تحمل الضغط، مما يقلل من "حجب الإجهاد" (Stress Shielding) ويشجع على التئام الكالس. يتطلب شقوقًا جراحية أصغر وتعرية أقل للأنسجة الرخوة. يسمح بحركة مبكرة.
- العيوب: قد يسبب ألمًا في الكتف (مع المسامير الأمامية) أو الكوع (مع المسامير الخلفية). قد يكون التحكم الدوراني أقل في بعض الأنماط.
- المؤشرات: الكسور المفتتة في منتصف جسم العضد، الكسور المرضية، كسور مرضى الصدمات المتعددة، والمرضى الذين يحتاجون إلى عودة سريعة للوظيفة.
- المسامير الأمامية (Antegrade Nailing): تُدخل من الكتف، وقد تسبب ألمًا في الكتف أو احتكاكًا في الأوتار.
- المسامير الخلفية (Retrograde Nailing): تُدخل من الكوع، وتجنب مشاكل الكتف ولكنها قد تسبب ألمًا أو تيبسًا في الكوع.
-
التثبيت الخارجي (External Fixation):
- الوصف: يتم إدخال دبابيس معدنية عبر الجلد والعظم فوق وتحت الكسر، وتُربط هذه الدبابيس بإطار خارجي.
- المؤشرات: يُستخدم عادة كحل مؤقت في حالات الكسور المفتوحة الشديدة مع إصابة الأنسجة الرخوة، أو في المرضى غير المستقرين طبيًا، للسماح بالتحكم في العدوى قبل التثبيت الداخلي النهائي.
يُعد الأستاذ الدكتور محمد هطيف مرجعًا في اختيار النهج العلاجي الأمثل، مستفيدًا من خبرته الطويلة في تقييم كل حالة على حدة، ومناقشة الخيارات مع المريض لضمان أفضل النتائج الممكنة.
مضاعفات محتملة للعلاج
مثل أي إصابة أو إجراء طبي، قد تحدث مضاعفات لكسور عظم العضد وعلاجها. من المهم معرفتها لسرعة التعامل معها:
-
إصابة العصب الكعبري (Radial Nerve Palsy):
- أولي (Primary): تحدث مع الإصابة نفسها. غالبًا ما تتعافى تلقائيًا (85-90%) خلال 3-6 أشهر. يُفضل المراقبة في معظم الحالات ما لم توجد مؤشرات جراحية أخرى.
- علاجي المنشأ (Iatrogenic): تحدث بعد الرد المغلق أو الجراحة. تتطلب استكشافًا جراحيًا فوريًا لتقييم العصب وإصلاح أي ضرر.
-
عدم الالتئام (Nonunion):
فشل الكسر في الالتئام بعد فترة زمنية كافية (عادة 6-9 أشهر).
- عدم التئام ضموري (Atrophic Nonunion): يتميز بوجود فجوة بين أطراف الكسر مع عدم وجود كالس (عظم جديد). يتطلب جراحة باستخدام صفيحة وضغط وتطعيم عظمي.
- عدم التئام تضخمي (Hypertrophic Nonunion): يتميز بوجود كالس وفير ولكنه لا يربط أطراف الكسر بسبب عدم الاستقرار الميكانيكي. غالبًا ما يُعالج بالتثبيت بمسامير نخاعية دون الحاجة لتطعيم عظمي.
- التئام رديء (Malunion): التئام الكسر في وضع غير مقبول وظيفيًا أو تجميليًا.
- العدوى (Infection): خطر وارد مع أي جراحة، خاصة في الكسور المفتوحة.
- تصلب المفاصل: قد يحدث تصلب في مفصل الكتف أو الكوع بسبب طول فترة التثبيت أو كأحد مضاعفات الجراحة (خاصة ألم الكتف مع المسامير الأمامية، أو ألم/تصلب الكوع مع المسامير الخلفية).
- إصابة الأوعية الدموية: نادرة، ولكنها قد تحدث، خاصة في كسور الثلث البعيد من العضد (الشريان العضدي).
- فشل الأجهزة المعدنية (Hardware Failure): مثل كسر الصفيحة أو خلع المسامير، مما يتطلب جراحة مراجعة.
- متلازمة الحيز: نادرة في الذراع، ولكنها طارئة جراحية.
يُعد الكشف المبكر عن هذه المضاعفات وإدارتها أمرًا بالغ الأهمية، وهذا ما يوفره الأستاذ الدكتور محمد هطيف من خلال المتابعة الدقيقة لمرضاه.
التعافي وإعادة التأهيل بعد كسر عظم العضد
يُعد التعافي وإعادة التأهيل جزءًا لا يتجزأ من رحلة علاج كسر عظم العضد، سواء تم العلاج جراحيًا أو غير جراحيًا. الهدف هو استعادة كامل القوة، المرونة، والوظيفة للذراع المصابة.
مراحل التعافي
1.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك


