علاج كسور الفقرات العنقية: تقنيات متقدمة لاستعادة استقرار العمود الفقري
الخلاصة الطبية
علاج كسور الفقرات العنقية يتضمن تقنيات دقيقة لتقليل الكسر واستعادة استقرار العمود الفقري، بدءًا من الجر غير الجراحي باستخدام أجهزة مثل ملقط غاردنر-ويلز أو السترة الهالية، وصولًا إلى التدخلات الجراحية المعقدة لتثبيت الكسور. يهدف العلاج إلى تخفيف الضغط عن الحبل الشوكي ومنع المضاعفات العصبية، مع التركيز على التعافي الكامل تحت إشراف خبراء مثل الأستاذ الدكتور محمد هطيف.
الخلاصة الطبية السريعة: علاج كسور الفقرات العنقية يتضمن تقنيات دقيقة لتقليل الكسر واستعادة استقرار العمود الفقري، بدءًا من الجر غير الجراحي باستخدام أجهزة مثل ملقط غاردنر-ويلز أو السترة الهالية، وصولًا إلى التدخلات الجراحية المعقدة لتثبيت الكسور. يهدف العلاج إلى تخفيف الضغط عن الحبل الشوكي ومنع المضاعفات العصبية، مع التركيز على التعافي الكامل تحت إشراف خبراء مثل الأستاذ الدكتور محمد هطيف.
مقدمة
تُعد كسور العمود الفقري العنقي (الرقبة) من الإصابات الخطيرة التي قد تهدد الحياة أو تسبب إعاقات دائمة إذا لم يتم التعامل معها بشكل فوري ودقيق. هذه الكسور، التي تُشاهد في حوالي 5% من مرضى الصدمات في مراكز الرعاية الكبرى، تتطلب غالبًا تدخلاً لتقليل الكسر (إعادة العظام إلى مكانها الطبيعي) وتثبيته.
في هذه الصفحة الشاملة، سنستعرض بعمق التقنيات المتقدمة المستخدمة في علاج كسور الفقرات العنقية، بدءًا من مبادئ الجر غير الجراحي وصولًا إلى التدخلات الجراحية المتخصصة. سنركز على أنواع الكسور المختلفة، مثل كسور الناتئ السني (Odontoid Fractures)، وكسور الفقرة المحورية الرضحية (Hangman's Fracture)، وخلوع المفاصل الوجيهية تحت المحورية (Subaxial Facet Dislocations)، وكيفية التعامل مع كل منها.
إن الهدف الأساسي من هذه العلاجات هو استعادة استقرار العمود الفقري العنقي، تخفيف الضغط عن الحبل الشوكي والأعصاب، وتمكين المريض من استعادة وظائفه الحركية والعصبية قدر الإمكان. يُشدد الأستاذ الدكتور محمد هطيف، الرائد في جراحة العظام والعمود الفقري في صنعاء، على أهمية التشخيص الدقيق والتدخل السريع لضمان أفضل النتائج الممكنة للمرضى الذين يعانون من هذه الإصابات المعقدة. بفضل خبرته الواسعة وفريقه المتخصص، يتم تطبيق أحدث البروتوكولات العلاجية لضمان رعاية فائقة في كل مرحلة من مراحل العلاج والتعافي.
التشريح
لفهم كسور الفقرات العنقية وعلاجها، من الضروري فهم التشريح الأساسي للعمود الفقري العنقي. يتكون العمود الفقري العنقي من سبع فقرات (C1 إلى C7) تدعم الرأس وتسمح بحركة واسعة.
الفقرات العنقية العلوية
- الفقرة العنقية الأولى (C1 أو الأطلس): هي حلقة عظمية تدعم الجمجمة مباشرة.
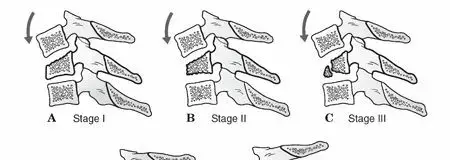
- الفقرة العنقية الثانية (C2 أو المحور): تتميز بوجود بروز عظمي يسمى "الناتئ السني" (Dens أو Odontoid Process) يمتد إلى الأعلى داخل حلقة الأطلس، مما يسمح بحركة دوران الرأس. يلتف الرباط المستعرض الأطلسي (Transverse Atlantal Ligament) خلف الناتئ السني، مما يمنع انزلاق الفقرة C1 إلى الأمام على C2.
يحدث حوالي 50% من دوران العمود الفقري العنقي عند مستوى C1-C2. أي كسر في الناتئ السني يمكن أن يؤدي إلى عدم استقرار في هذا المفصل الحيوي.
الفقرات العنقية السفلية (تحت المحورية)
تشمل الفقرات من C3 إلى C7. تتميز هذه الفقرات بوجود:
*
الأجسام الفقرية:
الجزء الأمامي الأكبر الذي يحمل الوزن.
*
الأقراص الفقرية:
وسادات بين الأجسام الفقرية تمتص الصدمات وتسمح بالحركة.
*
المفاصل الوجيهية (Facet Joints):
مفاصل صغيرة تقع على جانبي العمود الفقري في الخلف، وتوفر الاستقرار وتحدد مدى الحركة. تتجه هذه المفاصل في العمود الفقري العنقي السُفلي بزاوية 45 درجة تقريبًا، مما يسمح بالدوران والانثناء والتمدد.
*
الأربطة:
شبكة قوية من الأربطة (مثل الرباط الطولي الأمامي والخلفي، والأربطة الصفراء، والأربطة بين الشوكية وفوق الشوكية) التي تربط الفقرات ببعضها وتوفر استقرارًا كبيرًا.
*
النخاع الشوكي:
يمر عبر القناة الفقرية، وهو المسؤول عن نقل الإشارات العصبية بين الدماغ وبقية الجسم. أي ضغط عليه قد يؤدي إلى عجز عصبي.
*
جذور الأعصاب العنقية:
تخرج من القناة الفقرية بين الفقرات، وهي مسؤولة عن الإحساس والحركة في الرقبة والذراعين واليدين. جذر العصب C2 يخرج خلف مفصل C1-C2، على عكس الجذور السفلية التي تخرج أمام المفاصل الوجيهية.
*
الشريان الفقري:
يمر عبر الثقوب العرضية للفقرات العنقية من C2 إلى C6، ويوفر الدم للدماغ.
تُعد هذه البنية المعقدة شديدة الأهمية، وأي إصابة بها تتطلب فهمًا عميقًا للتشريح لضمان العلاج الفعال. يؤكد الأستاذ الدكتور محمد هطيف في صنعاء على أن المعرفة التشريحية الدقيقة هي حجر الزاوية في التخطيط لأي إجراء علاجي لكسور الرقبة.
الأسباب وعوامل الخطر
تحدث كسور الفقرات العنقية عادة نتيجة لقوى خارجية شديدة تؤثر على الرقبة، مما يؤدي إلى كسر في العظام أو خلع في المفاصل. تتضمن الأسباب الشائعة وعوامل الخطر ما يلي:
حوادث السيارات
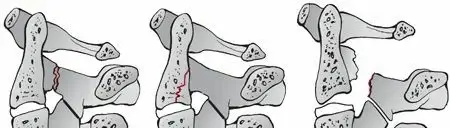
تُعد حوادث السيارات السبب الأكثر شيوعًا لكسور العمود الفقري العنقي. يمكن أن تؤدي قوى التسارع والتباطؤ المفاجئة، أو الاصطدام المباشر، إلى إصابات فرط التمدد (Hyperextension) أو فرط الانثناء (Hyperflexion) أو الانضغاط المحوري (Axial Loading)، مما يسبب كسورًا أو خلعًا.
السقوط من ارتفاعات
يمكن أن يؤدي السقوط من ارتفاعات عالية، مثل السقوط من السلالم أو من سقالات البناء، إلى إصابات خطيرة في الرقبة، خاصة إذا كان الرأس يتلقى الصدمة الأولية.
الإصابات الرياضية
بعض الرياضات التي تتضمن احتكاكًا عاليًا أو خطر السقوط، مثل كرة القدم الأمريكية، والرجبي، والجمباز، والغطس في المياه الضحلة، يمكن أن تسبب كسورًا في الرقبة. يُعد الغطس في المياه الضحلة من الأسباب الشائعة لخلع المفاصل الوجيهية.
حوادث الغطس
الغطس في المياه الضحلة حيث يضرب الرأس قاع المسبح أو البحيرة يمكن أن يسبب انضغاطًا محوريًا وانثناءً شديدًا، مما يؤدي إلى كسور وخلوع خطيرة في الفقرات العنقية.
العنف المباشر
الإصابات الناتجة عن الاعتداءات الجسدية، مثل الضربات المباشرة على الرقبة أو الرأس، يمكن أن تسبب كسورًا.
حالات طبية كامنة
بعض الحالات الطبية قد تزيد من خطر الإصابة بكسور الفقرات العنقية حتى مع التعرض لصدمات أقل شدة، ومنها:
*
هشاشة العظام:
تجعل العظام أضعف وأكثر عرضة للكسر.
*
الأورام:
يمكن أن تضعف بنية العظام في العمود الفقري.
*
التهاب المفاصل الروماتويدي:
يمكن أن يؤثر على استقرار العمود الفقري العنقي العلوي.
يُشير الأستاذ الدكتور محمد هطيف إلى أن فهم آلية الإصابة أمر بالغ الأهمية لتحديد نوع الكسر وتخطيط العلاج الأمثل. في صنعاء، يتم تقييم كل حالة بعناية فائقة لتحديد الأسباب الكامنة وتطبيق نهج علاجي مخصص.
الأعراض
تتراوح أعراض كسور الفقرات العنقية من ألم خفيف إلى شلل كامل، وتعتمد شدتها على موقع الكسر ومدى تضرره بالنخاع الشوكي أو الأعصاب. من المهم جدًا التعرف على هذه الأعراض لطلب المساعدة الطبية الفورية.
الأعراض الشائعة والفورية
- ألم شديد في الرقبة: غالبًا ما يكون حادًا ويزداد سوءًا مع الحركة.
- تصلب الرقبة: صعوبة في تحريك الرأس أو الرقبة.
- تشنج العضلات: تشنجات مؤلمة في عضلات الرقبة والكتفين.
- تورم أو كدمات: في منطقة الرقبة.
- تشوه مرئي: في بعض الحالات الشديدة، قد يكون هناك تشوه واضح في الرقبة أو الرأس.
- صعوبة في التنفس: خاصة في الكسور التي تسبب ضغطًا على الحبل الشوكي في المستويات العلوية (مثل كسور الناتئ السني الخلفية)، مما قد يؤثر على المراكز التنفسية.
- صعوبة في البلع أو التحدث.
الأعراض العصبية
تُعد الأعراض العصبية مؤشرًا على إصابة النخاع الشوكي أو جذور الأعصاب، وهي تتطلب اهتمامًا فوريًا:
*
خدر أو وخز:
في الذراعين، اليدين، الساقين، أو القدمين.
*
ضعف أو شلل:
في الذراعين، اليدين، الساقين، أو القدمين. قد يكون جزئيًا (ضعف) أو كاملاً (شلل).
*
فقدان الإحساس:
في مناطق معينة من الجسم.
*
فقدان السيطرة على المثانة أو الأمعاء:
(سلس البول أو البراز)، وهو علامة على إصابة خطيرة في الحبل الشوكي.
*
صدمة نخاعية:
قد تحدث فورًا بعد الإصابة، وتؤدي إلى فقدان مؤقت للوظيفة العصبية تحت مستوى الإصابة.
الأعراض المتأخرة
في بعض الحالات، قد لا تظهر الأعراض العصبية فورًا، أو قد تكون الإصابة غير مشخصة في البداية:
*
ألم مزمن في الرقبة:
يستمر لفترة طويلة بعد الإصابة.
*
اعتلال النخاع:
تدهور تدريجي في الوظيفة العصبية بسبب الضغط المستمر على الحبل الشوكي.
*
صعوبة في المشي أو التوازن.
يُشدد الأستاذ الدكتور محمد هطيف على أن أي شك في وجود كسر في الرقبة يتطلب تثبيت الرقبة فورًا (باستخدام طوق عنقي) ونقل المريض إلى أقرب مركز طبي متخصص لتقييم شامل. في صنعاء، يتم التعامل مع هذه الحالات كطوارئ طبية قصوى لضمان الحفاظ على الوظيفة العصبية للمريض.
التشخيص
يعتمد التشخيص الدقيق لكسور الفقرات العنقية على تقييم شامل يشمل التاريخ الطبي، والفحص البدني، ومجموعة متنوعة من فحوصات التصوير. يهدف التشخيص إلى تحديد موقع الكسر، نوعه، مدى استقراره، ووجود أي إصابة في النخاع الشوكي أو الأعصاب.
الفحص البدني والتاريخ الطبي
- تقييم الأولي: في حالات الصدمة، يتم تقييم المريض وفقًا لبروتوكولات دعم الحياة المتقدمة للصدمات (ATLS)، مع تثبيت العمود الفقري العنقي كأولوية.
- التاريخ الطبي: سؤال المريض (إذا كان واعيًا) أو المرافقين عن آلية الإصابة، الأعراض، والتاريخ الصحي.
- الفحص العصبي: تقييم شامل للوظائف الحركية والحسية، وردود الأفعال، لتحديد وجود أي عجز عصبي. يجب توثيق أي تغييرات عصبية بدقة.
فحوصات التصوير
تُعد فحوصات التصوير حجر الزاوية في تشخيص كسور الفقرات العنقية:
الأشعة السينية (Plain Films)
- الأشعة السينية الجانبية، الأمامية الخلفية، وفتح الفم (Open Mouth View): تُستخدم لتقييم الفقرات العنقية. يجب أن تُظهر الأشعة السينية الجانبية الوصلات القحفية العنقية والصدرية العنقية بالكامل.
- القيود: قد لا تكشف عن الكسور غير المزاحة أو الكسور الدقيقة، خاصة في الفقرات العنقية العلوية.
التصوير المقطعي المحوسب (CT Scan)
- التصوير المقطعي المحوسب مع مقاطع رفيعة وإعادة تشكيل في المستويين السهمي والإكليلي: هو الفحص المفضل للكشف عن كسور الفقرات العنقية وتوصيفها بدقة. يُعد أكثر حساسية بكثير من الأشعة السينية في تشخيص الكسور الدقيقة وتحديد مدى الإصابة العظمية.
- الاستخدام الشائع: تُجرى الآن فحوصات التصوير المقطعي المحوسب للعمود الفقري العنقي بشكل روتيني لجميع مرضى الصدمات في العديد من مراكز الصدمات.
التصوير بالرنين المغناطيسي (MRI)
- دواعي الاستعمال: يُشار إليه في المرضى الذين يعانون من عجز عصبي، أو لتقييم حالة الأربطة، الأقراص الفقرية، والنخاع الشوكي.
-
التوقيت:
توقيت التصوير بالرنين المغناطيسي بالنسبة لتقليل الكسر (خاصة في حالات خلع المفاصل الوجيهية) محل جدل.
- المرضى الواعين والمتعاونين: يفضل بعض الأطباء إجراء تقليل الكسر بالجر الفوري قبل التصوير بالرنين المغناطيسي، مع المراقبة العصبية المستمرة.
- إصابة الحبل الشوكي الكاملة: هناك إجماع شبه مطلق على ضرورة إجراء تقليل الكسر الفوري قبل التصوير بالرنين المغناطيسي، نظرًا للفائدة المحتملة من تخفيف الضغط الفوري.
- المرضى غير الواعين: يجب إجراء التصوير بالرنين المغناطيسي قبل تقليل الكسر لعدم قدرتهم على التعاون في الفحص العصبي المتسلسل.
- الأهمية قبل الجراحة: يجب إجراء التصوير بالرنين المغناطيسي لجميع المرضى قبل العلاج الجراحي لتقييم الحاجة إلى استئصال القرص الأمامي.
يُشير الأستاذ الدكتور محمد هطيف إلى أن في صنعاء، يتم استخدام أحدث تقنيات التصوير لتوفير صورة واضحة وشاملة للإصابة، مما يسمح بوضع خطة علاجية مخصصة لكل مريض لضمان أفضل فرصة للتعافي.
العلاج
يهدف علاج كسور الفقرات العنقية إلى تقليل الكسر (إعادة العظام إلى وضعها الطبيعي) وتثبيت العمود الفقري لمنع المزيد من الضرر للنخاع الشوكي والأعصاب، وتمكين الشفاء. يعتمد نهج العلاج على نوع الكسر، موقعه، مدى استقراره، ووجود إصابة عصبية.
مبادئ عامة للتقليل غير الجراحي (الجر)
يُستخدم الجر الطولي للمساعدة في تقليل كسور العمود الفقري العنقي عن طريق "شد الأربطة" (ligamentotaxis) وتطبيق لحظات دورانية على العمود الفقري. يمكن إجراء الجر بشكل عاجل في غرفة الطوارئ.
- فهم الميكانيكا الحيوية: يتطلب التقليل الناجح فهمًا للميكانيكا الحيوية للإصابة والتقليل.
- موانع الاستعمال: يُمنع الجر في إصابات فرط التمدد مع التباعد وكسور هانغمان من النوع IIA.
- وضع المريض: يمكن وضع منشفة ملفوفة بين لوحي الكتف لرفع الرأس عن السرير والسماح بتحكم أفضل في لحظة الانثناء أو التمدد.
- الوزن الأولي: يجب وضع وزن منخفض (حوالي 4.5 كجم) في البداية لضمان عدم وجود عدم استقرار قحفي عنقي أو تباعد غير متوقع.
- زيادة الوزن والمراقبة: يُضاف الوزن عادة بزيادات قدرها 4.5 كجم، مع الحصول على صور شعاعية جانبية كل 10 إلى 15 دقيقة بعد إضافة الوزن للسماح للأنسجة المرنة بالزحف وللعضلات بالإرهاق. يجب أيضًا إجراء فحوصات عصبية متسلسلة وتوثيقها مع كل إضافة للوزن.
- الفشل: إذا لم ينجح التقليل غير الجراحي، يُشار عادة إلى التقليل الجراحي في غرفة العمليات.
أجهزة الجر والتثبيت
ملقط غاردنر-ويلز (Gardner-Wells Tongs)
- المواد: متوفرة من الفولاذ المقاوم للصدأ والتيتانيوم. الفولاذ المقاوم للصدأ يسمح باستخدام وزن أكبر بأمان، بينما التيتانيوم متوافق مع الرنين المغناطيسي ولكنه محدود في مقدار الوزن الذي يمكن أن يدعمه (لا يزيد عن 22.5 كجم).
- الفحص قبل الوضع: يجب الحصول على صور للجمجمة (أشعة سينية أو تصوير مقطعي) قبل وضع المسامير للتأكد من عدم وجود كسور في الجمجمة.
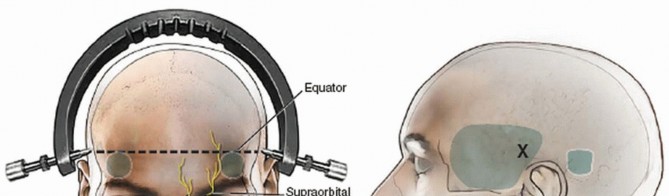
- وضع المسامير: يتم وضع المسامير حوالي 1 سم فوق صيوان الأذن، بما يتماشى مع قناة الأذن الخارجية وأسفل خط استواء الجمجمة. يؤدي الوضع الأمامي إلى لحظة تمدد، بينما يؤدي الوضع الخلفي إلى لحظة انثناء (مرغوب فيه أحيانًا لخلع المفاصل الوجيهية).
- التحضير: تُحضر مواقع المسامير بمحلول بيتادين. لا يلزم حلق الشعر لأن هذه المسامير مؤقتة. يُحقن الليدوكائين تحت الجلد وتحت السمحاق في مواقع المسامير المخطط لها.
- الشد: تُشد المسامير حتى يبرز المؤشر 1 مم على الأقل، وهو ما يتوافق مع ضغط 13.6 كجم عند موقع المسمار. يمكن أن تتفكك المسامير غير المشدودة جيدًا وتسبب تمزقات في فروة الرأس. يجب عدم شد المسامير بإفراط لتجنب اختراق الطبقة الداخلية للجمجمة.
- الاستخدام: ملقط غاردنر-ويلز هي أجهزة مؤقتة للتقليل. يمكن تحويلها إلى سترة هالية إذا كان سيتم استخدام السترة الهالية للإدارة النهائية.
تطبيق السترة الهالية (Halo Vest Application)
- التوافق مع الرنين المغناطيسي: معظم أنظمة السترة الهالية الآن متوافقة مع الرنين المغناطيسي.
- الأهمية: التطبيق الصحيح للحلقة ضروري لمنع إصابة الأعصاب، مشاكل الجلد، وتوفير طريقة للتثبيت بمتانة طويلة الأمد.
- الفريق: يتطلب شخصين على الأقل على دراية بتطبيق السترة الهالية.
-
الخطوات:
- قياس السترة والحلقة: باستخدام تعليمات الشركة المصنعة. يجب أن تمتد السترة إلى مستوى الناتئ الرهابي وأن تكون محكمة ولكن تسمح بالوصول إلى الجلد. يجب أن تتناسب الحلقة أقرب ما يمكن من الجمجمة دون ملامسة الجلد في أي نقطة.
- وضع السترة: يمكن تدوير المريض لوضع الجزء الخلفي من السترة.
- تثبيت الحلقة: يمسك شخص الحلقة في مكانها، مع التأكد من عدم ملامستها للأذنين أو الرأس، وأنها متماثلة ومحاذية بشكل مناسب، وأسفل خط استواء الجمجمة.
- تخطيط وضع المسامير: (انظر الشكل 1 في المصدر الإنجليزي). توضع المسماران الأماميان عادة 1 سم كرانيًا للثلث الجانبي من حافة الحجاج لتجنب الأعصاب فوق الحجاجية وفوق البكرية. يمكن وضع المسامير في الحاجب في المرضى المهتمين بالجمالية. توضع المسامير الخلفية عادة 1 سم فوق حلزون الأذن، خلف قناة الأذن الخارجية، وأسفل خط استواء الجمجمة.
- التحضير: إذا كانت الحلقة ستبقى في مكانها لفترة طويلة، يجب حلق مواقع المسامير الخلفية قبل بدء الإجراء. تُحضر مواقع المسامير بالبيتادين، ويُحقن الليدوكائين تحت الجلد وتحت السمحاق.
- شد المسامير: بينما يمسك شخص الحلقة في مكانها، يقوم الآخر بلف المسامير حتى تلامس الجلد. تُشد المسامير المتقابلة في نفس الوقت، بالتناوب بين الزوجين. تُشد المسامير إلى 8 بوصة-باوند باستخدام أداة تطبيق تحد من عزم الدوران أو مفتاح عزم الدوران.
- التثبيت: يمكن بعد ذلك ربط الحلقة بالجر باستخدام الكابل المعدني المناسب أو بالأعمدة الرأسية للسترة الهالية. يُوضع الرأس بشكل مناسب، وتُحصل على صور شعاعية لتحديد ما إذا كانت المحاذاة مناسبة.
- إعادة الشد والعناية: يجب إعادة شد المسامير إلى 8 بوصة-باوند في غضون 24 إلى 48 ساعة. يمكن إعادة شد المسامير الفضفاضة مرة واحدة، ثم يجب استبدالها عبر فتحة أخرى إذا فُقدت مرة أخرى. تُعد العناية الدقيقة بموقع المسمار ضرورية، على الرغم من أن عدوى موقع المسمار لا تزال ممكنة. إذا
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات الكسور المعقدة وإنقاذ الأطراف.
مواضيع أخرى قد تهمك