كسر العظم الزورقي: دليلك الشامل للتشخيص والعلاج والتعافي تحت إشراف الأستاذ الدكتور محمد هطيف في صنعاء
الخلاصة الطبية
كسر العظم الزورقي هو كسر شائع في عظم الرسغ يتطلب تشخيصًا دقيقًا وعلاجًا فوريًا لتجنب المضاعفات الخطيرة. يشمل العلاج التثبيت الجراحي أو التحفظي، مع برامج إعادة تأهيل متخصصة لضمان التعافي الكامل واستعادة وظيفة اليد.
الخلاصة الطبية السريعة: كسر العظم الزورقي هو كسر شائع في عظم الرسغ يتطلب تشخيصًا دقيقًا وعلاجًا فوريًا لتجنب المضاعفات الخطيرة. يشمل العلاج التثبيت الجراحي أو التحفظي، مع برامج إعادة تأهيل متخصصة لضمان التعافي الكامل واستعادة وظيفة اليد.
مقدمة عن كسر العظم الزورقي
يُعد كسر العظم الزورقي (Scaphoid Fracture) أحد أكثر كسور عظام الرسغ شيوعاً، حيث يمثل ما يقرب من 70-80% من جميع إصابات الرسغ و10-15% من جميع كسور اليد. هذا النوع من الكسور يصيب بشكل خاص الشباب والذكور النشطين، وغالباً ما يحدث نتيجة السقوط على يد ممدودة مع تمدد مفرط للرسغ وانحراف باتجاه الكعبرة.
ما يميز العظم الزورقي هو تشريحه الفريد وإمداده الدموي الحرج، مما يجعله عرضة بشكل خاص لمضاعفات خطيرة مثل تأخر الالتئام، عدم الالتئام (Nonunion)، والنخر اللاوعائي (Avascular Necrosis - AVN). هذه المضاعفات قد تؤدي إلى خلل وظيفي مزمن في الرسغ، ألم مستمر، وتطور التهاب المفاصل التنكسي على المدى الطويل. لذلك، فإن التشخيص الدقيق والإدارة السريعة والمناسبة أمران حاسمان لمنع هذه العواقب الوخيمة.
تُظهر الدراسات الوبائية أن ذروة حدوث هذه الكسور تكون في الفئة العمرية من 20 إلى 30 عاماً. وعلى الرغم من أن الأعراض قد تكون خفية في البداية، إلا أن عواقب كسور العظم الزورقي التي لا يتم تشخيصها أو علاجها بشكل كافٍ يمكن أن تكون وخيمة وتؤدي إلى إعاقة كبيرة.
في هذا الدليل الشامل، سنستعرض كل ما يتعلق بكسر العظم الزورقي، بدءاً من تشريحه وأهميته، مروراً بأسباب الإصابة وأعراضها، وصولاً إلى أساليب التشخيص المتقدمة وخيارات العلاج المتوفرة، بالإضافة إلى برامج إعادة التأهيل التي تضمن لك عودة آمنة وكاملة لحياتك الطبيعية. يُقدم الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري في صنعاء، خبرته الواسعة في إدارة هذه الحالات المعقدة، مؤكداً على أهمية الرعاية المتخصصة لتحقيق أفضل النتائج للمرضى.
التشريح وأهمية العظم الزورقي
لفهم كسر العظم الزورقي، من الضروري التعرف على هذا العظم الفريد ودوره الحيوي في الرسغ.
العظم الزورقي: شكله وموقعه
العظم الزورقي هو أحد العظام الثمانية الصغيرة التي تشكل الرسغ، ويقع في الصف القريب من عظام الرسغ، أي الأقرب إلى الذراع. يتميز بشكله الذي يشبه القارب الصغير، ومن هنا جاء اسمه "الزورقي". يعمل هذا العظم كحلقة وصل حاسمة بين صفي الرسغ القريب والبعيد، مما يجعله محورياً في حركة واستقرار الرسغ.
يتصل العظم الزورقي بخمسة عظام أخرى:
*
عظم الكعبرة:
من الناحية القريبة (الذراع).
*
العظم الهلالي:
من الناحية الإنسية (باتجاه الإصبع الصغير).
*
العظم المربعي والعظم شبه المنحرف:
من الناحية البعيدة (باتجاه الإبهام).
*
العظم الكبير:
يتصل به من الناحيتين القريبة والبعيدة.
الأجزاء الرئيسية للعظم الزورقي
يمكن تقسيم العظم الزورقي إلى ثلاثة أجزاء رئيسية، ولكل منها أهميته في سياق الكسور:
*
القطب القريب (Proximal Pole):
الجزء الأقرب إلى الذراع، ويتصل بعظم الكعبرة والعظم الهلالي.
*
الخصر (Waist):
الجزء الأضيق والأكثر عرضة للكسر، حيث تحدث فيه غالبية كسور العظم الزورقي (70-80%).
*
القطب البعيد (Distal Pole):
الجزء الأبعد عن الذراع، ويتصل بالعظم المربعي والعظم شبه المنحرف. يحتوي على الحديبة الزورقية التي تعتبر نقطة ارتباط للأربطة والعضلات.
الإمداد الدموي الحرج للعظم الزورقي
تكمن أهمية خاصة في الإمداد الدموي للعظم الزورقي، وهو السبب الرئيسي لارتفاع معدلات عدم الالتئام والنخر اللاوعائي.
*
الشريان الكعبري:
يغذي معظم (70-80%) العظم الزورقي عبر فروع تدخل من الحافة الظهرية. هذه الأوعية الدموية توفر إمداداً دموياً رجعياً للقطب القريب.
*
الفرع السطحي الراحي (من الشريان الكعبري):
يغذي الحديبة البعيدة وجزءاً صغيراً من القطب البعيد (20-30%) عبر فروع مباشرة.
عند حدوث كسر في خصر العظم الزورقي، غالباً ما يتأثر الإمداد الدموي الرجعي للقطب القريب، خاصة إذا كان الكسر مزاحاً. هذا الاعتماد الكلي للقطب القريب على هذا التدفق الدموي الرجعي يفسر قابليته العالية للنخر اللاوعائي، وهو ما يؤكد على ضرورة التدخل السريع والدقيق.
الدور الميكانيكي الحيوي للعظم الزورقي
يلعب العظم الزورقي دوراً حاسماً في حركية الرسغ، حيث يعمل كـ"قطعة داخلية" تربط بين صفي الرسغ القريب والبعيد. يساعد في ربط حركة الكعبرة مع صف الرسغ البعيد (العظم الكبير، المربعي، شبه المنحرف).
- السلسلة الحركية: أثناء حركة الرسغ، ينثني العظم الزورقي مع الانحراف الكعبري ويمتد مع الانحراف الزندي، محافظاً على علاقة دقيقة مع العظم الهلالي والعظم الكبير.
- نقل القوى: يعتبر العظم الزورقي هيكلاً رئيسياً يتحمل الأحمال، حيث ينقل القوى المحورية من عظم الكعبرة إلى صف الرسغ البعيد، ومن ثم إلى عظام المشط.
-
الاستقرار:
يعد الطول والمحاذاة الصحيحة للعظم الزورقي ضروريين للحفاظ على استقرار الرسغ. أي اضطراب في سلامة العظم الزورقي أو تقصير كبير/تشوه حدبي يمكن أن يؤدي إلى:
- عدم استقرار الجزء المقحم الظهري (DISI): غالباً ما يُرى مع عدم التئام أو سوء التئام العظم الزورقي، ويتميز بإمالة ظهرية للعظم الهلالي بسبب فقدان تأثير الانثناء الراحي للعظم الزورقي.
- رسغ SNAC (Scaphoid Nonunion Advanced Collapse): نمط تدريجي من التهاب المفاصل التنكسي ينتج عن عدم التئام مزمن للعظم الزورقي. يبدأ عادة عند المفصل بين الكعبرة والزورقي، ثم يتقدم إلى المفصل بين العظم الكبير والهلالي، ويجنب المفصل بين الكعبرة والهلالي حتى المراحل المتأخرة. تتضمن الآلية تغييرات في ميكانيكا الرسغ، وزيادة التحميل الموضعي، وتدهور الغضروف في نهاية المطاف.
إن فهم هذه المبادئ التشريحية والميكانيكية الحيوية أمر بالغ الأهمية لكل من التشخيص والتخطيط الجراحي الفعال، بهدف استعادة ليس فقط سلامة العظم ولكن أيضاً حركية الرسغ المعقدة.
الأسباب وعوامل الخطر
تحدث كسور العظم الزورقي عادة نتيجة لآلية إصابة محددة، وهناك عوامل معينة تزيد من خطر الإصابة بها.
آلية الإصابة الرئيسية: السقوط على يد ممدودة
السبب الأكثر شيوعاً لكسر العظم الزورقي هو السقوط على يد ممدودة (FOOSH - Fall Onto an Outstretched Hand). تحدث الإصابة عندما:
*
الرسغ في وضعية التمدد المفرط (Hyperextension):
أي أن اليد تنثني للخلف بشكل مفرط.
*
الرسغ في وضعية الانحراف الكعبري (Radial Deviation):
أي أن اليد تنحرف باتجاه الإبهام.
في هذه الوضعية، يتم ضغط العظم الزورقي بقوة بين عظم الكعبرة والعظم الكبير، مما يؤدي إلى كسره. تكون نقطة الضعف عادة في خصر العظم الزورقي، ولكن يمكن أن تتأثر الأقطاب أيضاً.
من هم الأكثر عرضة للإصابة
- الشباب النشطون: كما ذكرنا سابقاً، يكثر هذا النوع من الكسور بين الأفراد الذين تتراوح أعمارهم بين 20 و 30 عاماً.
- الذكور: تشير الإحصائيات إلى أن الذكور أكثر عرضة للإصابة بكسور العظم الزورقي من الإناث.
- الرياضيون: خاصة أولئك الذين يمارسون رياضات تتضمن خطر السقوط على اليد، مثل التزلج، ركوب الدراجات، كرة القدم، كرة السلة، والجمباز.
- المهن التي تتطلب جهداً يدوياً: الأفراد الذين يعملون في مهن تتضمن مخاطر السقوط أو استخدام اليد بقوة.
أنواع كسور العظم الزورقي حسب الموقع
تصنف كسور العظم الزورقي عادة بناءً على موقعها التشريحي، ولكل نوع دلالات مختلفة من حيث الشفاء والمخاطر:
- كسور الخصر (Waist fractures): تشكل 70-80% من جميع كسور الزورقي. هي الأكثر شيوعاً وغالباً ما تكون غير مستقرة، ولها خطر متوسط إلى مرتفع لعدم الالتئام بسبب ضعف الإمداد الدموي للقطب القريب.
- كسور القطب القريب (Proximal pole fractures): تشكل 15-20%. تحمل أعلى خطر للإصابة بالنخر اللاوعائي (AVN) بسبب اعتمادها الكلي على الإمداد الدموي الرجعي.
- كسور القطب البعيد (Distal pole fractures): تشكل 5-10%. عموماً يكون لها تشخيص أفضل ومعدلات التئام أعلى نظراً لإمدادها الدموي الجيد.
- كسور الحديبة (Tubercle fractures): نادرة. عادة ما تكون مستقرة وتلتئم بشكل جيد.
إن فهم هذه العوامل والأنواع يساعد في تحديد خطة العلاج الأنسب، وهو ما يحرص الأستاذ الدكتور محمد هطيف على شرحه بالتفصيل لمرضاه لضمان اتخاذ قرارات مستنيرة.
الأعراض والعلامات
غالباً ما تكون أعراض كسر العظم الزورقي خفية أو غير واضحة في البداية، مما قد يؤدي إلى تأخر التشخيص والعلاج. لذلك، من المهم جداً الانتباه لأي ألم في الرسغ بعد إصابة، حتى لو بدا بسيطاً.
الأعراض الشائعة
- الألم في الرسغ: غالباً ما يكون الألم في الجانب الكعبري (الجانب الذي يلي الإبهام) من الرسغ. قد لا يكون الألم شديداً في البداية، وقد يزداد سوءاً مع مرور الوقت أو مع حركة الرسغ والإبهام.
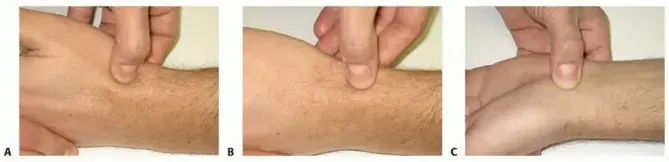
- الألم عند لمس "صندوق السعوط التشريحي": هذا هو المؤشر السريري الأكثر أهمية. "صندوق السعوط التشريحي" هو تجويف صغير على الجانب الظهري من الرسغ، بين أوتار الإبهام، ويصبح واضحاً عند تمديد الإبهام. الألم عند الضغط على هذه المنطقة يشير بقوة إلى كسر العظم الزورقي.
- التورم والكدمات: قد يلاحظ بعض التورم أو الكدمات في منطقة الرسغ المصابة، ولكنها قد لا تكون واضحة دائماً.
- الألم مع الحركة: يزداد الألم عند محاولة تحريك الرسغ في اتجاهات معينة، خاصة عند الانحراف الكعبري أو عند الإمساك بالأشياء أو الضغط عليها.
- ضعف قوة القبضة: قد يشعر المريض بضعف في قوة الإمساك أو صعوبة في أداء المهام اليومية التي تتطلب استخدام اليد.
- الألم مع التحميل المحوري للإبهام: الضغط على الإبهام باتجاه الرسغ يمكن أن يثير الألم.
- الألم مع مقاومة الكب (Pronation): محاولة تدوير الساعد بحيث تتجه راحة اليد للأسفل مع مقاومة قد تسبب الألم.
لماذا قد يتم تجاهل الأعراض؟
- الألم الخفيف: قد يكون الألم خفيفاً في البداية، مما يجعل المريض يعتقد أنها مجرد التواء أو كدمة بسيطة.
- عدم وجود تشوه واضح: على عكس بعض الكسور الأخرى، نادراً ما يسبب كسر العظم الزورقي تشوهاً واضحاً في الرسغ.
- القدرة على تحريك اليد: قد يتمكن المريض من تحريك يده ورسغه، وإن كان بألم، مما يعطي إحساساً خاطئاً بأن الإصابة ليست خطيرة.
نظراً لهذه الأسباب، يؤكد الأستاذ الدكتور محمد هطيف على أهمية مراجعة الطبيب المختص فوراً بعد أي إصابة في الرسغ، خاصة إذا كان هناك ألم في منطقة صندوق السعوط التشريحي، حتى لو كانت الأعراض تبدو خفيفة. التشخيص المبكر هو مفتاح الوقاية من المضاعفات الخطيرة.
التشخيص الدقيق لكسور العظم الزورقي
يُعد التشخيص الدقيق وفي الوقت المناسب لكسور العظم الزورقي أمراً بالغ الأهمية لمنع المضاعفات طويلة الأمد. نظراً لأن الأعراض قد تكون خفية والكسور قد لا تظهر في الفحوصات الأولية، يتطلب الأمر مستوى عالياً من الشك والفحص الشامل.
الفحص السريري
يبدأ التشخيص بفحص سريري دقيق يقوم به الأستاذ الدكتور محمد هطيف، والذي يتضمن:
*
أخذ التاريخ المرضي:
السؤال عن آلية الإصابة (خاصة السقوط على يد ممدودة)، ووقت حدوث الإصابة، وأي إصابات سابقة في الرسغ، واليد المهيمنة.
*
فحص الرسغ واليد:
البحث عن التورم أو الكدمات.
*
الجس:
البحث عن الألم في مناطق محددة:
*
صندوق السعوط التشريحي (Anatomical Snuffbox):
يعد الألم في هذه المنطقة مؤشراً قوياً على كسر العظم الزورقي.
*
الحديبة الزورقية (Scaphoid Tubercle):
الألم عند جس هذه النقطة.
*
الألم مع التحميل المحوري للإبهام:
الضغط على الإبهام باتجاه الرسغ.
*
الألم مع مقاومة الكب:
محاولة تدوير الساعد مع مقاومة.
*
تقييم الحالة العصبية الوعائية:
التأكد من سلامة الأعصاب والأوعية الدموية في اليد والرسغ.
الفحوصات التصويرية
تعتبر الفحوصات التصويرية حجر الزاوية في تشخيص كسر العظم الزورقي، وتتطور من الفحوصات الأولية إلى المتقدمة عند الحاجة.
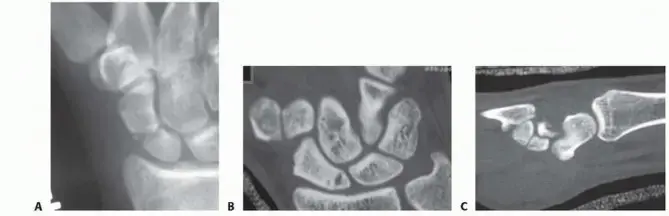
1. الأشعة السينية (X-rays)
- الخطوة الأولى: يتم إجراء أشعة سينية قياسية للرسغ، والتي تشمل عادةً صوراً أمامية خلفية (PA)، وجانبية (Lateral)، ومائلة (Oblique).
- المنظر الزورقي (Scaphoid View): بالإضافة إلى ذلك، يتم أخذ صورة خاصة للعظم الزورقي (PA مع انحراف زندي للرسغ وتمديد طفيف)، والتي تساعد في إظهار الكسر بشكل أفضل.
- الكسور الخفية (Occult Fractures): من المهم معرفة أن الأشعة السينية الأولية قد تكون سلبية في ما يصل إلى 15-20% من حالات كسور العظم الزورقي الحادة، خاصة في الأيام القليلة الأولى بعد الإصابة. هذه الكسور تُعرف بالكسور الخفية.
ماذا نفعل في حالة الاشتباه بكسر مع أشعة سلبية؟
يؤكد الأستاذ الدكتور محمد هطيف على أنه في حالة وجود اشتباه سريري قوي بكسر العظم الزورقي بالرغم من سلبية الأشعة السينية الأولية، يجب عدم استبعاد الكسر. هناك عدة خيارات:
*
التثبيت وإعادة الأشعة:
تثبيت الرسغ في جبيرة خاصة بالإبهام لمدة 7-10 أيام ثم إعادة الأشعة السينية. قد يصبح الكسر مرئياً بعد هذا الوقت بسبب امتصاص العظم في منطقة الكسر.
*
التصوير المتقدم:
الانتقال مباشرة إلى التصوير المقطعي المحوسب (CT) أو الرنين المغناطيسي (MRI).
2. التصوير المقطعي المحوسب (CT Scan)
- المعيار الذهبي: يعتبر التصوير المقطعي المحوسب (CT) هو المعيار الذهبي لتقييم كسور العظم الزورقي، خاصة لتقييم الإزاحة، والتفتت، واتجاه الشظايا.
- فهم ثلاثي الأبعاد: يوفر صوراً ثلاثية الأبعاد (محورية، إكليلية، سهمية) تساعد في فهم شامل للكسر، وهو أمر بالغ الأهمية لتخطيط الجراحة.
- تخطيط مسار المسمار: يساعد CT في تحديد أفضل مسار لإدخال المسمار الجراحي.
3. التصوير بالرنين المغناطيسي (MRI)
- تشخيص الكسور الخفية: مفيد جداً لتشخيص كسور العظم الزورقي الخفية التي لا تظهر في الأشعة السينية أو CT.
- تقييم الأنسجة الرخوة: يمكنه أيضاً الكشف عن كدمات العظام، وإصابات الأربطة (مثل الرباط بين الزورقي والهلالي)، وتقييم الإمداد الدموي (على الرغم من أنه أقل موثوقية للكشف المبكر عن النخر اللاوعائي مقارنة بالتقدم السريري).
4. مسح العظام (Bone Scan)
- نادر الاستخدام: نادراً ما يستخدم للكسور الحادة، ولكنه يمكن أن يؤكد الكسور الخفية من خلال إظهار زيادة في امتصاص المادة المشعة.
بفضل خبرة الأستاذ الدكتور محمد هطيف وفريقه في صنعاء، يتم تطبيق أحدث بروتوكولات التشخيص لضمان عدم تفويت أي كسر في العظم الزورقي، وبالتالي البدء في خطة علاجية فعالة ومبكرة.
خيارات العلاج المتقدمة لكسر العظم الزورقي
يعتمد قرار إدارة كسر العظم الزورقي جراحياً أم تحفظياً على عوامل متعددة، بما في ذلك خصائص الكسر، وعوامل المريض، واحتمال حدوث مضاعفات. الهدف الأساسي من العلاج هو تحقيق الالتئام في الوقت المناسب واستعادة المحاذاة التشريحية لمنع العواقب طويلة الأمد مثل عدم الالتئام، والنخر اللاوعائي، والتهاب المفاصل بعد الصدمة.
يُقدم الأستاذ الدكتور محمد هطيف في صنعاء مجموعة واسعة من خيارات العلاج، بدءاً من الإدارة التحفظية وصولاً إلى التقنيات الجراحية المتقدمة، مع التركيز على الخطة العلاجية الأكثر ملاءمة لكل مريض.
1. العلاج التحفظي (غير الجراحي)
يُخصص العلاج التحفظي عادة للكسور المستقرة غير المزاحة التي لديها احتمالية عالية للالتئام.
-
دواعي الاستخدام:
- كسور الحديبة البعيدة: تلتئم عادة بشكل موثوق مع تثبيت قصير الأمد.
- كسور القطب البعيد غير المزاحة: لديها معدلات التئام عالية.
- كسور خصر العظم الزورقي غير المزاحة والمستقرة: بدون دليل على عدم الاستقرار في صور الإجهاد أو التصوير الديناميكي، ومع التزام المريض بالتعليمات.
- الآلية: يتم تثبيت الرسغ في جبيرة أو جبس خاص بالإبهام (Long arm or Short arm thumb spica cast).
- المدة: تتراوح مدة التثبيت عادة من 8 إلى 12 أسبوعاً، وقد تكون أطول.
- اعتبارات: يجب على المريض الالتزام الصارم بالتثبيت وتجنب أي تحميل على الرسغ.
2. العلاج الجراحي
يُشار إلى التدخل الجراحي عموماً للكسور التي تحمل خطراً عالياً لعدم الالتئام، أو الإزاحة الكبيرة، أو تلك التي يرغب المريض فيها بالعودة المبكرة للوظيفة.
دواعي الاستخدام الرئيسية للجراحة:
- الكسور المزاحة: إزاحة تزيد عن 1 ملم في أي منظر شعاعي، أو ترجمة (Translation) للكسر.
- الكسور الزاوية (Angulated Fractures): تشوه حدبي (Humpback deformity) يزيد عن 10-15 درجة. يشير هذا غالباً إلى نمط كسر غير مستقر يمكن أن يؤدي إلى سوء التئام وتغيرات في حركية الرسغ.
-
أنماط الكسور غير المستقرة:
- كسور القطب القريب: بسبب ضعف الإمداد الدموي وارتفاع خطر النخر اللاوعائي وعدم الالتئام.
- الكسور المائلة العمودية: تعتبر غير مستقرة ميكانيكياً بسبب قوى القص عبر خط الكسر.
- الكسور المفتتة: غالباً ما تتطلب تثبيتاً داخلياً وربما تطعيماً عظمياً.
- زاوية بين الزورقي والهلالي > 60 درجة أو زاوية بين الكعبرة والهلالي > 15 درجة: مؤشر على عدم استقرار الرسغ.
- عدم الالتئام أو الاشتباه بعدم الالتئام: عدم التئام مثبت أو تأخر الالتئام بعد فترات العلاج التحفظي المقبولة.
- الكسور المصحوبة بخلع: خلع حول الهلالي يشمل كسر العظم الزورقي.
- التشخيص المتأخر: الكسور التي تُشخص بعد أكثر من 3 أسابيع من الإصابة، خاصة إذا كانت مزاحة أو غير مستقرة.
- المرضى ذوو المتطلبات العالية: الرياضيون، العمال اليدويون، أو الأفراد الذين لا يمكنهم تحمل التثبيت المطول بسبب متطلبات مهنية أو شخصية. قد يسمح التثبيت الجراحي بحركة مبكرة وعودة أسرع للنشاط.
- فشل العلاج التحفظي: استمرار عدم الالتئام بعد محاولة كافية من التجبير/التثبيت.
أنواع الإجراءات الجراحية:
-
التثبيت بالمسمار الضاغط (Screw Fixation):
- الهدف: تحقيق رد تشريحي للكسر وتثبيت داخلي صلب، مما يعزز التئام العظم الأولي ويقلل من مخاطر عدم الالتئام والنخر اللاوعائي.
- التقنية: تُستخدم مسامير ضاغطة مجوفة عديمة الرأس (Cannulated Headless Compression Screws) بشكل قياسي. يتم وضع المسمار في مركز العظم الزورقي لزيادة الضغط والاستقرار.
-
النهج الجراحي:
- النهج الراحي (Volar Approach): يُفضل لكسور القطب البعيد والخصر، خاصة لتصحيح التشوه الحدبي. يسمح برؤية مباشرة للجانب الراحي للعظم الزورقي.
- النهج الظهري (Dorsal Approach): يُفضل لكسور القطب القريب وكسور الخصر المزاحة ظهرياً. يسمح بإدخال المسمار من القطب القريب إلى البعيد، وهو ما قد يكون مفيداً ميكانيكياً حيوياً نظراً للإمداد الدموي الرجعي.
- التثبيت عن طريق الجلد (Percutaneous Fixation): تقنية طفيفة التوغل مناسبة لكسور خصر العظم الزورقي غير المزاحة أو المزاحة بشكل طفيف. تُجرى بتوجيه من الأشعة السينية (Fluoroscopy) وتوفر شقوقاً أصغر وتعافياً أسرع محتملاً.
-
التطعيم العظمي (Bone Grafting):
- دواعي الاستخدام: يُخطط للتطعيم العظمي (سواء كان وعائياً أو غير وعائي) في حالات فقدان العظم الكبير، أو التفتت، أو عدم الالتئام المثبت، أو الاشتباه بالنخر اللاوعائي.
-
المصادر الشائعة:
- غير وعائي: من عظم الكعبرة البعيد أو عرف الحرقفة.
- وعائي (Vascularized): مثل الطعم ذو السويقة الشريانية فوق الشبكية بين الحجرات 2,3 (2,3-ICSRA) أو الطعم الوعائي الحر من اللقمة الفخذية الإنسية (MFC free vascularized graft)، والتي تُستخدم في حالات النخر اللاوعائي أو عدم الالتئام الصعب لتعزيز إعادة التوعي.
التخطيط قبل الجراحة
يُعد التخطيط الشامل قبل الجراحة أمراً ضرورياً لتحسين النتائج الجراحية وتقليل المضاعفات. يقوم الأستاذ الدكتور محمد هطيف بـ:
*
التقييم السريري الدقيق:
يشمل التاريخ المرضي والفحص البدني.
*
مراجعة التصوير:
استخدام الأشعة السينية، CT، و MRI
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك