دليل المريض الشامل لعملية المسمار النخاعي في النمط الترميمي لعلاج كسور الفخذ

الخلاصة الطبية
عملية المسمار النخاعي في النمط الترميمي هي إجراء جراحي دقيق يُستخدم لعلاج كسور أعلى عظمة الفخذ المعقدة. تعتمد الجراحة على إدخال دعامة معدنية داخل تجويف العظم وتثبيتها بمسامير تتجه نحو رأس الفخذ، مما يضمن استعادة الاستقامة الطبيعية للعظم ويتيح للمريض التعافي الحركي الآمن.
الخلاصة الطبية السريعة: عملية المسمار النخاعي في النمط الترميمي هي إجراء جراحي دقيق يُستخدم لعلاج كسور أعلى عظمة الفخذ المعقدة. تعتمد الجراحة على إدخال دعامة معدنية داخل تجويف العظم وتثبيتها بمسامير تتجه نحو رأس الفخذ، مما يضمن استعادة الاستقامة الطبيعية للعظم ويتيح للمريض التعافي الحركي الآمن.
مقدمة شاملة عن كسور أعلى عظمة الفخذ والتثبيت النخاعي
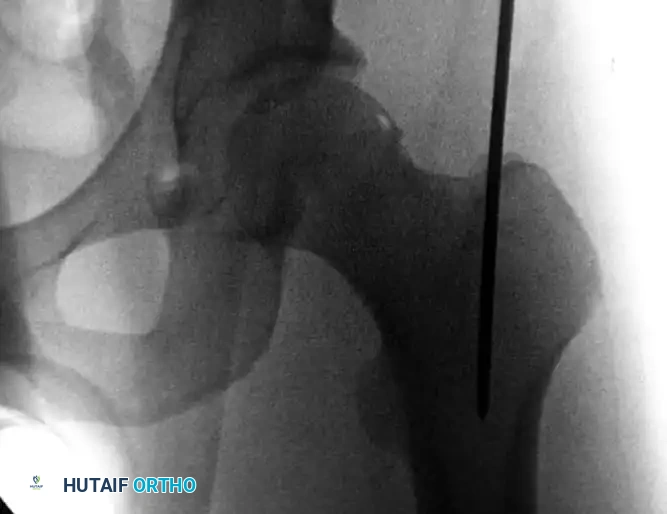
تعتبر كسور عظمة الفخذ، وتحديداً تلك التي تقع في المنطقة المعروفة باسم "تحت المدور" أو الجزء العلوي من العظمة، من الإصابات العظمية البالغة التي تتطلب تدخلاً طبياً دقيقاً وعاجلاً. إن عظمة الفخذ هي أطول وأقوى عظمة في جسم الإنسان، وتتحمل الجزء الأكبر من وزن الجسم أثناء الوقوف والمشي. عندما تتعرض هذه العظمة للكسر، فإنها تسبب ألماً مبرحاً وعجزاً فورياً عن الحركة.
في عالم الطب الحديث وجراحة العظام، يُعد إجراء "التثبيت بالمسمار النخاعي في النمط الترميمي" أو ما يُعرف طبياً باسم (Intramedullary Nailing in Reconstruction Mode) واحداً من أهم وأنجح التدخلات الجراحية المبتكرة للتعامل مع هذه الكسور المعقدة. يهدف هذا الدليل الطبي الشامل إلى تبسيط المفاهيم الطبية المعقدة ووضعها بين يدي المريض العربي وعائلته، لنأخذكم في رحلة معرفية مفصلة تبدأ من فهم طبيعة الإصابة، مروراً بما يحدث داخل غرفة العمليات، وصولاً إلى خطوات التعافي والعودة إلى الحياة الطبيعية.
نحن ندرك تماماً أن الخضوع لعملية جراحية كبرى قد يثير مشاعر القلق والتوتر، ولذلك تم إعداد هذا المحتوى ليكون بمثابة مرشد موثوق يطرح الحقائق الطبية بشفافية، ويشرح التقنيات الجراحية المتقدمة التي يستخدمها جراحو العظام لضمان أفضل النتائج الممكنة.
التشريح المبسط لمنطقة تحت المدور في عظمة الفخذ
لفهم طبيعة الجراحة، من المهم أولاً التعرف على البنية التشريحية لعظمة الفخذ. تتكون عظمة الفخذ من عدة أجزاء رئيسية، ويبدأ الجزء العلوي منها برأس الفخذ الذي يستقر في تجويف الحوض مكوناً مفصل الفخذ. أسفل الرأس يوجد عنق الفخذ، ثم نصل إلى منطقتين بارزتين تُعرفان باسم "المدور الأكبر" و"المدور الأصغر".
المنطقة التي تقع مباشرة أسفل هذين المدورين تُسمى "منطقة تحت المدور" (Subtrochanteric Region). تتميز هذه المنطقة بخصائص فريدة تجعل علاج كسورها تحدياً طبياً يتطلب مهارة عالية:
أولاً تتعرض هذه المنطقة لقوى ميكانيكية هائلة جداً أثناء الحركة، حيث تتجمع فيها قوى الشد والضغط الناتجة عن وزن الجسم وحركة العضلات القوية المحيطة بها.
ثانياً تحتوي هذه المنطقة على نسبة عالية من العظم القشري الصلب الذي يحتاج إلى وقت أطول للالتئام مقارنة بالعظم الإسفنجي الموجود في مناطق أخرى.
ثالثاً ترتبط بهذه المنطقة عضلات قوية جداً، وعند حدوث كسر، تقوم هذه العضلات بشد أجزاء العظم المكسور في اتجاهات مختلفة، مما يؤدي إلى تشوه شديد في استقامة الطرف السفلي.
لذلك، فإن استخدام تقنية التثبيت النخاعي في النمط الترميمي يُعد الحل الأمثل لمواجهة هذه التحديات الميكانيكية والتشريحية.
الأسباب وعوامل الخطر المؤدية لكسور الفخذ
تتعدد الأسباب التي قد تؤدي إلى حدوث كسور في منطقة تحت المدور بعظمة الفخذ، ويمكن تقسيمها بشكل رئيسي بناءً على الفئة العمرية وطبيعة الإصابة.
في فئة الشباب والبالغين، غالباً ما تكون هذه الكسور نتيجة لتعرض الجسم لطاقة حركية عالية جداً، مثل حوادث السيارات المروعة، أو حوادث الدراجات النارية، أو السقوط من ارتفاعات شاهقة، أو الإصابات الرياضية العنيفة. تتطلب هذه الحوادث قوة هائلة لكسر عظمة الفخذ القوية في هذه المرحلة العمرية.
أما في فئة كبار السن، فإن السبب الأكثر شيوعاً هو هشاشة العظام (Osteoporosis). مع التقدم في العمر، تفقد العظام كثافتها وتصبح أكثر ضعفاً وهشاشة، مما يجعلها عرضة للكسر حتى مع التعرض لإصابات بسيطة مثل السقوط على الأرض أثناء المشي أو الانزلاق في المنزل.
هناك أيضاً عوامل خطر أخرى قد تزيد من احتمالية حدوث هذه الكسور، مثل الاستخدام طويل الأمد لبعض الأدوية (مثل البايفوسفونيت المستخدمة لعلاج هشاشة العظام والتي قد تسبب كسوراً غير نمطية في الفخذ)، أو وجود أورام عظمية حميدة أو خبيثة تضعف بنية العظم في تلك المنطقة، وهو ما يُعرف بالكسور المرضية.
الأعراض والعلامات التحذيرية لكسور الفخذ
عند حدوث كسر في منطقة تحت المدور بعظمة الفخذ، تظهر مجموعة من الأعراض الفورية والواضحة التي تستدعي النقل العاجل إلى قسم الطوارئ. من أبرز هذه الأعراض الألم الحاد والمفاجئ في منطقة الفخذ أو الحوض، والذي يزداد سوءاً عند أي محاولة لتحريك الساق.
يصاحب هذا الألم عجز تام عن الوقوف أو تحميل أي وزن على الساق المصابة. يلاحظ المريض أو المسعفون وجود تشوه واضح في شكل الساق، حيث تبدو الساق المصابة أقصر من الساق السليمة، وغالباً ما تكون ملتوية أو مستديرة نحو الخارج بشكل غير طبيعي، وهذا نتيجة للشد العضلي الذي يسحب الأجزاء المكسورة.
بالإضافة إلى ذلك، قد يظهر تورم كبير وكدمات في منطقة الفخذ نتيجة للنزيف الداخلي من العظم المكسور والأنسجة المحيطة به. في بعض الحالات الشديدة، قد يشعر المريض بالدوار أو الإغماء نتيجة للألم الشديد وفقدان الدم.
التشخيص والتقييم الطبي الدقيق
بمجرد وصول المريض إلى المستشفى، يقوم الفريق الطبي بإجراء تقييم شامل وسريع. يبدأ التشخيص بالفحص السريري حيث يقوم الطبيب بتقييم حالة الساق، والتحقق من وجود أي إصابات في الأوعية الدموية أو الأعصاب من خلال فحص النبض والإحساس في القدم.
تُعد الأشعة السينية (X-rays) الأداة التشخيصية الأساسية والأهم. يتم التقاط صور شعاعية من زوايا متعددة (أمامية وجانبية) لمنطقة الحوض والفخذ بالكامل لتحديد موقع الكسر بدقة، ونوعه، ومدى تفتت العظام، وزاوية الانحراف.
في بعض الحالات المعقدة، خاصة إذا كان الكسر يمتد نحو مفصل الفخذ أو إذا كان هناك تفتت شديد في العظام، قد يطلب الطبيب إجراء تصوير مقطعي محوسب (CT Scan). يوفر التصوير المقطعي صوراً ثلاثية الأبعاد عالية الدقة تساعد الجراح في التخطيط الدقيق للعملية الجراحية واختيار حجم ونوع المسمار النخاعي المناسب.
العلاج الجراحي باستخدام المسمار النخاعي في النمط الترميمي
يُعد العلاج الجراحي هو الخيار القياسي والأساسي لمعظم كسور تحت المدور في عظمة الفخذ. الهدف من الجراحة هو إعادة العظام إلى وضعها التشريحي الصحيح وتثبيتها بقوة للسماح بالالتئام المبكر وتخفيف الألم وتمكين المريض من الحركة في أسرع وقت ممكن.
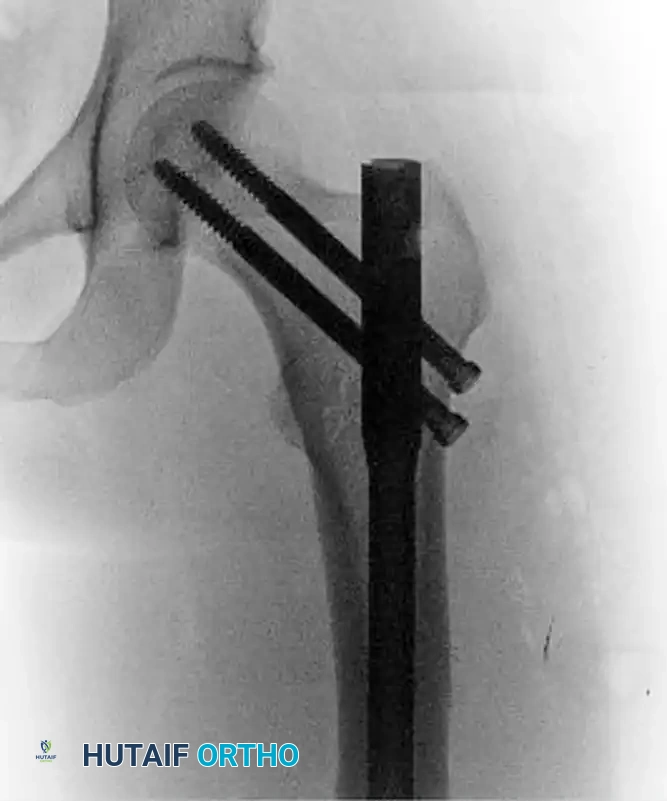
مصطلح "النمط الترميمي" (Reconstruction Mode) يشير إلى تقنية محددة في استخدام المسمار النخاعي، حيث يتم إدخال مسامير تثبيت علوية (Cephalomedullary screws) تخترق عنق الفخذ وتستقر في رأس الفخذ. هذا النمط يوفر ثباتاً استثنائياً للكسور التي تقع في الجزء العلوي من العظمة ويمنع التشوهات الزاوية.
التحضير للجراحة ووضعية المريض
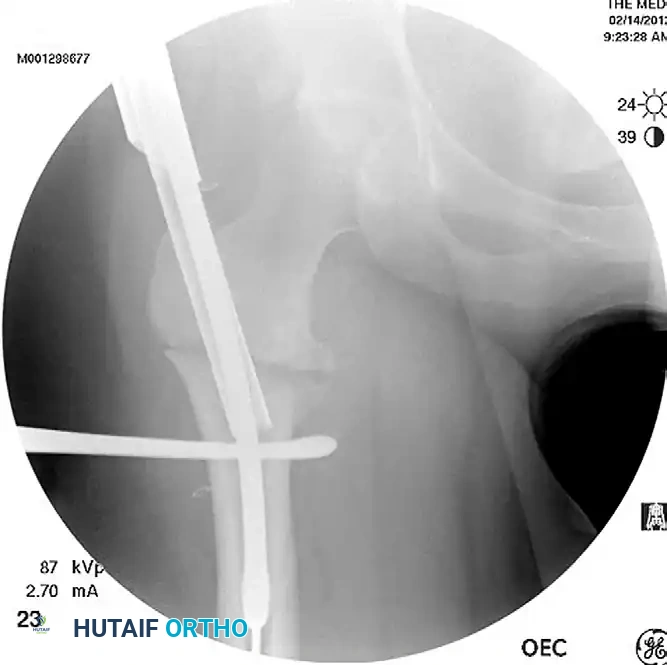
تبدأ الجراحة بتحضير المريض داخل غرفة العمليات بعد تخديره (تخدير كلي أو نصفي حسب تقييم طبيب التخدير). يتم وضع المريض بعناية فائقة على طاولة عمليات خاصة تُعرف باسم "طاولة الكسور" (Fracture Table).

يمكن أن يوضع المريض على ظهره (مستلقياً) أو على جانبه، ويتم تثبيت القدم المصابة في حذاء شد خاص أو باستخدام مسمار شد هيكلي. يتم ثني مفصل الفخذ بزاوية تتراوح بين 30 إلى 40 درجة لتسهيل الوصول إلى نقطة الدخول الجراحية.

يقوم الجراح بتطبيق قوة شد لطيفة ومدروسة على الساق لإعادة العظام المكسورة إلى طولها الطبيعي المبدئي قبل البدء في التثبيت الداخلي.
استخدام الأشعة لضبط استقامة العظام
من أهم خطوات العملية هي حساب وضبط زاوية الدوران الصحيحة للعظم المكسور. يعتمد الجراحون بشكل مكثف على جهاز الأشعة السينية المتحرك (C-arm Fluoroscopy) داخل غرفة العمليات.
يتم أخذ صور شعاعية أمامية وجانبية لحساب مقدار دوران الجزء العلوي من العظم. لضمان أقصى درجات الدقة، قد يقوم الجراح بتحديد زاوية الدوران الطبيعية (Anteversion) للساق السليمة الأخرى واستخدامها كمرجع لضبط الساق المصابة. بعد ذلك، يتم تدوير الجزء السفلي من الساق المصابة خارجياً لمطابقة زاوية الجزء العلوي، وعادة ما تكون هذه الزاوية بين 5 إلى 15 درجة.
خطوات إدخال المسمار النخاعي وتثبيته
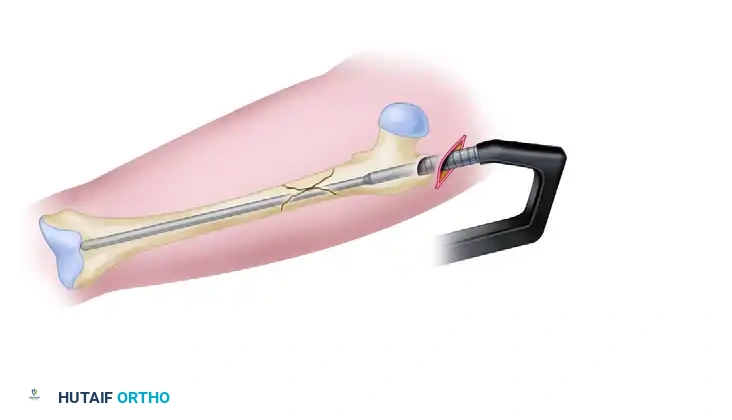
بعد ضبط وضعية العظام والتأكد من صحتها عبر الأشعة، يبدأ التدخل الجراحي الفعلي. يقوم الجراح بعمل شق جراحي صغير أعلى الفخذ (حوالي 3 سنتيمترات أعلى المدور الأكبر).
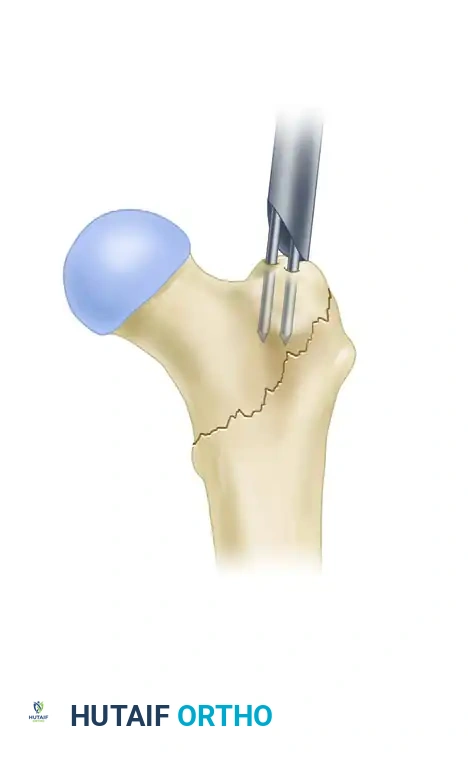
من خلال هذا الشق، يتم إدخال سلك توجيه معدني دقيق لتحديد "نقطة الدخول" (Entry Portal) المثالية في العظم. تحديد هذه النقطة بدقة متناهية أمر حاسم لنجاح العملية؛ فالخطأ في تحديد النقطة (مثل الدخول من نقطة جانبية جداً) قد يؤدي إلى تشوه في استقامة الساق لاحقاً.
إذا كانت هناك صعوبة في توجيه السلك بسبب تشوه العظم، قد يستخدم الجراح أدوات خاصة أو ملقط عظام كبير لتصحيح وضعية العظم أثناء إدخال السلك. في بعض الأحيان، يمكن استخدام سلك معدني مطوق (Cerclage wire) للحفاظ على العظام في مكانها الصحيح أثناء الخطوات التالية.
بعد التأكد من مسار سلك التوجيه، تبدأ عملية "التوسيع" (Reaming). يستخدم الجراح أدوات توسيع متدرجة الحجم لحفر قناة داخل التجويف النخاعي لعظمة الفخذ.
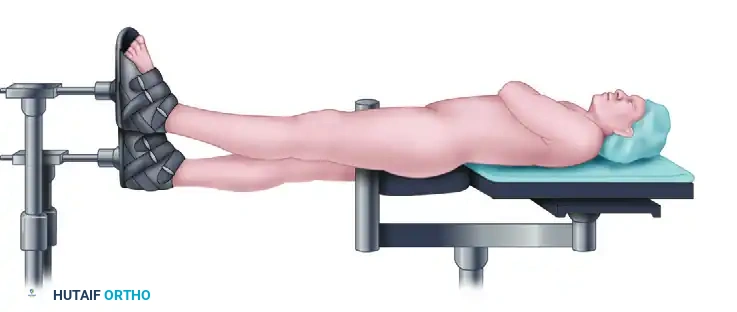
هذا التوسيع يهيئ مساراً آمناً وسلساً لإدخال المسمار النخاعي المعدني.
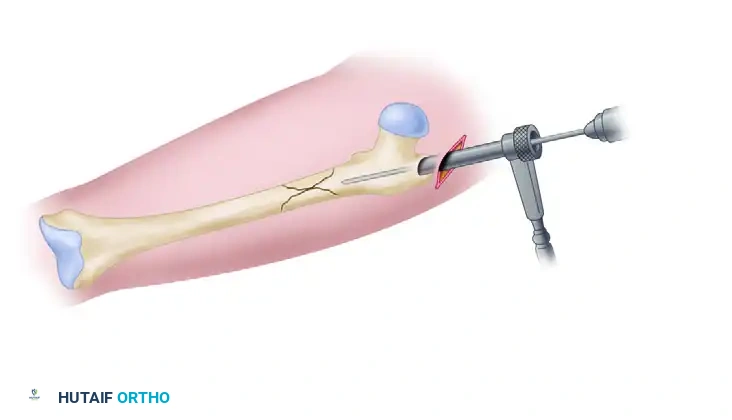
تُستخدم أدوات رد الكسر (Reduction tools) لضمان المحاذاة التامة بين طرفي العظم المكسور قبل إدخال المسمار.

يتم تمرير سلك توجيه ذو نهاية كروية عبر منطقة الكسر لضمان المسار الصحيح.
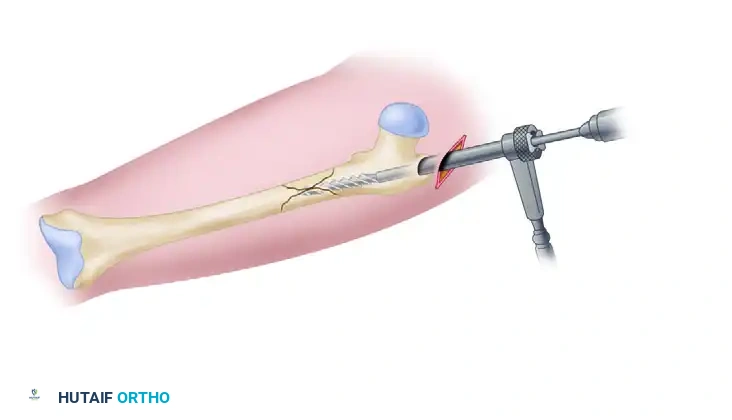
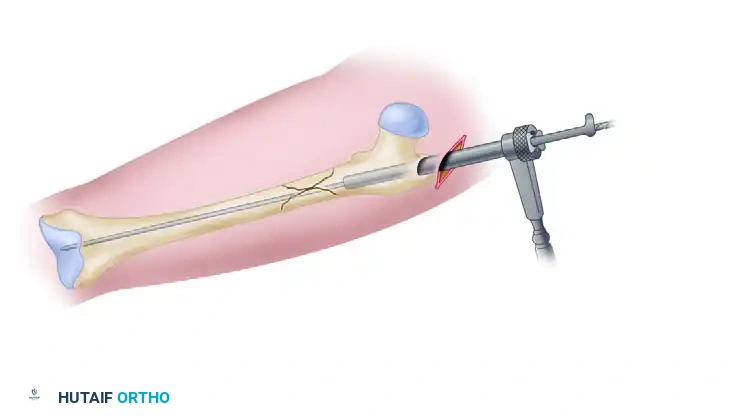
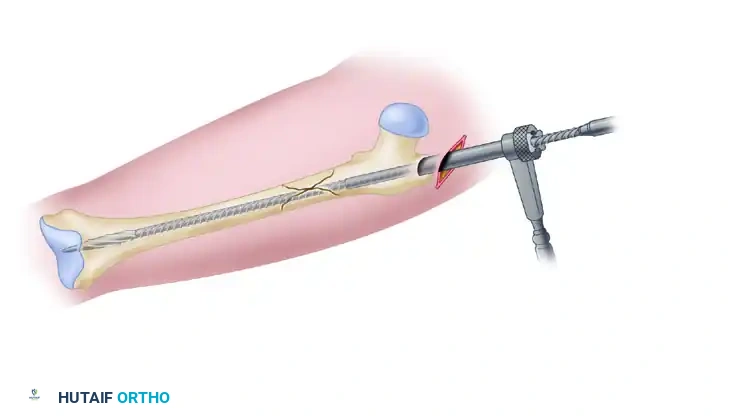
بعد ذلك، يتم قياس طول وعرض القناة العظمية لاختيار المسمار النخاعي ذي الحجم المثالي والمطابق تماماً لتشريح المريض.

تستمر عملية التوسيع المتسلسل للقناة النخاعية وصولاً إلى الحجم المطلوب.
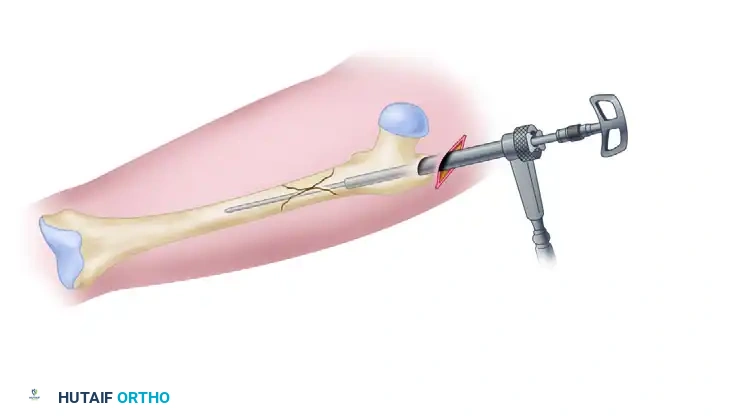
الآن، يأتي دور إدخال المسمار النخاعي الرئيسي داخل العظم. يتم إدخال المسمار بعناية فائقة، وبمجرد استقراره في مكانه، تبدأ خطوة "التثبيت في النمط الترميمي".
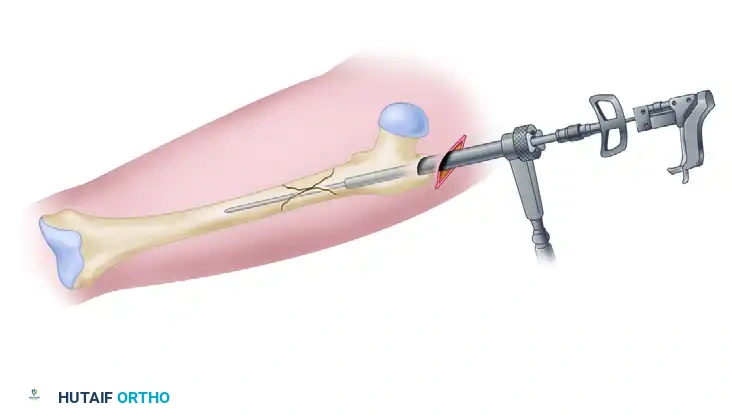
في هذه الخطوة، يتم حفر مسارات دقيقة لإدخال مسامير علوية (Cephalomedullary screws) تتجه نحو رأس الفخذ. يتم إدخال المسمار السفلي أولاً (فوق منطقة الكالكار)، ثم يُترك المثقاب في مكانه لضمان الاستقرار أثناء حفر مسار المسمار العلوي الثاني. يجب أن تتمركز هذه المسامير بدقة في منتصف رأس الفخذ عند رؤيتها بالأشعة الجانبية.
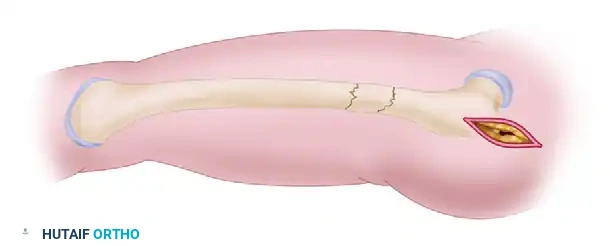
أخيراً، يتم تثبيت الجزء السفلي من المسمار النخاعي بمسامير إغلاق سفلية (Distal interlocking screws) لضمان عدم دوران المسمار أو انزلاقه.

قبل إغلاق الجروح، يقوم الجراح باختبار حركة مفصل الفخذ (بثنيه بزاوية 90 درجة) ومقارنته بالساق السليمة للتأكد من عدم وجود أي خلل في الدوران. إذا لزم الأمر، يمكن تعديل الدوران في هذه المرحلة قبل الإنهاء.
البدائل الجراحية واستخدام الشرائح المعدنية
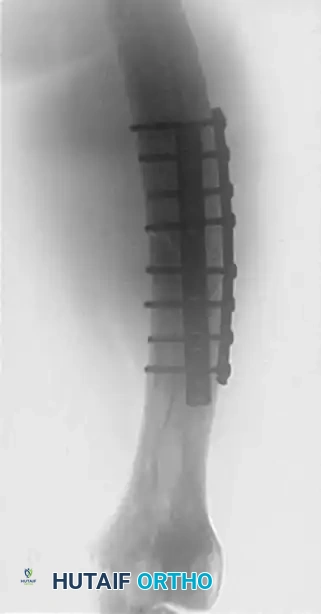
على الرغم من أن المسمار النخاعي هو المعيار الذهبي، إلا أن هناك حالات جراحية معقدة جداً قد تجعل استخدامه صعباً فنياً. على سبيل المثال، إذا كان الكسر يمتد إلى أعلى بشكل يضر بنقطة الدخول الآمنة للمسمار، فإن الجراح قد يقرر استخدام "الشريحة المعدنية المغلقة للفخذ الداني" (Proximal Femoral Locking Plate).
تعتبر هذه الشرائح بديلاً ممتازاً في بعض الحالات، حيث توفر تثبيتاً قوياً وميكانيكياً فعالاً. يمكن تركيب هذه الشرائح عبر تقنيات جراحية مفتوحة أو تقنيات التدخل المحدود (Percutaneous) بناءً على طبيعة الكسر.
كما توجد أنواع أخرى من الشرائح مثل "الشريحة النصلية" (Blade Plate) والتي تُعد مفيدة جداً في العمليات الجراحية التصحيحية أو المراجعات الجراحية (Revision surgeries) للكسور التي لم تلتئم بشكل صحيح في السابق.

يتم اختيار التقنية المناسبة بناءً على خبرة الجراح والتقييم الفردي لحالة كل مريض لضمان أفضل فرصة للشفاء التام.
التعافي والرعاية ما بعد الجراحة
لا تنتهي رحلة العلاج بخروج المريض من غرفة العمليات، بل تبدأ مرحلة لا تقل أهمية وهي مرحلة التعافي والتأهيل. تعتمد سرعة وجودة التعافي بشكل كبير على التزام المريض بتعليمات الفريق الطبي والمشاركة الفعالة في برامج العلاج الطبيعي.
الأسابيع الأولى بعد العملية
بعد الجراحة مباشرة، سيتم إعطاء المريض مسكنات للألم وأدوية مضادة لتخثر الدم للوقاية من الجلطات الوريدية العميقة، وهي إجراءات وقائية قياسية ومهمة جداً.
فيما يخص الحركة وتحميل الوزن، فإن البروتوكول الطبي المعتاد لمرضى كسور تحت المدور المثبتة بالمسمار النخاعي يسمح بـ "تحميل الوزن بلمس أصابع القدم فقط" (Touch-down weight bearing) خلال الأسابيع الستة الأولى. هذا يعني أنه يُسمح للمريض بوضع قدمه على الأرض للتوازن فقط أثناء المشي باستخدام العكازات أو المشاية الطبية، دون إلقاء وزن الجسم الحقيقي على الساق المصابة.
يتم متابعة تقدم التئام العظم من خلال الزيارات الدورية للعيادة وإجراء صور الأشعة السينية. بناءً على علامات الالتئام التي تظهر في الأشعة، سيقوم الطبيب بالسماح للمريض بزيادة الوزن المحمل على الساق تدريجياً.
العلاج الطبيعي والتأهيل الحركي
يبدأ العلاج الطبيعي في اليوم الأول أو الثاني بعد الجراحة. الهدف الأولي هو الحفاظ على قوة العضلات المحيطة بمفصل الفخذ والركبة، ومنع تيبس المفاصل. سيعلمك أخصائي العلاج الطبيعي كيفية أداء تمارين التنفس، وتمارين تحريك الكاحل لتعزيز الدورة الدموية، وتمارين الانقباض العضلي الثابت (Isometric exercises) لعضلات الفخذ.
مع مرور الأسابيع وتقدم التئام العظم، سيتم إدخال تمارين أكثر تقدماً لزيادة المدى الحركي لمفصل الفخذ والركبة، وتقوية عضلات الحوض والساقين. الالتزام ببرنامج العلاج الطبيعي هو المفتاح السري لاستعادة القدرة على المشي بشكل طبيعي وبدون ألم، والعودة إلى ممارسة الأنشطة اليومية المعتادة.
الأسئلة الشائعة حول جراحة المسمار النخاعي
ما هي نسبة نجاح عملية المسمار النخاعي لكسور الفخذ
تُعد عملية المسمار النخاعي من العمليات الجراحية ذات نسب النجاح العالية جداً في جراحة العظام، حيث تتجاوز نسبة نجاحها في تحقيق التئام العظم واستعادة الوظيفة الحركية 90% إلى 95% في معظم الحالات، وذلك بفضل التقنيات الحديثة والتصميم الميكانيكي القوي للمسامير.
متى يمكنني المشي بشكل طبيعي بعد العملية
يختلف الإطار الزمني للتعافي من مريض لآخر بناءً على العمر ونوع الكسر والحالة الصحية العامة. بشكل عام، يبدأ المريض بالمشي باستخدام العكازات مع تحميل جزئي للوزن خلال الأسابيع الستة الأولى. يمكن لمعظم المرضى العودة للمشي بدون مساعدات خلال 3 إلى 6 أشهر، بينما قد يستغرق التعافي الكامل واستعادة القوة العضلية القصوى ما يصل إلى عام كامل.
هل سأحتاج إلى عملية أخرى لإزالة المسمار النخاعي لاحقا
في الغالبية العظمى من الحالات، يُترك المسمار النخاعي في الجسم بشكل دائم ولا يتم إزالته، حيث أنه مصنوع من مواد طبية آمنة (مثل التيتانيوم) لا تتفاعل مع الجسم. لا يُنصح بإزالته إلا إذا كان يسبب ألماً موضعياً مستمراً للمريض بعد التئام الكسر تماماً، أو في حالات نادرة جداً مثل حدوث عدوى.
هل تسبب الجراحة قصر في طول الساق المصابة
الهدف الأساسي من استخدام طاولة الكسور والأشعة أثناء الجراحة هو استعادة الطول الطبيعي للساق. ومع ذلك، في بعض الكسور المفتتة بشدة، قد يحدث قصر طفيف جداً (أقل من سنتيمتر واحد) وهو أمر لا يلاحظه المريض عادة ولا يؤثر على طريقة المشي. إذا كان القصر ملحوظاً، يمكن استخدام ضبانات طبية داخل الحذاء لتعويض الفارق.
ما هي المخاطر والمضاعفات المحتملة لهذه الجراحة
كأي تدخل جراحي كبير، هناك بعض المخاطر المحتملة، رغم ندرتها. تشمل هذه المخاطر: العدوى الجراحية، الجلطات الدموية في الساق، النزيف، إصابة الأعصاب أو الأوعية الدموية المحيطة، تأخر التئام العظم أو عدم الالتئام، أو انكسار المسمار أو المسامير العلوية في حالات نادرة إذا تم تحميل الوزن مبكراً قبل التئام العظم.
هل يمكنني الصلاة والركوع والسجود بعد العملية
خلال الأشهر الأولى من التعافي، يُنصح بالصلاة جلوساً على الكرسي لتجنب الضغط الشديد على مفصل الفخذ والمنطقة المكسورة. بعد التأكد من التئام الكسر تماماً (عادة بعد 3 إلى 6 أشهر) واستعادة المدى الحركي من خلال العلاج الطبيعي، وبموافقة الطبيب المعالج، يمكن للمريض العودة تدريجياً لأداء حركات الصلاة الطبيعية.
متى يمكنني العودة لقيادة السيارة
تعتمد القدرة على القيادة على الساق المصابة. إذا كانت الإصابة في الساق اليمنى، فقد يستغرق الأمر من 6 إلى 8 أسابيع أو أكثر حتى يستعيد المريض قوة العضلات اللازمة للضغط على الفرامل بسرعة وأمان. أما إذا كانت في الساق اليسرى (والسيارة أوتوماتيكية)، فقد يكون الوقت أقصر. في كل الأحوال، يجب عدم القيادة أثناء تناول الأدوية المسكنة القوية، ويجب استشارة الطبيب قبل اتخاذ هذا القرار.
ما هي نوعية التخدير المستخدمة في هذه العملية
يمكن إجراء هذه الجراحة تحت التخدير العام (حيث يكون المريض نائماً تماماً) أو التخدير النصفي (حيث يتم تخدير النصف السفلي من الجسم فقط مع إعطاء المريض مهدئات ليسترخي). يتم تحديد نوع التخدير الأنسب بناءً على التقييم الطبي الشامل لحالة المريض الصحية، وتاريخه المرضي، وتوصيات طبيب التخدير.
هل يؤثر المسمار المعدني على أجهزة التفتيش في المطارات
المسامير النخاعية الحديثة تُصنع عادة من التيتانيوم أو سبائك طبية متقدمة. في بعض الأحيان قد تطلق أجهزة
آلام الورك المبرحة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وخبرة استثنائية في جراحات استبدال مفصل الورك والمراجعة المعقدة.
مواضيع أخرى قد تهمك