الدليل الشامل لعملية المسمار النخاعي التراجعي لعلاج كسور الفخذ
الخلاصة الطبية
عملية المسمار النخاعي التراجعي للفخذ هي تدخل جراحي متقدم لعلاج كسور عظمة الفخذ، خاصة في الثلث السفلي. يتم إدخال دعامة معدنية قوية داخل تجويف العظم عن طريق شق صغير في الركبة، مما يوفر تثبيتاً ميكانيكياً ممتازاً ويسمح بالتعافي الحركي المبكر للمريض.
الخلاصة الطبية السريعة: عملية المسمار النخاعي التراجعي للفخذ هي تدخل جراحي متقدم لعلاج كسور عظمة الفخذ، خاصة في الثلث السفلي. يتم إدخال دعامة معدنية قوية داخل تجويف العظم عن طريق شق صغير في الركبة، مما يوفر تثبيتاً ميكانيكياً ممتازاً ويسمح بالتعافي الحركي المبكر للمريض.
مقدمة شاملة عن كسور الفخذ والخيارات الجراحية
تعتبر عظمة الفخذ أطول وأقوى عظمة في جسم الإنسان، ولذلك فإن تعرضها للكسر يتطلب عادةً قوة هائلة، مثل تلك الناتجة عن حوادث السير أو السقوط من ارتفاعات شاهقة. عندما يحدث هذا النوع من الإصابات المعقدة، فإن الهدف الأساسي لجراح العظام هو إعادة العظمة إلى استقامتها الطبيعية وتثبيتها بقوة لضمان التئامها بشكل صحيح، مع السماح للمريض بالعودة إلى حركته الطبيعية في أسرع وقت ممكن.
في الماضي، كانت كسور الفخذ تتطلب فترات طويلة من البقاء في السرير واستخدام الجبائر الضخمة، مما كان يؤدي إلى مضاعفات خطيرة. ولكن مع التطور المذهل في جراحة العظام، أصبح استخدام المسامير النخاعية هو المعيار الذهبي العالمي. ومن بين هذه التقنيات المتقدمة تبرز تقنية المسمار النخاعي التراجعي للفخذ كأداة لا غنى عنها في ترسانة جراح العظام، حيث تقدم حلولاً مبتكرة لحالات معقدة كان يصعب التعامل معها بالطرق التقليدية.
ما هو المسمار النخاعي التراجعي
المسمار النخاعي هو عبارة عن قضيب معدني طبي مصنوع من التيتانيوم أو الفولاذ المقاوم للصدأ، يتم إدخاله في التجويف النخاعي الأجوف داخل عظمة الفخذ. يعمل هذا المسمار كدعامة داخلية تشارك العظم في تحمل وزن الجسم والضغوط الميكانيكية حتى يكتمل الالتئام.
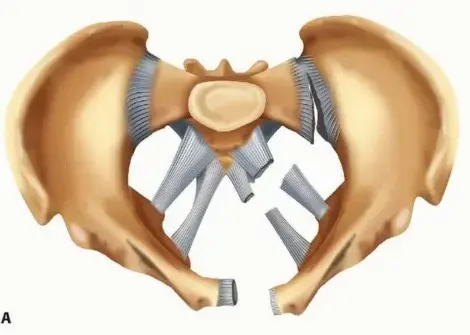
مصطلح التراجعي يعني أن المسمار يتم إدخاله من الأسفل إلى الأعلى، وتحديداً من خلال شق جراحي صغير في مفصل الركبة، صعوداً باتجاه الحوض. هذا يختلف عن الطريقة التقليدية التقدمية التي يتم فيها إدخال المسمار من منطقة الورك نزولاً إلى الركبة.
توفر هذه التقنية ميزة ميكانيكية حيوية هامة، حيث تتجنب المساس بالعضلات المبعّدة لمفصل الورك، مما يلغي تماماً خطر إصابة العصب الألوي العلوي وضعف العضلات بعد الجراحة، وهي من المضاعفات المعروفة في الطريقة التقدمية.
دواعي اللجوء لهذه العملية الجراحية
يعتمد اختيار الجراح لتقنية المسمار النخاعي التراجعي للفخذ على تقييم دقيق لحالة المريض ونوع الكسر. هناك حالات طبية محددة تعتبر فيها هذه التقنية هي الخيار الأمثل والأكثر أماناً:
كسور الثلث السفلي من عظمة الفخذ
تعتبر هذه التقنية مثالية للكسور التي تقع بالقرب من مفصل الركبة. إذا تم استخدام الطريقة التقدمية من الورك في هذه الحالات، فإن الجزء السفلي من العظمة سيكون قصيراً جداً ولن يوفر تثبيتاً كافياً، بينما الطريقة التراجعية تضمن تثبيتاً متيناً للجزء السفلي.
كسور فوق اللقمتين
وهي الكسور التي تحدث مباشرة فوق مفصل الركبة. يمكن استخدام هذه التقنية للكسور خارج المفصل أو الكسور البسيطة التي تمتد إلى داخل المفصل، بشرط أن يتمكن الجراح من إعادة العظام إلى وضعها التشريحي الدقيق قبل إدخال المسمار.
إصابات الركبة العائمة
يُطلق هذا المصطلح الطبي على الحالة التي يتعرض فيها المريض لكسر في عظمة الفخذ وكسر في عظمة الساق في نفس الساق. تتيح التقنية التراجعية للجراح تثبيت كلا الكسرين من خلال شق جراحي واحد في الركبة، مما يقلل من وقت العملية ويجنب المريض الحاجة لتغيير وضعيته على طاولة العمليات.
السمنة المفرطة
في المرضى الذين يعانون من السمنة المفرطة، يكون الوصول إلى نقطة الدخول في منطقة الورك صعباً جداً بسبب كثافة الأنسجة الدهنية والعضلية. الطريقة التراجعية من الركبة تتجاوز هذه المشكلة، حيث تكون الأنسجة حول الركبة أقل كثافة، مما يسهل العملية ويقلل من وقت الجراحة.
كسور الحوض المرافقة
عندما يصاب المريض بكسر في الفخذ متزامن مع كسر في الحوض أو الحقن المفصلي في نفس الجانب، فإن إدخال المسمار من الركبة يسمح للجراحين بمعالجة كسر الفخذ دون التدخل أو إعاقة المنطقة الجراحية الخاصة بالحوض.
الحمل
في حالات نادرة عندما تتعرض المرأة الحامل لكسر في الفخذ، فإن استخدام التقنية التراجعية يقلل بشكل كبير من تعرض منطقة البطن والحوض للأشعة السينية أثناء الجراحة، مما يوفر حماية أكبر للجنين.
الأعراض المصاحبة لكسور الفخذ
عند حدوث كسر في عظمة الفخذ يستدعي تدخلاً جراحياً، تظهر على المصاب مجموعة من الأعراض الحادة والواضحة التي تتطلب نقلاً فورياً إلى قسم الطوارئ:
- ألم مبرح ومفاجئ في منطقة الفخذ يزداد حدة مع أي محاولة للحركة.
- عدم القدرة المطلقة على الوقوف أو تحميل الوزن على الساق المصابة.
- تشوه واضح في شكل الفخذ، حيث قد تبدو الساق أقصر من الساق السليمة أو ملتوية بزاوية غير طبيعية.
- تورم شديد وكدمات تظهر بسرعة في منطقة الفخذ نتيجة النزيف الداخلي من العظم المكسور والعضلات المحيطة.
- في بعض الكسور المفتوحة، قد يبرز جزء من العظم عبر الجلد، وهي حالة طوارئ قصوى تتطلب تدخلاً فورياً لمنع التلوث.
التحضير والتخطيط قبل الجراحة
النجاح في عملية المسمار النخاعي التراجعي للفخذ يبدأ قبل دخول المريض إلى غرفة العمليات. التخطيط الدقيق هو حجر الزاوية لتجنب المضاعفات وضمان أفضل نتيجة ممكنة.
التقييم السريري والشعاعي
يقوم الفريق الطبي بإجراء فحص شامل للمريض، خاصة وأن كسور الفخذ غالباً ما تصاحب حوادث كبرى قد تسبب إصابات أخرى في الصدر أو الرأس أو البطن. يتم التأكد من استقرار العلامات الحيوية أولاً.
التخطيط باستخدام الأشعة السينية
يطلب الجراح صور أشعة سينية دقيقة لكامل عظمة الفخذ، بما في ذلك مفصلي الورك والركبة. هذا التخطيط ضروري لعدة أسباب:
* قياس قطر القناة النخاعية لتحديد حجم المسمار المناسب وأدوات التوسيع.
* تقييم الانحناء الأمامي الطبيعي لعظمة الفخذ. يجب أن يتطابق انحناء المسمار المختار مع التشريح الطبيعي للمريض لمنع اختراق العظم أو التسبب في كسر جديد أثناء إدخال المسمار.
* التأكد من عدم وجود كسور خفية في عنق الفخذ، والتي تحدث في نسبة تتراوح بين 5 إلى 8 بالمائة من حالات كسور الفخذ الناتجة عن حوادث عالية الطاقة.
خطوات عملية المسمار النخاعي التراجعي
تتم هذه الجراحة المعقدة تحت التخدير العام أو النصفي، وتتطلب دقة متناهية من الجراح وفريقه. إليك التفاصيل الدقيقة لما يحدث داخل غرفة العمليات:
وضعية المريض على طاولة العمليات
الوضعية المثلى هي الأساس لنجاح الإجراء. يوضع المريض مستلقياً على ظهره على طاولة عمليات شفافة للأشعة بالكامل. يتم وضع وسادة صغيرة تحت الورك لمنع الدوران الخارجي للفخذ، مما يجعل صابونة الركبة متجهة للأمام بشكل مستقيم. يتم تعقيم الساق بالكامل من الورك إلى أصابع القدم للسماح بحرية الحركة أثناء الجراحة. يتم ثني الركبة بزاوية تتراوح بين 30 إلى 50 درجة، وهذا الثني بالغ الأهمية لأنه يقلل من شد عضلة الساق الخلفية على الجزء السفلي من الكسر، ويوفر مساراً واضحاً للأدوات لتجاوز صابونة الركبة.
الشق الجراحي ونقطة الدخول
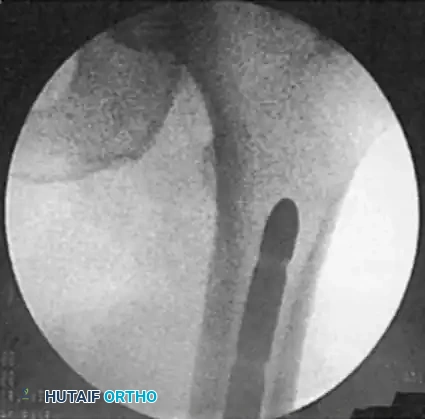
يقوم الجراح بعمل شق صغير يتراوح طوله بين 3 إلى 5 سنتيمترات في منتصف الركبة. يتم الوصول إلى المفصل وتحديد نقطة الدخول بدقة متناهية. دقة نقطة الدخول تحدد الاستقامة النهائية للكسر. باستخدام جهاز الأشعة السينية المباشر داخل غرفة العمليات، يتم إدخال سلك توجيه معدني دقيق في منتصف المسافة تماماً بين لقمتي الفخذ. إذا كانت نقطة الدخول أمامية جداً أو خلفية جداً، فقد يؤدي ذلك إلى تشوه في استقامة الساق لاحقاً.
تحضير القناة النخاعية
بمجرد وضع سلك التوجيه في مكانه الصحيح، يتم استخدام غلاف واقٍ لحماية غضاريف الركبة والأوتار من أي ضرر أثناء الجراحة. بعد ذلك، يتم إدخال مثقاب مجوف لتوسيع نقطة الدخول. يتم رد الكسر أي إعادته إلى مكانه الطبيعي باستخدام الشد اليدوي أو أدوات خاصة. بعد التأكد من استقامة العظم، يتم تمرير سلك توجيه طويل عبر منطقة الكسر وصولاً إلى الجزء العلوي من الفخذ.
يتم بعد ذلك توسيع القناة النخاعية تدريجياً باستخدام موسعات مرنة. يتم التوسيع بقطر أكبر قليلاً من قطر المسمار المختار لتجنب انحشار المسمار أثناء إدخاله ولتقليل الضغط داخل العظم.
إدخال المسمار النخاعي
بعد التأكد من القياسات، يتم إدخال المسمار النخاعي المصنوع من التيتانيوم فوق سلك التوجيه. يتم دفع المسمار بلطف حتى يصل إلى الجزء العلوي من الفخذ. يتأكد الجراح من أن الجزء السفلي من المسمار مدفون بالكامل تحت مستوى الغضروف المفصلي للركبة لمنع أي احتكاك أو ألم مستقبلي.

التثبيت بالبراغي المتشابكة
لضمان عدم دوران العظم المكسور حول المسمار، يتم تثبيت المسمار ببراغي معدنية في الأعلى والأسفل.
* التثبيت السفلي: يتم من خلال أداة توجيه متصلة بالمسمار نفسه، حيث يتم عمل شقوق صغيرة جداً لإدخال البراغي في الجزء السفلي من الفخذ.
* التثبيت العلوي: يستخدم الجراح تقنية متقدمة تعتمد على الأشعة السينية لضبط زاوية الرؤية حتى تظهر فتحة المسمار العلوية كدائرة مثالية. يتم بعد ذلك عمل شق صغير في الفخذ العلوي وإدخال البرغي بدقة عبر العظم والمسمار.
مرحلة التعافي وإعادة التأهيل
رحلة الشفاء بعد عملية المسمار النخاعي التراجعي للفخذ تتطلب صبراً والتزاماً من المريض ببرنامج إعادة التأهيل. تختلف خطة التعافي من مريض لآخر بناءً على نوع الكسر ومدى استقرار التثبيت.
الأيام الأولى بعد الجراحة
مباشرة بعد العملية، يتم وضع دعامة أو جبيرة خفيفة للركبة لحماية الأنسجة الرخوة ومكان الجرح. إدارة الألم تكون أولوية من خلال الأدوية المسكنة. يبدأ العلاج الطبيعي في وقت مبكر جداً، غالباً خلال أول 24 إلى 48 ساعة. يتم استخدام جهاز الحركة السلبية المستمرة أو التمارين النشطة بمساعدة المعالج لمنع تيبس مفصل الركبة.
متى يمكن المشي وتحميل الوزن
يعتمد قرار السماح للمريض بالمشي على نوع الكسر:
* الكسور المستقرة: غالباً ما يُسمح للمريض بتحميل الوزن على الساق المصابة قدر ما يتحمل من الألم فوراً بعد الجراحة، باستخدام عكازات أو مشاية.
* الكسور المفتتة أو المعقدة: قد يطلب الجراح من المريض عدم تحميل الوزن بالكامل، والاكتفاء بملامسة أصابع القدم للأرض فقط لعدة أسابيع، حتى تظهر علامات التئام العظم في صور الأشعة السينية، والتي تبدأ عادة بين 10 إلى 12 أسبوعاً.
التغذية ونمط الحياة
لتعزيز التئام العظام، يجب على المريض تناول غذاء غني بالكالسيوم وفيتامين د والبروتينات. كما يُمنع التدخين منعاً باتاً، حيث أثبتت الدراسات الطبية أن النيكوتين يبطئ بشكل كبير من عملية التئام العظام ويزيد من خطر عدم الالتحام.
المضاعفات المحتملة وكيفية التعامل معها
رغم أن عملية المسمار النخاعي التراجعي للفخذ تتمتع بنسب نجاح عالية جداً، إلا أنها كأي تدخل جراحي كبير تحمل بعض المخاطر التي يجب أن يكون المريض على دراية بها.
ألم الركبة المستمر
يعتبر ألم الركبة من أكثر الشكاوى شيوعاً بعد هذه الجراحة، وقد يحدث لدى نسبة من المرضى. أسباب هذا الألم متعددة، منها عدم إدخال المسمار بعمق كافٍ مما يجعله يحتك بمفصل الركبة، أو تضرر الغضروف أثناء الجراحة، أو تليف الأنسجة حول الركبة. يمكن التعامل مع هذا الألم من خلال العلاج الطبيعي، وفي حالات نادرة قد يتطلب الأمر تدخلاً بسيطاً لإزالة المسمار بعد التئام الكسر تماماً.
انحراف استقامة العظم
في الكسور التي تقع في الجزء السفلي العريض من الفخذ، يكون المسمار أصغر بكثير من تجويف العظم. هذا قد يؤدي إلى ظاهرة تُعرف بتأثير البندول، حيث يتحرك العظم حول المسمار مما يؤدي إلى التئام الكسر بشكل معوج. لتجنب ذلك، يستخدم الجراحون تقنية متقدمة بوضع براغي إضافية بجوار المسمار لتضييق القناة وإجبار المسمار على البقاء في المنتصف لضمان الاستقامة التشريحية.
انثناء أو انكسار المسمار المعدني
المسمار النخاعي مصمم لتحمل الضغوط الفسيولوجية حتى يلتئم العظم. ومع ذلك، إذا تأخر التئام الكسر أو قام المريض بتحميل وزن كبير على الساق في وقت مبكر جداً في حالات الكسور المفتتة، فقد يتعرض المسمار للإرهاق الميكانيكي وينثني أو ينكسر.
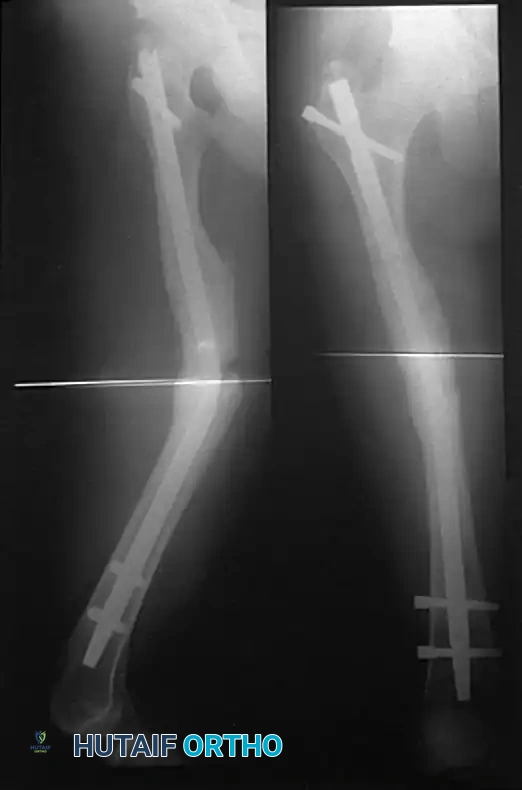
انثناء المسمار يتطلب تدخلاً جراحياً لاستبداله بمسمار أكبر وأكثر صلابة. لا ينبغي أبداً محاولة تقويم المسمار المنثني بدون جراحة لأن ذلك سيؤدي إلى كسره. إذا انكسر المسمار، يتم استخراج الجزء السفلي من الركبة، بينما يتطلب الجزء العلوي شقاً في الفخذ واستخدام أدوات استخراج متخصصة.
انحشار المسمار أثناء الجراحة
إذا لم يتم توسيع القناة النخاعية بشكل كافٍ، قد ينحشر المسمار بقوة أثناء إدخاله. لتجنب ذلك، يحرص الجراحون على التوسيع بقطر أكبر من المسمار. في حال حدوث الانحشار، يمتلك الجراحون تقنيات إنقاذية لتحرير المسمار بأمان.
الأسئلة الشائعة
كم تستغرق عملية المسمار النخاعي التراجعي للفخذ
تستغرق العملية الجراحية عادة ما بين ساعة إلى ساعتين، وذلك يعتمد بشكل كبير على مدى تعقيد الكسر، وما إذا كانت هناك إصابات أخرى مصاحبة تحتاج إلى التعامل معها في نفس الوقت.
متى يمكنني العودة للمشي بشكل طبيعي
يعتمد ذلك على نوع الكسر. في الكسور البسيطة والمستقرة، يمكنك البدء في المشي بمساعدة العكازات في اليوم التالي للجراحة. أما العودة للمشي الطبيعي بدون مساعدة فقد تستغرق من 3 إلى 6 أشهر حتى يكتمل التئام العظم بالكامل وتستعيد العضلات قوتها.
هل سأعاني من ألم في الركبة مدى الحياة
ليس بالضرورة. معظم آلام الركبة بعد هذه العملية تتحسن تدريجياً مع العلاج الطبيعي والتئام الجرح. إذا استمر الألم بعد التئام الكسر تماماً (بعد عام أو أكثر)، فقد يناقش معك الطبيب إمكانية إزالة المسمار للتخلص من الألم.
هل يجب إزالة المسمار بعد التئام الكسر
في معظم الحالات، يُترك المسمار النخاعي داخل العظم مدى الحياة ولا يسبب أي مشاكل. لا يُنصح بإزالته إلا إذا كان يسبب ألماً مزمناً في الركبة، أو في حالات نادرة من العدوى، وعادة لا يتم التفكير في إزالته قبل مرور 12 إلى 18 شهراً من الجراحة لضمان قوة العظم.
هل يمكنني الصلاة والسجود بشكل طبيعي بعد العملية
خلال الأشهر الأولى، قد يكون ثني الركبة للسجود صعباً أو مؤلماً. يُنصح بالصلاة على كرسي في البداية. مع التقدم في العلاج الطبيعي واستعادة المدى الحركي الكامل لمفصل الركبة، يعود معظم المرضى للقدرة على السجود بشكل طبيعي.
ما هي أفضل وضعية للنوم بعد الجراحة
في الأسابيع الأولى، يُفضل النوم على الظهر مع وضع وسادة مريحة تحت الساق المصابة لرفعها قليلاً وتقليل التورم. تجنب النوم على الجانب المصاب حتى يسمح لك الطبيب بذلك.
هل هذه العملية آمنة للنساء الحوامل
نعم، بل تعتبر التقنية التراجعية (عن طريق الركبة) الخيار المفضل للحوامل اللواتي يتعرضن لكسور الفخذ، لأنها تقلل بشكل كبير من كمية الأشعة السينية التي تصل إلى منطقة البطن والحوض مقارنة بالتقنية التقدمية، مما يحمي الجنين.
ماذا يعني مصطلح الركبة العائمة
الركبة العائمة هو مصطلح طبي يصف حالة شديدة الخطورة يتعرض فيها المريض لكسر في عظمة الفخذ وكسر آخر في عظمة الساق (القصبة) في نفس الطرف السفلي. مفصل الركبة يصبح "عائماً" بين كسرين غير مستقرين. المسمار التراجعي ممتاز لهذه الحالة لأنه يسمح بتثبيت الكسرين من نفس الشق الجراحي في الركبة.
هل سيطلق المسمار أجهزة الإنذار في المطارات
المسامير الحديثة مصنوعة من التيتانيوم أو سبائك طبية متقدمة. في معظم الحالات، لا تطلق أجهزة الإنذار العادية في المطارات. ومع ذلك، قد تكتشفها الماسحات الضوئية الحديثة. يُنصح دائماً بإخبار موظف الأمن بوجود غرسة معدنية طبية، وقد يزودك طبيبك ببطاقة طبية تثبت ذلك.
ما هي علامات الخطر التي تستدعي زيارة الطبيب فوراً
يجب التوجه للطوارئ أو الاتصال بالطبيب فوراً إذا لاحظت: ارتفاع في درجة الحرارة (حمى)، احمرار شديد أو خروج صديد من جرح الركبة، ألم مفاجئ وشديد لا يستجيب للمسكنات، تورم مفاجئ في بطة الساق، أو ضيق في التنفس وألم في الصدر (قد يكون علامة على جلطة دموية).
آلام الورك المبرحة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وخبرة استثنائية في جراحات استبدال مفصل الورك والمراجعة المعقدة.
مواضيع أخرى قد تهمك