الدليل الشامل لاستخراج المسمار النخاعي المكسور وعلاج مضاعفات كسور الفخذ
الخلاصة الطبية
استخراج المسمار النخاعي المكسور هو إجراء جراحي دقيق يهدف إلى إزالة دعامة معدنية تعرضت للكسر داخل عظمة الفخذ، وغالبا ما يحدث نتيجة عدم التئام الكسر الأصلي. يتضمن العلاج تقنيات متقدمة لسحب المسمار، وعلاج أي التهابات مصاحبة، وتثبيت العظم لضمان الشفاء التام.
الخلاصة الطبية السريعة: استخراج المسمار النخاعي المكسور هو إجراء جراحي دقيق يهدف إلى إزالة دعامة معدنية تعرضت للكسر داخل عظمة الفخذ، وغالبا ما يحدث نتيجة عدم التئام الكسر الأصلي. يتضمن العلاج تقنيات متقدمة لسحب المسمار، وعلاج أي التهابات مصاحبة، وتثبيت العظم لضمان الشفاء التام.
مقدمة حول تثبيت كسور الفخذ والمضاعفات المحتملة
تعتبر عظمة الفخذ من أقوى وأطول العظام في جسم الإنسان، وعند تعرضها للكسر، فإن العلاج الذهبي والأكثر شيوعا هو استخدام "المسمار النخاعي" (Intramedullary Nail). هذا المسمار عبارة عن دعامة معدنية قوية يتم إدخالها داخل التجويف العظمي لتثبيت الكسر والسماح للمريض بالعودة إلى حياته الطبيعية في أسرع وقت ممكن. في الغالبية العظمى من الحالات، تنجح هذه الجراحة بامتياز وتلتئم العظام بشكل طبيعي.
ومع ذلك، في بعض الحالات الطبية المعقدة، قد يواجه المريض مضاعفات تتطلب تدخلا طبيا متخصصا. من أبرز هذه المضاعفات انكسار المسمار النخاعي داخل العظم، أو حدوث التهابات عميقة، أو مواجهة تحديات تتعلق بضعف العظام نتيجة أمراض أخرى مثل الأورام أو مرض باجيت. إن سماع خبر انكسار الدعامة المعدنية أو وجود مضاعفات قد يثير القلق والخوف لدى المريض، ولكن من المهم معرفة أن الطب الحديث وجراحات العظام المتقدمة تمتلك حلولا وتقنيات دقيقة للغاية للتعامل مع هذه التحديات بنجاح.
يهدف هذا الدليل الطبي الشامل إلى تزويد المرضى وذويهم بمعلومات مفصلة، دقيقة، ومبنية على أسس علمية حول أسباب هذه المضاعفات، وكيفية تشخيصها، والخطوات الجراحية المتقدمة المتبعة لعلاجها، بالإضافة إلى إرشادات التعافي لضمان استعادة صحة الطرف المصاب ووظيفته بالكامل.
تشريح عظمة الفخذ ودور المسمار النخاعي
لفهم سبب انكسار المسمار النخاعي أو كيفية علاجه، يجب أولا فهم طبيعة عظمة الفخذ وكيفية عمل هذه الدعامات المعدنية. عظمة الفخذ ليست مجرد كتلة صلبة مصمتة، بل هي عظمة أنبوبية تحتوي على تجويف داخلي يُعرف باسم "التجويف النخاعي".
عند حدوث كسر، يقوم الجراح بإدخال المسمار النخاعي داخل هذا التجويف. يعمل المسمار كجسر داخلي يحمل جزءا من وزن الجسم والضغوط الحركية، بينما يتحمل العظم الجزء الآخر. تُعرف هذه العملية ميكانيكيا باسم "مشاركة الأحمال" (Load-Sharing).
في الحالات الطبيعية، يبدأ العظم في بناء نسيج جديد (الكالس) حول الكسر ليلتئم تدريجيا. مع مرور الوقت، يستعيد العظم قوته ويتحمل الوزن بالكامل، مما يقلل الضغط عن المسمار المعدني. ولكن، إذا حدث خلل في هذه العملية، فإن الميكانيكا الحيوية للطرف تتغير بشكل جذري، مما يمهد الطريق لحدوث المضاعفات.
أسباب كسر المسمار النخاعي ومضاعفات التثبيت
تتعدد الأسباب التي قد تؤدي إلى فشل التثبيت الداخلي أو انكسار المسمار النخاعي، وفهم هذه الأسباب هو الخطوة الأولى نحو العلاج الصحيح.
عدم التئام الكسر والإجهاد المعدني
السبب الأول والأكثر شيوعا لانكسار المسمار النخاعي هو "عدم التئام الكسر" (Nonunion). عندما يفشل العظم في الالتئام والالتحام خلال الفترة الزمنية المتوقعة، فإن الوزن والضغط الناتج عن المشي والحركة لا ينتقل إلى العظم، بل يقع بالكامل على المسمار المعدني.
المعادن، مهما كانت قوية، لها قدرة تحمل قصوى. ومع تكرار الضغط المستمر (دورة التحميل المستمرة مع كل خطوة)، يتعرض المسمار لظاهرة فيزيائية تُعرف باسم "إجهاد المعادن" (Fatigue Failure)، مما يؤدي في النهاية إلى انكساره من أضعف نقطة فيه، والتي غالبا ما تكون عند مستوى الكسر غير الملتئم.
الالتهابات والعدوى العميقة
تعتبر العدوى العميقة بعد جراحات تثبيت العظام من المضاعفات الخطيرة. تحدث العدوى عندما تتسلل البكتيريا إلى موقع الجراحة، وقد تتجمع حول المسمار المعدني مكونة طبقة حيوية مقاومة للمضادات الحيوية تُعرف باسم "البيوفيلم" (Biofilm).
تزيد العدوى من صعوبة التئام العظم، وقد تؤدي إلى تآكل الأنسجة العظمية المحيطة، مما يضعف التثبيت ويجعل المسمار عرضة للارتخاء أو الكسر. تختلف نسب حدوث العدوى بناء على طريقة الجراحة؛ فالجراحات المغلقة (التي لا يتم فيها فتح مكان الكسر مباشرة) تسجل نسب التهاب منخفضة جدا تقل عن واحد بالمائة، بينما ترتفع النسبة قليلا في الجراحات المفتوحة أو في حالات الكسور المضاعفة (المفتوحة).
الكسور المرضية وضعف العظام
الكسور المرضية هي الكسور التي تحدث في عظام ضعيفة أصلا بسبب أمراض كامنة، مما يمثل تحديا بيولوجيا وميكانيكيا كبيرا:
* الأورام النقيلية: انتشار الخلايا السرطانية إلى العظام يؤدي إلى تآكلها وتدمير بنيتها القوية.
* مرض باجيت: مرض يؤدي إلى إعادة بناء العظم بشكل عشوائي وغير منظم، مما ينتج عنه عظام متضخمة ولكنها ضعيفة جدا ومتقوسة بشكل غير طبيعي. التثبيت التقليدي في هذه العظام قد يفشل إذا لم يتم اختيار الدعامة المناسبة.
الأعراض والعلامات التحذيرية للمرضى
كيف يعرف المريض أن هناك مشكلة في المسمار النخاعي أو أن الكسر لم يلتئم؟ هناك مجموعة من العلامات التحذيرية التي تستدعي مراجعة الطبيب فورا:
- عودة الألم فجأة: الشعور بألم حاد ومفاجئ في الفخذ بعد فترة من التحسن واختفاء الألم.
- عدم القدرة على تحميل الوزن: صعوبة بالغة أو عجز تام عن الوقوف أو المشي على الساق المصابة.
- تورم واحمرار: في حالات الالتهاب، قد يلاحظ المريض تورما، احمرارا، أو ارتفاعا في درجة حرارة المنطقة المصابة، وقد يصاحب ذلك خروج إفرازات من الجرح القديم.
- تشوه أو قصر في الطرف: ملاحظة تغير في شكل الفخذ، أو الشعور بأن الساق المصابة أصبحت أقصر من الساق السليمة، أو وجود التواء غير طبيعي.
- سماع صوت طقطقة: بعض المرضى يبلغون عن سماع صوت طقطقة معدنية أو فرقعة داخل الفخذ لحظة انكسار المسمار.
التشخيص والتقييم الطبي الدقيق
التشخيص الدقيق هو حجر الأساس في نجاح الجراحة التصحيحية. يقوم جراح العظام بإجراء تقييم شامل يشمل عدة خطوات:
التصوير الإشعاعي المتقدم
يتم إجراء صور أشعة سينية (X-rays) دقيقة للفخذ بالكامل من عدة زوايا. تساعد هذه الأشعة في تأكيد انكسار المسمار، وتحديد موقعه بالضبط، وتقييم حالة العظم وما إذا كان هناك عدم التئام. في بعض الحالات، قد يطلب الطبيب أشعة مقطعية (CT Scan) للحصول على تفاصيل ثلاثية الأبعاد لشكل العظم وموقع الكسر.
التخطيط الجراحي وتحديد نوع المسمار
هذه خطوة بالغة الأهمية؛ يجب على الجراح معرفة الشركة المصنعة للمسمار المكسور، وموديله، وقطره الدقيق. غالبا ما يتم الحصول على هذه المعلومات من السجلات الطبية للجراحة الأولى. معرفة القطر الداخلي للمسمار المكسور تعتبر ضرورية لاختيار الأدوات المناسبة لاستخراجه، خاصة تقنية "الإسفين" التي تعتمد على حشر أسلاك دقيقة داخل المسمار لسحبه.
الفحوصات المخبرية للالتهابات
إذا كان هناك اشتباه في وجود التهاب، سيقوم الطبيب بطلب تحاليل دم متخصصة مثل سرعة ترسيب الدم (ESR) والبروتين التفاعلي سي (CRP). هذه التحاليل تعطي مؤشرا قويا على وجود نشاط التهابي في الجسم.
الخيارات العلاجية والتدخل الجراحي
علاج مضاعفات المسامير النخاعية يتطلب خبرة جراحية عالية وأدوات متخصصة. يتم تقسيم خطة العلاج بناء على نوع المشكلة التي يواجهها المريض.
تقنية استخراج المسمار النخاعي المكسور
استخراج الجزء السفلي من مسمار مكسور داخل العظم هو إجراء معقد يشبه استخراج سفينة غارقة من قاع البحر عبر أنبوب ضيق. يعتمد الجراحون على مبدأ "الاحتكاك الداخلي" لاستخراج المسمار دون الحاجة لفتح الفخذ بالكامل.
تبدأ الجراحة بتخدير المريض ووضعه على طاولة عمليات خاصة تسمح بالتصوير الإشعاعي المستمر. الخطوة الأولى هي إزالة جميع البراغي (المسامير الصغيرة) التي تثبت المسمار النخاعي في العظم. يجب التأكد بدقة من إزالة كل برغي، حيث أن نسيان برغي واحد قد يمنع خروج المسمار تماما.
بعد ذلك، يتم الدخول من نفس جرح العملية السابقة أعلى الفخذ. يقوم الجراح بتنظيف رأس المسمار من الأنسجة العظمية التي نمت فوقه بمرور الوقت. يتم سحب الجزء العلوي المكسور بسهولة نسبيا باستخدام أدوات الشركة المصنعة.
التحدي الحقيقي يكمن في الجزء السفلي المكسور والمنغرس عميقا في العظم. هنا يستخدم الجراح "تقنية الإسفين". يتم إدخال سلك معدني طويل ذو خطاف في نهايته عبر التجويف الداخلي الأجوف للمسمار المكسور حتى يخرج من طرفه السفلي. بعد ذلك، يتم إدخال أسلاك معدنية أخرى ناعمة ودقيقة جدا بجانب السلك الأول. هذا الإجراء يؤدي إلى حشر الأسلاك بقوة داخل المسمار، مما يجعلهما وحدة واحدة متماسكة. يقوم الجراح بمسك أطراف هذه الأسلاك من الأعلى وسحبها بقوة باستخدام مطرقة جراحية منزلقة، مما يؤدي إلى خروج الجزء المكسور بأمان.
إدارة الالتهابات بعد تثبيت العظام
إذا كان سبب المشكلة هو وجود التهاب عميق، فإن استراتيجية العلاج تعتمد على استقرار التثبيت وحالة التئام العظم.
إذا كان المسمار ثابتا والكسر لم يلتئم بعد، فإن إزالة المسمار قد تؤدي إلى كارثة تتمثل في عدم التئام مصحوب بالتهاب يصعب علاجه. في هذه الحالة، يفضل الجراح إبقاء المسمار، وإجراء عملية تنظيف جراحي عميق لإزالة الأنسجة الميتة والصديد، مع إعطاء المريض مضادات حيوية لفترة طويلة حتى يلتئم العظم، وبعدها يتم إزالة المسمار.
أما إذا كان المسمار مكسورا أو غير ثابت في ظل وجود التهاب، فيجب إزالته فورا لأنه أصبح مجرد جسم غريب يأوي البكتيريا. بعد إزالته وتنظيف العظم، قد يلجأ الجراح إلى استخدام تقنية متطورة تتمثل في وضع "مسمار أسمنتي مشبع بالمضادات الحيوية". هذا المسمار المؤقت يقوم بوظيفتين: يثبت العظم جزئيا، ويفرز جرعات عالية جدا من المضادات الحيوية موضعيا للقضاء على البكتيريا من الداخل.
التعامل مع الكسور المرضية وأمراض العظام
المرضى الذين يعانون من أورام عظمية أو أمراض تضعف العظام يحتاجون إلى مقاربة خاصة. في حالات الأورام التي تدمر جزءا كبيرا من العظم، قد لا يكون المسمار النخاعي وحده كافيا. لذلك، يقوم الجراحون باستخدام "الأسمنت العظمي الطبي" لملء الفراغات التي تركها الورم. هذا الأسمنت يتصلب بسرعة ويدعم المسمار المعدني، مما يوفر تثبيتا قويا يسمح للمريض بالمشي وتخفيف الألم بشكل كبير، وهو ما يحسن نوعية الحياة بشكل جذري.
أما في حالات "مرض باجيت"، فإن العظمة تكون متقوسة بشكل كبير (تشبه القوس). محاولة إدخال مسمار مستقيم وطويل في عظمة متقوسة قد يؤدي إلى كسر العظمة أثناء الجراحة. لذلك، يستخدم الجراحون مسامير قصيرة ومصممة خصيصا لتلائم هذا الانحناء وتوفر التثبيت اللازم دون الإضرار بالعظم.
لتوضيح أهمية اختيار التثبيت المناسب في العظام المريضة، نستعرض هذه الحالة التي تظهر فشل الشرائح المعدنية ونجاح المسمار النخاعي:

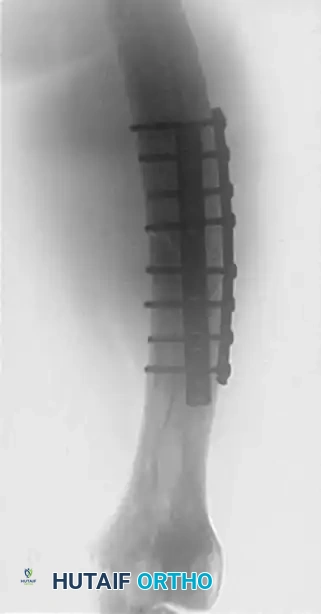
توضح الصورة أعلاه محاولة تثبيت كسر في عظم مصاب بمرض باجيت باستخدام شرائح معدنية. العظم هنا سميك ولكنه ضعيف ومتقوس.

تظهر هذه الصورة الجانبية كيف أن الشرائح المعدنية الصلبة لا تتناسب مع الميكانيكا الحيوية للعظم المتقوس، مما يخلق نقطة ضغط هائلة عند نهاية الشريحة.

النتيجة الحتمية لهذا الضغط هي فشل التثبيت وحدوث كسر جديد أسفل الشريحة المعدنية مباشرة، مما استدعى تدخلا جراحيا لإزالتها.
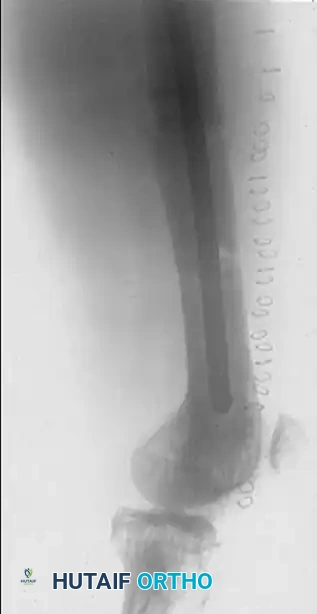
توضح الصورة الأخيرة الجراحة التصحيحية الناجحة، حيث تم استخدام مسمار نخاعي يمر داخل العظم ويوزع الأحمال بشكل متساوٍ، مما يحيد قوى الانحناء ويتناسب تماما مع طبيعة عظم باجيت المتقوس.
مرحلة التعافي وإعادة التأهيل
التعافي من جراحة استخراج المسمار المكسور أو علاج مضاعفات الفخذ يتطلب صبرا والتزاما بخطة العلاج.
بعد الجراحة، يبقى المريض في المستشفى لعدة أيام لمراقبة الجرح وإدارة الألم. إذا كان هناك التهاب، سيتم إعطاء مضادات حيوية عن طريق الوريد، وقد يستمر المريض على مضادات حيوية فموية لعدة أسابيع بعد الخروج من المستشفى.
العلاج الطبيعي هو جزء لا يتجزأ من مرحلة التعافي. سيقوم أخصائي العلاج الطبيعي بتدريب المريض على كيفية المشي باستخدام العكازات أو المشاية، وتحديد مقدار الوزن المسموح بتحميله على الساق المصابة بناء على تعليمات الجراح. تتم متابعة حالة المريض بشكل دوري من خلال صور الأشعة للتأكد من التئام العظم بشكل سليم وصحيح هذه المرة.
الأسئلة الشائعة حول استخراج المسامير النخاعية ومضاعفاتها
سبب انكسار المسمار النخاعي داخل الفخذ
السبب الرئيسي لانكسار المسمار النخاعي هو عدم التئام الكسر العظمي. عندما لا يلتئم العظم، فإن المسمار المعدني يتحمل بمفرده كل وزن الجسم والضغوط الناتجة عن الحركة. مع مرور الوقت وتكرار الضغط، يتعرض المعدن لما يسمى بـ "الإجهاد المعدني"، مما يؤدي في النهاية إلى انكساره من أضعف نقطة فيه.
كيفية استخراج الجزء المكسور من المسمار
يتم استخراج الجزء المكسور باستخدام تقنيات جراحية دقيقة دون الحاجة لفتح الفخذ بالكامل. يعتمد الجراح على إدخال أسلاك معدنية دقيقة داخل التجويف الأجوف للمسمار المكسور، مما يخلق احتكاكا قويا يسمح بسحب المسمار كقطعة واحدة باستخدام أدوات سحب متخصصة، وهي تقنية تتطلب مهارة عالية وتخطيطا دقيقا.
علامات وجود التهاب بعد جراحة تثبيت الفخذ
تشمل علامات الالتهاب ظهور ألم جديد ومتزايد في منطقة الجراحة، احمرار وتورم ملحوظ، ارتفاع في درجة حرارة الجسم أو المنطقة المصابة، وأحيانا خروج إفرازات أو صديد من مكان الجرح القديم. عند ملاحظة أي من هذه العلامات، يجب مراجعة الطبيب على الفور لإجراء الفحوصات اللازمة.
التعامل مع المسمار في حال حدوث التهاب
يعتمد التعامل على حالة المسمار والكسر. إذا كان المسمار ثابتا والكسر لم يلتئم، يفضل الأطباء إبقاء المسمار مع إجراء تنظيف جراحي وإعطاء مضادات حيوية. أما إذا كان المسمار غير ثابت أو مكسورا، فيجب إزالته فورا واستبداله بوسائل تثبيت أخرى أو مسامير مؤقتة محملة بالمضادات الحيوية للقضاء على العدوى.
دور المسامير المغلفة بالمضادات الحيوية
المسامير المغلفة بالأسمنت الطبي المشبع بالمضادات الحيوية تعتبر حلا سحريا في حالات الالتهابات العميقة. فهي توفر تثبيتا مؤقتا للعظم من جهة، ومن جهة أخرى تقوم بإفراز جرعات عالية جدا ومركزة من المضادات الحيوية مباشرة في مكان العدوى، مما يقضي على البكتيريا بفعالية تفوق المضادات الحيوية المأخوذة عن طريق الفم أو الوريد.
تأثير الأورام على كسور الفخذ وطرق تثبيتها
الأورام التي تنتقل إلى العظام تسبب تآكلها وضعفها، مما يؤدي إلى ما يسمى بالكسور المرضية. في هذه الحالات، يعتبر المسمار النخاعي الخيار الأفضل لأنه يدعم العظمة بالكامل من الداخل. وفي حال وجود تجاويف كبيرة بسبب الورم، يستخدم الجراح الأسمنت العظمي لملء هذه التجاويف ودعم المسمار لتخفيف الألم والسماح للمريض بالحركة.
مرض باجيت وتأثيره على جراحات العظام
مرض باجيت يسبب خللا في بناء العظام، لتصبح متضخمة ولكنها ضعيفة ومتقوسة بشدة. هذا التقوس يجعل استخدام الشرائح المعدنية العادية فاشلا لأنها تنكسر تحت الضغط. الحل الأمثل هو استخدام مسامير نخاعية قصيرة ومصممة خصيصا لتتلاءم مع انحناء العظم وتوفر التثبيت الآمن دون التسبب في كسور إضافية.
مدة التعافي بعد جراحة استخراج المسمار المكسور
تختلف مدة التعافي بناء على سبب الجراحة وما إذا كان قد تم وضع تثبيت جديد. بشكل عام، يحتاج المريض إلى عدة أسابيع من العلاج الطبيعي لاستعادة قوة العضلات وحركة المفصل. قد يستغرق التئام العظم التام عدة أشهر، وخلال هذه الفترة يجب الالتزام بتعليمات الطبيب حول مقدار الوزن المسموح بتحميله على الساق.
نسبة نجاح جراحات استخراج المسامير المكسورة
نسبة نجاح هذه الجراحات عالية جدا في أيدي الجراحين المتخصصين في جراحات العظام المعقدة. بفضل التقنيات الحديثة والأدوات المتطورة، يمكن استخراج المسامير المكسورة بأمان وإعادة تثبيت العظم بطريقة تضمن التئامه، مما يعيد للمريض قدرته على الحركة وممارسة حياته الطبيعية.
البدائل المتاحة في حال فشل التثبيت بالشرائح المعدنية
عند فشل الشرائح المعدنية، كما يحدث غالبا في العظام الضعيفة أو المتقوسة، يكون البديل الأفضل والأكثر فعالية هو التحول إلى التثبيت باستخدام المسمار النخاعي. المسمار النخاعي يتميز بأنه يوزع الضغط والأحمال على العظمة بالكامل من الداخل، مما يقلل من فرص الفشل الميكانيكي ويسرع من عملية الشفاء.
مواضيع أخرى قد تهمك