التثبيت بالمسمار النخاعي: حلول متقدمة لكسور العظام مع الأستاذ الدكتور محمد هطيف في صنعاء

الخلاصة الطبية
التثبيت بالمسمار النخاعي هو إجراء جراحي رائد لعلاج كسور العظام الطويلة، حيث يتم إدخال مسمار معدني داخل تجويف العظم لتحقيق استقرار نسبي ودعم داخلي. تُعد هذه التقنية، التي يتقنها الأستاذ الدكتور محمد هطيف في صنعاء، مثالية لتعزيز الشفاء الطبيعي وتقليل المضاعفات، مع التركيز على الحفاظ على الأنسجة المحيطة.
الخلاصة الطبية المتقدمة: يُعد التثبيت بالمسمار النخاعي (Intramedullary Nailing) إحدى الركائز الأساسية في جراحة العظام الحديثة لعلاج كسور العظام الطويلة، حيث يوفر استقرارًا داخليًا فعالًا يدعم عملية الالتئام الطبيعي للعظم مع الحفاظ على الأنسجة المحيطة. تتميز هذه التقنية، التي يتقنها الأستاذ الدكتور محمد هطيف في صنعاء بخبرة تتجاوز العقدين، بالقدرة على إعادة تأهيل المرضى بشكل أسرع وتقليل المضاعفات، وذلك بفضل استخدام أحدث التقنيات الجراحية والميكانيكا الحيوية المتقدمة التي يطبقها الدكتور هطيف ببراعة لضمان أفضل النتائج الوظيفية والجمالية للمرضى.
مقدمة شاملة: ثورة التثبيت بالمسمار النخاعي في علاج كسور العظام الطويلة
تُمثل كسور العظام الطويلة تحديًا طبيًا يتطلب تدخلاً جراحيًا دقيقًا ومدروسًا لضمان استعادة الوظيفة الكاملة للطرف المصاب وتجنب المضاعفات طويلة الأمد. على مر العقود، تطورت تقنيات جراحة العظام بشكل ملحوظ، وبرز "التثبيت بالمسمار النخاعي" كإجراء جراحي رائد يُحدث ثورة حقيقية في هذا المجال. تعتمد هذه التقنية المبتكرة على إدخال مسمار معدني خاص، غالبًا ما يكون مصنوعًا من التيتانيوم أو الفولاذ المقاوم للصدأ، داخل التجويف النخاعي للعظم الطويل المكسور. يوفر هذا المسمار دعمًا داخليًا قويًا واستقرارًا نسبيًا، مما يسمح للعظم بالالتئام في بيئة بيولوجية مثالية، مع الحفاظ على التروية الدموية للأنسجة المحيطة.
في قلب اليمن، وتحديدًا في العاصمة صنعاء، يقف الأستاذ الدكتور محمد هطيف كمرجع وخبير لا يُضاهى في مجال جراحة العظام، ويقدم خبرته الواسعة التي تتجاوز العشرين عامًا في تطبيق تقنية التثبيت بالمسمار النخاعي بأعلى معايير الدقة والأمان العالمية. بصفته أستاذًا في جامعة صنعاء، يجمع الدكتور هطيف بين المعرفة الأكاديمية العميقة والخبرة السريرية العملية، مستخدمًا أحدث التقنيات الجراحية مثل الجراحة المجهرية (Microsurgery)، وتنظير المفاصل بتقنية 4K (Arthroscopy 4K)، وجراحة استبدال المفاصل (Arthroplasty)، لضمان حصول كل مريض على خطة علاجية مخصصة تهدف إلى تحقيق أفضل النتائج الممكنة. يرتكز نهج الدكتور هطيف على النزاهة الطبية المطلقة والرعاية الشاملة، بدءًا من التشخيص الدقيق باستخدام أحدث أجهزة التصوير، مرورًا بالتدخل الجراحي المتقن، وصولًا إلى مرحلة التعافي الكامل والتأهيل. يهدف هذا الدليل الشامل إلى تقديم فهم معمق لتقنية التثبيت بالمسمار النخاعي، تسليط الضوء على مزاياها، وشرح خطواتها الجراحية، مع التركيز على الدور المحوري والخبرة الفريدة للأستاذ الدكتور محمد هطيف في تمكين المرضى من استعادة حياتهم ووظائفهم الطبيعية.
فهم كسور العظام الطويلة: التشريح، الأنواع، الأسباب، والأعراض
تُشكل العظام الطويلة العمود الفقري الهيكلي لأطرافنا، وهي حيوية للحركة، الدعم، وحماية الأعضاء الداخلية. عندما تتعرض هذه العظام للكسر، فإنها تُحدث تأثيرًا كبيرًا على جودة حياة الفرد، وتتطلب تدخلًا متخصصًا لإعادة تنظيمها وتثبيتها.
1. تشريح العظام الطويلة: أساس الدعم والحركة
تتميز العظام الطويلة، مثل عظم الفخذ (الفخذ)، وعظم الساق (القصبة والشظية)، وعظم العضد (الذراع العلوي)، وعظم الساعد (الزند والكعبرة)، ببنية فريدة تسمح لها بتحمل الأحمال الكبيرة وتوفير الدعم الهيكلي اللازم للحركة. تتكون هذه العظام من الأجزاء الرئيسية التالية:
- الجزء القشري (Cortex): هو الطبقة الخارجية الصلبة والكثيفة من العظم، والتي توفر القوة والمتانة الهيكلية. يتكون في الغالب من العظم المضغوط (Compact Bone) وهو المسؤول عن مقاومة الضغوط والانحناءات.
- التجويف النخاعي (Medullary Canal): هو التجويف المركزي داخل العظم، والذي يمتد على طول الجزء الأوسط من العظم (الجسم أو الجدل). يحتوي هذا التجويف على نخاع العظم، وهو المسؤول عن إنتاج خلايا الدم. هذا التجويف هو المكان الذي يُدخل فيه المسمار النخاعي.
- المشاش (Metaphysis): هي الأجزاء الأوسع من العظم الطويل، وتقع بين الجدل (Diaphysis) ونهايات العظم (Epiphysis). تحتوي على العظم الإسفنجي (Cancellous Bone) وهي مناطق غنية بالأوعية الدموية وتشارك في النمو العظمي.
- النهايات العظمية (Epiphysis): هي الأطراف المستديرة للعظم الطويل، وتتكون من العظم الإسفنجي المغطى بطبقة رقيقة من العظم القشري. هذه الأطراف تتصل بالمفاصل وتُغطى بالغضروف المفصلي.
- السمحاق (Periosteum): غشاء ليفي سميك يغطي السطح الخارجي للعظم (باستثناء الأسطح المفصلية). يحتوي على الأوعية الدموية والأعصاب والخلايا العظمية، ويلعب دورًا حيويًا في تغذية العظم وإصلاحه بعد الكسر.
2. أنواع كسور العظام الطويلة: تصنيفات مختلفة
تُصنف كسور العظام الطويلة بناءً على عدة عوامل، بما في ذلك شكل الكسر، ومدى تفتت العظم، وموقع الكسر:
- كسور مستعرضة (Transverse Fractures): يحدث الكسر بشكل مستقيم عبر محور العظم.
- كسور مائلة (Oblique Fractures): يحدث الكسر بزاوية مائلة عبر محور العظم.
- كسور حلزونية (Spiral Fractures): تحدث نتيجة لقوة التواء، وتظهر خطوط الكسر بشكل حلزوني حول العظم. غالبًا ما تكون هذه الكسور مستقرة نسبيًا بعد التثبيت.
- كسور مفتتة (Comminuted Fractures): ينقسم العظم إلى ثلاثة أجزاء أو أكثر. هذه الكسور أكثر تعقيدًا وتتطلب تثبيتًا دقيقًا.
- كسور غير مكتملة (Incomplete Fractures): لا ينفصل العظم تمامًا.
- كسور مفتوحة (Open/Compound Fractures): يخترق العظم المكسور الجلد، مما يعرضه للتلوث ويزيد من خطر العدوى. تتطلب تدخلًا جراحيًا عاجلاً.
- كسور مغلقة (Closed Fractures): لا يخترق العظم المكسور الجلد.
- كسور إجهادية (Stress Fractures): كسور صغيرة جدًا تحدث نتيجة الإجهاد المتكرر على العظم، وغالبًا ما تكون في الرياضيين.
3. أسباب كسور العظام الطويلة: من الصدمات إلى الأمراض
تتعدد أسباب كسور العظام الطويلة وتتراوح بين الصدمات عالية الطاقة والحالات المرضية التي تضعف العظم:
- الصدمات عالية الطاقة:
- حوادث السيارات والدراجات النارية: السبب الأكثر شيوعًا للكسور الشديدة.
- السقوط من ارتفاعات عالية: خاصة في البالغين وكبار السن.
- الإصابات الرياضية: مثل كسور الساق في لاعبي كرة القدم أو كسور الفخذ في المتزلجين.
- الإصابات الصناعية: في بيئات العمل الخطرة.
- الصدمات منخفضة الطاقة:
- السقوط البسيط: خاصة لدى كبار السن المصابين بهشاشة العظام.
- الحالات المرضية (الكسور المرضية):
- هشاشة العظام (Osteoporosis): تؤدي إلى ضعف العظام وجعلها عرضة للكسر بسهولة حتى من صدمات بسيطة.
- الأورام العظمية (Bone Tumors): سواء كانت حميدة أو خبيثة، يمكن أن تضعف بنية العظم.
- الالتهابات العظمية (Osteomyelitis): يمكن أن تسبب تدميرًا للعظم.
- أمراض العظام الأيضية: مثل مرض باجيت (Paget's Disease).
4. أعراض كسور العظام الطويلة والتشخيص: علامات واضحة
تظهر كسور العظام الطويلة بمجموعة من الأعراض الواضحة التي تتطلب اهتمامًا طبيًا فوريًا:
- ألم شديد ومفاجئ: يزداد سوءًا مع أي حركة أو ضغط على المنطقة المصابة.
- تورم وكدمات: نتيجة لنزيف الأوعية الدموية الصغيرة في الأنسجة المحيطة.
- تشوه واضح في الطرف المصاب: قد يبدو الطرف أقصر، أو منحنيًا بزاوية غير طبيعية.
- عدم القدرة على تحريك الطرف: أو فقدان كامل للوظيفة.
- صوت طقطقة أو فرقعة: عند حدوث الكسر.
- خدر أو وخز: إذا تأثرت الأعصاب المحيطة.
- بروز العظم من الجلد: في حالة الكسور المفتوحة، وهي حالة طارئة تتطلب تدخلًا فوريًا.
التشخيص:
يعتمد تشخيص كسور العظام الطويلة على:
* الفحص السريري: يقوم الطبيب بتقييم الأعراض، وفحص المنطقة المصابة بحثًا عن تورم، كدمات، تشوه، وتقييم نطاق الحركة والحالة العصبية الوعائية.
* الأشعة السينية (X-rays): هي الأداة التشخيصية الأساسية لتأكيد وجود الكسر، تحديد نوعه، موقعه، ومدى تشرده.
* التصوير المقطعي المحوسب (CT Scan): يُستخدم للحصول على صور أكثر تفصيلاً للكسور المعقدة، خاصة تلك التي تمتد إلى المفاصل، ولتقييم درجة التفتت.
* التصوير بالرنين المغناطيسي (MRI): قد يُطلب في حالات معينة لتقييم الأنسجة الرخوة المحيطة، مثل الأربطة والأوتار، أو للكشف عن كسور الإجهاد التي قد لا تظهر في الأشعة السينية الأولية.
بفضل خبرته العميقة في التشخيص الدقيق، يضمن الأستاذ الدكتور محمد هطيف تحديد طبيعة الكسر بدقة متناهية، مما يمهد الطريق لاختيار خطة العلاج الأنسب والأكثر فعالية لكل مريض.
التثبيت بالمسمار النخاعي (IMN): مبدأ، تطور، ومزايا لا تضاهى
يُعد التثبيت بالمسمار النخاعي (Intramedullary Nailing) إحدى أكثر التقنيات الجراحية شيوعًا وفعالية في علاج كسور العظام الطويلة، وقد أثبتت جدارتها على مر السنين كخيار علاجي مفضل للعديد من أنواع الكسور.
1. ما هو التثبيت بالمسمار النخاعي؟ المبدأ والآلية
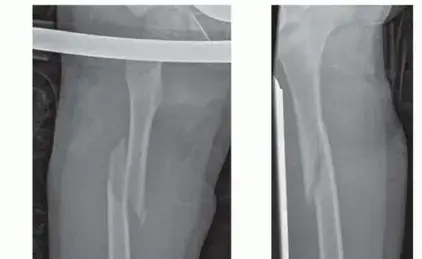
التثبيت بالمسمار النخاعي هو إجراء جراحي يتم فيه إدخال مسمار معدني مجوف أو صلب داخل التجويف النخاعي للعظم الطويل المكسور. يعمل هذا المسمار كدعامة داخلية، أو "جبيرة داخلية"، لتثبيت شظايا العظم المكسورة في وضعها الصحيح. يتم تأمين المسمار في مكانه باستخدام مسامير قفل (locking screws) تُدخل عبر العظم والمسمار نفسه، مما يمنع الدوران أو تقصير العظم.
المبدأ الأساسي:
* الاستقرار النسبي (Relative Stability): يوفر المسمار النخاعي استقرارًا كافيًا للسماح بحدوث حركة دقيقة بين شظايا الكسر، مما يحفز التئام العظم الثانوي (Secondary Bone Healing) من خلال تكوين الكالس (Callus).
* الحفاظ على التروية الدموية: بخلاف بعض تقنيات التثبيت الأخرى (مثل الصفائح)، فإن التثبيت بالمسمار النخاعي يتطلب الحد الأدنى من تجريد السمحاق والأنسجة الرخوة المحيطة بالكسر. هذا يحافظ على التروية الدموية للعظم، وهو أمر بالغ الأهمية لعملية الالتئام.
* توزيع الوزن المحوري: يسمح المسمار بتوزيع الأحمال عبر محور العظم، مما يدعم الوزن ويقلل الضغط على منطقة الكسر، وبالتالي يتيح للمريض بدء الحركة المبكرة.
2. تاريخ وتطور التثبيت بالمسمار النخاعي
تعود فكرة التثبيت النخاعي إلى أوائل القرن العشرين، ولكنها شهدت تطورًا كبيرًا بفضل جهود الجراح الألماني جيرهارد كونشر (Gerhard Küntscher) في الأربعينيات. بدأت المسامير الأولى بسيطة وغير مقفلة، مما حد من استخدامها. مع التقدم في المواد والتصميم، وخاصة إدخال مسامير القفل في الثمانينيات، أصبحت تقنية IMN أكثر فعالية وتنوعًا، مما سمح بتثبيت الكسور في أجزاء مختلفة من العظم الطويل ومنع التدوير والتقصير. اليوم، هناك أنواع متعددة من المسامير النخاعية المصممة خصيصًا لعظام مختلفة (مثل مسامير الفخذ، مسامير القصبة، مسامير العضد)، مع تصميمات متقدمة تزيد من قوتها ومرونتها.
3. مزايا التثبيت بالمسمار النخاعي: لماذا هو الخيار المفضل؟
يُقدم التثبيت بالمسمار النخاعي العديد من المزايا التي تجعله الخيار المفضل في علاج العديد من كسور العظام الطويلة، خاصة عند مقارنته بتقنيات التثبيت الأخرى:
- الحفاظ على الأنسجة الرخوة: يتطلب شقًا جراحيًا صغيرًا نسبيًا ويقلل من الحاجة إلى تجريد السمحاق والأنسجة المحيطة، مما يحافظ على التروية الدموية للعظم ويعزز الالتئام.
- الاستقرار البيولوجي: يدعم الالتئام الثانوي للعظم، وهو الأقرب للعملية الطبيعية لالتئام العظام.
- التحميل المبكر والتعافي السريع: يسمح للمريض ببدء الحركة وتحميل الوزن على الطرف المصاب في وقت مبكر، مما يقلل من ضمور العضلات وتيبس المفاصل ويسرع من عملية التأهيل والعودة للأنشطة اليومية.
- قوة ميكانيكية عالية: يوفر دعمًا قويًا ومستقرًا من داخل العظم، مما يجعله مثاليًا للكسور التي تتعرض لأحمال كبيرة.
- معدلات عدوى أقل: خاصة في الكسور المفتوحة، حيث يمكن إدخال المسمار بعيدًا عن منطقة الجرح المفتوح.
- نتائج وظيفية أفضل: غالبًا ما يؤدي إلى استعادة كاملة أو شبه كاملة للوظيفة.
- تعدد الاستخدامات: يمكن استخدامه لمجموعة واسعة من كسور العظام الطويلة في مواقع مختلفة.
مقارنة بين التثبيت بالمسمار النخاعي والتثبيت بالصفائح والمسامير:
| الميزة / التقنية | التثبيت بالمسمار النخاعي (IMN) | التثبيت بالصفائح والمسامير (Plate and Screw Fixation) |
|---|---|---|
| مبدأ التثبيت | داخلي، داخل التجويف النخاعي. | خارجي، على سطح العظم. |
| الاستقرار | استقرار نسبي (Relative Stability)، يحفز الالتئام الثانوي. | استقرار مطلق (Absolute Stability)، يحفز الالتئام الأولي (إذا كان هناك ضغط). |
| التأثير على الأنسجة الرخوة | قليل جدًا، يحافظ على التروية الدموية. | يتطلب تجريدًا واسعًا للسمحاق والأنسجة الرخوة، قد يؤثر على التروية. |
| الشق الجراحي | غالبًا ما يكون أصغر (جراحة طفيفة التوغل). | غالبًا ما يكون أكبر. |
| التحميل المبكر | ممكن في معظم الحالات، يسرع التأهيل. | قد يتطلب فترة أطول لعدم تحميل الوزن. |
| معدلات العدوى | أقل (خاصة في الكسور المفتوحة). | قد تكون أعلى (خاصة في الكسور المفتوحة). |
| القوة الميكانيكية | ممتاز في تحمل أحمال الضغط والانحناء. | جيد في تحمل أحمال الضغط، ولكن قد يكون عرضة للانحناء. |
| الكسور المناسبة | كسور الجدل (Diaphyseal Fractures) للعظام الطويلة، بعض الكسور القريبة والبعيدة. | مجموعة واسعة من الكسور، بما في ذلك الكسور المفصلية والكسور القريبة من المفاصل. |
| إزالة الغرسة | قد يكون أسهل. | قد يكون أكثر تعقيدًا. |
4. دواعي استخدام التثبيت بالمسمار النخاعي: متى يكون الخيار الأمثل؟
يُعد التثبيت بالمسمار النخاعي الخيار الأمثل للعديد من كسور العظام الطويلة، وتشمل دواعي استخدامه الرئيسية:
- كسور عظم الفخذ (Femur Fractures):
- كسور الجدل (Diaphyseal fractures).
- بعض كسور تحت المدور (Subtrochanteric fractures).
- كسور فوق اللقمة (Supracondylar fractures) في بعض الحالات.
- كسور عظم الساق (Tibia Fractures):
- كسور الجدل (Diaphyseal fractures).
- كسور تحت الرضفة (Proximal Tibial Fractures) في بعض الحالات.
- كسور عظم العضد (Humerus Fractures):
- كسور الجدل (Diaphyseal fractures).
- بعض كسور رأس العضد (Proximal Humerus Fractures).
- الكسور المفتوحة: حيث يقلل من خطر العدوى مقارنة بالصفائح.
- الكسور المتفتتة: يمكن للمسمار أن يوفر استقرارًا جيدًا حتى في وجود تفتت كبير.
- الكسور المرضية: التي تحدث بسبب ضعف العظم الناتج عن الأورام أو هشاشة العظام.
- الكسور غير الملتئمة (Non-union) أو سوء الالتئام (Malunion): كإجراء مراجعة.
5. موانع استخدام التثبيت بالمسمار النخاعي: متى لا يكون مناسبًا؟
على الرغم من فعاليته، إلا أن هناك بعض الحالات التي قد لا يكون فيها التثبيت بالمسمار النخاعي هو الخيار الأفضل:
- الكسور التي تمتد إلى المفاصل (Intra-articular Fractures): قد لا يوفر المسمار النخاعي الاستقرار الدقيق المطلوب لإعادة بناء سطح المفصل.
- ضيق أو انسداد التجويف النخاعي: بسبب أورام سابقة، أو تشوهات خلقية، أو كسور قديمة.
- العدوى النشطة في منطقة الكسر: يجب علاج العدوى أولاً.
- عدم استقرار المريض طبيًا: لا يتحمل الجراحة.
- الأطفال الذين لديهم صفائح نمو مفتوحة: قد يؤثر إدخال المسمار على نمو العظم. (هناك مسامير خاصة للأطفال).
- بعض الكسور القريبة والبعيدة جدًا من المفاصل: حيث قد لا يكون هناك عظم كافٍ لتثبيت المسمار بالمسامير القفل.
يُعد التقييم الدقيق لكل حالة من قبل جراح عظام خبير مثل الأستاذ الدكتور محمد هطيف أمرًا حاسمًا لتحديد ما إذا كان التثبيت بالمسمار النخاعي هو الخيار العلاجي الأنسب والآمن للمريض.
الإجراء الجراحي للتثبيت بالمسمار النخاعي: من التحضير إلى التعافي
تُعد جراحة التثبيت بالمسمار النخاعي إجراءً معقدًا يتطلب دقة عالية وخبرة جراحية واسعة. يضمن الأستاذ الدكتور محمد هطيف في صنعاء تطبيق هذا الإجراء بأقصى درجات الدقة والاحترافية، مستخدمًا أحدث البروتوكولات والتقنيات لضمان سلامة المريض وتحقيق أفضل النتائج.
1. التحضير قبل الجراحة: تخطيط دقيق لنتائج مثالية
تبدأ رحلة العلاج بالتخطيط الدقيق قبل الجراحة، وهو أمر حيوي لنجاح الإجراء:
- التقييم الطبي الشامل: يقوم الدكتور هطيف بإجراء فحص سريري شامل للمريض، ومراجعة تاريخه الطبي، وتقييم حالته الصحية العامة للتأكد من قدرته على تحمل الجراحة والتخدير.
- التقييم التشخيصي المتقدم: يشمل ذلك الأشعة السينية (X-rays) من زوايا متعددة، والتصوير المقطعي المحوسب (CT Scan) لتقييم دقيق لشكل الكسر، درجة التفتت، وعلاقة الكسر بالمفاصل، بالإضافة إلى تحديد أبعاد التجويف النخاعي.
- التخطيط الجراحي (Pre-operative Planning): يقوم الدكتور هطيف بوضع خطة جراحية مفصلة، تتضمن اختيار نوع وحجم المسمار النخاعي المناسب، تحديد موقع الشق الجراحي، وتوقع أي تحديات محتملة. يمكن استخدام قوالب الأشعة السينية أو برامج حاسوبية خاصة للمساعدة في هذا التخطيط.
- الاستعدادات الروتينية: تشمل فحوصات الدم، تخطيط القلب الكهربائي (ECG)، وأي استشارات طبية أخرى ضرورية (مثل استشارة طبيب التخدير).
- التوقف عن الأدوية: قد يُطلب من المريض التوقف عن تناول بعض الأدوية، مثل مميعات الدم، قبل الجراحة.
- الصيام: يجب على المريض الصيام لعدة ساعات قبل الجراحة.
2. التخدير: ضمان الراحة والأمان
تُجرى جراحة التثبيت بالمسمار النخاعي عادة تحت التخدير العام (General Anesthesia)، مما يضمن أن يكون المريض فاقدًا للوعي تمامًا ولا يشعر بأي ألم أثناء الإجراء. في بعض الحالات، يمكن استخدام التخدير الموضعي أو الشوكي مع التخدير الوريدي المهدئ. يقوم فريق التخدير بمراقبة العلامات الحيوية للمريض باستمرار طوال الجراحة لضمان سلامته.
3. خطوات الإجراء الجراحي: دقة متناهية برعاية الأستاذ الدكتور محمد هطيف
تتطلب كل خطوة في هذا الإجراء دقة وخبرة عالية، وهي ما يبرع فيه الأستاذ الدكتور محمد هطيف:
- الوضع الجراحي والتعقيم: يتم وضع المريض على طاولة العمليات في وضع يسمح بالوصول الأمثل إلى منطقة الكسر. يتم تعقيم المنطقة الجراحية بدقة لمنع العدوى.
- الشق الجراحي: يتم عمل شق جراحي صغير نسبيًا (شق طفيف التوغل) بالقرب من نهاية العظم (عادة في الأرداف لكسور الفخذ، أو حول الركبة لكسور القصبة، أو الكتف لكسور العضد).
- الدخول إلى التجويف النخاعي (Entry Point): يتم تحديد نقطة الدخول الدقيقة إلى التجويف النخاعي باستخدام التنظير الفلوري (Fluoroscopy) للحصول على صور أشعة سينية في الوقت الفعلي. يتم عمل فتحة صغيرة في قشرة العظم للوصول إلى التجويف.
- إعادة تهيئة التجويف النخاعي (Reaming): في معظم الحالات، يتم استخدام أدوات خاصة (reamers) لتوسيع التجويف النخاعي تدريجيًا. هذا يسمح بإدخال مسمار أكبر وأقوى، ويزيد من التلامس بين المسمار والعظم، مما يعزز الاستقرار والالتئام. (بعض المسامير لا تتطلب إعادة تهيئة).
- رد الكسر (Fracture Reduction): يتم إعادة شظايا الكسر إلى وضعها التشريحي الصحيح باستخدام مناورات يدوية أو أدوات خاصة، مع المراقبة المستمرة بواسطة التنظير الفلوري لضمان المحاذاة الدقيقة.
- إدخال المسمار النخاعي (Nail Insertion): يتم إدخال المسمار النخاعي بعناية داخل التجويف النخاعي، ويمرر عبر منطقة الكسر حتى يصل إلى الطرف الآخر من العظم.
- قفل المسمار (Locking): بمجرد وضع المسمار في الموضع الصحيح، يتم إدخال مسامير قفل (locking screws) عبر فتحات مخصصة في المسمار والعظم. تُدخل هذه المسامير في كلا طرفي المسمار (قفل قريب وقفل بعيد) لتثبيته في مكانه ومنع الدوران أو التقصير. يتم استخدام دليل خاص (jig) لضمان الدقة في وضع مسامير القفل.
- التحقق النهائي: يتم التحقق من وضع المسمار والمسامير القفل ومحاذاة الكسر باستخدام التنظير الفلوري.
- إغلاق الجرح: بعد التأكد من دقة التثبيت، يتم إغلاق الشقوق الجراحية بطبقات، وتغطيتها بضمادات معقمة.
4. التقنيات المتقدمة المستخدمة من قبل الأستاذ الدكتور محمد هطيف:
يحرص الدكتور هطيف على استخدام أحدث التقنيات لتعزيز دقة وسلامة الإجراء:
- التثبيت بالمسمار النخاعي المغلق (Closed Intramedullary Nailing): حيث يتم رد الكسر دون فتح موقع الكسر مباشرة، مما يقلل من الصدمة على الأنسجة الرخوة ويحافظ على التروية الدموية.
- التوجيه بالصور (Image Guidance): استخدام التنظير الفلوري عالي الدقة (C-arm) لضمان وضع المسمار والمسامير القفل بدقة متناهية وتقليل التعرض للإشعاع.
- تقنيات الجراحة طفيفة التوغل (Minimally Invasive Surgery - MIS): تهدف إلى تقليل حجم الشقوق الجراحية وتقليل الأضرار التي تلحق بالأنسجة المحيطة، مما يؤدي إلى ألم أقل، تعافٍ أسرع، وتقليل مخاطر المضاعفات.
- أدوات جراحية متطورة: استخدام أحدث الأدوات الجراحية المصممة لزيادة الكفاءة والدقة.
5. المخاطر والمضاعفات المحتملة: الشفافية في الرعاية
على الرغم من أن التثبيت بالمسمار النخاعي إجراء آمن وفعال للغاية، إلا أنه، كأي تدخل جراحي، لا يخلو من بعض المخاطر والمضاعفات المحتملة. يُطلع الأستاذ الدكتور محمد هطيف مرضاه بشفافية كاملة على هذه المخاطر ويُتخذ كافة الإجراءات الوقائية لتقليلها:
- العدوى (Infection): يمكن أن تحدث في موقع الجراحة أو حول المسمار. يتم الوقاية منها بالتعقيم الصارم والمضادات الحيوية الوقائية.
- تلف الأعصاب أو الأوعية الدموية: نادر الحدوث، ولكن يمكن أن يحدث أثناء الجراحة.
- عدم الالتئام (Non-union): فشل العظم في الالتئام، قد يتطلب جراحة إضافية.
- سوء الالتئام (Malunion): التئام العظم في وضع غير صحيح، مما قد يؤثر على الوظيفة.
- متلازمة الحيز (Compartment Syndrome): زيادة الضغط داخل حيز عضلي مغلق، وهي حالة طارئة.
- انسداد رئوي دهني (Fat Embolism): مضاعفة نادرة وخطيرة تحدث نتيجة دخول جزيئات دهنية إلى الدورة الدموية.
- جلطات الدم (Deep Vein Thrombosis - DVT): تكون جلطات دموية في الأوردة العميقة، يمكن أن تنتقل إلى الرئة (الانسداد الرئوي). يتم الوقاية منها بتحريك المريض مبكرًا واستخدام الأدوية المضادة للتخثر.
- ألم في موقع المسمار أو المسامير: قد يشعر بعض المرضى بألم أو تهيج في موقع المسمار أو المسامير القفل، وقد يتطلب إزالة المسمار بعد الالتئام الكامل.
- كسر المسمار أو المسامير: نادر الحدوث،
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات الكسور المعقدة وإنقاذ الأطراف.. نلتزم بإعادتك لحياة خالية من الألم وعظام قوية وملتئمة.
مواضيع أخرى قد تهمك