هل ممارسه الجنس يمكن أن يسرّع شفاء كسور العظام أم يؤخرها؟

الخلاصة الطبية
هل تبحث عن معلومات دقيقة حول هل ممارسه الجنس يمكن أن يسرّع شفاء كسور العظام أم يؤخرها؟؟ هل تعلم؟ ممارسة الجنس يمكن أن تسرع عملية شفاء الكسور العظمية! تشير دراسات أولية إلى إمكانية تحفيز النشاط الجنسي لإنتاج الخلايا العظمية وتحسين قوتها، مما قد يعزز التئام العظام. لكن تأثيره معقد، إذ يتوقف على نوع الكسر وموقعه وقد يتطلب حذرًا خاصًا في حالات معينة، لذا استشر طبيبك دائمًا.
العلاقة بين ممارسة الجنس وشفاء كسور العظام: حقيقة علمية أم مجرد خرافة؟ رؤية شاملة للتعافي من الكسور
تُعد كسور العظام من الإصابات الشائعة التي تتطلب فترة تعافٍ طويلة ورعاية طبية دقيقة لضمان التئامها بشكل صحيح واستعادة الوظيفة الكاملة للطرف المصاب. بينما تركز معظم الأبحاث والمشورة الطبية على العوامل المعروفة مثل التغذية السليمة، الراحة، العلاج الطبيعي، والتدخلات الجراحية عند الضرورة، يظل هناك فضول متزايد حول تأثير العوامل الأقل تقليدية على عملية الشفاء. من بين هذه العوامل، يبرز سؤال يطرحه الكثيرون في الخفاء: هل لممارسة الجنس دور في تسريع شفاء كسور العظام أم يمكن أن تؤخرها؟
إن الإجابة على هذا السؤال ليست بسيطة، وتتطلب فهمًا عميقًا لآلية التئام العظام، والعوامل التي تؤثر عليها، بالإضافة إلى النظرة العلمية لأي تأثيرات محتملة لممارسة الجنس على هذه العملية. في هذا المقال الشامل، سنستعرض كل ما يتعلق بكسور العظام، من التشريح والأنواع والأسباب إلى طرق العلاج والوقاية، وسنفصل في العلاقة المحتملة بين النشاط الجنسي وعملية الشفاء، مع التأكيد على أهمية المشورة الطبية المتخصصة لضمان التعافي الآمن والفعال.
يؤكد الأستاذ الدكتور محمد هطيف ، قامة طبية بارزة وأستاذ جراحة العظام والعمود الفقري والمفاصل في جامعة صنعاء، على أن التشخيص الدقيق والخطة العلاجية الشاملة هي حجر الزاوية في أي عملية شفاء ناجحة للكسور. بفضل خبرته التي تتجاوز 20 عامًا، يقدم الدكتور هطيف حلولاً جراحية متقدمة باستخدام أحدث التقنيات مثل الجراحة المجهرية (Microsurgery) وتنظير المفاصل بتقنية 4K (Arthroscopy 4K) واستبدال المفاصل (Arthroplasty)، ملتزمًا بأعلى معايير الأمانة الطبية الصارمة لضمان أفضل النتائج لمرضاه في اليمن والمنطقة.
1. فهم كسور العظام: نظرة تشريحية ووظيفية
لتقدير تعقيد عملية التئام العظام وتأثير العوامل المختلفة عليها، من الضروري أولاً فهم بنية العظام ووظائفها الأساسية. العظام ليست مجرد هياكل صلبة، بل هي أنسجة حية ديناميكية تتكون من خلايا ومصفوفة خارج الخلية، وتلعب أدوارًا حيوية في الجسم.
1.1. تشريح ووظائف العظام
- الدعم والحماية: توفر العظام هيكلًا صلبًا يدعم الجسم ويحمي الأعضاء الداخلية الحساسة مثل الدماغ (الجمجمة)، والقلب والرئتين (القفص الصدري).
- الحركة: تعمل العظام كنقاط ارتكاز للعضلات، مما يسمح بحركة الجسم عند انقباض العضلات وسحبها للعظام عبر المفاصل.
- إنتاج خلايا الدم: يحتوي نخاع العظم الأحمر، الموجود داخل بعض العظام (خاصة العظام المسطحة وطرفي العظام الطويلة)، على الخلايا الجذعية التي تنتج جميع أنواع خلايا الدم (الحمراء والبيضاء والصفائح الدموية).
- تخزين المعادن: تعد العظام مخزنًا رئيسيًا للكالسيوم والفوسفور، وهما معدنان ضروريان للعديد من الوظائف الفسيولوجية، بما في ذلك تقلص العضلات، نقل الإشارات العصبية، وتخثر الدم.
- تنظيم الأيض: تشارك العظام في إفراز بعض الهرمونات التي تلعب دورًا في تنظيم مستويات السكر في الدم والدهون.
1.2. أنواع العظام وأنسجتها
- العظام المدمجة (الكثيفة): تشكل الطبقة الخارجية الصلبة والقوية لمعظم العظام، وتوفر الدعم والحماية.
- العظام الإسفنجية (التربيقية): توجد داخل العظام المدمجة، وتتكون من شبكة من الدعامات الصغيرة (الترابيق) التي تجعل العظم أخف وزنًا وتوفر مساحة لنخاع العظم.
-
أنواع الخلايا العظمية:
- بانيات العظم (Osteoblasts): خلايا مسؤولة عن تكوين نسيج عظمي جديد.
- خلايا العظم (Osteocytes): خلايا عظمية ناضجة محاطة بالمصفوفة العظمية، تلعب دورًا في الحفاظ على النسيج العظمي وتنظيم استقلاب العظام.
- ناقضات العظم (Osteoclasts): خلايا كبيرة متعددة النوى مسؤولة عن ارتشاف النسيج العظمي القديم أو التالف، مما يمهد الطريق لتكوين نسيج جديد. هذه العملية التوازنية (الترميم والارتشاف) ضرورية لصحة العظام وصيانتها.
2. كسور العظام: الأسباب، الأنواع، والأعراض
كسر العظم هو أي فقدان لاستمرارية العظم، سواء كان شقًا صغيرًا أو كسرًا كاملًا. يمكن أن تحدث الكسور لأسباب متنوعة وتتخذ أشكالًا مختلفة.
2.1. أسباب كسور العظام
- الصدمات والإصابات: السبب الأكثر شيوعًا، ويشمل حوادث السقوط، حوادث السيارات، والإصابات الرياضية. تتجاوز قوة الصدمة قدرة العظم على تحمل الضغط.
- هشاشة العظام (Osteoporosis): حالة تتميز بضعف العظام ونقص كثافتها، مما يجعلها أكثر عرضة للكسور حتى من الصدمات الخفيفة أو السقوط البسيط.
- كسور الإجهاد (Stress Fractures): تحدث نتيجة للجهد المتكرر والمتزايد على العظام، خاصة في الرياضيين أو الأشخاص الذين يمارسون أنشطة تتضمن حمل الأوزان الثقيلة بشكل متواصل، دون وجود صدمة واحدة قوية.
- الأورام الخبيثة: يمكن أن تضعف الأورام التي تنشأ في العظام أو تنتشر إليها (نقائل) بنية العظم، مما يجعله عرضة للكسر بسهولة (كسور مرضية).
- بعض الأمراض المزمنة: مثل داء السكري غير المتحكم فيه، بعض أمراض الغدة الدرقية أو جارات الدرقية، وأمراض الكلى المزمنة، يمكن أن تؤثر على صحة العظام وتزيد من خطر الكسور.
- الأدوية: بعض الأدوية، مثل الكورتيكوستيرويدات المستخدمة لفترات طويلة، يمكن أن تضعف العظام.
2.2. أنواع كسور العظام
يمكن تصنيف الكسور بطرق مختلفة، اعتمادًا على شدتها، موقعها، شكلها، وما إذا كانت تخترق الجلد أم لا.
- الكسر المغلق (Closed Fracture): لا يوجد جرح في الجلد فوق الكسر.
- الكسر المفتوح (Open/Compound Fracture): يخترق العظم المكسور الجلد، مما يعرضه لخطر العدوى. هذا النوع يتطلب تدخلًا طبيًا عاجلًا.
- الكسر المستعرض (Transverse Fracture): كسر يمتد بشكل مستقيم عبر العظم.
- الكسر المائل (Oblique Fracture): كسر قطري عبر العظم.
- الكسر الحلزوني (Spiral Fracture): كسر يلتف حول العظم، غالبًا ما ينتج عن قوى التواء.
- الكسر المفتت (Comminuted Fracture): ينكسر العظم إلى ثلاث قطع أو أكثر.
- الكسر الانضغاطي (Compression Fracture): يحدث عندما ينضغط العظم ويسحق، شائع في العمود الفقري بسبب هشاشة العظام.
- الكسر الأخضر (Greenstick Fracture): كسر جزئي يحدث غالبًا عند الأطفال حيث ينحني العظم ولا ينكسر بالكامل، يشبه كسر الغصن الأخضر.
- كسر الفصل (Avulsion Fracture): تنفصل قطعة صغيرة من العظم عن الجسم الرئيسي للعظم بسبب سحب قوي من وتر أو رباط.
2.3. أعراض كسور العظام
تتفاوت أعراض الكسور بناءً على موقعها وشدتها، ولكن بشكل عام تشمل:
- الألم الشديد: يزداد مع الحركة أو لمس المنطقة.
- التورم والكدمات: حول منطقة الكسر.
- التشوه الواضح: قد يظهر الطرف المكسور بزاوية غير طبيعية أو أقصر من الطبيعي.
- عدم القدرة على تحريك الجزء المصاب: أو صعوبة كبيرة في ذلك.
- احساس بالاحتكاك أو الطحن (Crepitus): عند محاولة تحريك الجزء المصاب.
- خدر أو وخز: إذا كان الكسر يؤثر على الأعصاب المجاورة.
- صوت طقطقة: قد يسمعه المريض لحظة حدوث الكسر.
لا ينبغي أبدًا تجاهل هذه الأعراض. يجب طلب الرعاية الطبية الفورية لتقييم الإصابة وتشخيصها بشكل صحيح.
3. عملية التئام العظام الطبيعية
تعتبر عملية التئام العظام ظاهرة بيولوجية معقدة ومنظمة للغاية، وتتضمن سلسلة من المراحل المتداخلة التي تهدف إلى إعادة بناء العظم وإصلاح الكسر.
3.1. مراحل التئام العظام
-
المرحلة الالتهابية (Inflammation Phase):
- المدة: تبدأ فور حدوث الكسر وتستمر لعدة أيام.
- ما يحدث: تمزق الأوعية الدموية في منطقة الكسر، مما يؤدي إلى نزيف وتكون ورم دموي (Hematoma). تقوم الخلايا الالتهابية بتنظيف الحطام الخلوي والأنسجة الميتة، وتفرز عوامل النمو التي تحفز المراحل اللاحقة.
-
مرحلة الكالس الرخو (Soft Callus Formation Phase):
- المدة: تبدأ بعد حوالي أسبوع وتستمر لعدة أسابيع.
- ما يحدث: تتشكل شبكة من الغضاريف والأنسجة الليفية حول موقع الكسر، تعرف بالكالس الرخو (Fibrocartilaginous Callus). هذه الشبكة تربط أطراف الكسر معًا بشكل مؤقت، ولكنها ليست قوية بما يكفي لتحمل الأوزان.
-
مرحلة الكالس الصلب (Hard Callus Formation Phase):
- المدة: تبدأ بعد 3-4 أسابيع وتستمر لعدة أشهر.
- ما يحدث: تبدأ بانيات العظم في استبدال الكالس الرخو بعظم جديد (عظم حويصلي أو منسوج). يتصلب الكالس ويصبح مرئيًا في الأشعة السينية. هذه المرحلة ضرورية لاستعادة القوة الميكانيكية للعظم.
-
مرحلة إعادة التشكيل (Remodeling Phase):
- المدة: تستمر لأشهر وحتى سنوات.
- ما يحدث: يتم استبدال العظم الحويصلي الأولي بعظم صفائحي أقوى وأكثر تنظيمًا. تعمل ناقضات العظم على إزالة العظم الزائد، بينما تقوم بانيات العظم بإعادة تشكيل العظم ليناسب خطوط الإجهاد، مما يعيد للعظم شكله الأصلي وقوته النهائية.
3.2. العوامل المؤثرة على التئام العظام
تتأثر سرعة وجودة التئام العظام بالعديد من العوامل، منها ما هو عام يتعلق بصحة المريض، ومنها ما هو خاص بالكسر نفسه.
- العمر: يلتئم العظم بشكل أسرع لدى الأطفال والشباب.
- الحالة الصحية العامة: الأمراض المزمنة مثل السكري، سوء التغذية، أمراض الأوعية الدموية، وأمراض المناعة الذاتية يمكن أن تؤخر الشفاء.
- التغذية: الكالسيوم، فيتامين D، فيتامين C، البروتينات، الزنك، والمغنيسيوم ضرورية لصحة العظام والشفاء.
- التدخين والكحول: يعيقان تدفق الدم وإمداد الأكسجين والمغذيات إلى موقع الكسر، مما يبطئ الشفاء بشكل كبير.
- الأدوية: بعض الأدوية مثل الكورتيكوستيرويدات، مضادات الالتهاب غير الستيرويدية (NSAIDs) بجرعات عالية لفترات طويلة، وبعض مثبطات المناعة يمكن أن تؤثر سلبًا.
- نوع الكسر وموقعه: الكسور المفتوحة، المفتتة، أو تلك التي تؤثر على المفاصل أو المناطق ذات التروية الدموية الضعيفة (مثل العنق الفخذي) قد تستغرق وقتًا أطول للشفاء.
- التثبيت الكافي: التثبيت السليم للكسر يمنع الحركة المفرطة التي تعيق تكوين الكالس.
- العدوى: العدوى في موقع الكسر يمكن أن تؤخر أو تمنع التئام العظم تمامًا.
- التروية الدموية: وصول الدم الغني بالأكسجين والمغذيات ضروري لعملية الشفاء.
4. هل لممارسة الجنس دور في شفاء كسور العظام؟ تفكيك العلم والخرافة
هذا هو صلب الاستفسار الذي بدأ به مقالنا. دعونا نفحص الادعاءات المحتملة بناءً على ما هو معروف علميًا، مع الأخذ في الاعتبار الحذر الشديد والواقعية.
4.1. الجانب العلمي المحتمل (الفوائد غير المباشرة)
حتى الآن، لا توجد دراسات سريرية قوية ومباشرة على البشر تثبت أن ممارسة الجنس تسرع بشكل مباشر عملية التئام كسور العظام. ومع ذلك، يمكن استنتاج بعض الفوائد غير المباشرة التي قد تدعم الصحة العامة وبالتالي تساهم في بيئة مواتية للشفاء:
- تقليل التوتر وتحسين المزاج: النشاط الجنسي يؤدي إلى إطلاق الإندورفينات ومواد كيميائية عصبية أخرى مثل الأوكسيتوسين والدوبامين، والتي لها تأثيرات مسكنة للألم وتحسن الحالة المزاجية وتقلل من التوتر والقلق. التوتر المزمن يمكن أن يؤثر سلبًا على الجهاز المناعي وعمليات الشفاء.
- تحسين الدورة الدموية: النشاط البدني المعتدل المصاحب للجنس يمكن أن يحسن الدورة الدموية بشكل عام. الدورة الدموية الجيدة ضرورية لتوصيل الأكسجين والمغذيات إلى موقع الكسر وإزالة الفضلات.
- تعزيز النوم: قد يساعد النشاط الجنسي على تحسين جودة النوم، والنوم الكافي حيوي لعمليات الإصلاح والتجديد في الجسم.
- التوازن الهرموني: تشير بعض الأبحاث، التي غالبًا ما أجريت على الحيوانات، إلى أن الهرمونات الجنسية (مثل التستوستيرون والإستروجين) تلعب دورًا في استقلاب العظام وكثافتها. ومع ذلك، لا يوجد دليل مباشر يربط بين النشاط الجنسي المستمر وزيادة هذه الهرمونات بما يكفي لإحداث تأثير ملموس على سرعة التئام الكسر.
- دراسات الحيوانات: الإشارة إلى الدراسات على الفئران التي وجدت أن الجنس يزيد من إنتاج الخلايا العظمية ويحسن قوة العظام هي نقطة مثيرة للاهتمام. ومع ذلك، من المهم جدًا التأكيد على أن نتائج دراسات الحيوانات لا يمكن تعميمها مباشرة على البشر دون مزيد من الأبحاث السريرية المخصصة. الفئران لديها فسيولوجيا مختلفة وقد تستجيب للتحفيز بشكل مختلف.
4.2. المخاطر والآثار السلبية المحتملة (تأخر الشفاء أو إعادة الإصابة)
على الجانب الآخر، هناك مخاطر حقيقية يجب أخذها في الاعتبار، خاصة إذا لم يتم التعامل مع النشاط الجنسي بحذر:
-
إعادة فتح الكسر أو تحركه:
هذه هي المخاطر الأكبر. أي حركة غير محسوبة أو ضغط مباشر على موقع الكسر يمكن أن يؤدي إلى:
- فشل التثبيت: كسر جبيرة، تحريك صفيحة أو مسامير جراحية.
- تحرك أطراف الكسر: مما يعيق التئامه أو يؤدي إلى التئام غير صحيح (Non-union or Malunion).
- زيادة الألم والتورم.
- إصابة الأنسجة الرخوة المحيطة.
- الإجهاد البدني: بعض الأوضاع أو المستويات العالية من النشاط البدني أثناء ممارسة الجنس يمكن أن تفرض ضغطًا كبيرًا على الجسم، بما في ذلك الجزء المصاب، مما قد يؤدي إلى مضاعفات.
- تأخر الشفاء بسبب الألم: إذا تسببت ممارسة الجنس في زيادة الألم أو الانزعاج، فقد يؤثر ذلك سلبًا على راحة المريض ونومه، وهما عاملان أساسيان للشفاء.
- المخاطر النفسية: الخوف من إعادة الإصابة قد يسبب توترًا إضافيًا، مما يلغي أي فوائد نفسية محتملة.
يُشدد الأستاذ الدكتور محمد هطيف على أن الأولوية القصوى هي حماية الكسر وضمان تثبيته المستقر. "في كل خطوة من خطوات التعافي، يجب أن يكون الحذر هو سيد الموقف. على الرغم من أن الصحة النفسية والعلاقات الشخصية تلعب دورًا مهمًا في التعافي الشامل، إلا أن أي نشاط قد يعرض الكسر للخطر يجب تجنبه تمامًا. يجب على المريض استشارة طبيبه دائمًا حول الأنشطة الآمنة والمقيدة."
4.3. الخلاصة والنصيحة الطبية
بناءً على الأدلة المتاحة:
- لا يوجد دليل مباشر وقاطع يثبت أن ممارسة الجنس تسرع بشكل فعال ومباشر شفاء كسور العظام لدى البشر.
- يمكن أن يكون للنشاط الجنسي المعتدل فوائد غير مباشرة تتمثل في تحسين المزاج، تقليل التوتر، وتحسين الدورة الدموية، وكلها عوامل قد تدعم الشفاء العام.
- المخاطر المحتملة لإعادة إصابة الكسر أو تأخر شفائه تفوق بكثير أي فوائد مباشرة مزعومة.
- الأهم هو التشاور مع الطبيب المعالج. الأستاذ الدكتور محمد هطيف وفريقه الطبي هم المصدر الوحيد للمشورة الشخصية. بناءً على نوع الكسر، موقعه، مرحلة الشفاء، وطريقة التثبيت، يمكن للطبيب تقديم إرشادات محددة حول متى وكيف يمكن استئناف النشاط الجنسي بأمان.
دائمًا ما يجب أن تكون سلامة الكسر وعدم تعريضه للخطر هي الأولوية القصوى.
5. خيارات علاج كسور العظام: نهج شامل للتعافي
تتطلب كسور العظام تقييمًا دقيقًا وخطة علاج فردية تهدف إلى تحقيق التئام العظم بشكل صحيح واستعادة الوظيفة الكاملة للطرف المصاب. تتراوح خيارات العلاج بين الطرق التحفظية (غير الجراحية) والجراحية، ويعتمد الاختيار على عوامل متعددة.
5.1. التشخيص المبدئي
يبدأ التشخيص بفحص سريري مفصل للمريض، يليه عادةً فحوصات تصويرية:
- الأشعة السينية (X-rays): هي الفحص الأول والأكثر شيوعًا لتأكيد وجود الكسر وتحديد نوعه وموقعه.
- الأشعة المقطعية (CT Scans): توفر صورًا ثلاثية الأبعاد أكثر تفصيلاً، وهي مفيدة بشكل خاص لتقييم الكسور المعقدة، الكسور التي تمتد إلى المفاصل، أو عند الاشتباه في إصابة الأنسجة الرخوة المحيطة.
- الرنين المغناطيسي (MRI): يستخدم لتقييم الأنسجة الرخوة مثل الأربطة والأوتار والعضلات، وقد يكشف عن كسور الإجهاد التي لا تظهر في الأشعة السينية.
يُعد التشخيص الدقيق هو الخطوة الأولى الحاسمة في تحديد مسار العلاج الأمثل. الأستاذ الدكتور محمد هطيف ، بصفته أحد أبرز استشاريي جراحة العظام في اليمن، يحرص على استخدام أحدث تقنيات التصوير والتقييم لضمان تشخيص لا لبس فيه، مما يمكنه من وضع خطة علاجية مخصصة لكل مريض.
5.2. العلاج التحفظي (غير الجراحي)
يهدف العلاج التحفظي إلى تثبيت الكسر ومنع حركته للسماح للعظم بالالتئام بشكل طبيعي. يُستخدم هذا النهج غالبًا في الكسور المستقرة، غير المتحركة، أو تلك التي لا تنطوي على تشوه كبير.
- الرد المغلق (Closed Reduction): عملية يتم فيها إعادة أطراف العظم المكسور إلى وضعها الطبيعي يدويًا دون الحاجة لشق جراحي. قد تتم تحت التخدير الموضعي أو العام.
-
التثبيت (Immobilization):
بعد الرد، يجب تثبيت الكسر لمنع حركته. تشمل طرق التثبيت:
- الجبائر (Casts): تُصنع من الجبس أو الألياف الزجاجية وتوفر تثبيتًا قويًا للجزء المصاب.
- الدعامات أو الجبائر المتحركة (Braces/Splints): توفر تثبيتًا أقل صلابة وقد تسمح ببعض الحركة للمفاصل المجاورة.
- التعليق أو الشد (Traction): يستخدم في بعض الحالات المعقدة، حيث يتم تطبيق قوة سحب مستمرة على الطرف المصاب للحفاظ على محاذاة العظم وتقليل تشنج العضلات.
- إدارة الألم: غالبًا ما يتم وصف مسكنات الألم للتحكم في الانزعاج.
- المتابعة الدورية: يتم إجراء أشعة سينية بشكل دوري لمراقبة عملية التئام الكسر والتأكد من بقاء العظم في الوضع الصحيح.
مزايا العلاج التحفظي:
أقل توغلاً، لا ينطوي على مخاطر الجراحة، وتكاليفه أقل.
عيوبه:
قد يتطلب فترة تثبيت طويلة، وقد لا يكون مناسبًا لجميع أنواع الكسور.
5.3. العلاج الجراحي
يتم اللجوء إلى الجراحة في الحالات التي لا يمكن فيها للعلاج التحفظي تحقيق التئام جيد للكسر، أو في الكسور المعقدة، المفتوحة، أو التي تهدد الأوعية الدموية والأعصاب.
-
الرد المفتوح والتثبيت الداخلي (Open Reduction and Internal Fixation - ORIF):
- الرد المفتوح: يتم إجراء شق جراحي للوصول إلى العظم المكسور وإعادة أطرافه إلى وضعها التشريحي الصحيح تحت الرؤية المباشرة.
- التثبيت الداخلي: تُستخدم أدوات معدنية (صفائح، مسامير، أسلاك، قضبان) لتثبيت أطراف الكسر معًا بإحكام من الداخل. هذه الأدوات قد تبقى بشكل دائم أو تتم إزالتها لاحقًا.
- التثبيت الخارجي (External Fixation): تُستخدم هذه الطريقة في الكسور المفتوحة، الكسور الشديدة التي تتسبب في تلف الأنسجة الرخوة، أو في حالات الطوارئ. تتضمن إدخال دبابيس أو مسامير معدنية عبر الجلد في العظم، ثم توصيل هذه الدبابيس بإطار خارجي لتثبيت الكسر.
- تثبيت نخاع العظم (Intramedullary Nailing): يتم إدخال قضيب معدني طويل في قناة نخاع العظم (المركز المجوف للعظم الطويل) لتثبيت الكسر. هذه الطريقة شائعة في كسور عظم الفخذ والساق.
- ترقيع العظام (Bone Grafting): إذا كان هناك فقدان كبير في العظم، أو إذا كان الكسر لا يلتئم بشكل جيد، قد يُستخدم ترقيع العظم (من المريض نفسه أو من متبرع أو مواد اصطناعية) لتحفيز نمو عظم جديد.
- استبدال المفصل (Arthroplasty): في حالات كسور المفاصل الشديدة، خاصة عند كبار السن، قد يكون استبدال المفصل بالكامل هو الخيار الأمثل (على سبيل المثال، استبدال مفصل الورك لكسور عنق الفخذ).
الأستاذ الدكتور محمد هطيف هو خبير متميز في الجراحة العظمية المتقدمة. تعكس خبرته التي تتجاوز عقدين من الزمان ومهارته في استخدام الجراحة المجهرية (Microsurgery) وتنظير المفاصل بتقنية 4K (Arthroscopy 4K) واستبدال المفاصل (Arthroplasty) التزامه بتقديم أحدث وأكثر الحلول فعالية لمرضاه. إن دقته الجراحية ونهجه القائم على الأمانة الطبية يضمنان أن كل مريض يتلقى الخطة العلاجية الأكثر ملاءمة لحالته، مع التركيز على أفضل النتائج طويلة الأمد.
5.4. مقارنة بين العلاج التحفظي والجراحي
| الميزة / الخيار | العلاج التحفظي (غير الجراحي) | العلاج الجراحي |
|---|---|---|
| دواعي الاستخدام | كسور مستقرة، غير متحركة، تشوه بسيط، أطفال، أو حالات لا يمكن فيها إجراء الجراحة. | كسور غير مستقرة، متحركة، مفتوحة، تتضمن مفصلاً، متعددة الأجزاء، أو فشل العلاج التحفظي. |
| الإجراء | رد مغلق، تثبيت بالجبس، الدعامات، الشد. | رد مفتوح، تثبيت داخلي (صفائح، مسامير، قضبان)، تثبيت خارجي، ترقيع عظم، استبدال مفصل. |
| المدة العلاجية | فترة تثبيت طويلة (أسابيع إلى أشهر)، ثم علاج طبيعي. | فترة تعافٍ أولي بعد الجراحة (أيام إلى أسابيع)، ثم فترة شفاء العظم (أسابيع إلى أشهر) يتبعها علاج طبيعي. |
| التدخل الجراحي | لا يوجد. | شق جراحي، تخدير، إدخال مواد معدنية. |
| المخاطر | تحرك الكسر، التئام غير صحيح، ضمور العضلات بسبب عدم الحركة. | عدوى، نزيف، تلف الأعصاب/الأوعية الدموية، مشاكل في التخدير، فشل المواد المعدنية، التئام غير صحيح. |
| التعافي الوظيفي | قد يستغرق وقتًا أطول لاستعادة الوظيفة الكاملة، خاصة مع الجمود الطويل. | غالبًا ما يسمح بالبدء المبكر بالعلاج الطبيعي، مما قد يؤدي إلى تعافٍ وظيفي أسرع وأكثر اكتمالاً. |
| الجمالية | لا تترك ندوب جراحية. | تترك ندوب جراحية. |
| التكلفة | أقل بشكل عام. | أعلى بسبب تكلفة الجراحة والتخدير والمواد المستخدمة. |
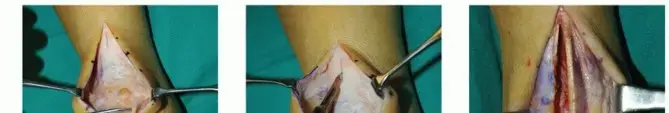
6. خطوات الجراحة النموذجية لكسر معقد (مثال: الرد المفتوح والتثبيت الداخلي)
لفهم عمق الخبرة الجراحية التي يقدمها الأستاذ الدكتور محمد هطيف ، من المفيد استعراض الخطوات الأساسية لإجراء جراحي شائع لكسر معقد، مثل الرد المفتوح والتثبيت الداخلي (ORIF).
6.1. الاستعداد للجراحة
- التقييم قبل الجراحة: يجري الدكتور هطيف تقييمًا شاملاً للمريض يتضمن مراجعة التاريخ الطبي، الفحص البدني، وفحوصات الدم، وأشعة الصدر، وتخطيط القلب الكهربائي، للتأكد من أن المريض لائق للجراحة والتخدير.
- التصوير الدقيق: يتم الحصول على صور أشعة سينية، وأحيانًا أشعة مقطعية (CT) أو رنين مغناطيسي (MRI) لتقييم الكسر بدقة وتخطيط الجراحة. يحدد الدكتور هطيف نوع الصفائح والمسامير الأنسب للكسر.
- التخدير: يتم إعطاء المريض تخديرًا عامًا (جعله فاقدًا للوعي) أو تخديرًا نصفيًا (مثل التخدير فوق الجافية أو الشوكي) مع تخدير موضعي ومنوم، حسب تفضيل الجراح وحالة المريض.
- التعقيم: يتم تنظيف منطقة الجراحة جيدًا وتغطيتها بمفروشات معقمة لمنع العدوى.
6.2. الإجراء الجراحي (الرد المفتوح والتثبيت الداخلي)
- الشق الجراحي: يقوم الدكتور هطيف بإجراء شق جراحي فوق موقع الكسر للوصول إلى العظم. يعتمد حجم وموقع الشق على نوع وموقع الكسر.
- الوصول إلى الكسر: يتم سحب العضلات والأنسجة الرخوة الأخرى بلطف بعيدًا للكشف عن أطراف العظم المكسور.
- الرد (Reduction): هذه هي الخطوة الأكثر أهمية. يقوم الدكتور هطيف باستخدام أدوات جراحية خاصة لإعادة أجزاء العظم المكسور إلى محاذاتها التشريحية الصحيحة قدر الإمكان. في الكسور المفتتة، قد يتطلب الأمر إعادة تجميع عدة قطع صغيرة.
-
التثبيت (Fixation):
بعد رد الكسر بنجاح، يتم تثبيته باستخدام أدوات معدنية. يمكن أن يشمل ذلك:
- الصفائح والمسامير: توضع صفيحة معدنية (عادة من التيتانيوم أو الفولاذ المقاوم للصدأ) على سطح العظم وتثبت بمسامير تخترق الصفيحة والعظم على الجانبين.
- المسامير الداخلية: تستخدم لتثبيت أجزاء صغيرة من الكسر.
- القضبان داخل النخاع (Intramedullary Nailing): يتم إدخال قضيب طويل في القناة المركزية للعظم الطويل، ثم يتم تثبيته بمسامير على كلا الطرفين لمنع الدوران.
- التأكد من التثبيت: يتم إجراء صور أشعة سينية أثناء الجراحة (باستخدام جهاز فلوروسكوب) للتأكد من أن الكسر في وضع صحيح وأن المواد المعدنية مثبتة بإحكام.
- إغلاق الجرح: بعد التأكد من استقرار الكسر، يتم إعادة الأنسجة الرخوة والعضلات إلى مكانها. يتم إغلاق الشق الجراحي باستخدام الغرز أو الدبابيس الجراحية.
- الضماد: يتم تطبيق ضماد معقم على الجرح، وقد توضع جبيرة أو دعامة للحماية الإضافية.
6.3. ما بعد الجراحة
- التعافي في المستشفى: يبقى المريض في المستشفى لبضعة أيام للمراقبة وإدارة الألم.
- إدارة الألم: يتم توفير مسكنات الألم عن طريق الوريد أو الفم.
- الوقاية من العدوى: يتم إعطاء المضادات الحيوية للوقاية من العدوى، خاصة في الكسور المفتوحة.
- الحركة المبكرة: يشجع الدكتور هطيف على الحركة المبكرة للطرف المصاب (عندما يكون ذلك آمنًا) لتقليل التصلب وتحسين الدورة الدموية.
- العلاج الطبيعي: يبدأ برنامج العلاج الطبيعي المكثف بعد الجراحة مباشرة أو بعد فترة قصيرة، وهو أمر حيوي لاستعادة قوة العضلات، نطاق الحركة، والوظيفة.
تُظهر هذه العملية الدقيقة مدى الخبرة والمهارة التي يتمتع بها الأستاذ الدكتور محمد هطيف ، الذي يجمع بين العلم الدقيق والفن الجراحي لضمان أفضل النتائج لمرضاه. التزامه باستخدام أحدث التقنيات مثل الجراحة المجهرية وتنظير المفاصل بتقنية 4K يعكس سعيه المستمر للتميز وتقديم رعاية عالمية المستوى في اليمن.
7. الدليل الشامل لإعادة التأهيل بعد كسور العظام
إعادة التأهيل هي جزء لا يتجزأ من عملية الشفاء من الكسور، وهي لا تقل أهمية عن العلاج الأولي. تهدف إلى استعادة القوة، المرونة، ونطاق الحركة للطرف المصاب، ومساعدة المريض على العودة إلى الأنشطة اليومية.
7.1. أهمية العلاج الطبيعي
العلاج الطبيعي هو حجر الزاوية في إعادة التأهيل بعد الكسر. يبدأ عادةً بعد إزالة الجبس أو الجراحة، وقد يبدأ في بعض الحالات بشكل مبكر جدًا (مثل التمارين الخفيفة لليد والقدم مع جبيرة الذراع أو الساق).
- استعادة نطاق الحركة (Range of Motion): تساعد التمارين على منع أو علاج تصلب المفاصل الذي يمكن أن يحدث بسبب الجمود.
- تقوية العضلات: تضعف العضلات بسرعة أثناء فترة عدم الحركة. يركز العلاج الطبيعي على تقوية العضلات المحيطة بالكسر وفي الطرف المصاب بالكامل.
- تحسين التوازن والتنسيق: خاصة في كسور الأطراف السفلية، تساعد التمارين على استعادة القدرة على المشي والتوازن.
- إدارة الألم: يستخدم أخصائيو العلاج الطبيعي تقنيات مختلفة (مثل التدليك، العلاج بالحرارة/البرودة، التحفيز الكهربائي) للمساعدة في تخفيف الألم.
- إعادة تدريب الأنشطة الوظيفية: مساعدة المريض على تعلم كيفية أداء المهام اليومية (مثل ارتداء الملابس، المشي، حمل الأشياء) بأمان وكفاءة.
- الوقاية من المضاعفات: مثل ضمور العضلات، تجلط الأوردة العميقة (DVT)، والتصلب المفصلي.
الأستاذ الدكتور محمد هطيف يؤكد دائمًا على الدور المحوري للعلاج الطبيعي في تحقيق الشفاء الكامل. "الجراحة الناجحة ليست سوى نصف المعركة. النصف الآخر، والأكثر أهمية لاستعادة الوظيفة، هو الالتزام الصارم ببرنامج إعادة التأهيل. أرى الكثير من المرضى الذين تعافوا تمامًا بفضل جهودهم في العلاج الطبيعي."
7.2. خطة إعادة التأهيل النموذجية
تُصمم خطة إعادة التأهيل بشكل فردي لكل مريض بناءً على نوع الكسر، العمر، الحالة الصحية، والتقدم المحرز.
-
المرحلة المبكرة (عادة بعد إزالة الجبس أو 1-6 أسابيع بعد الجراحة):
- تمارين لطيفة لتحسين نطاق الحركة السلبي والنشط للمفاصل القريبة.
- تمارين إيزومترية (تقليص العضلات دون تحريك المفصل) لتقوية العضلات دون تحميل الكسر.
- التحكم في الألم والتورم باستخدام الثلج أو الحرارة.
- المساعدة على المشي باستخدام عكازات أو مشاية (للساق والقدم).
-
المرحلة المتوسطة (6-12 أسبوعًا بعد الجراحة):
- تكثيف تمارين نطاق الحركة والقوة.
- تمارين تحمل الوزن الجزئي (للساق والقدم).
- تمارين لتحسين التوازن والتنسيق.
- البدء بتمارين الأنشطة الوظيفية اليومية.
-
المرحلة المتقدمة (بعد 12 أسبوعًا وما بعدها):
- تمارين القوة المتقدمة، تمارين المقاومة، وتمارين التحمل.
- تمارين خاصة بالرياضة أو العمل (إن وجدت).
- العودة التدريجية إلى الأنشطة العادية.
7.3. الدعم الغذائي والنفسي
- التغذية السليمة: ضرورية لشفاء العظام. يجب التأكد من تناول كميات كافية من البروتين، الكالسيوم، فيتامين D، وفيتامين C. قد يوصي الطبيب أو أخصائي التغذية بالمكملات الغذائية.
- الترطيب الجيد: شرب كميات كافية من الماء يساعد على الحفاظ على وظائف الجسم المثلى.
- الصحة النفسية: يمكن أن تكون فترة التعافي طويلة ومحبطة. يجب البحث عن الدعم النفسي إذا شعر المريض بالاكتئاب أو القلق. البقاء إيجابيًا ومتحفزًا يساهم بشكل كبير في عملية الشفاء.
7.4. العودة إلى الأنشطة، بما في ذلك النشاط الجنسي
تعتمد العودة إلى الأنشطة العادية، بما في ذلك العمل أو الرياضة أو النشاط الجنسي، على عدة عوامل:
- مرحلة التئام الكسر: يجب أن يكون الكسر قد التئم بشكل كافٍ ومستقر.
- توصية الطبيب: يجب دائمًا استشارة الأستاذ الدكتور محمد هطيف أو الطبيب المعالج قبل استئناف أي نشاط يتطلب جهدًا بدنيًا.
- الألم: يجب أن يكون المريض خاليًا من الألم أو يعاني من ألم خفيف ومتحكم فيه.
- قوة العضلات ونطاق الحركة: يجب أن تكون العضلات قوية والمفاصل مرنة بما يكفي للتعامل مع النشاط.
عند العودة إلى النشاط الجنسي، ينصح بـ:
- التواصل مع الشريك: شرح المخاوف والحدود.
- اختيار أوضاع آمنة: تجنب أي أوضاع تضع ضغطًا مباشرًا أو غير مباشر على الطرف المصاب أو الكسر.
- الحركة اللطيفة والمتحكم فيها: تجنب الحركات المفاجئة أو العنيفة.
- الاستماع إلى الجسد: التوقف فورًا في حال الشعور بأي ألم أو انزعاج.
إن هدف الدكتور هطيف هو ليس فقط إصلاح الكسر، بل تمكين المرضى من العودة إلى حياة كاملة ونشطة قدر الإمكان، مع الحفاظ على أعلى مستويات الأمان والجودة.
8. قصص نجاح ملهمة مع الأستاذ الدكتور محمد هطيف
تجسد قصص النجاح الحقيقية مدى التأثير الإيجابي للخبرة الطبية والدقة الجراحية والاهتمام بالمرضى في رحلة التعافي من الكسور المعقدة. هذه بعض الأمثلة (مستوحاة من تجارب واقعية، مع تغيير التفاصيل للحفاظ على الخصوصية) التي تبرز كفاءة الأستاذ الدكتور محمد هطيف ونهجه الاستثنائي.
8.1. قصة أحمد: العودة إلى الملعب بعد كسر معقد في الركبة
كان أحمد، شاب في أوائل العشرينات من عمره ولاعب كرة قدم متحمس، قد تعرض لكسر مفتت في عظمة الرضفة (Patella) ورباط صليبي أمامي ممزق أثناء مباراة. كانت حالته معقدة وتطلبت خبرة جراحية فائقة لإنقاذ مسيرته الرياضية.
"عندما رأيت الأشعة، شعرت باليأس. أخبرني بعض الأطباء أنني قد لا أعود للملاعب أبدًا، وأن الركبة لن تكون كما كانت. لكن عندما قابلت الأستاذ الدكتور محمد هطيف ، شعرت بأمل جديد. شرح لي الكسر بدقة ووضع خطة علاجية مفصلة. تحدث معي بصراحة تامة عن التحديات لكنه بث فيّ الثقة."
أجرى الدكتور هطيف عملية جراحية معقدة باستخدام تقنيات الجراحة المجهرية وتنظير المفاصل بتقنية 4K، حيث قام بتثبيت شظايا الرضفة بدقة متناهية وأعاد بناء الرباط الصليبي الممزق. "كانت العملية ناجحة بفضل مهارة الدكتور هطيف. بعد الجراحة، كان الدعم مستمرًا. تابع حالتي بدقة وأوصى ببرنامج علاج طبيعي مكثف."
بعد أشهر من إعادة التأهيل الشاقة، عاد أحمد إلى الملعب بشكل تدريجي. اليوم، يلعب أحمد كرة القدم مرة أخرى، ويقدم أداءً مذهلاً. "مدين بحياتي الرياضية للدكتور هطيف. ليس فقط لأنه جراح عظيم، بل لأنه إنسان صادق وملهم."
8.2. قصة فاطمة: استعادة الاستقلال بعد كسر عنق الفخذ
فاطمة، سيدة في السبعينات من عمرها، تعرضت لسقوط مؤسف أدى إلى كسر في عنق الفخذ، وهو كسر شائع وخطير لدى كبار السن، وغالبًا ما يؤثر بشكل كبير على استقلاليتهم.
"كنت أخشى أن أقضي بقية حياتي على كرسي متحرك. الألم كان لا يطاق، وكل حركة كانت صعبة. لكن ابني أصر على أن نذهب إلى الأستاذ الدكتور محمد هطيف لأنه الأفضل في صنعاء."
أوصى الدكتور هطيف بإجراء عملية استبدال جزئي لمفصل الورك (hemiarthroplasty)، وهي عملية معيارية لمثل هذه الحالات، لضمان استعادة الحركة السريعة وتقليل المضاعفات. "شرح لي الدكتور هطيف كل شيء بوضوح شديد، وبطريقة جعلتني أفهم وأثق بقراره. كانت العملية سلسة، وفي غضون أيام قليلة، تمكنت من الوقوف بمساعدة."
بفضل الرعاية الجراحية الممتازة وبرنامج العلاج الطبيعي الموجه من الدكتور هطيف وفريقه، استعادت فاطمة قدرتها على المشي باستخدام مشاية ثم بعكاز، وعادت تدريجياً إلى أنشطتها اليومية. "لقد أعاد لي الدكتور هطيف حياتي. أنا ممتنة لمهارته وأمانته الطبية. بفضله، لا أزال أتمتع باستقلالي."
8.3. قصة يوسف: شفاء كسر العمود الفقري وعودة للحياة الطبيعية
يوسف، مهندس شاب، تعرض لحادث سير نتج عنه كسر انضغاطي في إحدى فقرات العمود الفقري، مما سبب له آلامًا مبرحة وقلقًا شديدًا حول قدرته على المشي والعمل مجددًا.
"كانت اللحظات الأولى بعد الحادث مرعبة. الألم كان شديدًا، وكنت أخشى الأسوأ. عندما تم نقلي إلى المستشفى، أوصى الجميع بزيارة الأستاذ الدكتور محمد هطيف لأنه الخبير في إصابات العمود الفقري."
بعد تقييم دقيق باستخدام الأشعة المقطعية والرنين المغناطيسي، قرر الدكتور هطيف إجراء عملية تثبيت للفقرة المصابة باستخدام الجراحة المجهرية لتجنب الضغط على الأعصاب واستعادة استقرار العمود الفقري. "بفضل دقة الدكتور هطيف ومهارته في الجراحة المجهرية، كانت العملية ناجحة للغاية. لم أكن أصدق كيف تحسنت حالتي بسرعة بعد الجراحة. اهتمامه بالتفاصيل، من مرحلة التشخيص وحتى الإرشاد بعد الجراحة، كان استثنائيًا."
بعد فترة من العلاج الطبيعي المكثف الموجه خصيصًا لحالته، عاد يوسف إلى عمله وأنشطته اليومية بدون ألم تقريبًا. "أعتبر الدكتور هطيف المنقذ. لقد أعاد لي حياتي الطبيعية. هو بحق أفضل جراح عظام وعمود فقري في اليمن، ويستحق كل الثقة."
تؤكد هذه القصص على أن الأستاذ الدكتور محمد هطيف ليس مجرد جراح ماهر، بل هو طبيب يتمتع بحس إنساني عالٍ، يضع الأمانة الطبية في مقدمة أولوياته، ويسعى جاهدًا لتحقيق أفضل النتائج لمرضاه بفضل خبرته الواسعة التي تتجاوز 20 عامًا، واستخدامه لأحدث التقنيات مثل الجراحة المجهرية، وتنظير المفاصل بتقنية 4K، واستبدال المفاصل، مما يجعله الخيار الأول في جراحة العظام والعمود الفقري والمفاصل في صنعاء واليمن.
9. الأسئلة الشائعة حول كسور العظام والتعافي
في هذا القسم، نجيب على بعض الأسئلة الأكثر شيوعًا التي يطرحها المرضى وعائلاتهم حول كسور العظام وعملية التعافي، مع توجيهات من الأستاذ الدكتور محمد هطيف .
س1: ما هو الوقت المتوقع لالتئام كسر العظم؟
ج1: يختلف وقت التئام الكسر بشكل كبير اعتمادًا على عدة عوامل، منها:
- عمر المريض: يلتئم العظم بشكل أسرع لدى الأطفال.
- نوع الكسر وموقعه: الكسور البسيطة في العظام الصغيرة تلتئم أسرع من الكسور المعقدة في العظام الكبيرة.
- الحالة الصحية العامة للمريض: الأمراض المزمنة (مثل السكري) والتدخين يمكن أن تؤخر الشفاء.
- نوع العلاج: قد تؤثر الجراحة أو العلاج التحفظي على الجدول الزمني.
بشكل عام، قد تستغرق العظام الصغيرة 3-6 أسابيع، بينما قد تحتاج العظام الكبيرة أو الكسور المعقدة 3-6 أشهر أو أكثر. يُشدد الأستاذ الدكتور محمد هطيف على أن "الصبر والالتزام بالتعليمات الطبية هما مفتاح الشفاء التام، وأن كل حالة هي فريدة وتتطلب تقييمًا مستمرًا".
س2: هل يمكن أن أعود لممارسة الرياضة بعد التئام الكسر؟ متى؟
ج2: نعم، في معظم الحالات يمكن العودة لممارسة الرياضة، ولكن بشكل تدريجي وتحت إشراف طبي. يعتمد التوقيت على قوة الكسر، مدى استعادة العضلات المحيطة لقوتها، ونوع الرياضة. غالبًا ما ينصح الأستاذ الدكتور محمد هطيف بالانتظار حتى يؤكد التصوير الشعاعي التئام الكسر بشكل كامل، وبعد اجتياز برنامج علاج طبيعي مكثف يهدف إلى استعادة القوة والمرونة والتوازن. قد يستغرق الأمر من عدة أشهر إلى سنة كاملة قبل العودة إلى الرياضات عالية التأثير.
س3: ما هي الأطعمة التي تساعد على التئام العظام؟
ج3: التغذية السليمة تلعب دورًا حيويًا. ركز على:
- الكالسيوم: موجود في منتجات الألبان، الخضروات الورقية الخضراء، الأسماك المعلبة (مع العظام).
- فيتامين D: ضروري لامتصاص الكالسيوم، يوجد في الأسماك الدهنية، صفار البيض، ومنتجات الألبان المدعمة، والتعرض لأشعة الشمس.
- البروتين: ضروري لبناء الأنسجة، يوجد في اللحوم، الدواجن، الأسماك، البقوليات، المكسرات.
- فيتامين C: يدعم إنتاج الكولاجين، يوجد في الحمضيات، الفلفل الحلو، الفراولة.
- الزنك والمغنيسيوم: معادن مهمة لصحة العظام.
ينصح الدكتور هطيف بـ "الحفاظ على نظام غذائي متوازن وغني بالمواد المغذية لدعم الجسم في عملية التئام الكسر. وفي بعض الحالات، قد يوصي بمكملات معينة بناءً على الفحص الفردي."
س4: هل يجب أن أتجنب التدخين والكحول أثناء فترة الشفاء؟
ج4: نعم، يجب تجنب كليهما بشدة. التدخين يقلل من تدفق الدم إلى موقع الكسر، مما يعيق عملية الشفاء بشكل كبير ويمكن أن يزيد من خطر عدم التئام الكسر (Non-union). الكحول يمكن أن يؤثر على امتصاص الكالسيوم ويؤثر سلبًا على الحالة الغذائية العامة والنوم، مما يعيق الشفاء. "الأمانة الطبية تتطلب منا التحذير الشديد من هذه العادات، فهي عدو الشفاء رقم واحد للعظام،" يوضح الأستاذ الدكتور محمد هطيف .
س5: متى يمكنني قيادة السيارة بعد كسر؟
ج5:
يعتمد ذلك على موقع الكسر، مدى الألم، وما إذا كنت تتناول أدوية تؤثر على قدرتك على القيادة.
*
كسور الطرف السفلي (الساق، القدم، الورك):
لا يُسمح بالقيادة غالبًا حتى يتمكن المريض من تحمل الوزن بشكل كامل على الطرف المصاب وتكون لديه ردود أفعال طبيعية، وهو ما قد يستغرق شهورًا.
*
كسور الطرف العلوي (الذراع، اليد، الترقوة):
قد يُسمح بالقيادة بمجرد التئام الكسر وتوفر القوة الكافية للتحكم في عجلة القيادة بشكل آمن، ولكن قد يكون هناك بعض القيود اعتمادًا على اليد المصابة ونوع السيارة.
الأستاذ الدكتور محمد هطيف
يؤكد على "ضرورة عدم قيادة السيارة أبدًا إذا كنت لا تشعر بالأمان التام أو إذا كانت القيادة تسبب لك الألم أو تحد من قدرتك على التحكم في السيارة بشكل كامل، فسلامتك وسلامة الآخرين هي الأولوية القصوى."
س6: ما هي علامات عدم التئام الكسر بشكل صحيح؟
ج6:
قد تشمل العلامات ما يلي:
* الألم المستمر أو المتزايد في موقع الكسر بعد فترة كان من المتوقع أن يتحسن فيها.
* عدم القدرة على تحمل الوزن (إذا كان الكسر في الطرف السفلي).
* التورم أو الاحمرار المستمر.
* عدم ظهور علامات التئام في صور الأشعة السينية بعد مرور الوقت المتوقع.
إذا لاحظت أيًا من هذه العلامات، يجب عليك استشارة
الأستاذ الدكتور محمد هطيف
فورًا لتقييم الوضع وتعديل خطة العلاج إذا لزم الأمر.
س7: هل يمكن ممارسة الجنس أثناء التعافي من كسر العظم؟
ج7:
نعم، ولكن بحذر شديد وبعد استشارة طبيبك.
*
الأولوية:
حماية الكسر من أي حركة غير مرغوبة أو ضغط.
*
التوقيت:
يجب الانتظار حتى يصبح الكسر أكثر استقرارًا ويقل الألم.
*
الوضعية:
اختيار وضعيات آمنة لا تضع أي ضغط أو إجهاد على الطرف المصاب.
*
التواصل:
التحدث بصراحة مع الشريك حول حدود الألم والراحة.
يُشدد
الأستاذ الدكتور محمد هطيف
على أن "المخاطر المحتملة لإعادة إصابة الكسر أو تأخر شفائه تفوق بكثير أي فوائد مباشرة مزعومة من النشاط الجنسي. الأمانة الطبية تفرض علينا التأكيد على استشارة الطبيب لتحديد الوقت المناسب والآمن لاستئناف أي نشاط بدني، بما في ذلك النشاط الجنسي، لضمان التعافي دون مضاعفات."
10. الختام: الشفاء الشامل بلمسة الخبرة
إن رحلة التعافي من كسر العظم تتطلب مزيجًا من الرعاية الطبية المتميزة، الالتزام بالتعليمات، والصبر. بينما يظل البحث عن العوامل التي تسرع الشفاء مستمرًا، فإن أساس العلاج يرتكز على المبادئ العلمية المثبتة.
في اليمن، يقف الأستاذ الدكتور محمد هطيف كمنارة للأمل والتميز في مجال جراحة العظام والعمود الفقري والمفاصل. بخبرته التي تتجاوز 20 عامًا، ومكانته الأكاديمية كأستاذ في جامعة صنعاء، والتزامه بالأمانة الطبية الصارمة، وقدرته على توظيف أحدث التقنيات مثل الجراحة المجهرية، وتنظير المفاصل بتقنية 4K، واستبدال المفاصل، يقدم الدكتور هطيف رعاية لا مثيل لها. يضمن نهجه الشامل أن كل مريض يتلقى التشخيص الدقيق والعلاج الفعال وبرنامج إعادة التأهيل المخصص الذي يؤدي إلى أفضل النتائج الممكنة.
إن الشفاء الكامل لا يتعلق فقط بإصلاح العظم، بل باستعادة جودة الحياة. ومع وجود خبراء مثل الأستاذ الدكتور محمد هطيف ، يمكن للمرضى أن يطمئنوا إلى أنهم في أيدٍ أمينة، وأن رحلتهم نحو التعافي ستكون مدعومة بأعلى مستويات الخبرة والاحترافية.
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات الكسور المعقدة وإنقاذ الأطراف.. نلتزم بإعادتك لحياة خالية من الألم وعظام قوية وملتئمة.
مواضيع أخرى قد تهمك