متلازمة هوغلند: كيف تتخلص من ألم الكعب وتشوه القدم نهائياً؟

الخلاصة الطبية
نقدم لك في هذا الدليل خلاصة الأبحاث حول متلازمة هوغلند: كيف تتخلص من ألم الكعب وتشوه القدم نهائياً؟، متلازمة هوغلند هي حالة طبية تتميز بتشوه عظم العقب (نتوء عظمي خلف الكعب) مصحوبًا بالتهاب الجراب خلف العقبي وغالبًا التهاب وتر أخيل. تتسبب في ألم شديد بالكعب وصعوبة في ارتداء الأحذية، وتنتج عن عوامل جينية أو أحذية غير مناسبة. يُعالج بتعديل الأحذية والراحة، وقد يتطلب التدخل الجراحي للحالات المتقدمة.
متلازمة هوغلند: دليل شامل للتخلص من ألم الكعب وتشوه القدم نهائياً
متلازمة هوغلند، أو ما يُعرف أحياناً بـ "تشوه المضخة" (Pump Bump)، هي حالة طبية شائعة ومؤلمة تصيب الجزء الخلفي من الكعب، وتؤثر بشكل كبير على جودة حياة الأفراد. تتمثل هذه المتلازمة في مجموعة من الأعراض التي تنشأ عن تفاعل معقد بين نتوء عظمي غير طبيعي في الجزء الخلفي العلوي من عظم الكعب (العقب)، والتهاب الكيس الزلالي خلف العقب (retrocalcaneal bursa)، وغالباً ما تترافق مع التهاب الوتر الأخيل (Achilles tendonitis). يعاني المصابون من ألم مستمر، تورم، واحمرار في المنطقة المتضررة، مما يجعل ارتداء الأحذية والمشي اليومي مهمة شاقة.
تُعد هذه المتلازمة تحديًا تشخيصيًا وعلاجيًا يتطلب فهمًا عميقًا للتشريح الدقيق للقدم والكاحل، وخبرة واسعة في التعامل مع أمراض الجهاز العضلي الهيكلي. وهنا تبرز أهمية الاستعانة بخبرة الأطباء المتخصصين. بفضل الخبرة الطويلة التي يتمتع بها الأستاذ الدكتور محمد هطيف ، أستاذ جراحة العظام والمفاصل في جامعة صنعاء، والذي يتمتع بأكثر من 20 عامًا من الخبرة في علاج الحالات المعقدة للقدم والكاحل، يمكن للمرضى في صنعاء واليمن بشكل عام الحصول على أعلى مستويات الرعاية الطبية. يُعرف الأستاذ الدكتور محمد هطيف بكونه الخيار الأول والأكثر موثوقية، حيث يجمع بين الدقة التشخيصية والبراعة الجراحية، مستخدماً أحدث التقنيات الطراحية مثل الجراحة المجهرية والمناظير الجراحية بتقنية 4K وجراحة المفاصل الصناعية، وكل ذلك ضمن إطار من الأمانة الطبية الصارمة والالتزام بتقديم أفضل النتائج للمرضى.
تهدف هذه المقالة الشاملة إلى تقديم دليل مفصل حول متلازمة هوغلند، بدءًا من أسبابها وأعراضها، مرورًا بأساليب التشخيص المتقدمة، ووصولًا إلى خيارات العلاج المتنوعة، سواء التحفظية أو الجراحية، بالإضافة إلى برامج إعادة التأهيل الفعالة ونصائح الوقاية.
فهم تشريح القدم والكاحل: مفتاح متلازمة هوغلند
لفهم متلازمة هوغلند، من الضروري الإلمام بالتركيب التشريحي للجزء الخلفي من الكاحل. تتكون هذه المنطقة الحيوية من عدة مكونات رئيسية تعمل بتناغم:
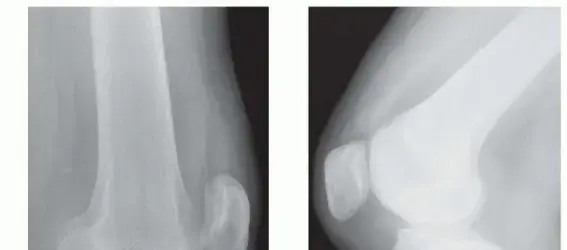
- عظم الكعب (العقب - Calcaneus): هو أكبر عظام القدم ويشكل قاعدة الكعب. في متلازمة هوغلند، يحدث نتوء عظمي غير طبيعي في الجزء العلوي الخلفي من هذا العظم، يُعرف بـ "النتوء الخلفي العلوي" (posterosuperior calcaneal prominence). هذا النتوء هو المحرك الرئيسي للمشكلة.
- الوتر الأخيل (Achilles Tendon): هو أقوى وأسمك وتر في الجسم، ويربط عضلات ربلة الساق (الساق الخلفية) بعظم الكعب. يلعب دورًا حيويًا في المشي والجري والقفز. عند وجود نتوء هوغلند، يمكن أن يتعرض الوتر الأخيل للاحتكاك والضغط، مما يؤدي إلى التهابه وتلفه.
- الكيس الزلالي خلف العقب (Retrocalcaneal Bursa): هو كيس صغير مملوء بسائل زلالي يقع بين الوتر الأخيل وعظم الكعب. وظيفته الرئيسية هي تقليل الاحتكاك بين الوتر والعظم أثناء حركة الكاحل. عندما يكون هناك نتوء عظمي غير طبيعي، يتعرض هذا الكيس للضغط والاحتكاك المستمر، مما يؤدي إلى التهابه وتورمه (التهاب الجراب).
- الجلد والأنسجة الرخوة: تغطي هذه المنطقة الحساسة، وتتأثر بالالتهاب والضغط، مما يؤدي إلى ظهور التورم والاحمرار والألم.
التفاعل المستمر بين النتوء العظمي، الوتر الأخيل، والكيس الزلالي هو ما يؤدي إلى تطور الأعراض المميزة لمتلازمة هوغلند. يؤكد الأستاذ الدكتور محمد هطيف أن الفهم الدقيق لهذه العلاقات التشريحية أمر بالغ الأهمية لتحديد السبب الجذري للمشكلة وتوجيه خطة العلاج المناسبة.
الأسباب والعوامل المؤدية لمتلازمة هوغلند
تنشأ متلازمة هوغلند نتيجة لمجموعة من العوامل المتفاعلة، بعضها يتعلق بالتشريح الفردي وبعضها الآخر يرتبط بالأنماط الحياتية. تشمل الأسباب والعوامل الرئيسية ما يلي:
-
العوامل الوراثية والتشريحية:
- الأقدام ذات الأقواس العالية (High Arches): الأشخاص الذين يمتلكون أقواسًا عالية في القدم (القدم المجوفة) غالبًا ما يكون لديهم ميل لقلب الكعب نحو الداخل عند المشي (supination)، مما يزيد من الضغط والاحتكاك على الجزء الخلفي من الكعب.
- شكل عظم الكعب: بعض الأشخاص لديهم شكل عظم كعب يتميز بوجود نتوء خلفي علوي أكثر بروزًا من غيرهم (Haglund's Deformity)، وهو ما يزيد من فرصة احتكاكه بالوتر الأخيل والكيس الزلالي.
- ميل العقب (Calcaneal Inclination): زاوية ميل عظم الكعب قد تلعب دوراً في زيادة الاحتكاك.
-
الأحذية غير المناسبة:
- الأحذية ذات الكعب الصلب أو الضيق: ارتداء الأحذية التي تحتوي على جزء خلفي صلب أو ضيق، مثل أحذية النساء ذات الكعب العالي أو الأحذية الرسمية الرجالية أو أحذية التزلج على الجليد، يؤدي إلى احتكاك وضغط مستمر على الكعب، خاصة في منطقة النتوء العظمي.
- الأحذية ذات المقاسات غير المناسبة: الأحذية الواسعة جداً يمكن أن تتسبب في انزلاق القدم واحتكاكها المتكرر بالجزء الخلفي من الكعب، مما يؤدي إلى تهيج والتهاب. الأحذية الضيقة جداً تضغط على المنطقة مباشرةً.
-
ضيق وشد الوتر الأخيل (Achilles Tendon Tightness):
- يمكن أن يؤدي قصر أو ضيق وتر أخيل إلى زيادة الشد والضغط على عظم الكعب والكاحل، مما يساهم في تفاقم الاحتكاك والالتهاب في منطقة الكيس الزلالي. هذا الضيق قد يكون ناتجًا عن قلة التمارين الرياضية، أو ممارسة الرياضة دون إحماء كافٍ، أو حتى عوامل وراثية.
-
النشاط البدني المتكرر:
- الرياضات التي تتطلب الجري المتكرر، القفز، أو تغيير الاتجاهات بسرعة يمكن أن تزيد من الضغط على الكعب والوتر الأخيل، مما يجعل الرياضيين أكثر عرضة للإصابة.
-
العمر والوزن:
- يزداد خطر الإصابة مع التقدم في العمر، حيث تتدهور مرونة الأنسجة.
- الوزن الزائد يزيد من الحمل على القدمين والكاحلين، مما قد يساهم في تفاقم الحالة.
الأعراض والعلامات المميزة لمتلازمة هوغلند
تتطور أعراض متلازمة هوغلند بشكل تدريجي وتزداد سوءًا مع مرور الوقت إذا لم يتم علاجها. تشمل الأعراض الأكثر شيوعًا التي يصفها المرضى:
-
الألم في الكعب:
- يُعد الألم العرض الأبرز، ويتركز في الجزء الخلفي من الكعب، خاصةً عند نقطة اتصال الوتر الأخيل بالعظم.
- يتميز الألم بأنه يزداد نسبياً مع الحركة والمشي، ويقل قليلاً بعد الراحة.
- يزداد الألم عند ثني القدم والأصابع للأعلى (الانبساط الظهري Dorsiflexion) وذلك بسبب زيادة الضغط على الوتر الأخيل والجراب.
- قد يشعر المريض بألم حاد في جانبي وتر أخيل ونهايته المرتبطة بالكعب.
-
النتوء العظمي (Bony Prominence):
- ظهور نتوء أو "حدبة" مرئية وملموسة في الجزء الخلفي العلوي من الكعب، تُعرف بـ "تشوه المضخة" (Pump Bump). هذا النتوء هو العلامة المميزة للمتلازمة ويمكن أن يكون مؤلمًا عند لمسه.
-
الالتهاب والتورم والاحمرار:
- تورم ملحوظ في الجزء الخلفي من الكعب نتيجة لالتهاب الكيس الزلالي (التهاب الجراب).
- قد يظهر احمرار ودفء في الجلد المحيط بالمنطقة المصابة، خاصةً في الحالات الالتهابية النشطة.
-
صعوبة في ارتداء الأحذية:
- بسبب الألم والتورم والنتوء، يجد المرضى صعوبة كبيرة في ارتداء الأحذية، خاصة تلك التي تحتوي على جزء خلفي صلب أو ضيق، مما يجبرهم على البحث عن أحذية مفتوحة من الخلف.
-
العرج أو تغيير نمط المشي:
- في الحالات الشديدة، قد يتجنب المريض تحميل الوزن الكامل على الكعب المصاب، مما يؤدي إلى العرج أو تغيير في نمط المشي لتخفيف الألم.
-
تغيرات في الجلد:
- قد تظهر ندبات أو تغيرات في لون وملمس الجلد في أسفل الكعب من الجهة اليمنى (كما ورد في الصورة المرفقة سابقاً)، نتيجة للاحتكاك المزمن والضغط.
جدول 1: علامات وأعراض متلازمة هوغلند ومستويات شدتها
| العرض/العلامة | وصف العرض | مستوى الشدة (تقديري) |
|---|---|---|
| ألم الكعب الخلفي | ألم حاد أو مزمن في الجزء الخلفي من الكعب. | خفيف: يظهر مع النشاط الشديد، يزول بالراحة. |
| يزداد مع المشي والنشاط ويقل مع الراحة. | متوسط: يظهر مع النشاط اليومي، يقل بالراحة لكنه يعود. | |
| يزداد عند ثني القدم للأعلى. | شديد: ألم مستمر حتى أثناء الراحة، يعيق الأنشطة اليومية. | |
| النتوء العظمي (Pump Bump) | كتلة عظمية واضحة وملموسة في الجزء الخلفي العلوي من الكعب. | خفيف: نتوء صغير، غير مؤلم عند اللمس. |
| متوسط: نتوء واضح، مؤلم عند الضغط أو ارتداء الأحذية. | ||
| شديد: نتوء كبير وبارز، يسبب ألماً شديداً واحتكاكاً دائماً. | ||
| التورم والاحمرار | انتفاخ ودفء واحمرار في منطقة الكعب الخلفية. | خفيف: تورم بسيط، لا يوجد احمرار. |
| متوسط: تورم واضح، احمرار خفيف متقطع. | ||
| شديد: تورم كبير، احمرار مستمر، دفء ملحوظ. | ||
| صعوبة ارتداء الأحذية | ألم أو عدم راحة عند ارتداء معظم أنواع الأحذية. | خفيف: صعوبة مع أنواع معينة من الأحذية. |
| متوسط: صعوبة مع معظم الأحذية، تفضيل الأحذية المفتوحة. | ||
| شديد: عدم القدرة على ارتداء أي حذاء مغلق. | ||
| تغيرات الجلد | تقرحات، ندبات، تغير في لون الجلد. | خفيف: لا توجد تغيرات واضحة. |
| متوسط: تهيج خفيف، خشونة في الجلد. | ||
| شديد: تقرحات جلدية، تلون دائم، ندبات. |
التشخيص الدقيق: أساس العلاج الفعال
التشخيص الدقيق لمتلازمة هوغلند ضروري لوضع خطة علاجية ناجحة. يعتمد الأستاذ الدكتور محمد هطيف في تشخيص هذه الحالة على مزيج من الفحص السريري الدقيق والتاريخ المرضي وتقنيات التصوير المتقدمة، لضمان تحديد السبب الجذري وشدة الحالة.
-
التاريخ المرضي والفحص السريري:
- الأستاذ الدكتور محمد هطيف يبدأ بمناقشة الأعراض التي يعاني منها المريض: متى بدأت، ما الذي يزيدها أو يخففها، وما هي الأنشطة التي تتأثر.
-
يقوم بفحص شامل للقدم والكاحل، مع التركيز على الجزء الخلفي من الكعب. يشمل ذلك:
- الجس (Palpation): لتحديد موقع الألم بدقة، وجود النتوء العظمي، وتورم الكيس الزلالي.
- ملاحظة التورم والاحمرار: والبحث عن أي علامات التهابية.
- تقييم مدى حركة الكاحل: والبحث عن أي قيود أو ألم عند تحريك القدم.
- فحص المشي (Gait Analysis): لملاحظة أي تغييرات في طريقة المشي نتيجة الألم.
- اختبار شد الوتر الأخيل: لتقييم مرونته أو ضيقه.
-
دراسات التصوير:
- الأشعة السينية (X-rays): تُعد الأشعة السينية هي الخطوة الأولى لتأكيد وجود النتوء العظمي في الجزء الخلفي من الكعب (Haglund's Deformity). يتم التقاط صور جانبية (Lateral views) للقدم وهي تحمل الوزن، مما يسمح بتقييم حجم وشكل النتوء، وزاوية ميل عظم الكعب.
-
التصوير بالرنين المغناطيسي (MRI):
عندما تكون هناك حاجة لتقييم الأنسجة الرخوة بشكل أدق، يوصي
الأستاذ الدكتور محمد هطيف
بالتصوير بالرنين المغناطيسي. يساعد الرنين المغناطيسي في:
- تأكيد التهاب الكيس الزلالي (Retrocalcaneal Bursitis).
- تقييم حالة الوتر الأخيل للكشف عن أي التهاب (Achilles Tendinopathy)، أو تمزق جزئي، أو تنكس (Degeneration).
- استبعاد أي حالات أخرى قد تسبب أعراضاً مشابهة.
- الموجات فوق الصوتية (Ultrasound): يمكن استخدام الموجات فوق الصوتية لتقييم حالة الأنسجة الرخوة ديناميكيًا (أثناء الحركة) والكشف عن التهاب الجراب أو الوتر الأخيل.
بفضل خبرته الواسعة واستخدامه لأحدث تقنيات التشخيص، يضمن الأستاذ الدكتور محمد هطيف تشخيصًا دقيقًا وشاملًا لمتلازمة هوغلند، مما يمهد الطريق لخطط علاجية مخصصة وفعالة.
خيارات العلاج الشاملة لمتلازمة هوغلند
يتطلب علاج متلازمة هوغلند نهجًا متعدد الأوجه، يبدأ عادةً بالعلاجات التحفظية ويتقدم إلى التدخل الجراحي إذا لم تكن العلاجات الأولية فعالة. يحرص الأستاذ الدكتور محمد هطيف على وضع خطة علاجية مخصصة لكل مريض بناءً على شدة الحالة، نشاط المريض، واستجابته للعلاج.
أولاً: العلاج التحفظي (غير الجراحي)
يُعد العلاج التحفظي هو الخيار الأول لمعظم حالات متلازمة هوغلند، ويهدف إلى تقليل الالتهاب والألم، وتخفيف الضغط على المنطقة المصابة. يؤكد الأستاذ الدكتور محمد هطيف على أهمية البدء بهذه الخيارات قبل التفكير في الجراحة.
-
الراحة وتعديل النشاط (Rest and Activity Modification):
- تقليل أو إيقاف الأنشطة التي تزيد من الألم، مثل الجري أو القفز.
- تجنب الوقوف لفترات طويلة.
- يُعد هذا الأمر حاسماً لإتاحة الفرصة للأنسجة للتعافي.
-
كمادات الثلج (Ice Application):
- تطبيق الثلج على المنطقة المصابة لمدة 15-20 دقيقة عدة مرات في اليوم يساعد في تقليل الالتهاب والتورم والألم.
-
الأدوية المضادة للالتهاب غير الستيرويدية (NSAIDs):
- مثل الإيبوبروفين أو النابروكسين، تساعد في تخفيف الألم والالتهاب. يجب استخدامها تحت إشراف طبي بسبب آثارها الجانبية المحتملة.
-
تعديل الأحذية (Footwear Modification):
- ارتداء أحذية مفتوحة من الخلف أو أحذية ذات كعب ناعم ومرن لتجنب الضغط والاحتكاك على النتوء العظمي.
- تجنب الأحذية ذات الكعب العالي والأحذية الضيقة أو الصلبة من الخلف.
- في بعض الحالات، يمكن قص الجزء الخلفي من الحذاء لتخفيف الضغط.
-
دعامات الكعب وتقويم العظام (Heel Lifts and Orthotics):
- رفع الكعب (Heel Lifts): استخدام دعامات بسيطة لرفع الكعب داخل الحذاء يقلل من الضغط على الجزء الخلفي من الكعب ويخفف الشد على الوتر الأخيل.
- تقويم العظام المخصص (Custom Orthotics): يمكن لتقويم العظام المصمم خصيصًا أن يدعم قوس القدم ويصحح أي تشوهات ميكانيكية في المشي، مما يقلل من الضغط على الكعب.
-
العلاج الطبيعي والتمارين التأهيلية (Physical Therapy and Exercises):
- تمارين الإطالة (Stretching Exercises): التركيز على إطالة عضلات ربلة الساق والوتر الأخيل لتحسين المرونة وتخفيف الشد.
- تمارين التقوية (Strengthening Exercises): تقوية عضلات القدم والساق لدعم ميكانيكا القدم الصحيحة.
- العلاج اليدوي (Manual Therapy): قد يساعد أخصائي العلاج الطبيعي في تحسين حركة الأنسجة وتقليل الشد.
-
الحقن الموضعية (Injections):
- حقن الكورتيكوستيرويدات (Corticosteroid Injections): يمكن حقن الكورتيزون في الكيس الزلالي الملتهب لتخفيف الالتهاب والألم. ومع ذلك، يجب توخي الحذر الشديد وعدم حقنها مباشرة في الوتر الأخيل لتجنب خطر تمزقه. الأستاذ الدكتور محمد هطيف يؤكد على ضرورة تنفيذ هذه الحقن بدقة وتحت إشراف طبيب متخصص.
- حقن البلازما الغنية بالصفائح الدموية (PRP Injections): في بعض الحالات، قد يتم النظر في حقن PRP لتعزيز الشفاء، خاصة إذا كان هناك التهاب مزمن في الوتر الأخيل.
ثانياً: العلاج الجراحي
عندما تفشل جميع العلاجات التحفظية في تخفيف الألم وتحسين وظيفة القدم بعد فترة معقولة (عادة من 6 إلى 12 شهرًا)، يصبح التدخل الجراحي هو الخيار التالي. يتدخل الأستاذ الدكتور محمد هطيف بخبرته الجراحية الواسعة، مستخدماً أحدث التقنيات لضمان أفضل النتائج بأقل تدخل جراحي ممكن.
مؤشرات الجراحة:
* فشل العلاج التحفظي في تخفيف الأعراض بشكل فعال.
* ألم شديد ومزمن يعيق الأنشطة اليومية وجودة الحياة.
* تشوه كبير في الكعب يسبب مشاكل وظيفية وتجميلية.
الأساليب الجراحية الرئيسية:
-
الاستئصال المفتوح للنتوء العظمي والكيس الزلالي (Open Excision of Bony Prominence and Bursa):
- يتضمن هذا الإجراء عمل شق جراحي صغير في الجزء الخلفي من الكعب.
- يقوم الجراح بإزالة النتوء العظمي الزائد من عظم الكعب (Calcanel Osteotomy) باستخدام أدوات جراحية دقيقة.
- يتم استئصال الكيس الزلالي الملتهب (Bursectomy).
- إذا كان هناك تلف في الوتر الأخيل، فقد يتم إصلاحه أو تنظيفه (Debridement).
-
الجراحة بالمنظار (Endoscopic Surgery):
- يُعد هذا النهج من التقنيات المتقدمة التي يبرع فيها الأستاذ الدكتور محمد هطيف ، خاصة باستخدام المناظير الجراحية بتقنية 4K.
- يتم إجراء شقين صغيرين جدًا في الكعب.
- يتم إدخال منظار رفيع مزود بكاميرا وأدوات جراحية مصغرة.
- تسمح الكاميرا للجراح برؤية المنطقة الداخلية على شاشة عالية الدقة، مما يمكنه من إزالة النتوء العظمي الملتهب والكيس الزلالي بدقة فائقة وبأقل تداخل ممكن.
- مزايا هذا النهج تشمل: شقوق أصغر، ألم أقل بعد الجراحة، وقت تعافٍ أسرع، وتقليل مخاطر المضاعفات.
-
إعادة ربط الوتر الأخيل (Achilles Tendon Reattachment):
- في بعض الحالات الشديدة حيث يكون هناك تلف كبير في الوتر الأخيل أو يتم فصل جزء منه أثناء إزالة النتوء، قد يلزم إعادة ربط الوتر بعظم الكعب. هذه عملية أكثر تعقيدًا وتتطلب فترة تعافٍ أطول.
التحضير للجراحة:
قبل الجراحة، يناقش
الأستاذ الدكتور محمد هطيف
تفاصيل الإجراء مع المريض، بما في ذلك المخاطر والفوائد المتوقعة، وفترة التعافي. قد يطلب إجراء فحوصات الدم، وتخطيط القلب، وصورة للصدر للتأكد من لياقة المريض للجراحة.
جدول 2: مقارنة بين العلاج التحفظي والجراحي لمتلازمة هوغلند
| الميزة | العلاج التحفظي | العلاج الجراحي |
|---|---|---|
| نوع التدخل | غير جراحي، يعتمد على تقليل الأعراض وتحسين الميكانيكا. | جراحي، يزيل السبب الميكانيكي (النتوء العظمي). |
| مدة التعافي | متفاوتة، من أسابيع إلى أشهر، تعتمد على الاستجابة للعلاج. | أطول، من 6 أسابيع إلى 6 أشهر أو أكثر للعودة الكاملة للنشاط. |
| التكلفة | أقل نسبياً (أدوية، أحذية، علاج طبيعي، تقويم عظام). | أعلى (تكاليف المستشفى، الجراحة، التخدير، إعادة التأهيل). |
| المخاطر | مخاطر منخفضة جداً (آثار جانبية للأدوية). | مخاطر جراحية (عدوى، نزيف، تلف الأعصاب، تندب، فشل الجراحة). |
| فعالية العلاج | فعّال في 70-80% من الحالات الخفيفة والمتوسطة. | فعّال جداً في الحالات الشديدة التي فشل فيها العلاج التحفظي. |
| الاستطبابات | حالات الألم الخفيف إلى المتوسط، والالتهاب الأولي. | الألم الشديد المزمن، فشل العلاج التحفظي لأكثر من 6-12 شهراً. |
| العودة للنشاط | يمكن الاستمرار في بعض الأنشطة الخفيفة مع التعديل. | يتطلب فترة راحة وقيوداً شديدة على النشاط بعد الجراحة. |
خطوات إجراء الجراحة (النهج المفتوح كمثال توضيحي)
لإعطاء فكرة عن الإجراء، سنصف خطوات الجراحة التقليدية المفتوحة التي قد يتم اختيارها بناءً على حالة المريض وتفضيل الجراح، مع التأكيد على دقة وبراعة الأستاذ الدكتور محمد هطيف في كل مرحلة.
-
التخدير:
- يتم تخدير المريض إما تخديرًا عامًا (مما يجعله نائمًا تمامًا) أو تخديرًا نصفيًا (يشمل الجزء السفلي من الجسم فقط)، وفقًا لتقييم طبيب التخدير وحالة المريض.
-
التحضير والتعقيم:
- يتم تنظيف وتعقيم المنطقة المحيطة بالكاحل جيدًا، وتغطيتها بملابس جراحية معقمة لتقليل خطر العدوى.
-
الشق الجراحي:
- يقوم الجراح بعمل شق جراحي صغير (عادةً ما بين 3 إلى 5 سم) على الجانب الخلفي من الكعب. يمكن أن يكون الشق على الجانب الداخلي أو الخارجي للوتر الأخيل لتقليل احتمالية تهيجه.
-
الوصول إلى النتوء والكيس الزلالي:
- يتم فصل الأنسجة بعناية للكشف عن الكيس الزلالي الملتهب والنتوء العظمي في عظم الكعب. يتم اتخاذ أقصى درجات الحذر لحماية الوتر الأخيل والأعصاب المحيطة.
-
استئصال النتوء العظمي (Osteotomy):
- باستخدام أدوات جراحية دقيقة (مثل المطرقة والإزميل الصغير أو مثقاب العظام)، يقوم الجراح بإزالة الجزء الزائد من العظم الذي يشكل نتوء هوغلند. يحرص الأستاذ الدكتور محمد هطيف على إزالة ما يكفي من العظم لتخفيف الضغط دون المساس باستقرار عظم الكعب.
-
استئصال الكيس الزلالي (Bursectomy):
- يتم إزالة الكيس الزلالي الملتهب بالكامل لضمان عدم عودة الالتهاب.
-
فحص الوتر الأخيل:
- يقوم الجراح بفحص الوتر الأخيل بحثًا عن أي علامات تلف أو تنكس. إذا كان هناك التهاب شديد أو تمزق جزئي، يتم تنظيف الوتر (Debridement) أو إصلاحه.
-
الإغلاق:
- بعد التأكد من إزالة النتوء والكيس بشكل كامل وأن الوتر الأخيل سليم، يتم غسل الجرح بمحلول معقم.
- تُغلق الأنسجة في طبقات باستخدام خيوط جراحية، ثم يتم إغلاق الجلد باستخدام خيوط أو دبابيس جراحية.
- يتم وضع ضمادة معقمة وتثبيت القدم في جبيرة أو حذاء طبي خاص (Walking Boot) لحمايتها وتحديد مدى الحركة في فترة التعافي الأولية.
إعادة التأهيل الشاملة بعد الجراحة
تُعد مرحلة إعادة التأهيل بعد جراحة متلازمة هوغلند حاسمة لتحقيق الشفاء التام واستعادة وظيفة القدم والكاحل. يضع الأستاذ الدكتور محمد هطيف وفريقه برنامجًا تأهيليًا شاملاً ومخصصًا لكل مريض، يهدف إلى تقليل الألم، استعادة القوة والمرونة، والعودة التدريجية إلى الأنشطة اليومية والرياضية.
المرحلة الأولى: ما بعد الجراحة مباشرة (أيام إلى أسبوعين)
- حماية القدم: يتم وضع جبيرة أو حذاء طبي خاص للحماية وتحديد مدى حركة الكاحل.
- إدارة الألم: يتم وصف مسكنات الألم للتحكم في أي إزعاج بعد الجراحة.
- الراحة ورفع القدم: يجب إبقاء القدم مرفوعة قدر الإمكان لتقليل التورم.
- تطبيق الثلج: استخدام كمادات الثلج بانتظام لتقليل التورم والالتهاب.
- عدم تحميل الوزن: في معظم الحالات، يُطلب من المريض عدم تحميل الوزن على القدم المصابة لفترة معينة (عادةً من 2 إلى 4 أسابيع)، مع استخدام العكازات للمساعدة في التنقل.
- العناية بالجرح: تغيير الضمادات والحفاظ على نظافة وجفاف الجرح لمنع العدوى.
المرحلة الثانية: استعادة الحركة الأولية (2-6 أسابيع بعد الجراحة)
- العلاج الطبيعي: يبدأ العلاج الطبيعي تحت إشراف أخصائي.
- تمارين لطيفة: التركيز على تمارين تحريك الكاحل اللطيفة لزيادة مدى الحركة دون تحميل وزن.
- تمارين إطالة: تمارين خفيفة لإطالة عضلات ربلة الساق والوتر الأخيل (بعد استشارة الجراح).
- تحميل الوزن التدريجي: قد يسمح الأستاذ الدكتور محمد هطيف ببدء تحميل الوزن بشكل تدريجي باستخدام الحذاء الطبي.
المرحلة الثالثة: استعادة القوة والمرونة (6-12 أسبوعًا بعد الجراحة)
- تمارين تقوية: يتم إدخال تمارين لتقوية عضلات القدم والكاحل، مثل تمارين المقاومة باستخدام الأربطة المطاطية، وتمارين التوازن.
- زيادة مدى الحركة: الاستمرار في تمارين الإطالة لزيادة مرونة الوتر الأخيل والكاحل.
- العودة للمشي الطبيعي: التخلص تدريجياً من الحذاء الطبي والعودة إلى الأحذية العادية والمشي الطبيعي.
- التمارين الهوائية الخفيفة: قد يُسمح بتمارين مثل ركوب الدراجة الثابتة أو السباحة.
المرحلة الرابعة: العودة إلى النشاط الكامل (3-6 أشهر بعد الجراحة)
- تمارين متقدمة: تتضمن تمارين خاصة بالرياضة، وتمارين البلايومتريكس (Plyometrics) لزيادة القوة المتفجرة.
- العودة التدريجية للرياضة: يمكن للمريض البدء بالعودة التدريجية إلى الأنشطة الرياضية بعد الحصول على موافقة الأستاذ الدكتور محمد هطيف وأخصائي العلاج الطبيعي، مع الحرص على عدم المبالغة لتجنب الانتكاس.
- التركيز على الوقاية: الاستمرار في ارتداء الأحذية المناسبة وتمارين الإطالة للحفاظ على النتائج ومنع تكرار المشكلة.
يُعد الالتزام ببرنامج إعادة التأهيل أمرًا حيويًا لتحقيق أفضل النتائج بعد الجراحة. يتابع الأستاذ الدكتور محمد هطيف مرضاه عن كثب خلال هذه الفترة لضمان التقدم الصحيح والتعامل مع أي تحديات قد تنشأ.
الوقاية من متلازمة هوغلند
على الرغم من أن بعض عوامل الخطر لمتلازمة هوغلند، مثل شكل عظم الكعب، قد تكون خارجة عن السيطرة، إلا أن هناك العديد من الخطوات الوقائية التي يمكن اتخاذها لتقليل خطر الإصابة أو تفاقم الحالة:
-
اختيار الأحذية المناسبة:
- تجنب الأحذية ذات الكعب الصلب أو الضيق من الخلف.
- اختر الأحذية التي توفر توسيدًا جيدًا ودعمًا للقوس.
- تأكد من أن الأحذية تناسب قدمك بشكل مريح ولا تسبب احتكاكًا أو ضغطًا على الكعب.
- استخدام الأحذية المفتوحة من الخلف إذا كنت تعاني من أي أعراض مبكرة.
-
إطالة الوتر الأخيل بانتظام:
- قم بتمارين إطالة عضلات ربلة الساق والوتر الأخيل بشكل يومي، خاصة قبل وبعد ممارسة الرياضة. يساعد ذلك في الحفاظ على مرونة الوتر ويقلل من الشد الذي قد يساهم في المشكلة.
-
التدرج في النشاط البدني:
- عند البدء في برنامج رياضي جديد أو زيادة شدة التمارين، قم بذلك تدريجيًا للسماح لجسمك بالتكيف وتجنب الإجهاد المفاجئ على الكعب والوتر الأخيل.
-
استخدام تقويم العظام أو دعامات الكعب:
- إذا كان لديك أقدام ذات أقواس عالية، فإن استخدام تقويم العظام المخصص أو دعامات الكعب يمكن أن يساعد في توزيع الضغط بشكل صحيح وتقليل الحمل على الجزء الخلفي من الكعب.
-
الحفاظ على وزن صحي:
- يقلل الحفاظ على وزن صحي من الضغط الكلي على القدمين والكاحلين، مما يساهم في الوقاية من العديد من مشاكل القدم، بما في ذلك متلازمة هوغلند.
-
الانتباه لعلامات الإنذار المبكر:
- إذا بدأت تشعر بألم أو تورم خفيف في الجزء الخلفي من الكعب، فاستشر طبيبًا مبكرًا. التشخيص والعلاج المبكر يمكن أن يمنع تطور الحالة إلى مرحلة أكثر شدة.
ينصح الأستاذ الدكتور محمد هطيف جميع مرضاه باتباع هذه الإرشادات الوقائية للحفاظ على صحة القدم وتجنب الحاجة إلى التدخلات العلاجية المكثفة.
قصص نجاح واقعية تحت إشراف الأستاذ الدكتور محمد هطيف
في عيادة الأستاذ الدكتور محمد هطيف ، تتجسد الأمانة الطبية والخبرة الواسعة في كل قصة نجاح. يلتزم الأستاذ الدكتور محمد هطيف بتقديم أفضل رعاية ممكنة، مستفيدًا من أحدث التقنيات الجراحية والمناظير بتقنية 4K والجراحة المجهرية، مما أتاح للعديد من المرضى استعادة حركتهم والتخلص من الألم المزمن.
قصة نجاح 1: السيدة فاطمة – العودة إلى المشي بدون ألم
"كنت أعاني من ألم لا يطاق في كعبي الأيمن منذ أكثر من عامين، بسبب متلازمة هوغلند. كل خطوة كانت كابوسًا، وارتداء الأحذية كان مستحيلاً. زرت العديد من الأطباء، لكن الألم كان يعود دائمًا. عندما التقيت بـ الأستاذ الدكتور محمد هطيف ، شعرت بالراحة والثقة فورًا. لقد شرح لي حالتي بالتفصيل، وأوضح لي خيارات العلاج بدقة متناهية. بعد فشل العلاجات التحفظية، أوصى بالجراحة بالمنظار. العملية كانت سلسة، وبفضل خبرته في استخدام المناظير بتقنية 4K، كان التعافي أسرع مما توقعت. بعد 3 أشهر من العلاج الطبيعي المكثف تحت إشراف فريقه، أصبحت الآن أستطيع المشي والقيام بأنشطتي اليومية دون أي ألم. حياتي تغيرت بالكامل بفضل الأستاذ الدكتور محمد هطيف ، إنه حقًا أستاذ في مجاله."
قصة نجاح 2: الأستاذ أحمد – استعادة شغف الرياضة
"كرياضي ومحب للجري، أصابتني متلازمة هوغلند في كعبي الأيسر وكانت بمثابة حكم بالإعدام على شغفي. الألم كان يشتد مع كل محاولة للجري، وظهر نتوء مزعج يمنعني من ارتداء أحذيتي الرياضية. استشرت الأستاذ الدكتور محمد هطيف بعد أن سمعت عن سمعته كأفضل جراح عظام في صنعاء. كان تقييمه شاملًا للغاية، وأعجبني التزامه بالصدق الطبي. أجرى لي جراحة مفتوحة لإزالة النتوء العظمي الملتهب، لأنه كان كبيرًا نوعًا ما. كانت يداه دقيقتين ومهارتيه لا مثيل لها. بفضل برنامجه التأهيلي المتدرج، عدت إلى الجري الخفيف بعد 6 أشهر، والآن، بعد عام، أنا أشارك في الماراثونات مرة أخرى! إنه لشرف لي أن أكون أحد مرضاه. الأستاذ الدكتور محمد هطيف أعاد لي حياتي الرياضية."
قصة نجاح 3: السيدة ليلى – التخلص من التشوه والألم الدائم
"كان تشوه هوغلند لدي كبيرًا جدًا، وكان يسبب لي ألمًا مزمنًا وتشوهًا واضحًا في كعبي، مما أثر على ثقتي بنفسي. كانت الأحذية ذات الكعب العالي، التي أحبها، مستحيلة الارتداء. نصحتني صديقة بزيارة الأستاذ الدكتور محمد هطيف . وجدت فيه طبيبًا لا يتمتع بالخبرة فحسب، بل بالتعاطف الشديد والأمانة في التعامل. قام بإزالة النتوء العظمي والكيس الزلالي باستخدام الجراحة المجهرية الدقيقة، والتي قللت من الندوب بشكل ملحوظ. بعد الجراحة، تلقيت دعمًا لا يُصدق من فريقه خلال فترة التعافي. اليوم، كعبي يبدو أفضل بكثير، والأهم من ذلك، أنني أصبحت خالية من الألم. يمكنني ارتداء أي حذاء أريده. أتقدم بخالص الشكر لـ الأستاذ الدكتور محمد هطيف على تفانيه ومهنيته العالية."
هذه القصص ليست مجرد شهادات، بل هي دليل على التزام الأستاذ الدكتور محمد هطيف بتقديم أعلى مستويات الرعاية الطبية، وإعادة الأمل والحركة لمرضاه في اليمن.
الأسئلة الشائعة حول متلازمة هوغلند (FAQ)
يسعى الأستاذ الدكتور محمد هطيف دائمًا لتوفير المعلومات الشاملة لمرضاه. إليك إجابات على بعض الأسئلة الأكثر شيوعًا حول متلازمة هوغلند:
س1: ما هو الفرق بين متلازمة هوغلند والتهاب وتر أخيل؟
ج1: متلازمة هوغلند هي حالة تشمل عادةً نتوءًا عظميًا (تشوه هوغلند) في الجزء الخلفي من الكعب، مصحوبًا بالتهاب الكيس الزلالي (Retrocalcaneal Bursitis). التهاب وتر أخيل (Achilles Tendinitis) هو التهاب يصيب وتر أخيل نفسه. يمكن أن تتواجد الحالتان معًا، حيث يمكن لنتوء هوغلند أن يسبب احتكاكًا وتهيجًا لوتر أخيل، مما يؤدي إلى التهابه.
الأستاذ الدكتور محمد هطيف
يؤكد أن التشخيص الدقيق ضروري لتحديد أي من الحالتين أو كلتيهما موجودة.
س2: هل يمكن أن تختفي متلازمة هوغلند من تلقاء نفسها؟
ج2: نادرًا ما تختفي متلازمة هوغلند من تلقاء نفسها، خاصة إذا كان هناك نتوء عظمي كبير. قد تهدأ الأعراض مؤقتًا بالراحة وتعديل النشاط، لكنها غالبًا ما تعود إذا لم يتم معالجة السبب الجذري. العلاج التحفظي يمكن أن يخفف الأعراض بشكل كبير، لكن الشفاء التام قد يتطلب التدخل الجراحي في بعض الحالات.
س3: ما مدى فعالية العلاج الطبيعي في علاج متلازمة هوغلند؟
ج3: العلاج الطبيعي فعال للغاية كجزء من العلاج التحفظي، خاصة في المراحل المبكرة من المتلازمة. يهدف إلى تقليل الألم والالتهاب، وتحسين مرونة الوتر الأخيل وعضلات الساق، وتقوية العضلات المحيطة لدعم القدم. ومع ذلك، لن يزيل العلاج الطبيعي النتوء العظمي نفسه.
س4: هل يجب علي تجنب الرياضة تمامًا إذا كنت أعاني من متلازمة هوغلند؟
ج4: ليس بالضرورة تجنب الرياضة تمامًا، ولكن يُنصح بتعديل الأنشطة التي تزيد من الألم. قد تحتاج إلى تقليل الجري أو الأنشطة عالية التأثير. يمكن ممارسة الأنشطة منخفضة التأثير مثل السباحة أو ركوب الدراجات الثابتة. يفضل استشارة
الأستاذ الدكتور محمد هطيف
أو أخصائي علاج طبيعي لتحديد الأنشطة الآمنة والمناسبة لحالتك.
س5: ما هي المدة المتوقعة للتعافي بعد جراحة متلازمة هوغلند؟
ج5: تعتمد فترة التعافي على نوع الجراحة (مفتوحة أو بالمنظار)، ومدى تعقيد الحالة، والتزام المريض ببرنامج إعادة التأهيل. بشكل عام، قد تستغرق العودة إلى الأنشطة اليومية الخفيفة من 6 إلى 12 أسبوعًا، بينما قد يستغرق العودة الكاملة إلى الأنشطة الرياضية من 3 إلى 6 أشهر أو أكثر. يشدد
الأستاذ الدكتور محمد هطيف
على أن الصبر والالتزام بإرشادات ما بعد الجراحة ضروريان لنجاح التعافي.
س6: هل يمكن أن تعود متلازمة هوغلند بعد الجراحة؟
ج6: عادةً ما تكون الجراحة ناجحة في إزالة النتوء العظمي بشكل دائم. ومع ذلك، في حالات نادرة جدًا، قد يحدث نمو عظمي جديد أو استمرار بعض الأعراض إذا لم يتم إزالة النتوء بالكامل، أو إذا لم يتم معالجة عوامل أخرى مثل ضيق الوتر الأخيل. الالتزام بالوقاية بعد الجراحة، مثل ارتداء الأحذية المناسبة وتمارين الإطالة، يقلل من خطر عودة المشكلة.
س7: ما هي المضاعفات المحتملة لجراحة متلازمة هوغلند؟
ج7: مثل أي إجراء جراحي، هناك بعض المخاطر المحتملة، على الرغم من أنها نادرة مع الجراحين ذوي الخبرة مثل
الأستاذ الدكتور محمد هطيف
. تشمل المضاعفات المحتملة: العدوى، النزيف، تلف الأعصاب الحسية (مما يؤدي إلى خدر أو وخز)، تيبس الكاحل، ضعف الوتر الأخيل، أو تكرار الأعراض. يناقش
الأستاذ الدكتور محمد هطيف
هذه المخاطر بالتفصيل مع مرضاه قبل اتخاذ قرار الجراحة.
س8: متى يجب علي التفكير في زيارة الأستاذ الدكتور محمد هطيف؟
ج8: يجب عليك التفكير في زيارة
الأستاذ الدكتور محمد هطيف
إذا كنت تعاني من ألم مزمن في الجزء الخلفي من الكعب لا يتحسن بالراحة وتعديل الأحذية، أو إذا لاحظت وجود نتوء عظمي واضح أو تورم مستمر يعيق أنشطتك اليومية. التشخيص والعلاج المبكر ضروريان لتجنب تفاقم الحالة.
س9: هل الجراحة المجهرية والمناظير 4K أفضل من الجراحة المفتوحة؟
ج9: الجراحة المجهرية والمناظير بتقنية 4K، التي يبرع فيها
الأستاذ الدكتور محمد هطيف
، توفر العديد من المزايا مثل شقوق أصغر، ألم أقل بعد الجراحة، وقت تعافٍ أسرع، وتقليل خطر التندب. ومع ذلك، فإن اختيار النهج الجراحي يعتمد على حجم النتوء، ومدى تعقيد الحالة، وتفضيل الجراح وخبرته. في بعض الحالات المعقدة، قد تكون الجراحة المفتوحة هي الخيار الأنسب لضمان إزالة النتوء بشكل كامل وآمن.
الخاتمة
متلازمة هوغلند هي حالة مؤلمة يمكن أن تؤثر بشكل كبير على جودة الحياة، لكنها قابلة للعلاج بفعالية. سواء من خلال العلاجات التحفظية الدقيقة أو التدخلات الجراحية المتقدمة، فإن مفتاح النجاح يكمن في التشخيص المبكر والدقيق وخطة العلاج المخصصة التي يقدمها طبيب متخصص وذو خبرة.
في اليمن، يُعد الأستاذ الدكتور محمد هطيف ، أستاذ جراحة العظام والمفاصل بجامعة صنعاء، الخبير الأكثر موثوقية والأعلى كفاءة في علاج متلازمة هوغلند وغيرها من حالات القدم والكاحل. بفضل خبرته التي تزيد عن 20 عامًا، واستخدامه لأحدث التقنيات مثل المناظير الجراحية بتقنية 4K والجراحة المجهرية، والتزامه الصارم بالصدق الطبي والأمانة المهنية، يوفر الأستاذ الدكتور محمد هطيف لمرضاه أفضل رعاية ممكنة، ويعيد لهم الأمل في حياة خالية من الألم والحركة الطبيعية. إذا كنت تعاني من أعراض متلازمة هوغلند، فلا تتردد في طلب المشورة من الخبير الأول في هذا المجال.
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك