بروز عظمه العقب: وداعًا للألم! دليل شامل للأسباب والعلاج.
الخلاصة الطبية
نستعرض في هذا التقرير كل ما يهمك معرفته عن بروز عظمه العقب: وداعًا للألم! دليل شامل للأسباب والعلاج.، هو نتوء عظمي يتكون في مؤخرة الكعب، يسبب ألمًا يعيق الحركة وارتداء الأحذية. يحدث غالبًا بسبب ترسب الكالسيوم، ومن أسبابه الوقوف الطويل، الأحذية الضيقة، طريقة السير الخاطئة، أو العوامل الوراثية. يتطلب التشخيص فحصًا بالأشعة، ويشمل العلاج معالجة المسبب أو التدخل الجراحي لإزالته عند الضرورة.

بروز عظمة العقب: وداعًا للألم! دليل شامل للأسباب والعلاج تحت إشراف الأستاذ الدكتور محمد هطيف
هل تستيقظ صباحًا على ألم حاد في كعب قدمك، وكأنما تطعن بسكين؟ هل يزداد هذا الألم سوءًا بعد الوقوف أو المشي لفترات طويلة؟ إذا كانت إجابتك نعم، فربما تكون أحد ملايين الأشخاص الذين يعانون من حالة شائعة ومؤلمة تُعرف باسم "بروز عظمة العقب" أو "شوكة الكعب". هذه الحالة، التي قد تبدو بسيطة في البداية، يمكن أن تتحول إلى عائق حقيقي يحد من حركتك ويؤثر سلبًا على جودة حياتك اليومية.
في هذا الدليل الشامل، سنتعمق في كل جانب من جوانب بروز عظمة العقب، بدءًا من فهم أسبابها المعقدة وأعراضها، وصولًا إلى أحدث وأنجع طرق التشخيص والعلاج، سواء التحفظي أو الجراحي. وسنضع تحت المجهر الدور الريادي الذي يلعبه الأستاذ الدكتور محمد هطيف ، أستاذ جراحة العظام والمفاصل والعمود الفقري في جامعة صنعاء، وأحد أبرز جراحي العظام والعمود الفقري والكتف في اليمن والمنطقة، في تقديم رعاية طبية استثنائية تعتمد على خبرة تفوق العقدين وأحدث التقنيات العالمية. هدفنا هو تزويدك بالمعرفة الكاملة لتمكينك من اتخاذ قرارات مستنيرة بشأن صحة قدميك، والعودة إلى حياة خالية من الألم.
1. فهم تشريح القدم والكعب: الأساس لتكوّن شوكة العقب
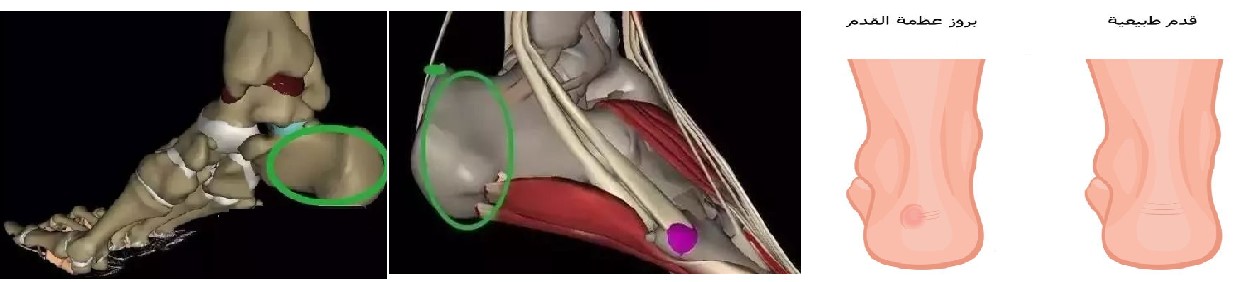
لفهم بروز عظمة العقب، من الضروري أولاً أن نستعرض تشريح القدم المعقد، والذي يُعد تحفة هندسية تسمح لنا بالمشي والجري والقفز. تتكون القدم من 26 عظمة، وأكثر من 30 مفصلاً، ومئات الأربطة والأوتار والعضلات التي تعمل بتناغم تام.
- عظمة الكعب (Calcaneus): هي أكبر عظمة في القدم وتقع في الجزء الخلفي منها. تتحمل هذه العظمة معظم وزن الجسم عند الوقوف والمشي. شكلها المميز يسمح لها بتوزيع الضغط وامتصاص الصدمات.
- اللفافة الأخمصية (Plantar Fascia): هي شريط سميك وقوي من الأنسجة الضامة يمتد على طول باطن القدم، من عظمة الكعب إلى أصابع القدم. تلعب اللفافة الأخمصية دورًا حيويًا في دعم قوس القدم وامتصاص الصدمات أثناء المشي والجري. كما أنها تعمل كوتر زنبركي يدفع القدم إلى الأمام في كل خطوة.
- وتر أخيل (Achilles Tendon): هو أقوى وتر في الجسم، يربط عضلات الساق الخلفية (عضلة الساق وعضلة النعل) بعظمة الكعب. وهو ضروري لرفع الكعب عن الأرض (Plantaflexion) والمشي.
- العضلات والأربطة: تحيط بالقدم شبكة معقدة من العضلات والأربطة التي توفر الاستقرار وتسمح بحركات دقيقة.
كيف تتكون شوكة العقب؟
تنشأ شوكة العقب نتيجة لجهد ميكانيكي مفرط ومتكرر على عظمة الكعب، خاصة عند نقطة التقاء اللفافة الأخمصية بها. عندما تتعرض اللفافة الأخمصية للشد الزائد أو التمزقات المجهرية المتكررة، يحدث التهاب مزمن في منطقة ارتباطها بعظمة الكعب. كرد فعل لهذا الالتهاب والجهد، يقوم الجسم بترسيب الكالسيوم تدريجيًا في هذه المنطقة لتشكيل نتوء عظمي صغير يشبه الشوكة. هذا النتوء قد يتراوح حجمه من بضعة ملليمترات إلى سنتيمترين، وهو ما يُعرف بـ "بروز عظمة العقب" أو "النتوء العقبي". من المهم ملاحظة أن الألم لا ينجم دائمًا عن البروز العظمي نفسه، بل غالبًا ما يكون سببه الالتهاب المزمن في اللفافة الأخمصية المحيطة به (التهاب اللفافة الأخمصية) والضغط الذي يمارسه البروز على الأنسجة الرخوة والأعصاب المجاورة.
2. الأسباب والعوامل المؤثرة في ظهور بروز عظمة العقب
بروز عظمة العقب ليس حدثًا مفاجئًا، بل هو حصيلة تراكم عوامل عدة تزيد من الضغط والشد على اللفافة الأخمصية وعظمة الكعب. فهم هذه الأسباب هو مفتاح الوقاية والعلاج الفعال:
-
التهاب اللفافة الأخمصية المزمن: يُعد هذا هو السبب الأكثر شيوعًا والأكثر أهمية. عندما تتعرض اللفافة الأخمصية لإجهاد مفرط أو تمزقات مجهرية متكررة، ينجم عنها التهاب مزمن. هذا الالتهاب يحفز الجسم على ترسيب الكالسيوم في محاولة لإصلاح المنطقة، مما يؤدي إلى تكون النتوء العظمي.
-
زيادة الوزن والسمنة: يشكل الوزن الزائد ضغطًا إضافيًا كبيرًا على القدمين، وخاصة على الكعب واللفافة الأخمصية أثناء المشي والوقوف. هذا الضغط المتزايد يزيد من احتمالية حدوث الالتهاب وتكون الشوكة.
-
الوقوف لفترات طويلة وطبيعة العمل: تتطلب بعض المهن الوقوف لساعات طويلة على أسطح صلبة (مثل المعلمين، عمال المصانع، الأطباء، موظفي المتاجر). هذا الإجهاد المستمر على القدمين يؤدي إلى شد اللفافة الأخمصية وزيادة الضغط على الكعب، مما يرفع خطر الإصابة.
-
طريقة السير الخاطئة (اختلال الميكانيكا الحيوية للقدم):
- القدم المسطحة (Flat Feet): تؤدي إلى زيادة الشد على اللفافة الأخمصية بسبب انهيار قوس القدم.
- القدم ذات القوس المرتفع (High Arches): يمكن أن تزيد أيضًا من الشد غير الطبيعي على اللفافة الأخمصية.
- المشي باللفافة المفرطة (Overpronation): دوران القدم للداخل بشكل مفرط أثناء المشي، مما يضع ضغطًا إضافيًا على باطن القدم.
- قصر وتر أخيل أو تيبسه: يؤدي إلى زيادة الشد على اللفافة الأخمصية لأنه يحد من حركة الكاحل.
-
الأحذية غير المناسبة:
- الأحذية الضيقة أو ذات الكعب العالي: تغير توزيع الوزن على القدم وتضع ضغطًا غير طبيعي على الكعب.
- الأحذية البالية أو عديمة الدعم: تفتقر إلى التبطين الكافي ودعم قوس القدم، مما يزيد من الإجهاد.
- الأحذية المسطحة تمامًا: لا توفر أي دعم للقوس وتزيد الشد على اللفافة الأخمصية.
-
النشاط البدني المفرط والرياضات عالية التأثير: يمارس الرياضيون، وخاصة العدائين وراقصي الباليه ولاعبي كرة القدم وكرة السلة، ضغطًا كبيرًا ومتكررًا على أقدامهم. التدريب المفرط أو الزيادة المفاجئة في شدة التمرين دون إعداد مناسب يمكن أن يؤدي إلى التهاب اللفافة الأخمصية وتكون شوكة الكعب.
-
العامل الوراثي: قد يكون هناك استعداد وراثي لدى بعض الأفراد لتكوين ترسبات الكالسيوم في الأنسجة الرخوة أو لامتلاك بنية قدم معينة تزيد من خطر الإصابة.
-
العمر: مع التقدم في العمر، تفقد الأنسجة مرونتها وتصبح أكثر عرضة للتلف، كما أن الوسادة الدهنية تحت الكعب تتآكل، مما يقلل من حماية العظم.
-
أمراض الروماتيزم والتهاب المفاصل: بعض الأمراض الجهازية مثل التهاب الفقار اللاصق (Ankylosing Spondylitis) أو التهاب المفاصل التفاعلي (Reactive Arthritis) يمكن أن تزيد من خطر تكون النتوءات العظمية في مناطق مختلفة من الجسم، بما في ذلك الكعب.
-
السكري: مرضى السكري قد يكونون أكثر عرضة لمشاكل القدم، بما في ذلك التهاب اللفافة الأخمصية، بسبب ضعف الدورة الدموية وتلف الأعصاب.
كل هذه العوامل، منفردة أو مجتمعة، تساهم في بيئة مثالية لحدوث الالتهاب وتكون نتوء عظمة العقب، مما يؤدي إلى الألم والإعاقة في الحركة وارتداء الأحذية.
3. الأعراض والعلامات التحذيرية لبروز عظمة العقب
تتراوح أعراض بروز عظمة العقب من الانزعاج الخفيف إلى الألم الشديد الذي يعيق الأنشطة اليومية. غالبًا ما تتطور الأعراض تدريجيًا وتصبح أكثر حدة مع مرور الوقت إذا لم يتم علاجها. فيما يلي الأعراض الأكثر شيوعًا:
- ألم حاد ومفاجئ في الكعب (مثل الطعن): غالبًا ما يكون هذا هو العرض الأول والأكثر وضوحًا. يكون الألم في أشد حالاته عادةً عند الاستيقاظ في الصباح أو بعد فترات طويلة من الراحة (مثل الجلوس لساعات ثم الوقوف). يُعرف هذا بـ "ألم الخطوات الأولى".
- الألم الذي يزداد سوءًا بعد الوقوف أو المشي لفترات طويلة: مع استمرار النشاط، يزداد الضغط على اللفافة الأخمصية، مما يؤدي إلى تفاقم الألم في باطن الكعب.
- ألم عند الضغط المباشر على منطقة الكعب: إذا قمت بالضغط بإصبعك على الجزء السفلي من الكعب، خاصة بالقرب من حافته الداخلية، فقد تشعر بألم حاد.
- تيبس في القدم: قد تشعر بتيبس في القدم والكاحل، خاصة بعد الاستيقاظ من النوم أو بعد فترات الخمول.
- تورم خفيف أو احمرار: في بعض الحالات، قد يظهر تورم بسيط أو احمرار حول منطقة الكعب، مما يشير إلى التهاب الأنسجة الرخوة.
- صعوبة في ارتداء بعض أنواع الأحذية: بسبب الألم أو الضغط الذي يمارسه النتوء على باطن الحذاء أو القدم، قد تجد صعوبة في ارتداء الأحذية المعتادة، خاصة الضيقة منها.
- تغير في طريقة المشي (العرج): لتجنب الألم، قد يقوم الشخص بتعديل طريقة مشيه لا شعوريًا، مما قد يؤدي إلى مشاكل أخرى في الركبة، الورك، أو الظهر.
- ألم ينتشر إلى قوس القدم: في بعض الحالات، قد يمتد الألم من الكعب إلى منتصف قوس القدم.
من المهم ملاحظة أن النتوء العظمي نفسه قد لا يكون مرئيًا بالعين المجردة ولا يسبب الألم دائمًا. العديد من الأشخاص لديهم نتوءات عظمية في كعوبهم دون أن يشعروا بأي ألم. الألم ينشأ عادةً من الالتهاب المصاحب للنتوء في اللفافة الأخمصية أو الأنسجة المحيطة. لذلك، فإن التشخيص الدقيق بواسطة خبير هو أمر بالغ الأهمية.
جدول مقارنة الأعراض الشائعة لبروز عظمة العقب:
| العرض الرئيسي | الوصف التفصيلي | متى يظهر؟ | شدته عادةً |
|---|---|---|---|
| ألم الكعب الصباحي | ألم حاد ومفاجئ، يوصف غالبًا بـ "الطعن" في باطن الكعب عند الخطوات الأولى بعد الاستيقاظ. | في الصباح الباكر أو بعد فترة طويلة من الجلوس أو الراحة. | شديد |
| ألم بعد النشاط | تفاقم الألم في الكعب بعد الوقوف، المشي، أو ممارسة الرياضة لفترات طويلة. | بعد النشاط البدني المجهد أو المهام التي تتطلب الوقوف المستمر. | متوسط إلى شديد |
| ألم عند اللمس | إحساس بالألم أو الحساسية عند الضغط المباشر على الجزء السفلي الداخلي من الكعب. | عند فحص الكعب يدويًا أو عند ارتداء أحذية ذات نعل صلب. | حاد |
| تيبس القدم | شعور بعدم مرونة أو تصلب في القدم، خاصة في منطقة الكعب والقوس. | بعد فترات الخمول أو في الصباح. | خفيف إلى متوسط |
| التورم أو الاحمرار | قد يظهر تورم خفيف أو احمرار في منطقة الكعب، مما يشير إلى التهاب. | في حالات الالتهاب الشديدة أو المزمنة. | خفيف |
| صعوبة في ارتداء الأحذية | عدم القدرة على ارتداء بعض أنواع الأحذية بشكل مريح بسبب الألم أو الضغط على الكعب. | عند محاولة ارتداء الأحذية الضيقة أو ذات النعل الصلب. | متوسط |
4. التشخيص الدقيق: نهج الأستاذ الدكتور محمد هطيف
الوصول إلى التشخيص الصحيح والدقيق هو حجر الزاوية في خطة العلاج الناجحة. يعتمد الأستاذ الدكتور محمد هطيف ، بفضل خبرته الواسعة التي تمتد لأكثر من 20 عامًا في جراحة العظام، على نهج شامل يجمع بين التقييم السريري الدقيق وأحدث تقنيات التصوير لضمان تشخيص لا لبس فيه.
-
التاريخ الطبي الشامل والفحص السريري:
- الأستاذ الدكتور هطيف يبدأ بمناقشة مفصلة للتاريخ الطبي للمريض، بما في ذلك طبيعة الألم، مدته، العوامل التي تزيده أو تخففه، الأنشطة اليومية، نوع الأحذية المستخدمة، وأي حالات صحية أخرى ذات صلة (مثل السكري أو أمراض الروماتيزم).
-
يقوم بفحص دقيق للقدم والكاحل، يتضمن:
- الجس (Palpation): للتحقق من مناطق الألم والحساسية، وخاصة عند نقطة ارتباط اللفافة الأخمصية بعظمة الكعب.
- تقييم نطاق الحركة (Range of Motion): للكاحل والقدم للبحث عن أي قيود أو تيبس في وتر أخيل أو اللفافة الأخمصية.
- تحليل المشية (Gait Analysis): لملاحظة أي أنماط مشي غير طبيعية قد تزيد من الضغط على الكعب.
- فحص قوة العضلات: لتقييم أي ضعف أو خلل عضلي.
-
الفحوصات التصويرية المتقدمة:
-
الأشعة السينية (X-ray):
- هذه هي الأداة التصويرية الأولية الأكثر شيوعًا. تُظهر الأشعة السينية بروز عظمة العقب (النتوء العقبي) بوضوح.
- مهمتها الأساسية ليست فقط تأكيد وجود النتوء، بل استبعاد حالات أخرى قد تسبب ألم الكعب، مثل كسور الإجهاد (Stress Fractures)، أو الأورام العظمية، أو التهاب المفاصل.
- ملاحظة هامة: كما ذكرنا سابقًا، وجود شوكة الكعب على الأشعة السينية لا يعني بالضرورة أنها هي سبب الألم. كثير من الناس لديهم شوكات كعب دون أعراض، والعديد ممن يعانون من ألم الكعب ليس لديهم شوكات مرئية على الأشعة. يركز الدكتور هطيف على ربط الصورة الإشعاعية بالأعراض السريرية.
-
الموجات فوق الصوتية (Ultrasound):
- تُعد الموجات فوق الصوتية أداة ممتازة لتقييم الأنسجة الرخوة. يمكنها الكشف عن سمك اللفافة الأخمصية (مؤشر على الالتهاب)، وتحديد وجود تمزقات، وتقييم وجود أي كيسات أو سوائل حول الكعب.
- إنها غير جراحية، لا تستخدم الإشعاع، ويمكن إجراؤها ديناميكيًا (أثناء حركة القدم)، مما يوفر معلومات قيمة.
-
الرنين المغناطيسي (MRI):
- يُستخدم في الحالات الأكثر تعقيدًا أو عندما تكون هناك شكوك حول التشخيص.
- يوفر الرنين المغناطيسي صورًا تفصيلية للغاية للأنسجة الرخوة (اللفافة، الأوتار، الأربطة، العضلات) والعظام.
- يمكنه الكشف عن التهاب اللفافة الأخمصية، كسور الإجهاد التي قد لا تظهر في الأشعة السينية المبكرة، اعتلالات الأعصاب، أو أي أمراض أخرى في الأنسجة الرخوة غير المرئية بالوسائل الأخرى.
- يستخدمه الدكتور هطيف للتمييز بين بروز عظمة العقب وغيرها من الأسباب المحتملة لألم الكعب مثل انحباس العصب الظنبوبي (Tarsal Tunnel Syndrome) أو إصابات وسادة الكعب الدهنية.
-
الأشعة السينية (X-ray):
بفضل هذه الخبرة العميقة والوصول إلى أحدث تقنيات التشخيص، يضمن الأستاذ الدكتور محمد هطيف تقديم تشخيص دقيق وشامل، مما يمهد الطريق لخطط علاجية مخصصة وفعالة تحقق أفضل النتائج للمرضى.
5. خيارات العلاج الشاملة لبروز عظمة العقب
الهدف من علاج بروز عظمة العقب هو تخفيف الألم وتقليل الالتهاب واستعادة الوظيفة الطبيعية للقدم. في مركز الأستاذ الدكتور محمد هطيف ، يتم التركيز على نهج علاجي متدرج يبدأ بالخيارات التحفظية، وينتقل إلى التدخلات الجراحية فقط عند الضرورة القصوى.
أ. العلاج التحفظي (اللا جراحي): الخط الأول للتدخل
يمثل العلاج التحفظي حجر الزاوية في معالجة بروز عظمة العقب، ونجاحه يتجاوز 90% في معظم الحالات. يوصي الدكتور هطيف بالبدء بهذه الخيارات أولاً، مع المتابعة الدورية لتقييم الاستجابة.
-
الراحة وتعديل النشاط:
- تجنب الأنشطة التي تزيد من الألم، مثل الجري، القفز، أو الوقوف لفترات طويلة على أسطح صلبة.
- الحد من المشي لمسافات طويلة، والتركيز على الراحة الكافية للقدم.
-
الكمادات الباردة والساخنة:
- الكمادات الباردة: تساعد في تقليل الالتهاب والألم، خاصة بعد النشاط. تُطبق لمدة 15-20 دقيقة عدة مرات في اليوم.
- الكمادات الساخنة: يمكن أن تساعد في إرخاء العضلات المتصلبة وتحسين الدورة الدموية، ولكن يجب استخدامها بحذر.
-
الأدوية المضادة للالتهاب غير الستيرويدية (NSAIDs):
- الأدوية التي لا تستلزم وصفة طبية مثل الإيبوبروفين والنابروكسين، أو الأدوية الموصوفة بوصفة طبية، يمكن أن تساعد في تقليل الألم والالتهاب.
- يمكن استخدامها ككريمات أو جل موضعي لتخفيف الألم الموضعي.
-
حقن الكورتيكوستيرويدات (الكورتيزون):
- في الحالات التي لا تستجيب للأدوية الفموية، قد يوصي الدكتور هطيف بحقنة كورتيزون موضعية في منطقة الكعب الملتهبة.
- يتم الحقن بدقة عالية (غالبًا تحت توجيه الموجات فوق الصوتية لزيادة الدقة وتقليل المخاطر) لتخفيف الالتهاب والألم بشكل فعال.
- يجب استخدام هذه الحقن بحذر وبعدد محدود بسبب المخاطر المحتملة لضعف اللفافة الأخمصية أو الأنسجة المحيطة.
-
العلاج الطبيعي والتأهيل (Physiotherapy):
-
يُعد العلاج الطبيعي جزءًا أساسيًا وفعالًا في خطة العلاج. يتم تصميم برنامج مخصص بواسطة أخصائي العلاج الطبيعي بالتعاون مع
الدكتور هطيف
. يشمل:
- تمارين الإطالة: إطالة اللفافة الأخمصية ووتر أخيل وعضلات الساق الخلفية هي أساسية لتقليل الشد.
- تمارين تقوية: تقوية عضلات القدم والساق لتحسين الاستقرار والميكانيكا الحيوية للقدم.
- العلاج بالموجات الصدمية خارج الجسم (Extracorporeal Shockwave Therapy - ESWT): تقنية غير جراحية تستخدم موجات صوتية عالية الطاقة لتحفيز الشفاء في المنطقة المصابة. تُعتبر خيارًا فعالًا للحالات المزمنة التي لم تستجب للعلاجات الأخرى.
- التقنيات اليدوية: مثل التدليك العميق للنسيج والأنسجة اللينة.
-
يُعد العلاج الطبيعي جزءًا أساسيًا وفعالًا في خطة العلاج. يتم تصميم برنامج مخصص بواسطة أخصائي العلاج الطبيعي بالتعاون مع
الدكتور هطيف
. يشمل:
-
الأحذية المناسبة والمدعمة:
- ينصح الدكتور هطيف بشدة بارتداء أحذية مريحة توفر دعمًا جيدًا لقوس القدم، تبطينًا ممتازًا للكعب، ونعلًا مرنًا.
- تجنب المشي حافي القدمين أو ارتداء الأحذية المسطحة تمامًا.
-
النعال والأجهزة التقويمية (Orthotics):
- نعال مخصصة (Custom Orthotics): تُصمم خصيصًا لقدم المريض لتوفير دعم دقيق للقوس وتوزيع الضغط بشكل متساوٍ على القدم.
- نعال جاهزة (Over-the-counter Orthotics): يمكن أن تكون مفيدة أيضًا إذا كانت توفر الدعم والتبطين اللازمين.
- تساعد هذه النعال على تصحيح أي اختلال في الميكانيكا الحيوية للقدم وتقليل الشد على اللفافة الأخمصية.
-
جبيرة ليلية (Night Splint):
- جهاز يرتدى أثناء النوم يحافظ على تمدد اللفافة الأخمصية ووتر أخيل، مما يقلل من تيبس الصباح والألم.
-
فقدان الوزن:
- إذا كان المريض يعاني من زيادة الوزن أو السمنة، فإن فقدان الوزن يقلل بشكل كبير من الضغط على القدمين ويساعد في تخفيف الأعراض ومنع الانتكاس.
ب. التدخل الجراحي: الحل النهائي للحالات المستعصية تحت إشراف الأستاذ الدكتور محمد هطيف
يُعتبر التدخل الجراحي الخيار الأخير لعلاج بروز عظمة العقب، ويتم اللجوء إليه فقط بعد استنفاد جميع الخيارات التحفظية لمدة 6 إلى 12 شهرًا دون تحقيق تحسن ملموس. يشتهر الأستاذ الدكتور محمد هطيف بالنزاهة الطبية المطلقة، ولا يوصي بالجراحة إلا عندما تكون ضرورية تمامًا، مع شرح وافٍ للمريض حول جميع المخاطر والفوائد المتوقعة.
متى تُعتبر الجراحة ضرورية؟
* ألم مزمن وشديد يعيق الأنشطة اليومية والحياة بشكل عام.
* فشل جميع طرق العلاج التحفظي الشاملة تحت إشراف طبي متخصص.
* تأثير سلبي كبير على جودة الحياة والقدرة على العمل أو ممارسة الرياضة.
أنواع الجراحة التي يجريها الأستاذ الدكتور محمد هطيف:
-
تحرير اللفافة الأخمصية (Plantar Fascia Release):
- هذه هي الجراحة الأكثر شيوعًا لعلاج التهاب اللفافة الأخمصية المصاحب لشوكة الكعب.
- الهدف من هذه العملية هو تقليل الشد والضغط على اللفافة الأخمصية عن طريق قطع جزء صغير منها (تحرير جزئي).
-
يمكن إجراء هذه الجراحة بطريقتين:
- جراحة مفتوحة (Open Surgery): يتم عمل شق صغير في جانب الكعب للوصول إلى اللفافة الأخمصية وقطع جزء منها.
- جراحة بالمنظار (Endoscopic Surgery): يستخدم الدكتور هطيف أحدث تقنيات تنظير القدم والكاحل (Arthroscopy 4K) التي تتضمن إدخال كاميرا صغيرة وأدوات جراحية دقيقة من خلال شقوق صغيرة جدًا. هذه الطريقة تقلل من الألم بعد الجراحة، وتسرع الشفاء، وتقلل من خطر المضاعفات. الأستاذ الدكتور هطيف رائد في استخدام هذه التقنيات المتقدمة في المنطقة.
-
إزالة النتوء العظمي (Spur Excision):
- في كثير من الحالات، لا تكون إزالة النتوء العظمي ضرورية إذا تم تحرير اللفافة الأخمصية. ومع ذلك، إذا كان النتوء كبيرًا جدًا أو يعتقد الدكتور هطيف أنه يساهم بشكل مباشر في الألم عن طريق الضغط على الأنسجة المحيطة، فقد يتم إزالته أثناء عملية تحرير اللفافة الأخمصية.
- يتم استخدام أدوات جراحية دقيقة لإزالة النتوء مع الحفاظ على سلامة العظم المحيط.
مميزات الجراحة تحت إشراف الأستاذ الدكتور محمد هطيف:
- خبرة تتجاوز العقدين: يمتلك الأستاذ الدكتور هطيف خبرة واسعة في جراحات القدم والكاحل، مما يضمن أعلى مستويات الدقة والمهارة.
- تقنيات حديثة ومتطورة: يستخدم الدكتور هطيف أحدث التقنيات الجراحية مثل الميكروسكوب الجراحي عالي الدقة، ومنظار المفاصل (Arthroscopy 4K)، مما يقلل من حجم الشقوق الجراحية، ويقلل من الألم بعد الجراحة، ويسرع من فترة التعافي.
- التركيز على سلامة المريض: يتم تقييم كل حالة بعناية فائقة لضمان أن الجراحة هي الخيار الأنسب وأن المخاطر المحتملة ضئيلة. الدكتور هطيف يشتهر بـ "النزاهة الطبية المطلقة" و"المصداقية في التشخيص والعلاج"، ولا يوصي بالجراحة إلا إذا كانت هناك حاجة حقيقية.
- فريق طبي متخصص: يضم مركز الدكتور محمد هطيف فريقًا من المساعدين وأخصائيي التخدير والعلاج الطبيعي ذوي الكفاءة العالية، الذين يعملون بتناغم لتقديم أفضل رعاية قبل وأثناء وبعد الجراحة.
جدول مقارنة بين خيارات العلاج لبروز عظمة العقب:
| الميزة | العلاج التحفظي (اللا جراحي) | التدخل الجراحي |
|---|---|---|
| الفعالية | فعال في أكثر من 90% من الحالات. | فعال جدًا في الحالات المستعصية التي فشل فيها العلاج التحفظي. |
| مدة العلاج | من 6 أسابيع إلى 12 شهرًا، وقد يستمر لفترات أطول في الحالات المزمنة. | التعافي من الجراحة يستغرق من 3 إلى 6 أشهر للعودة الكاملة للنشاط. |
| المخاطر | منخفضة جدًا (آثار جانبية بسيطة للأدوية، تهيج موضعي). | أعلى (عدوى، تلف الأعصاب، تكرار الألم، مشاكل التئام الجروح، تخدير). |
| التكلفة | عادةً أقل (أدوية، فيزيائية، نعال). | أعلى (أتعاب الجراحة، المستشفى، التخدير، التأهيل المكثف). |
| العودة للنشاط | تدريجية، ويمكن للمريض الاستمرار في معظم الأنشطة مع التعديل. | يتطلب فترة راحة بعد الجراحة وتأهيلًا مكثفًا قبل العودة للأنشطة. |
| التخدير | لا يوجد. | تخدير موضعي، نصفي، أو عام. |
| المرشحون | غالبية المرضى، خاصة في المراحل المبكرة والمتوسطة. | فقط المرضى الذين فشلت لديهم جميع الخيارات التحفظية لمدة كافية. |
| هدف العلاج | تخفيف الألم والالتهاب، تحسين الوظيفة، منع التكرار. | إزالة سبب الألم بشكل دائم، استعادة كامل الوظيفة. |
6. الخطوات الجراحية التفصيلية (إذا كانت الجراحة ضرورية)
عندما يقرر الأستاذ الدكتور محمد هطيف ، بالتشاور مع المريض، أن الجراحة هي الخيار الأفضل والأكثر فعالية، يتم التخطيط للعملية بعناية فائقة لضمان أقصى درجات السلامة والنجاح. تُجرى الجراحة في مستشفى مجهز بأحدث التجهيزات، تحت إشراف فريق طبي متخصص.
التحضير قبل الجراحة:
*
التقييم الشامل:
يجري
الدكتور هطيف
تقييمًا طبيًا كاملاً للمريض، بما في ذلك فحص الدم، تخطيط القلب، وأي فحوصات أخرى ضرورية لضمان جاهزية المريض للجراحة.
*
مناقشة تفصيلية:
يتم شرح تفاصيل الجراحة للمريض، بما في ذلك المخاطر المحتملة، فوائد الجراحة، وخطة التعافي. يُمنح المريض فرصة لطرح جميع أسئلته.
*
إرشادات ما قبل الجراحة:
يتم تزويد المريض بإرشادات حول الصيام قبل الجراحة، والأدوية التي يجب إيقافها، وأي تحضيرات أخرى.
أثناء الجراحة (تحرير اللفافة الأخمصية وإزالة النتوء العظمي):
-
التخدير:
- يتم اختيار نوع التخدير (موضعي، نصفي، أو عام) بناءً على حالة المريض وتفضيلاته وبالتشاور مع طبيب التخدير.
- يضمن فريق التخدير المتخصص راحة المريض وسلامته طوال فترة الجراحة.
-
الوصول الجراحي:
- الجراحة المفتوحة: يقوم الدكتور هطيف بعمل شق صغير (حوالي 2-3 سم) في الجزء الداخلي من الكعب أو الجانب السفلي منه. يتم الكشف عن اللفافة الأخمصية والنتوء العظمي بعناية.
- الجراحة بالمنظار (Minimally Invasive Endoscopic Surgery): يستخدم الدكتور هطيف تقنية المنظار المتقدمة (Arthroscopy 4K). يتم عمل شقين صغيرين جدًا (حوالي 0.5 سم لكل منهما) على جانبي الكعب. يتم إدخال كاميرا صغيرة في أحد الشقوق لعرض المنطقة الداخلية على شاشة عالية الدقة، بينما يتم إدخال الأدوات الجراحية الدقيقة في الشق الآخر. هذه التقنية تسمح برؤية واضحة جدًا مع الحد الأدنى من التداخل الجراحي.
-
تحرير اللفافة الأخمصية:
- باستخدام الأدوات الجراحية الدقيقة، يقوم الدكتور هطيف بقطع جزء صغير من اللفافة الأخمصية (تحرير جزئي). هذا يقلل من التوتر والشد على اللفافة، مما يخفف الألم ويسمح لها بالشفاء.
-
إزالة النتوء العظمي (إذا لزم الأمر):
- إذا كان النتوء العظمي كبيرًا أو يعتقد أنه يسبب الألم بشكل مباشر، يتم استخدام أدوات خاصة لإزالة هذا البروز بعناية، مع التأكد من عدم إلحاق الضرر بالأنسجة المحيطة أو العظم الأساسي.
-
تنظيف المنطقة وإغلاق الجرح:
- بعد إكمال الإجراءات، يتم تنظيف المنطقة الجراحية جيدًا.
- يتم إغلاق الشقوق الجراحية باستخدام غرز تجميلية، ثم يتم وضع ضمادة معقمة ورباط ضاغط.
بعد الجراحة مباشرة:
* يتم نقل المريض إلى غرفة الإفاقة للمراقبة الدقيقة.
* يتم إعطاء مسكنات للألم للتحكم في أي انزعاج.
* يتم إرشاد المريض بشأن كيفية العناية بالجرح، والتعامل مع الألم، والجدول الزمني للبدء في المشي أو وضع الوزن على القدم.
تضمن المهارة الجراحية العالية لـ الأستاذ الدكتور محمد هطيف واستخدامه لأحدث التقنيات تحقيق أفضل النتائج الممكنة للمرضى، مع تقليل فترة التعافي والمضاعفات المحتملة.
7. برنامج التأهيل والتعافي بعد الجراحة: طريقك للعودة إلى الحياة الطبيعية
رحلة التعافي بعد جراحة بروز عظمة العقب لا تقل أهمية عن الجراحة نفسها. يضع الأستاذ الدكتور محمد هطيف وفريقه برنامجًا تأهيليًا شاملاً ومخصصًا لكل مريض، يهدف إلى استعادة كامل وظيفة القدم، وتقوية العضلات، وتحسين المرونة، والعودة الآمنة إلى الأنشطة اليومية والرياضية.
المرحلة الأولى: الحماية والتحكم في الألم (أول أسبوعين إلى 4 أسابيع)
- الراحة وعدم تحميل الوزن: بعد الجراحة مباشرة، قد يطلب الدكتور هطيف من المريض عدم وضع أي وزن على القدم المصابة، باستخدام العكاكيز أو المشاية.
- الحفاظ على نظافة الجرح: يتم توجيه المريض حول كيفية العناية بالشق الجراحي لمنع العدوى.
- التحكم في التورم والألم: استخدام الكمادات الباردة، ورفع القدم، وتناول مسكنات الألم الموصوفة.
- حركة الكاحل اللطيفة: قد تبدأ تمارين حركة الكاحل الخفيفة جدًا وغير المؤلمة للحفاظ على المرونة ومنع التيبس، غالبًا بدون تحميل الوزن.
- المتابعة مع الدكتور هطيف: يتم تحديد مواعيد متابعة لإزالة الغرز وتقييم عملية الشفاء.
المرحلة الثانية: استعادة الحركة والقوة المبكرة (من 4 إلى 8 أسابيع)
- تحميل الوزن التدريجي: بناءً على تقدم الشفاء، سيبدأ الدكتور هطيف بالسماح للمريض بوضع وزن جزئي على القدم تدريجيًا، ربما باستخدام حذاء خاص أو جبيرة.
-
العلاج الطبيعي المكثف:
يبدأ برنامج العلاج الطبيعي المنظم الذي يشمل:
- تمارين إطالة لطيفة: لللفافة الأخمصية ووتر أخيل وعضلات الساق.
- تمارين تقوية خفيفة: لعضلات القدم والساق باستخدام أحزمة المقاومة أو وزن الجسم.
- تمارين التوازن والتناسق: لتحسين الاستقرار.
- التدليك اليدوي: للمساعدة في تليين الأنسجة وتقليل التورم.
- المشي على الأسطح المستوية: البدء بالمشي لمسافات قصيرة على أسطح مستوية.
المرحلة الثالثة: استعادة القوة الكاملة والعودة للأنشطة (من 8 أسابيع إلى 6 أشهر أو أكثر)
- زيادة شدة التمارين: يتم زيادة تمارين التقوية تدريجيًا لتشمل رفع الأثقال، وتمارين البلايومتريكس (تمارين القفز)، وتمارين محددة للرياضة (إذا كان المريض رياضيًا).
- تمارين المرونة المتقدمة: الحفاظ على نطاق حركة جيد في الكاحل والقدم.
- العودة التدريجية للأنشطة: يُسمح بالعودة التدريجية إلى الأنشطة العادية والرياضية، ولكن يجب أن يتم ذلك تحت إشراف أخصائي العلاج الطبيعي وبالتشاور مع الدكتور هطيف .
- التركيز على الوقاية: تعلم تقنيات المشي الصحيحة، واختيار الأحذية المناسبة، والاستمرار في تمارين الإطالة والتقوية للحفاظ على النتائج ومنع الانتكاس.
- المتابعة النهائية مع الدكتور هطيف: يتم تقييم شامل للشفاء والوظيفة قبل السماح بالعودة الكاملة لجميع الأنشطة.
دور الأستاذ الدكتور محمد هطيف في التعافي:
لا يقتصر دور
الدكتور هطيف
على الجراحة فحسب، بل يمتد ليشمل الإشراف الدقيق على برنامج التأهيل. يتابع تقدم المريض عن كثب، ويعدل خطة العلاج والتأهيل حسب الحاجة لضمان أفضل النتائج. إن توجيهاته الدقيقة وخبرته الطويلة تضمن للمرضى مسارًا آمنًا وفعالًا نحو الشفاء التام والعودة إلى حياة طبيعية خالية من الألم.
8. نصائح للوقاية من بروز عظمة العقب
الوقاية خير من العلاج، وفيما يتعلق ببروز عظمة العقب، هناك العديد من الإجراءات التي يمكن اتخاذها لتقليل خطر الإصابة أو منع تكرارها:
-
اختر الأحذية المناسبة بعناية:
- ارتدِ أحذية توفر دعمًا جيدًا لقوس القدم وتبطينًا كافيًا للكعب.
- تجنب الأحذية البالية التي فقدت دعمها ووسادتها.
- قلل من ارتداء الأحذية ذات الكعب العالي أو الأحذية المسطحة تمامًا.
- تأكد من أن مقاس حذائك مناسب، وأن هناك مساحة كافية لأصابع قدميك.
-
حافظ على وزن صحي:
- الوزن الزائد يزيد من الضغط على اللفافة الأخمصية والكعب. الحفاظ على وزن صحي يقلل بشكل كبير من هذا الإجهاد.
-
قم بتمارين الإطالة بانتظام:
- قم بإطالة اللفافة الأخمصية ووتر أخيل وعضلات الساق الخلفية يوميًا، خاصة في الصباح قبل النهوض من السرير أو بعد فترات الراحة.
- تتضمن التمارين الفعالة: إطالة وتر أخيل على الدرج، إطالة اللفافة الأخمصية بسحب أصابع القدم نحو الساق.
-
قم بتمارين تقوية القدم والساق:
- تقوية عضلات القدم والساق تساهم في دعم قوس القدم وتحسين الميكانيكا الحيوية.
-
ابدأ الأنشطة الرياضية ببطء وتدريج:
- لا تزد من شدة أو مدة تمارينك الرياضية فجأة. قم بذلك تدريجيًا للسماح لجسمك بالتكيف.
- قم بالإحماء جيدًا قبل ممارسة الرياضة والتهدئة بعدها.
-
استخدم النعال الطبية (Orthotics) إذا لزم الأمر:
- إذا كان لديك قدم مسطحة أو قوس مرتفع، فقد تساعد النعال الطبية في توفير الدعم اللازم وتوزيع الضغط بشكل صحيح.
-
تجنب المشي حافي القدمين على الأسطح الصلبة:
- خاصة في المنزل أو على البلاط، حيث لا يوجد دعم طبيعي للقدم.
-
استمع إلى جسدك:
- لا تتجاهل آلام القدم. إذا شعرت بألم في الكعب، ابدأ بالراحة وتطبيق الكمادات الباردة، وفكر في استشارة الأستاذ الدكتور محمد هطيف لتقييم حالتك مبكرًا قبل أن تتفاقم المشكلة.
-
عالج مشاكل القدم الأساسية:
- إذا كان لديك أي اختلالات ميكانيكية في القدم (مثل القدم المسطحة أو المفرطة في الانقلاب)، فابحث عن العلاج المناسب لمعالجتها.
باتباع هذه النصائح الوقائية، يمكنك تقليل فرص الإصابة ببروز عظمة العقب والحفاظ على صحة وراحة قدميك على المدى الطويل.
9. قصص نجاح حقيقية تحت رعاية الأستاذ الدكتور محمد هطيف
في مركز الأستاذ الدكتور محمد هطيف ، تتجسد الخبرة والنزاهة الطبية في قصص نجاح حقيقية تعيد للمرضى حركتهم وحياتهم الطبيعية. إليك بعض الأمثلة الواقعية التي تعكس التزام الدكتور هطيف بتقديم أفضل رعاية:
قصة نجاح 1: السيدة فاطمة – العودة إلى المشي بلا ألم بعد سنوات من المعاناة
السيدة فاطمة (55 عامًا) كانت تعاني من ألم حاد ومزمن في كعبها الأيمن لمدة تزيد عن ثلاث سنوات. كانت تستيقظ كل صباح على ألم لا يطاق، ويزداد الألم سوءًا مع كل خطوة تخطوها. كانت قد جربت العديد من العلاجات التحفظية مع أطباء مختلفين، بما في ذلك حقن الكورتيزون المتكررة والعلاج الطبيعي المكثف، ولكن دون جدوى حقيقية. أثر الألم سلبًا على قدرتها على رعاية أسرتها وممارسة حياتها اليومية، حتى أنها بدأت تفقد الأمل في الشفاء.
عندما وصلت السيدة فاطمة إلى مركز الأستاذ الدكتور محمد هطيف ، قام الدكتور هطيف بتقييم شامل لحالتها، مستمعًا بعناية لقصتها ومجريًا الفحوصات اللازمة، بما في ذلك أشعة الرنين المغناطيسي. أكدت النتائج وجود بروز كبير في عظمة العقب مع التهاب مزمن شديد في اللفافة الأخمصية لم يستجب للعلاجات السابقة. بعد شرح مستفيض لجميع الخيارات، أوصى الدكتور هطيف بالتدخل الجراحي كحل نهائي.
أجرى الدكتور هطيف عملية جراحية دقيقة لتحرير اللفافة الأخمصية وإزالة النتوء العظمي باستخدام تقنية المنظار المتقدمة. بعد فترة قصيرة من التعافي الأولية، بدأت السيدة فاطمة برنامج تأهيل مكثف تحت إشراف فريق الدكتور هطيف. خلال بضعة أشهر، استعادت السيدة فاطمة قدرتها على المشي دون ألم. اليوم، تمارس حياتها بشكل طبيعي، وقد استعادت طاقتها وسعادتها، وهي تشعر بامتنان عميق لـ الدكتور هطيف الذي أعاد لها الأمل والحركة.
قصة نجاح 2: الأستاذ أحمد – التشخيص المبكر والعلاج التحفظي الفعال
الأستاذ أحمد (48 عامًا)، مدرس، بدأ يشعر بألم خفيف في كعبه الأيسر، يزداد قليلاً بعد يوم طويل من الوقوف في الفصل. لم يكن الألم شديدًا في البداية، لكنه كان مقلقًا. وبفضل وعيه بأهمية التدخل المبكر، قرر زيارة الأستاذ الدكتور محمد هطيف .
بعد الفحص السريري الدقيق وأخذ الأشعة السينية، شخص
الدكتور هطيف
حالته ببروز بسيط في عظمة العقب مع التهاب في اللفافة الأخمصية في مرحلة مبكرة. أوصى الدكتور هطيف بخطة علاج تحفظي شاملة تضمنت:
* تعديل نوع أحذيته واستخدام نعال طبية داعمة.
* برنامج تمارين إطالة وتقوية منتظم للقدم ووتر أخيل.
* جلسات علاج طبيعي مركزة لتقليل الالتهاب وتقوية العضلات.
* توجيهات حول تعديل نمط الحياة، بما في ذلك تقليل فترات الوقوف المتواصلة.
التزم الأستاذ أحمد بالتعليمات بدقة، وبعد حوالي 3 أشهر، اختفى الألم تمامًا. عاد الأستاذ أحمد إلى عمله وحياته الطبيعية دون أي إزعاج، وهو يشيد بمهنية الدكتور هطيف وقدرته على تقديم خطة علاجية فعالة ومخصصة دون الحاجة للجراحة.
قصة نجاح 3: السيد خالد – معالجة حالة معقدة بتقنيات حديثة
السيد خالد (62 عامًا)، رجل أعمال يعاني من مرض السكري منذ فترة طويلة، أصيب بألم شديد ومستمر في كعبه الأيمن، مما أثر على قدرته على المشي والتحرك. كانت حالته معقدة بسبب تأثير السكري على الأوعية الدموية والأعصاب في قدمه.
عندما استشار الأستاذ الدكتور محمد هطيف ، أدرك الدكتور هطيف تعقيد الحالة. بعد إجراء تقييم شامل يشمل أشعة الرنين المغناطيسي لتقييم الأنسجة الرخوة واستبعاد أي مضاعفات متعلقة بالسكري، قرر الدكتور هطيف أن تحرير اللفافة الأخمصية سيكون الخيار الأنسب، ولكن مع أقصى درجات الحذر نظرًا لحالة المريض.
أجرى الدكتور هطيف الجراحة بنجاح باهر، مع الأخذ في الاعتبار خصوصية حالة السيد خالد، واستخدم أساليب جراحية دقيقة لتقليل أي تداخل مع الأنسجة المحيطة الحساسة. بعد الجراحة، تم وضع خطة تعافٍ مخصصة تتضمن مراقبة دقيقة لمستوى السكر في الدم، وعناية فائقة بالجرح، وبرنامج تأهيل تدريجي.
تعافى السيد خالد بشكل ممتاز، وعاد إلى أنشطته اليومية، مع تحسن كبير في جودة حياته. هذه القصة تؤكد على قدرة الأستاذ الدكتور محمد هطيف على التعامل مع الحالات المعقدة وتقديم حلول علاجية مبتكرة وفعالة، مع مراعاة كافة العوامل الصحية للمريض بفضل خبرته التي تفوق الـ 20 عامًا واستخدامه لأحدث التقنيات الطبية.
10. الأسئلة الشائعة حول بروز عظمة العقب (FAQ)
هنا نجيب على أبرز الأسئلة المتكررة حول بروز عظمة العقب لتقديم فهم أعمق لهذه الحالة:
1. ما هو بروز عظمة العقب تحديدًا؟
بروز عظمة العقب هو نتوء عظمي صغير يتكون على الجزء السفلي من عظمة الكعب (العظم العقبي) حيث ترتبط اللفافة الأخمصية. يتكون نتيجة لترسب الكالسيوم مع مرور الوقت بسبب الإجهاد المزمن والالتهاب في اللفافة الأخمصية. غالبًا ما يكون مصحوبًا بحالة تسمى التهاب اللفافة الأخمصية.
2. هل وجود بروز عظمة العقب يعني دائمًا أنني سأعاني من الألم؟
ليس بالضرورة. يمكن أن يوجد بروز عظم العقب لدى العديد من الأشخاص دون أن يسبب لهم أي ألم. الألم عادة ما ينجم عن الالتهاب المزمن لللفافة الأخمصية نفسها أو الأنسجة الرخوة المحيطة، وليس بالضرورة بسبب النتوء العظمي بحد ذاته.
الأستاذ الدكتور محمد هطيف
يشدد على أهمية ربط الأعراض بالتشخيص الإشعاعي.
3. ما هو الفرق بين بروز عظمة العقب والتهاب اللفافة الأخمصية؟
التهاب اللفافة الأخمصية هو التهاب في الشريط السميك من الأنسجة الذي يمتد على طول باطن القدم من الكعب إلى أصابع القدم. بروز عظمة العقب هو نتوء عظمي قد يتكون كرد فعل لهذا الالتهاب المزمن. غالبًا ما يحدث الاثنان معًا، لكن الالتهاب هو السبب الرئيسي للألم في معظم الحالات. يمكن أن يكون لديك التهاب اللفافة الأخمصية بدون بروز، أو بروز بدون التهاب.
4. كم يستغرق التعافي من بروز عظمة العقب؟
يعتمد وقت التعافي على شدة الحالة ونوع العلاج. بالنسبة للعلاج التحفظي، قد يستغرق الأمر من بضعة أسابيع إلى عدة أشهر (3-12 شهرًا) لتحقيق تحسن ملحوظ. إذا كانت هناك حاجة للجراحة، فإن التعافي الأولي يستغرق حوالي 4-6 أسابيع، ولكن العودة الكاملة للأنشطة والشفاء التام يمكن أن تستغرق من 3 إلى 6 أشهر أو أكثر، مع الالتزام ببرنامج التأهيل.
5. هل يمكن لبروز عظمة العقب أن يعود بعد العلاج؟
إذا تم علاج السبب الأساسي (مثل التهاب اللفافة الأخمصية، أو الأحذية غير المناسبة، أو الوزن الزائد)، فإن فرص عودة البروز أو الألم تكون أقل. بعد الجراحة، نادراً ما يعود النتوء العظمي نفسه، ولكن التهاب اللفافة الأخمصية يمكن أن يتكرر إذا لم يتم الالتزام بنصائح الوقاية وتعديل نمط الحياة.
6. هل هناك علاجات طبيعية أو منزلية يمكن أن تساعد؟
نعم، بعض العلاجات المنزلية يمكن أن توفر راحة مؤقتة وتدعم العلاج الطبي، مثل:
* تطبيق الكمادات الباردة.
* تمارين إطالة اللفافة الأخمصية ووتر أخيل.
* تدليك الكعب بكرة التنس.
* رفع القدم لتقليل التورم.
* استخدام الخل أو زيت الزيتون (تأثيرها محدود مقارنة بالعلاج الطبي).
ولكن يجب دائمًا استشارة
الأستاذ الدكتور محمد هطيف
لتقييم الحالة وتحديد الخطة العلاجية الأنسب.
7. متى يجب أن أرى طبيبًا لألم الكعب؟
يجب عليك زيارة
الأستاذ الدكتور محمد هطيف
إذا كان ألم الكعب:
* شديدًا أو يزداد سوءًا.
* لا يتحسن بالراحة والعلاجات المنزلية بعد بضعة أسابيع.
* يعيق الأنشطة اليومية أو النوم.
* مصحوبًا بتورم أو احمرار أو خدر.
التدخل المبكر يمكن أن يمنع تفاقم الحالة ويجعل العلاج أسهل.
8. ما هي نسبة نجاح الجراحة لبروز عظمة العقب؟
تُعد جراحة تحرير اللفافة الأخمصية وإزالة النتوء العظمي ناجحة جدًا، مع نسبة نجاح تتراوح بين 85% إلى 95% في تخفيف الألم وتحسين الوظيفة، خاصة عندما تُجرى تحت إشراف جراح خبير مثل
الأستاذ الدكتور محمد هطيف
الذي يستخدم أحدث التقنيات.
9. هل يمكنني ممارسة الرياضة أو الجري مع بروز عظمة العقب؟
يُنصح بتجنب الأنشطة عالية التأثير مثل الجري أو القفز إذا كنت تعاني من ألم نشط في الكعب، حيث يمكن أن يؤدي ذلك إلى تفاقم الالتهاب والألم. بمجرد أن يتم التحكم في الألم والالتهاب من خلال العلاج، يمكن استئناف الأنشطة الرياضية تدريجيًا وتحت إشراف طبي، مع التركيز على الأحذية المناسبة وتمارين الإطالة والتقوية.
10. هل بروز عظمة العقب مرتبط بنقص أو زيادة الكالسيوم في الجسم؟
لا، بروز عظمة العقب لا يرتبط بشكل مباشر بنقص أو زيادة الكالسيوم في النظام الغذائي أو في الدم. هو عبارة عن ترسب موضعي للكالسيوم في منطقة الإجهاد المزمن في عظمة الكعب، وهو رد فعل من الجسم على الالتهاب والشد الميكانيكي، وليس مشكلة عامة في استقلاب الكالسيوم.
نأمل أن يكون هذا الدليل قد قدم لك فهمًا شاملًا لبروز عظمة العقب. لا تتردد في التواصل مع مركز الأستاذ الدكتور محمد هطيف في صنعاء، اليمن، للحصول على استشارة متخصصة وتشخيص دقيق وخطة علاج مخصصة لضمان عودة سريعة وآمنة لحياة خالية من الألم.
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك


