الدليل الشامل لعملية الرباط الصليبي للأطفال والمضاعفات المحتملة
الخلاصة الطبية
عملية الرباط الصليبي للأطفال هي إجراء جراحي دقيق يهدف إلى إصلاح تمزق الرباط دون الإضرار بمراكز النمو العظمية. تعتمد التقنية على استخدام أنسجة بديلة وتثبيتها بطرق آمنة لضمان استقرار الركبة، مع برنامج تأهيلي متخصص لضمان عودة الطفل للنشاط الرياضي بأمان.
الخلاصة الطبية السريعة: عملية الرباط الصليبي للأطفال هي إجراء جراحي دقيق يهدف إلى إصلاح تمزق الرباط دون الإضرار بمراكز النمو العظمية. تعتمد التقنية على استخدام أنسجة بديلة وتثبيتها بطرق آمنة لضمان استقرار الركبة، مع برنامج تأهيلي متخصص لضمان عودة الطفل للنشاط الرياضي بأمان.
مقدمة
تعتبر إصابات الركبة، وتحديداً تمزق الرباط الصليبي الأمامي والخلفي، من التحديات الطبية الكبيرة عندما تحدث لدى الأطفال والمراهقين الذين لم تكتمل لديهم مراحل النمو العظمي. إن سماع خبر حاجة طفلك إلى تدخل جراحي في الركبة قد يكون أمراً مقلقاً للغاية للآباء والأمهات، ولكن مع التطور المذهل في الطب الرياضي وجراحة العظام، أصبحت هذه الإجراءات آمنة وفعالة للغاية.
تمثل إدارة تمزق الرباط الصليبي الأمامي لدى المرضى غير الناضجين هيكلياً تحدياً ميكانيكياً وحيوياً فريداً. فالطرق الجراحية التقليدية التي تُستخدم للبالغين تحمل خطراً موثقاً يتمثل في إصابة "صفيحة النمو" (مراكز النمو العظمي)، مما قد يؤدي إلى توقف النمو المبكر، أو حدوث تشوهات زاوية في الساق، أو تفاوت في طول الأطراف. لتجنب هذه المضاعفات الكارثية، تم تطوير تقنيات جراحية حديثة تُعرف باسم "التقنيات الحافظة لمراكز النمو" مخصصة للأطفال الذين لا يزال لديهم قدرة كبيرة على النمو.
في هذا الدليل الطبي الشامل، سنأخذك في رحلة مفصلة لفهم كل ما يتعلق بإصابات الرباط الصليبي لدى الأطفال، بدءاً من التشريح والأسباب، مروراً بالتقنيات الجراحية الدقيقة مثل تقنية كوشر وميكيلي، وصولاً إلى برامج التأهيل والمضاعفات المحتملة وكيفية التعامل معها.
التشريح
لفهم طبيعة الإصابة وكيفية علاجها، يجب أولاً التعرف على البنية التشريحية المعقدة لمفصل الركبة لدى الأطفال. يتكون مفصل الركبة من التقاء ثلاث عظام رئيسية عظمة الفخذ، عظمة الظنبوب (قصبة الساق)، والرضفة (صابونة الركبة). ترتبط هذه العظام ببعضها البعض بواسطة شبكة قوية من الأربطة التي توفر الاستقرار للمفصل.
الرباط الصليبي الأمامي هو أحد أهم هذه الأربطة، ويقع في منتصف الركبة بشكل متقاطع مع الرباط الصليبي الخلفي. وظيفته الأساسية هي منع عظمة الساق من الانزلاق للأمام بعيداً عن عظمة الفخذ، بالإضافة إلى توفير الاستقرار الدوراني للركبة أثناء الحركة وتغيير الاتجاه.
الرباط الصليبي الخلفي هو الهيكل الأساسي الذي يمنع عظمة الساق من الانزلاق للخلف. وهو هيكل قوي جداً، حيث يمتلك قوة شد قصوى تعادل مرة ونصف إلى مرتين قوة الرباط الصليبي الأمامي.
الأمر الحاسم لدى الأطفال هو وجود "صفائح النمو" (Physis) في نهايات عظمة الفخذ وعظمة الساق. هذه الصفائح عبارة عن مناطق من الغضاريف النشطة التي تنقسم وتنمو لتزيد من طول العظام. أي إصابة أو ثقب لهذه الصفائح أثناء الجراحة قد يؤدي إلى توقف نمو العظمة في تلك النقطة، مما ينتج عنه قصر في الطرف المصاب أو انحرافه. لذلك، فإن الحفاظ على هذه الصفائح هو الهدف الأسمى في عملية الرباط الصليبي للأطفال.
الأسباب
تتعدد الأسباب التي قد تؤدي إلى تمزق الرباط الصليبي الأمامي أو الخلفي لدى الأطفال والمراهقين. مع زيادة مشاركة الأطفال في الرياضات التنافسية في سن مبكرة، لاحظ أطباء العظام ارتفاعاً ملحوظاً في معدلات هذه الإصابات.
بالنسبة للرباط الصليبي الأمامي، فإن معظم الإصابات تحدث دون احتكاك مباشر. تشمل الآليات الشائعة ما يلي:
* التوقف المفاجئ أثناء الجري السريع.
* تغيير الاتجاه أو الالتفاف السريع والركبة مثبتة على الأرض (مثل ما يحدث في كرة القدم وكرة السلة).
* الهبوط الخاطئ بعد القفز، حيث تكون الركبة في وضعية تمدد مفرط.
* التعرض لضربة مباشرة على الركبة، وهو أقل شيوعاً ولكنه يحدث في الرياضات الاحتكاكية.
أما بالنسبة للرباط الصليبي الخلفي، فإن آلية الإصابة تختلف. الآلية الأكثر شيوعاً هي التعرض لضربة مباشرة على الجزء الأمامي من عظمة الساق بينما تكون الركبة مثنية (مثل السقوط بقوة على ركبة مثنية أثناء اللعب، أو ما يُعرف بإصابة لوحة القيادة في حوادث السيارات). غالباً ما تترافق إصابات الرباط الصليبي الخلفي مع أضرار في أربطة أخرى، خاصة الزاوية الخلفية الجانبية للركبة.
الأعراض
تظهر على الطفل المصاب بتمزق الرباط الصليبي مجموعة من الأعراض التي تستدعي التوجه الفوري للطبيب المختص. من أهم هذه الأعراض:
- سماع صوت "فرقعة" أو الإحساس بتمزق داخل الركبة لحظة الإصابة.
- ألم حاد ومفاجئ يمنع الطفل من مواصلة اللعب أو النشاط.
- تورم سريع وملحوظ في الركبة، يظهر عادة خلال الساعات القليلة الأولى بعد الإصابة نتيجة النزيف الداخلي في المفصل.
- الشعور بعدم الاستقرار أو أن الركبة "تخون" المريض عند محاولة الوقوف أو المشي.
- فقدان القدرة على ثني أو فرد الركبة بشكل كامل (نقص في المدى الحركي).
في حالة إصابة الرباط الصليبي الخلفي، قد تكون الأعراض أقل حدة من حيث التورم، ولكن المريض سيشعر بألم في الجزء الخلفي من الركبة وعدم استقرار عند نزول الدرج أو الجري.
التشخيص
التشخيص الدقيق هو حجر الأساس في تحديد الخطة العلاجية المناسبة. يبدأ التشخيص بأخذ التاريخ الطبي المفصل من الطفل والوالدين لمعرفة كيفية حدوث الإصابة بالضبط.
بعد ذلك، يقوم جراح العظام بإجراء فحص سريري شامل تحت ظروف مريحة للطفل. يشمل الفحص اختبارات مخصصة مثل:
* اختبار لاكمان واختبار الدرج الأمامي لتقييم الرباط الصليبي الأمامي.
* اختبار الدرج الخلفي لتقييم الرباط الصليبي الخلفي.
* اختبار الدوران لتقييم الإصابات المصاحبة في الزاوية الخلفية الجانبية.
للتأكيد، يطلب الطبيب إجراء فحوصات تصويرية:
* الأشعة السينية: وهي خطوة إلزامية ليس فقط لاستبعاد الكسور، ولكن لتقييم العمر العظمي للطفل (باستخدام أطلس جريوليتش وبايل) لتأكيد عدم النضج الهيكلي وتبرير استخدام التقنيات الجراحية الحافظة لمراكز النمو.
* التصوير بالرنين المغناطيسي: وهو المعيار الذهبي لتأكيد تمزق الأربطة، وتقييم حالة الغضاريف الهلالية (التي تتمزق غالباً مع الرباط الصليبي)، والتأكد من سلامة الأربطة الجانبية.
العلاج
تعتمد الخطة العلاجية على عمر الطفل، مستوى نشاطه الرياضي، درجة عدم الاستقرار في الركبة، ونوع الإصابة (أمامية أم خلفية).
العلاج التحفظي
في حالات الإصابات الجزئية للرباط الصليبي الخلفي (الدرجة الأولى أو الثانية)، غالباً ما ينجح العلاج التحفظي. تركز البروتوكولات العلاجية على استخدام دعامات الركبة وبرنامج تأهيلي يحمي الركبة ويتجنب التقوية النشطة لعضلات المأبض الخلفية في المراحل الأولى. أثبتت الدراسات أن النتائج الوظيفية لا تتدهور بمرور الوقت في الإصابات المعزولة للرباط الصليبي الخلفي.
أما في حالة تمزق الرباط الصليبي الأمامي الكامل لدى الأطفال النشطين، فإن العلاج التحفظي يحمل مخاطر عالية لتكرار نوبات عدم الاستقرار، مما يؤدي حتماً إلى تمزق الغضاريف الهلالية وتلف الغضروف المفصلي المبكر، ولذلك يُنصح بالتدخل الجراحي.
التحضير للعملية الجراحية
إذا تقرر إجراء عملية الرباط الصليبي للأطفال، يتم التحضير بعناية. يتم إجراء العملية تحت التخدير العام، وعادة ما يتم جدولة الطفل للبقاء ليلة واحدة في المستشفى للمراقبة والسيطرة على الألم. يتم إجراء فحص شامل تحت التخدير لتأكيد التشخيص السريري قبل البدء.
خطوات عملية الرباط الصليبي للأطفال
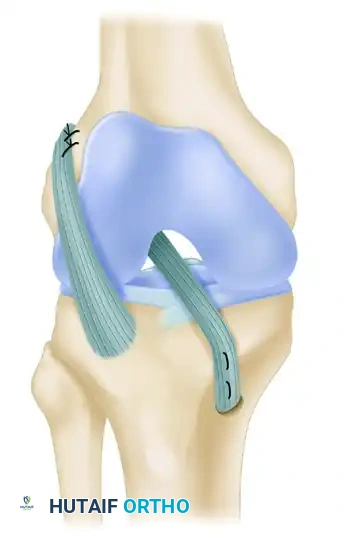
التقنية الجراحية الأكثر شيوعاً وأماناً للأطفال غير الناضجين هيكلياً هي التي طورها الأطباء كوشر، جارج، وميكيلي. وهي عبارة عن إعادة بناء للرباط الصليبي باستخدام المنظار، مع دمج التثبيت داخل وخارج المفصل باستخدام الشريط الحرقفي الظنبوبي من المريض نفسه، مع الحفاظ التام على مراكز النمو.
أولاً حصاد الرقعة وتجهيزها
يقوم الجراح بعمل شق صغير على الجانب الخارجي للفخذ لجمع شريط قوي من الأنسجة يُعرف بالشريط الحرقفي الظنبوبي. الخطوة الحاسمة هنا هي ترك هذا الشريط متصلاً من الأسفل بنقطة ارتكازه التشريحية (حديبة جيردي). هذا يحافظ على التروية الدموية للرقعة ويوفر مرساة سفلية طبيعية وقوية جداً. يتم بعد ذلك خياطة الطرف العلوي الحر للرقعة لتسهيل تمريرها داخل المفصل.
ثانياً التحضير بالمنظار وتمرير الرقعة من جهة الفخذ
يتم إدخال كاميرا المنظار والأدوات الدقيقة عبر ثقوب صغيرة. يتم علاج أي تمزقات مصاحبة في الغضروف الهلالي (ويُفضل بشدة خياطتها وإصلاحها لدى الأطفال بدلاً من استئصالها). يتم تنظيف بقايا الرباط الممزق.
بدلاً من حفر نفق عبر عظمة الفخذ (والذي قد يخترق صفيحة النمو)، يتم تمرير الرقعة من "فوق القمة" في الجزء الخلفي من عظمة الفخذ. يحذر الجراحون من إزالة العظام بشكل مفرط في هذه المنطقة لتجنب إصابة الحلقة المحيطة بالغضروف الخاص بصفيحة النمو.

ثالثاً التمرير من جهة الساق والتثبيت
يتم عمل شق صغير في الجزء الداخلي العلوي من عظمة الساق. يتم إنشاء أخدود صغير في عظمة الساق (تحت الغضروف الهلالي) لتستقر فيه الرقعة. يتم سحب الرقعة عبر المفصل وتثبيتها.
يتم تثبيت الرقعة في عظمة الفخذ (خارج المفصل) باستخدام خيوط قوية، ثم يتم تثبيتها في عظمة الساق في منطقة آمنة تماماً تقع "أسفل" صفيحة النمو، وذلك بعد التأكد من موقع صفيحة النمو باستخدام الأشعة السينية داخل غرفة العمليات.
خيارات الرقع النسيجية
في الجراحات التي تُجرى للمراهقين الأكبر سناً، قد تُستخدم خيارات أخرى مثل:
* رقعة الوتر الرضفي: توفر قوة أولية ممتازة، ولكن تتطلب دقة في أخذ الرقعة لتجنب كسور صابونة الركبة.
* رقعة أوتار المأبض: شائعة جداً وتعطي نتائج ممتازة ومقاربة لوتر الرضفة.
* الرقع من متبرع: تطورت كثيراً وأصبحت نتائجها تقارب الرقع الذاتية بفضل تقنيات التعقيم الحديثة التي قللت من نسب العدوى والرفض المناعي.
جراحة الرباط الصليبي الخلفي
بالنسبة للأفراد النشطين الذين يعانون من ارتخاء شديد من الدرجة الثالثة في الرباط الصليبي الخلفي، أو أولئك الذين يعانون من إصابات متعددة في الأربطة، أصبحت إعادة البناء الجراحي هي المعيار الذهبي. الهدف من الجراحة هو استعادة الحركة الطبيعية للمفصل ومنع الخلع الخلفي المزمن الذي يؤدي إلى خشونة الركبة المبكرة. تتطلب هذه الجراحة دقة تشريحية عالية نظراً لكبر حجم البصمة التشريحية للرباط الصليبي الخلفي.
المضاعفات
على الرغم من التقدم الهائل في التقنيات الجراحية، إلا أن عملية الرباط الصليبي للأطفال، كغيرها من الجراحات الكبرى، قد تصاحبها بعض المضاعفات. فهم هذه المضاعفات وأسبابها أمر بالغ الأهمية للوقاية منها وعلاجها.
تيبس المفصل
تيبس المفصل هو مضاعفة مزعجة تتميز بتقييد نطاق الحركة، خاصة فقدان القدرة على فرد الركبة بالكامل.
يتكون العلاج الأولي من علاج طبيعي مكثف تحت إشراف متخصص، وتمارين منزلية متكررة، واستخدام الأدوية المضادة للالتهابات. يتم التركيز بشكل خاص على تمارين التمدد لاستعادة الفرد الكامل. إذا لم يتحسن الطفل خلال 4 إلى 6 أسابيع، قد يُنصح بإجراء تحريك للركبة تحت التخدير العام، أو استخدام المنظار لفك الالتصاقات.
العدوى البكتيرية
على الرغم من ندرتها في جراحات المناظير (أقل من 1%)، إلا أن التهاب المفاصل الإنتاني بعد الجراحة يعتبر حالة طوارئ طبية.
يجب الاشتباه في العدوى إذا عانى الطفل بعد 5 إلى 6 أيام من الجراحة من حمى متكررة، ألم متزايد بشكل غير متناسب، فقدان مفاجئ لحركة الركبة، واحمرار موضعي. يتطلب الأمر تدخلاً جراحياً طارئاً لغسل المفصل بالمنظار وتنظيفه. النقطة الحاسمة هنا هي أنه إذا كانت الرقعة سليمة وقوية، يجب الحفاظ عليها وعدم إزالتها. يتم إعطاء المضادات الحيوية عن طريق الوريد ثم الفم لمدة تصل إلى 6 أسابيع.
فشل الرقعة والحاجة للمراجعة
تستقر معدلات الفشل الهيكلي للرقعة عند حوالي 7% إلى 8%. ومع ذلك، فإن معدلات الفشل السريري (مثل الشعور بعدم الاستقرار أو عدم القدرة على العودة للرياضة) قد تكون أعلى.
أسباب الفشل غالباً ما تكون تقنية، مثل الوضع غير الصحيح للأنفاق العظمية مما يؤدي إلى احتكاك الرقعة وتمزقها. للوقاية من ذلك، يجب التخطيط الجيد وتحديد المعالم التشريحية بدقة أثناء الجراحة.
تعتبر عمليات المراجعة (إعادة الجراحة) عبئاً كبيراً، حيث تزيد من فترة التأهيل وتحمل تكاليف نفسية وجسدية على الطفل. عدم استقرار الركبة المزمن يؤدي إلى أضرار ثانوية مدمرة؛ حيث تحدث تمزقات الغضروف الهلالي في حوالي 80% من المرضى بعد 10 سنوات من فشل الرباط، مما يرتبط ارتباطاً مباشراً بحدوث خشونة الركبة المبكرة.
التعافي
يتطلب التأهيل في فئة الأطفال توازناً دقيقاً بين حماية الرقعة التي تلتئم وبين منع تيبس المفصل، كل ذلك مع إدارة مخاطر عدم التزام الأطفال الصغار بالتعليمات.
| المرحلة الزمنية | الأهداف والإجراءات المتبعة |
|---|---|
| أول 6 أسابيع | يُسمح بلمس الأرض بالقدم فقط عند المشي باستخدام العكازات. ارتداء دعامة ركبة مفصلية لحماية المفصل. |
| أول أسبوعين | يُسمح بالحركة المبكرة من 0 إلى 90 درجة. يُنصح بشدة باستخدام أجهزة الحركة السلبية المستمرة للتغلب على خوف الطفل من الحركة. تكون الدعامة مقفلة للسماح بحركة محدودة فقط. |
| من أسبوعين إلى 3 أشهر | يتقدم العلاج الطبيعي لتحقيق نطاق الحركة الكامل. يشمل تحريك الصابونة، التحفيز الكهربائي، العلاج المائي، وتمارين التقوية في السلسلة الحركية المغلقة. |
| بعد 3 أشهر | الانتقال إلى التأهيل المتقدم: الهرولة في خط مستقيم، تمارين القفز، تدريبات المقاومة، وتمارين الرشاقة الخاصة بالرياضة. |
| بعد 6 أشهر | العودة إلى اللعب والنشاط الكامل (بما في ذلك رياضات الالتفاف والقطع) بشرط اجتياز اختبارات القوة الوظيفية. يُوصف عادة ارتداء دعامة وظيفية مخصصة للرياضة لمدة عامين. |
الأسئلة الشائعة
متى يمكن للطفل المشي بعد عملية الرباط الصليبي
يُسمح للطفل بلمس الأرض بقدمه المصابة مع استخدام العكازات فوراً بعد الجراحة، ولكن الاعتماد الكامل على الساق والمشي بدون عكازات يستغرق عادة حوالي 4 إلى 6 أسابيع، وذلك لضمان حماية الرقعة أثناء مراحل الالتئام الأولى.
هل تؤثر عملية الرباط الصليبي على طول الطفل
إذا تم استخدام التقنيات الجراحية الحديثة المخصصة للأطفال (التقنيات الحافظة لمراكز النمو)، فإن الخطر على طول الطفل أو استقامة ساقه يكون شبه معدوم. يتجنب الجراح المساس بـ "صفيحة النمو" المسؤولة عن استطالة العظام، مما يضمن نمواً طبيعياً للطرف المصاب.
ما هي نسبة نجاح عملية الرباط الصليبي للأطفال
تعتبر نسبة نجاح العملية مرتفعة جداً وتتجاوز 90% من حيث استعادة استقرار الركبة والقدرة على ممارسة الحياة اليومية. نسبة فشل الرقعة الهيكلي تتراوح بين 7% إلى 8% فقط، وتعتمد النتائج بشكل كبير على دقة الجراحة والالتزام ببرنامج العلاج الطبيعي.
متى يسمح بالعودة للعب كرة القدم
العودة إلى الرياضات التي تتطلب تغيير اتجاه سريع مثل كرة القدم تستغرق عادة من 6 إلى 9 أشهر بعد الجراحة. يجب أن يجتاز الطفل اختبارات وظيفية دقيقة لقياس قوة العضلات واستقرار الركبة قبل السماح له بالعودة، مع التوصية بارتداء دعامة رياضية مخصصة.
ما الفرق بين الرباط الصليبي الأمامي والخلفي
الرباط الصليبي الأمامي يمنع عظمة الساق من الانزلاق للأمام وهو الأكثر عرضة للإصابة في الرياضات. أما الرباط الصليبي الخلفي فهو أقوى وأكثر سماكة، ويمنع الساق من الانزلاق للخلف، وإصاباته غالباً تنتج عن ضربات مباشرة قوية مثل حوادث السيارات أو السقوط العنيف.
هل العلاج الطبيعي مؤلم للأطفال
في الأيام الأولى قد يشعر الطفل ببعض الانزعاج، ولكن أخصائيي العلاج الطبيعي للأطفال مدربون على استخدام تقنيات لطيفة وأجهزة مثل جهاز الحركة السلبية المستمرة لتقليل الألم والخوف. مع مرور الوقت، يصبح العلاج الطبيعي مريحاً وضرورياً لاستعادة وظيفة الركبة.
ما هي علامات فشل عملية الرباط الصليبي
تشمل علامات الفشل تكرار الشعور بـ "خيانة" الركبة أو عدم استقرارها، ألم مستمر، تورم متكرر بعد المجهود، وعدم القدرة على العودة لمستوى النشاط الرياضي السابق. في حال ظهور هذه العلامات، يجب مراجعة الجراح لتقييم حالة الرقعة.
كيف يمكن الوقاية من إصابات الركبة المستقبلية
الوقاية تعتمد على برامج التقوية العضلية، خاصة لعضلات الفخذ الأمامية والخلفية، وتدريبات التوازن والتوافق العضلي العصبي. كما أن تعليم الأطفال تقنيات الهبوط الصحيح بعد القفز وتجنب الإجهاد المفرط يلعب دوراً كبيراً في حماية الركبة.
هل يمكن علاج قطع الرباط الصليبي بدون جراحة
في حالات القطع الجزئي للرباط الصليبي الخلفي، يمكن العلاج بدون جراحة بنجاح. أما في حالة القطع الكامل للرباط الصليبي الأمامي لدى طفل نشط رياضياً، فإن العلاج التحفظي غير مستحسن لأنه يؤدي غالباً إلى تلف الغضاريف وخشونة مبكرة في المفصل.
ما هو نوع التخدير المستخدم في العملية
تُجرى عملية إعادة بناء الرباط الصليبي للأطفال تحت التخدير العام لضمان راحة الطفل التامة وعدم حركته أثناء الإجراءات الجراحية الدقيقة. يتم مراقبة الطفل بعناية من قبل طبيب التخدير طوال فترة العملية وبعدها.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك


