إصابة الرباط الصليبي الخلفي: دليلك الشامل للأسباب، الأعراض، وطرق العلاج والتعافي
الخلاصة الطبية
الرباط الصليبي الخلفي هو رباط أساسي في الركبة. تحدث إصابته عادة بسبب ضربة قوية أو إصابات رياضية، مسببة ألماً وعدم استقرار. يشمل العلاج الراحة والعلاج الطبيعي، وقد يتطلب التدخل الجراحي في الحالات الشديدة لاستعادة وظيفة الركبة واستقرارها.
إجابة سريعة (الخلاصة): الرباط الصليبي الخلفي هو رباط أساسي في الركبة. تحدث إصابته عادة بسبب ضربة قوية أو إصابات رياضية، مسببة ألماً وعدم استقرار. يشمل العلاج الراحة والعلاج الطبيعي، وقد يتطلب التدخل الجراحي في الحالات الشديدة لاستعادة وظيفة الركبة واستقرارها.
مقدمة شاملة حول إصابة الرباط الصليبي الخلفي: مفتاح ركبتك المستقرة
تُعد الركبة من أكثر المفاصل تعقيداً وأهمية في جسم الإنسان، فهي محور حركتنا، ودعامة وقوفنا، وممكنة لممارستنا لأنشطتنا اليومية والرياضية. داخل هذا المفصل المعقد، تعمل شبكة من الأربطة القوية كحبال متينة تربط العظام ببعضها البعض وتوفر الاستقرار اللازم. من بين هذه الأربطة الحيوية، يبرز الرباط الصليبي الخلفي (PCL) كواحد من أهم الأربطة المسؤولة عن منع انزلاق عظم الساق (الظنبوب) إلى الخلف بشكل مفرط بالنسبة لعظم الفخذ.
على الرغم من أن إصابات الرباط الصليبي الخلفي أقل شيوعاً مقارنة بإصابات الرباط الصليبي الأمامي، إلا أنها يمكن أن تكون مؤلمة للغاية وتحد من القدرة على الحركة بشكل كبير، وقد تؤثر سلباً على جودة حياة المصابين إذا لم تُعالج بشكل صحيح. غالباً ما تحدث هذه الإصابات نتيجة لضربات مباشرة وقوية على الجزء الأمامي من الساق، كما هو الحال في حوادث السيارات أو السقوط أثناء ممارسة الرياضة. يمكن أن تتراوح الإصابة من مجرد شد أو تمزق جزئي بسيط إلى تمزق كامل، ونادراً ما تحدث هذه الإصابة بمعزل عن غيرها من إصابات الركبة.
في هذا الدليل الشامل، نهدف إلى تبسيط المعلومات المعقدة حول إصابات الرباط الصليبي الخلفي، وتقديمها بأسلوب واضح ومفهوم للمرضى الكرام في اليمن والخليج العربي. سنتناول كل ما يتعلق بهذه الإصابة، بدءاً من فهم وظيفة الرباط الصليبي الخلفي في الركبة، مروراً بأسباب الإصابة وأعراضها، وصولاً إلى خيارات التشخيص والعلاج المتوفرة، سواء كانت تحفظية (غير جراحية) أو جراحية. كما سنقدم دليلاً مفصلاً لمرحلة التعافي وإعادة التأهيل، والتي تُعد جزءاً لا يتجزأ من نجاح العلاج واستعادة وظيفة الركبة.
إن الهدف الأساسي لهذا الدليل هو تزويدكم بالمعرفة اللازمة لتمكينكم من اتخاذ قرارات مستنيرة بشأن صحتكم، والشعور بالاطمئنان بأن هناك حلولاً فعالة لاستعادة نشاطكم وحياتكم الطبيعية. في هذا السياق، يُعد الأستاذ الدكتور محمد هطيف ، بخبرته الواسعة وتميزه في جراحة العظام والإصابات الرياضية في صنعاء واليمن، مرجعاً موثوقاً يمكن للمرضى الاعتماد عليه للحصول على أفضل رعاية طبية.
ندعوكم لمتابعة القراءة لاستكشاف تفاصيل هذه الإصابة وكيفية التعامل معها بفعالية وأمان.
فهم تشريح الركبة والرباط الصليبي الخلفي: دعامة الركبة الداخلية
لتفهم إصابة الرباط الصليبي الخلفي بشكل جيد، من الضروري أن نلقي نظرة مبسطة على بنية الركبة وكيف يعمل هذا الرباط ضمنها. تخيل ركبتك كبوابة معقدة تسمح لك بالانثناء والانبساط، وتحمل وزن جسمك أثناء الحركة. هذه البوابة تتكون أساساً من ثلاثة عظام رئيسية:
- عظم الفخذ (الفخذ): وهو العظم الأطول والأقوى في جسمك، ويشكل الجزء العلوي من مفصل الركبة.
- عظم الساق (الظنبوب): وهو عظم الساق الأكبر، ويشكل الجزء السفلي من مفصل الركبة.
- الرضفة (الداغصة أو صابونة الركبة): وهي عظم صغير ومسطح يقع أمام المفصل، ويحمي الركبة ويزيد من كفاءة العضلات.
لربط هذه العظام ببعضها البعض والحفاظ على استقرار المفصل أثناء الحركة، توجد أربطة قوية ومتينة. أهم هذه الأربطة هي الأربطة الصليبية والأربطة الجانبية.
ما هو الرباط الصليبي الخلفي (PCL)؟
الرباط الصليبي الخلفي هو واحد من رباطين صليبيين يقعان عميقاً داخل مفصل الركبة، ويتقاطعان على شكل حرف "X" (أو صليب)، ومن هنا جاءت تسميتهما. الرباط الآخر هو الرباط الصليبي الأمامي (ACL).
- موقعه: يمتد الرباط الصليبي الخلفي من الجزء الخلفي العلوي لعظم الساق (الظنبوب) ويتجه إلى الأمام والأعلى ليرتبط بالجزء الداخلي لعظم الفخذ. تخيل حبل متين يربط الجزء الخلفي من ساقك بالجزء الأمامي من فخذك من الداخل.
- وظيفته الرئيسية: يعتبر الرباط الصليبي الخلفي هو المثبت الأساسي الذي يمنع عظم الساق من الانزلاق أو التحرك كثيراً إلى الخلف بالنسبة لعظم الفخذ. بعبارة أخرى، هو "الفرامل" الخلفية للركبة. عندما تمشي، تجري، أو تقوم بأي حركة تتطلب ثبات الركبة، فإن الرباط الصليبي الخلفي يعمل بجد لضمان بقاء عظم الساق في مكانه الصحيح.
- قوته: يتميز الرباط الصليبي الخلفي بأنه أقوى وأكثر سمكاً من الرباط الصليبي الأمامي، مما يجعله أقل عرضة للإصابة، ولكنه ليس منيعاً تماماً.
كيف يعمل الرباط الصليبي الخلفي مع مكونات الركبة الأخرى؟
الرباط الصليبي الخلفي لا يعمل بمفرده. فهو جزء من نظام معقد يشمل:
- الرباط الصليبي الأمامي (ACL): يمنع عظم الساق من الانزلاق إلى الأمام.
- الأربطة الجانبية (الرباط الإنسي والرباط الوحشي): توفر الاستقرار للركبة من الجانبين وتمنعها من الانثناء الزائد نحو الداخل أو الخارج.
- الغضاريف الهلالية (المنيسك): وسادات مطاطية على شكل حرف C تعمل كوسائد لامتصاص الصدمات وتساعد على توزيع الوزن داخل المفصل.
- العضلات والأوتار المحيطة بالركبة: مثل عضلات الفخذ الأمامية والخلفية، التي توفر الدعم الديناميكي والقوة للركبة.
عندما يتعرض الرباط الصليبي الخلفي للإصابة، تتأثر هذه التوازنات الدقيقة، مما يؤدي إلى عدم استقرار في الركبة، وتزداد احتمالية تعرض الأجزاء الأخرى للمفصل للضرر على المدى الطويل إذا لم يتم التدخل بشكل مناسب. فهم هذه البنية يمهد الطريق لفهم أفضل لأسباب الإصابة وأهمية العلاج الصحيح.
أسباب إصابة الرباط الصليبي الخلفي وأعراضها: متى يجب عليك الانتباه؟
تُعد إصابات الرباط الصليبي الخلفي نادرة نسبياً مقارنة بإصابات الرباط الصليبي الأمامي، إلا أنها غالباً ما تكون نتيجة لقوى عنيفة ومباشرة. من المهم جداً للمرضى فهم الأسباب الشائعة لهذه الإصابات والأعراض التي قد تدل عليها لطلب المساعدة الطبية في الوقت المناسب.
الأسباب الرئيسية لإصابة الرباط الصليبي الخلفي (الباثولوجيا)
عادة ما تحدث إصابة الرباط الصليبي الخلفي نتيجة لضربة قوية أو قوة دفع مباشرة ومفاجئة تدفع الجزء العلوي من عظم الساق إلى الخلف. من أبرز هذه الأسباب:
-
إصابة "لوحة القيادة" (Dashboard Injury) في حوادث السيارات:
- هذه هي واحدة من أكثر الأسباب شيوعاً. تحدث عندما يصطدم الجزء الأمامي من الساق (الظنبوب) بلوحة القيادة في السيارة أثناء حادث سير، بينما تكون الركبة مثنية. قوة الاصطدام تدفع عظم الساق بقوة إلى الخلف، مما يتسبب في تمدد أو تمزق الرباط الصليبي الخلفي.
-
الإصابات الرياضية:
- السقوط على ركبة مثنية: يحدث هذا غالباً في رياضات مثل كرة القدم، كرة السلة، أو التزلج، حيث يسقط اللاعب مباشرة على ركبته المثنية، مما يدفع الساق إلى الخلف بقوة.
- تمدد مفرط للركبة (Hyperextension): على الرغم من أن هذا يؤثر بشكل أكبر على الرباط الصليبي الأمامي، إلا أن التمدد المفرط العنيف للركبة يمكن أن يؤدي أيضاً إلى تمزق الرباط الصليبي الخلفي.
- الإصابات الناتجة عن الالتواء الشديد: في بعض الأحيان، يمكن أن يؤدي الالتواء العنيف للركبة أثناء ممارسة الرياضة إلى تمزق الرباط الصليبي الخلفي، خاصة إذا كان مصحوباً بقوة دفع خلفية.
- الاصطدام المباشر: تلقي ضربة مباشرة على الجزء العلوي من الساق أثناء اللعب.
-
السقوط من ارتفاع:
- السقوط على ركبة مثنية من ارتفاع عالٍ يمكن أن يولد قوة كافية لإحداث إصابة في الرباط الصليبي الخلفي.
-
الحوادث عالية الطاقة:
- أي نوع من الصدمات عالية الطاقة التي تؤثر على الركبة، مثل حوادث الدراجات النارية أو حوادث العمل، يمكن أن تسبب تمزقاً في هذا الرباط.
تذكر أن إصابات الرباط الصليبي الخلفي قد تكون جزئية (بعض الألياف ممزقة) أو كاملة (الرباط ممزق تماماً)، ونادراً ما تحدث هذه الإصابات بمفردها، فقد تترافق مع إصابات أخرى في الركبة مثل تمزق الغضاريف الهلالية أو الأربطة الجانبية.
الأعراض الشائعة لتمزق الرباط الصليبي الخلفي: متى تستشير الطبيب؟
تختلف أعراض إصابة الرباط الصليبي الخلفي بناءً على شدة الإصابة (جزئية أو كاملة)، ولكن هناك مجموعة من العلامات التي يجب الانتباه إليها:
-
الألم:
- عادة ما يكون هناك ألم فوري، قد يتراوح من خفيف إلى شديد، ويتركز في الجزء الخلفي من الركبة، أو قد يشعر به المريض في جميع أنحاء المفصل.
- يزداد الألم عادة مع الحركة أو عند وضع الوزن على الركبة المصابة.
-
التورم:
- يحدث التورم عادة بشكل سريع بعد الإصابة، بسبب النزيف داخل المفصل. قد يكون التورم معتدلاً أو شديداً، ويجعل الركبة تبدو أكبر من حجمها الطبيعي.
-
عدم الاستقرار والشعور بـ "الخلخلة":
- هذا هو أحد أبرز الأعراض، حيث يشعر المريض بأن ركبته "تتخلخل" أو "تتفكك" خاصة عند المشي على الأسطح غير المستوية، أو عند نزول الدرج أو المنحدرات. قد يشعر بأن ساقه تتحرك إلى الخلف بشكل غير طبيعي.
- في بعض الحالات، قد لا يشعر المريض بعدم الاستقرار الفوري، ولكنه يظهر لاحقاً مع محاولة العودة للأنشطة.
-
صعوبة في المشي وتحمل الوزن:
- قد يجد المريض صعوبة في المشي أو الوقوف أو حتى حمل الوزن على الركبة المصابة بسبب الألم وعدم الاستقرار.
-
تصلب وتحدد في نطاق الحركة:
- قد تصبح الركبة متصلبة ويصعب ثنيها أو فردها بشكل كامل بسبب التورم والألم.
-
الكدمات:
- قد تظهر كدمات (تغير في لون الجلد) حول الركبة بعد بضعة أيام من الإصابة بسبب تجمع الدم تحت الجلد.
إذا تعرضت لإصابة في الركبة وشعرت بأي من هذه الأعراض، فمن الضروري جداً استشارة طبيب متخصص في جراحة العظام في أقرب وقت ممكن. التشخيص المبكر والعلاج الصحيح يمكن أن يحد من المضاعفات ويضمن أفضل فرصة للتعافي الكامل. في صنعاء، يقدم الأستاذ الدكتور محمد هطيف تقييماً دقيقاً وعلاجاً متخصصاً لمثل هذه الحالات.
جدول 1: علامات وأعراض إصابة الرباط الصليبي الخلفي
| العرض | الوصف | دلالته |
|---|---|---|
| الألم | شعور حاد أو خفيف في الجزء الخلفي من الركبة، يزداد مع الحركة. | يشير إلى وجود تلف في الأنسجة، وقد يكون مؤشراً على شدة الإصابة. |
| التورم | انتفاخ حول مفصل الركبة، قد يظهر بسرعة بعد الإصابة. | دليل على تجمع السوائل أو الدم داخل المفصل (انصباب مفصلي). |
| عدم الاستقرار | إحساس بأن الركبة "تتفكك" أو "تتخلخل"، خاصة عند المشي أو صعود الدرج. | يشير إلى فقدان الركبة لدعامتها الطبيعية، وهي علامة مميزة لتمزق الرباط. |
| صعوبة الحركة | محدودية في قدرة الركبة على الانثناء أو الانبساط بشكل كامل. | نتيجة للألم والتورم والتلف الميكانيكي للمفصل. |
| الكدمات | تغير لون الجلد حول الركبة إلى الأزرق أو الأرجواني. | دليل على نزيف داخلي تحت الجلد، شائع في الإصابات القوية. |
| صوت "فرقعة" (نادراً) | قد يُسمع صوت "فرقعة" وقت الإصابة في بعض الحالات. | قد يشير إلى تمزق الرباط، ولكنه ليس شائعاً مثل الرباط الصليبي الأمامي. |
التشخيص والعلاج: الطريق نحو التعافي من إصابة الرباط الصليبي الخلفي
عندما تشعر بألم أو عدم استقرار في ركبتك بعد إصابة، فإن الخطوة الأولى والأكثر أهمية هي زيارة طبيب متخصص. يقوم الطبيب بتقييم حالتك بدقة لوضع التشخيص الصحيح وتحديد خطة العلاج الأنسب.
كيف يتم تشخيص إصابة الرباط الصليبي الخلفي؟
-
الفحص السريري:
- يبدأ الطبيب بسؤالك عن كيفية حدوث الإصابة وتفاصيل الأعراض التي تشعر بها.
- سيقوم بفحص ركبتك جسدياً، والبحث عن علامات التورم والكدمات، وتقييم نطاق حركتها.
- يُجري الطبيب اختبارات خاصة للرباط الصليبي الخلفي، مثل "اختبار الدرج الخلفي" (Posterior Sag Sign) و "اختبار الدفع الخلفي" (Posterior Drawer Test)، والتي تساعد على تحديد مدى استقرار الركبة ووجود أي انزلاق غير طبيعي لعظم الساق إلى الخلف.
-
الفحوصات التصويرية:
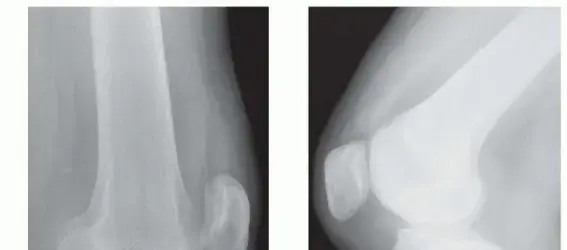
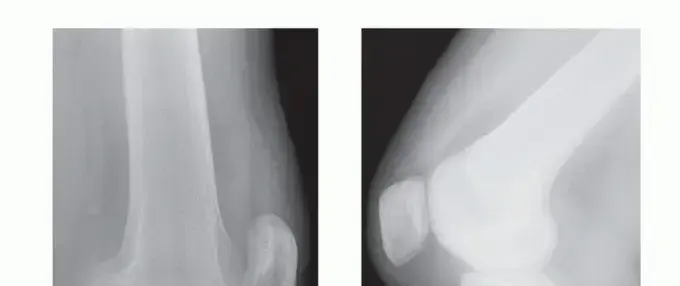
- الأشعة السينية (X-rays): على الرغم من أنها لا تظهر الأربطة نفسها، إلا أنها تساعد في استبعاد وجود كسور في العظام أو خلع في المفصل، وقد تُظهر أحياناً شظايا عظمية صغيرة إذا كان الرباط قد اقتلع جزءاً من العظم.
- الرنين المغناطيسي (MRI): هو الفحص الذهبي لتشخيص إصابات الأربطة والغضاريف والأنسجة الرخوة في الركبة. يظهر الرنين المغناطيسي بوضوح حالة الرباط الصليبي الخلفي (تمزق جزئي، كامل، أو مجرد شد)، ويساعد في الكشف عن أي إصابات أخرى مصاحبة في الركبة.
بعد التشخيص الدقيق، سيناقش الطبيب معك خيارات العلاج المتاحة، والتي تعتمد على عدة عوامل مثل شدة الإصابة، ومستوى نشاط المريض، وعمر المريض، ووجود إصابات أخرى مصاحبة.
خيارات العلاج الشاملة لإصابة الرباط الصليبي الخلفي
تنقسم خيارات العلاج إلى قسمين رئيسيين: العلاج التحفظي (غير الجراحي) والعلاج الجراحي.
1. العلاج التحفظي (غير الجراحي)
هذا النوع من العلاج هو الخيار الأول في معظم حالات التمزقات الجزئية للرباط الصليبي الخلفي، أو عندما تكون الركبة مستقرة نسبياً، أو للمرضى الأقل نشاطاً. يهدف العلاج التحفظي إلى تقليل الألم والتورم، واستعادة قوة العضلات، وتحسين نطاق حركة الركبة، وتعزيز استقرارها.
- الراحة (Rest): إراحة الركبة المصابة وتجنب الأنشطة التي تزيد الألم أو الإجهاد عليها.
- الثلج (Ice): تطبيق كمادات الثلج على الركبة لتقليل التورم والألم، وذلك لمدة 15-20 دقيقة عدة مرات في اليوم.
- الضغط (Compression): استخدام ضمادة ضاغطة أو رباط مرن حول الركبة لتقليل التورم وتوفير الدعم.
- الرفع (Elevation): رفع الساق المصابة فوق مستوى القلب لتقليل التورم.
- المسكنات ومضادات الالتهاب: قد يصف الطبيب أدوية لتخفيف الألم وتقليل الالتهاب، مثل مضادات الالتهاب غير الستيرويدية (NSAIDs).
-
العلاج الطبيعي (Physical Therapy):
يُعد العلاج الطبيعي حجر الزاوية في العلاج التحفظي. يقوم أخصائي العلاج الطبيعي بوضع برنامج تمارين مخصص لـ:
- تقوية عضلات الفخذ (خاصة العضلة الرباعية الأمامية) لتعويض ضعف الرباط الصليبي الخلفي وتوفير استقرار إضافي للركبة.
- تحسين نطاق حركة الركبة.
- تحسين التوازن والتنسيق.
- العودة التدريجية للأنشطة اليومية والرياضية.
- استخدام الدعامات (Bracing): قد يوصي الطبيب بارتداء دعامة للركبة لتوفير دعم إضافي وحماية الرباط أثناء عملية الشفاء. تساعد هذه الدعامات في منع الحركة المفرطة لعظم الساق إلى الخلف.
- تعديل الأنشطة: تجنب الأنشطة التي تتطلب الدوران أو القفز أو التوقف المفاجئ لفترة من الزمن.
2. العلاج الجراحي (إعادة بناء الرباط الصليبي الخلفي)
يُعتبر العلاج الجراحي خياراً في الحالات التي يكون فيها الرباط الصليبي الخلفي ممزقاً بالكامل، أو عندما تكون هناك إصابات متعددة في الركبة (مثل تمزق في أربطة أخرى أو غضاريف)، أو عندما يفشل العلاج التحفظي في استعادة استقرار الركبة ووظيفتها، خاصة لدى الرياضيين والأفراد النشطين الذين يحتاجون إلى ركبة قوية ومستقرة.
أهداف الجراحة:
الهدف الرئيسي من جراحة الرباط الصليبي الخلفي هو استعادة استقرار الركبة، وتقليل الألم، ومنع المزيد من الضرر للمفصل على المدى الطويل، وتمكين المريض من العودة إلى مستوى نشاطه السابق قدر الإمكان.
التقنية الجراحية:
تُجرى معظم جراحات إعادة بناء الرباط الصليبي الخلفي اليوم باستخدام تقنية
المنظار الجراحي (Arthroscopy)
. هذه التقنية طفيفة التوغل، وتتضمن عمل شقوق صغيرة حول الركبة يتم من خلالها إدخال كاميرا صغيرة (المنظار) وأدوات جراحية دقيقة. يسمح ذلك للجراح برؤية الجزء الداخلي للركبة بوضوح وإجراء الجراحة دون الحاجة إلى فتح كبير للمفصل.
خطوات الجراحة (بشكل مبسط):
- الوصول إلى المفصل: يقوم الجراح بعمل شقوق صغيرة وإدخال المنظار.
- إزالة الأنسجة التالفة: يتم تنظيف المفصل وإزالة بقايا الرباط التالف (في معظم الحالات، لا يمكن إصلاح الرباط الصليبي الخلفي الممزق، بل يجب إعادة بنائه).
-
تحضير النسيج البديل (الطعوم):
يتم استخدام نسيج بديل يسمى "طعم" (Graft) ليحل محل الرباط التالف. يمكن أن يكون هذا الطعم من:
- طعم ذاتي (Autograft): يؤخذ من جزء آخر من جسم المريض نفسه، مثل وتر العرقوب، أو جزء من وتر الرضفة، أو أوتار المأبض. هذا هو الخيار الأكثر شيوعاً ويقلل من خطر الرفض.
- طعم خيفي (Allograft): يؤخذ من متبرع متوفى. يمكن أن يكون هذا الخيار مناسباً لبعض المرضى، لكنه يحمل مخاطر قليلة لرفض الجسم أو نقل الأمراض (نادرة جداً مع الفحص الدقيق).
- تثبيت الطعم: يقوم الجراح بحفر أنفاق صغيرة في عظم الفخذ وعظم الساق، ثم يتم تمرير الطعم عبر هذه الأنفاق وتثبيته في مكانه باستخدام مسامير أو أزرار خاصة قابلة للامتصاص أو معدنية. يتم وضع الطعم بزاوية وشد معين لمحاكاة وظيفة الرباط الصليبي الخلفي الأصلي.
- إغلاق الشقوق: يتم إغلاق الشقوق الصغيرة بغرز جراحية معقمة.
ما بعد الجراحة:
بعد الجراحة، يتم وضع دعامة على الركبة، وقد يُطلب من المريض استخدام العكازات لعدة أسابيع لتجنب وضع وزن كامل على الركبة. تبدأ مرحلة إعادة التأهيل مباشرة بعد الجراحة، وهي حاسمة لنجاح العملية.
جدول 2: مقارنة خيارات العلاج لإصابة الرباط الصليبي الخلفي
| الميزة | العلاج التحفظي (غير الجراحي) | العلاج الجراحي (إعادة البناء) |
|---|---|---|
| الهدف |
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك