علاج كسور الكاحل المعقدة بالنهج الخلفي الجانبي: دليلك الشامل من الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
النهج الخلفي الجانبي للكاحل هو تقنية جراحية متقدمة لعلاج كسور الكاحل المعقدة، خاصة كسور المطرقة الخلفية والبيلون. يهدف إلى استعادة دقيقة لمفصل الكاحل، ويُعد الأستاذ الدكتور محمد هطيف خبيراً رائداً في صنعاء لتطبيق هذه الجراحة بنجاح، مما يضمن أفضل النتائج للمرضى.
الخلاصة الطبية السريعة: النهج الخلفي الجانبي للكاحل هو تقنية جراحية متقدمة لعلاج كسور الكاحل المعقدة، خاصة كسور المطرقة الخلفية والبيلون. يهدف إلى استعادة دقيقة لمفصل الكاحل، ويُعد الأستاذ الدكتور محمد هطيف خبيراً رائداً في صنعاء لتطبيق هذه الجراحة بنجاح، مما يضمن أفضل النتائج للمرضى.
مقدمة عن كسور الكاحل الخلفية الجانبية
يُعد مفصل الكاحل من أكثر المفاصل تعقيدًا في جسم الإنسان، فهو يتحمل وزن الجسم ويسمح بمجموعة واسعة من الحركات الضرورية للمشي والجري والقفز. عندما يتعرض الكاحل لإصابة شديدة، قد تحدث كسور معقدة تؤثر على استقراره ووظيفته. من بين هذه الكسور، تبرز "كسور الكاحل الخلفية الجانبية"، والتي تشمل كسور الجزء الخلفي الجانبي من عظم الساق (البيلون) وكسور المطرقة الخلفية. هذه الأنواع من الكسور تتطلب فهمًا دقيقًا وتشخيصًا متقدمًا، وغالبًا ما تحتاج إلى تدخل جراحي متخصص لضمان الشفاء التام واستعادة وظيفة الكاحل.
تاريخياً، كان التعامل مع كسور المطرقة الخلفية، التي غالبًا ما ترتبط بإصابات الرباط بين عظمي الساق والشظية (الرباط الكاحلي الساقي السفلي الخلفي) والقوى الدورانية، يتم بشكل غير مباشر أو من خلال شقوق جراحية جانبية أو أمامية. هذا النهج كان يمثل تحديًا في تحقيق التثبيت المباشر والمستقر للكسر. وبالمثل، فإن كسور البيلون الخلفية الجانبية، التي تتميز بشكل فريد للأجزاء المكسورة ونزوح المفصل، غالبًا ما كانت لا تُعالج بشكل كافٍ من خلال الشقوق التقليدية.
مع التطورات الحديثة في فهم ميكانيكا الكاحل الحيوية، وتقنيات التصوير المتقدمة، خاصة التصوير المقطعي المحوسب (CT)، وتطوير الأدوات وأنظمة التثبيت المتخصصة، شهدت النهج الجراحية الخلفية للكاحل تطورًا كبيرًا. يوفر "النهج الخلفي الجانبي للكاحل" رؤية مباشرة ويسهل إعادة التثبيت التشريحي والمستقر لهذه الأجزاء التي يصعب الوصول إليها، وهو أمر بالغ الأهمية لاستعادة تناسق المفصل واستقرار الكاحل بشكل عام.
تعتبر كسور الكاحل من أكثر إصابات العظام الطويلة شيوعًا، وتزداد نسبة حدوثها، خاصة لدى كبار السن. تشكل كسور المطرقة الخلفية ما بين 7-44% من جميع كسور الكاحل، بينما تشكل كسور البيلون، وهي إصابات عالية الطاقة لعظم الساق البعيد، حوالي 7-10% من جميع كسور الساق. غالبًا ما تنتج أنماط الكسور الخلفية الجانبية في كل من كسور المطرقة الخلفية والبيلون عن قوى الدوران الخارجي والتبعيد، وأحيانًا مع مكون حمل محوري، مما يؤدي إلى انضغاط وتفتت يتطلب تدخلًا جراحيًا دقيقًا لمنع المضاعفات طويلة الأمد مثل التهاب المفاصل ما بعد الصدمة وعدم الاستقرار المزمن.
إن الإدراك المتزايد لتأثير النزوح المتبقي للمطرقة الخلفية على استقرار الكاحل والسطح المفصلي، جنبًا إلى جنب مع قدرة النهج الخلفي الجانبي على معالجة هذه الأجزاء مباشرة، قد رسخ دوره بقوة في ترسانة جراح العظام لعلاج إصابات الكاحل. في صنعاء، يُعد الأستاذ الدكتور محمد هطيف ، استشاري جراحة العظام والعمود الفقري، من الرواد في تطبيق هذا النهج المتطور، مستفيدًا من خبرته الواسعة ومعرفته العميقة بأحدث التقنيات لتقديم أفضل رعاية لمرضاه.
التشريح الحيوي لمفصل الكاحل والنهج الجراحي
إن الفهم الشامل للتشريح الإقليمي والآثار البيوميكانيكية لإصابات الأجزاء الخلفية أمر بالغ الأهمية للاستخدام الآمن والفعال للنهج الخلفي الجانبي. يتطلب هذا النهج دقة عالية لتجنب إصابة الهياكل الحيوية وضمان الوصول الأمثل لموقع الكسر.
الهياكل العظمية الأساسية
مفصل الكاحل يتكون أساسًا من ثلاثة عظام:
- عظم الساق (القصبة): الجزء السفلي من عظم الساق، المعروف بالبيلون، يشكل السقف المفصلي الخلفي لمفصل الكاحل. الكسور في هذه المنطقة يمكن أن تشمل انضغاطًا مفصليًا كبيرًا وتفتتًا. الجزء الخلفي الجانبي على وجه التحديد يشمل الشق الشظوي (مكان تمفصل الشظية مع الساق) وموقع ارتباط الرباط الكاحلي الساقي السفلي الخلفي (PITFL).
- المطرقة الخلفية: هذه هي الشفة الخلفية لعظم الساق البعيد، وتختلف في الحجم والشكل. تعمل كموقع ارتباط أساسي للرباط الكاحلي الساقي السفلي الخلفي (PITFL)، وهو مكون حيوي للرباط بين عظمي الساق والشظية (السينديسموزيس). غالبًا ما تشير الأجزاء الكبيرة من المطرقة الخلفية، خاصة تلك التي تشمل أكثر من 25-30% من السطح المفصلي، إلى عدم استقرار كبير في الرباط بين عظمي الساق والشظية بسبب تمزق ارتباط PITFL.
- عظم الشظية: المطرقة الجانبية تتمفصل مع الشق الشظوي لعظم الساق. سلامتها حاسمة لاستقرار الرباط بين عظمي الساق والشظية. يوفر النهج الخلفي الجانبي وصولًا ممتازًا للجزء الخلفي من الشظية، مما يسهل تثبيت كسور المطرقة الجانبية أو تثبيت الشظية الخلفية عند الحاجة.
- عظم الكاحل (القعب): الجزء العلوي من عظم الكاحل يتمفصل مع عظم الساق والشظية. استعادة العلاقة بين الساق والكاحل هي الهدف الأساسي لتثبيت الكسر.
الهياكل النسيجية الرخوة المهمة
يتطلب النهج الخلفي الجانبي التنقل بحذر بين الأنسجة الرخوة لتقليل الضرر وضمان الشفاء الأمثل:
- الجلد والأنسجة تحت الجلد: يتم إجراء الشق من خلال هذه الطبقات. يجب إيلاء اهتمام خاص للتعامل مع الأنسجة الرخوة لمنع مضاعفات الجروح.
-
الأعصاب:
- العصب السطحي (Sural Nerve): يمتد هذا العصب الحسي البحت سطحيًا على طول الجزء الخلفي الجانبي من الساق، وعادة ما يسير مع الوريد الصافن الصغير. يكون عرضة للإصابة أثناء الشق الجلدي والتشريح الأولي، خاصة عند مستوى مفصل الكاحل. يجب تحديده وحمايته، وعادة ما يتم سحبه للأمام مع أوتار الشظية.
- العصب الظنبوبي الخلفي: يقع أكثر في الجزء الإنسي والعميق، داخل نفق الرصغ (خلف المطرقة الإنسية)، ولا يتعرض عادة للخطر المباشر مع النهج الخلفي الجانبي الصارم.
-
الأوعية الدموية:
- الوريد الصافن الصغير: يصاحب العصب السطحي وهو عرضة للإصابة بالمثل. يمكن ربطه إذا لزم الأمر، ولكن يُفضل الحفاظ عليه.
- الشريان الشظوي: يقع عميقًا في الجزء الخلفي، أكثر في الجزء الإنسي. لا يتعرض عادة للخطر.
- الشريان الظنبوبي الخلفي: يقع في الجزء الإنسي في نفق الرصغ. لا يتعرض للخطر.
-
الأوتار:
- وتر أخيل: يشكل الحدود الخلفية للنهج. يتم سحبه إنسيًا.
- وتر قابضة إبهام القدم الطويلة (FHL): يقع عميقًا وإنسيًا لوتر أخيل، ويمتد عبر أخدوده الخاص على عظم الساق الخلفي. يتعرض أحيانًا أثناء التشريح الأعمق لكسور البيلون ولكن يُحافظ عليه بشكل عام.
- أوتار الشظية (الطويلة والقصيرة): تمتد جانبيًا وأماميًا للشق. يتم تحريكها وسحبها أماميًا لكشف الجزء الخلفي من عظم الساق والشظية البعيدين. عادة ما يتم شق غلافها طوليًا.
- وتر قابضة الأصابع الطويلة (FDL) والظنبوبي الخلفي (TP): يقعان أكثر في الجزء الإنسي والأعمق داخل الجزء الخلفي، ولا يتعرضان عادة بشكل مباشر أو للخطر مع النهج الخلفي الجانبي.
-
الأربطة:
- الرباط الكاحلي الساقي السفلي الخلفي (PITFL): الرباط الأساسي المرتبط بالمطرقة الخلفية. تمزق أو خلع هذا الرباط هو مؤشر رئيسي على عدم استقرار الرباط بين عظمي الساق والشظية، ويجب تقييم سلامته. غالبًا ما يتطلب إصلاحًا مباشرًا أو إعادة ربط.
- الرباط المستعرض: جزء عميق من PITFL، وهو أيضًا حيوي لاستقرار الرباط بين عظمي الساق والشظية.
- الرباط بين المطرقتين: يربط عظم الساق والشظية البعيدين، وغالبًا ما يتمزق في إصابات الرباط بين عظمي الساق والشظية.
الميكانيكا الحيوية للكسور الخلفية الجانبية
يسمح النهج الخلفي الجانبي بالتقييم المباشر والتلاعب بهذه الهياكل الحيوية، مما يتيح إعادة التثبيت التشريحي الدقيق والمستقر، وهو أمر بالغ الأهمية لاستعادة حركة الكاحل الطبيعية ووظيفته على المدى الطويل.
-
كسور المطرقة الخلفية:
- الآلية: تحدث عادة بسبب الدوران الخارجي مع أو بدون حمل محوري. يدور عظم الكاحل خارجيًا، مما يؤثر على الجزء الخلفي من عظم الساق البعيد.
- الاستقرار: الرباط PITFL هو المثبت الأساسي للرباط بين عظمي الساق والشظية الخلفي. تشير كسور المطرقة الخلفية المزاحة إلى تمزق PITFL (إما خلع من عظم الساق أو الشظية، أو تمزق في منتصف الرباط). يؤثر هذا بشكل مباشر على استقرار الرباط بين عظمي الساق والشظية. يمكن أن تؤدي الأجزاء الخلفية الكبيرة أيضًا إلى خلع خلفي لعظم الكاحل.
- تناسق المفصل: يمكن أن يؤدي النزوح الكبير لجزء المطرقة الخلفية (على سبيل المثال، >25-30% من السطح المفصلي، أو >2 مم من التدرج/الفجوة) إلى عدم تناسق المفصل بين الساق والكاحل، مما يزيد من ضغوط التلامس ويهيئ لالتهاب المفاصل ما بعد الصدمة.
-
كسور البيلون الخلفية الجانبية:
- الآلية: ضغط محوري عالي الطاقة مصحوب بقوى دورانية وقص. غالبًا ما ينتج نمط الكسر الخلفي الجانبي عن دفع عظم الكاحل علويًا وخلفيًا، مما يؤثر على عظم الساق البعيد.
- الاستقرار: تشمل هذه الكسور أجزاء من السطح المفصلي والمشاشة. يمكن أن تكون غير مستقرة للغاية بسبب التفتت والانضغاط. يحدد مدى تمزق المفصل والتفكك المشاشي-الجذعي الاستقرار العام.
- تناسق المفصل: الاهتمام البيوميكانيكي الأساسي هو استعادة السطح المفصلي والمحاذاة المحورية. تؤدي الأجزاء المزاحة إلى عدم تناسق المفصل، وتوزيع غير طبيعي للحمل، وتغيرات تنكسية لاحقة.
أسباب وعوامل خطر كسور الكاحل الخلفية الجانبية
تحدث كسور الكاحل الخلفية الجانبية غالبًا نتيجة لإصابات عالية الطاقة أو حوادث تتسبب في قوى معينة على مفصل الكاحل. فهم هذه الأسباب والعوامل يساعد في الوقاية والتشخيص المبكر.
الأسباب الرئيسية للكسور
- قوى الدوران الخارجي: هذه هي الآلية الأكثر شيوعًا لكسور المطرقة الخلفية. عندما يدور القدم والكاحل بقوة إلى الخارج، فإن عظم الكاحل (القعب) يصطدم بالجزء الخلفي من عظم الساق، مما يؤدي إلى كسر المطرقة الخلفية.
- قوى التبعيد (Abduction): قد تترافق مع قوى الدوران الخارجي، حيث يتم دفع القدم بعيدًا عن خط الوسط للجسم، مما يزيد من الضغط على الهياكل الخلفية الجانبية.
- الحمل المحوري (Axial Load): خاصة في كسور البيلون الخلفية الجانبية، حيث يحدث ضغط قوي على الكاحل في اتجاه عمودي (مثل السقوط من ارتفاع أو حوادث السيارات)، مما يؤدي إلى انضغاط وتفتت في الجزء السفلي من عظم الساق.
- إصابات الرباط بين عظمي الساق والشظية: غالبًا ما تكون كسور المطرقة الخلفية مرتبطة بتمزق في هذا الرباط الحيوي، مما يزيد من عدم استقرار الكاحل.
عوامل الخطر التي تزيد من احتمالية الإصابة
توجد عدة عوامل قد تزيد من خطر تعرض الشخص لكسور الكاحل المعقدة، بما في ذلك الكسور الخلفية الجانبية:
- الرياضات عالية التأثير: كرة القدم، كرة السلة، التزلج، والرياضات التي تتضمن القفز والتواء الكاحل.
- الأنشطة اليومية: السقوط العرضي، خاصة على الأسطح غير المستوية.
- العمر المتقدم: مع التقدم في العمر، تصبح العظام أضعف وأكثر عرضة للكسور (هشاشة العظام).
-
الحالات الطبية:
- هشاشة العظام: تجعل العظام هشة وضعيفة، مما يزيد من خطر الكسور حتى مع إصابات بسيطة.
- السكري: يمكن أن يؤثر على جودة العظام ويضعف الأنسجة الرخوة، مما يزيد من خطر الإصابة ويؤثر على عملية الشفاء.
- أمراض الأوعية الدموية الطرفية: تؤثر على تدفق الدم إلى الأطراف، مما يضعف العظام ويؤثر على قدرتها على الشفاء بعد الكسر.
- نقص فيتامين د أو الكالسيوم: يؤثر على كثافة العظام وقوتها.
-
نمط الحياة:
- التدخين: يؤثر سلبًا على تدفق الدم ويضعف عملية التئام العظام.
- السمنة: تزيد من الحمل على مفاصل الكاحل والقدم، مما يزيد من خطر الإصابة بالكسور.
- المهن التي تتطلب الوقوف لفترات طويلة أو التعرض للإصابات: مثل عمال البناء أو الرياضيين المحترفين.
- استخدام بعض الأدوية: مثل الكورتيكوستيرويدات على المدى الطويل، والتي يمكن أن تضعف العظام.
من المهم التعرف على هذه العوامل واتخاذ التدابير الوقائية اللازمة لتقليل خطر الإصابة بكسور الكاحل. في حال حدوث إصابة، فإن التشخيص السريع والدقيق، والتدخل العلاجي المناسب، لهما دور حاسم في تحقيق أفضل النتائج.
أعراض كسور الكاحل الخلفية الجانبية
تتراوح أعراض كسور الكاحل الخلفية الجانبية من خفيفة إلى شديدة، وتعتمد على شدة الكسر وموقعه. من الضروري التعرف على هذه الأعراض لطلب المساعدة الطبية الفورية، حيث أن التأخر في العلاج قد يؤدي إلى مضاعفات خطيرة.
الأعراض الشائعة لكسور الكاحل
-
الألم الشديد:
- يُعد الألم العرض الأبرز والأكثر إزعاجًا. يكون الألم حادًا ومفاجئًا في لحظة الإصابة، ويزداد سوءًا عند محاولة تحريك الكاحل أو تحميل الوزن عليه.
- قد يكون الألم متركزًا في الجزء الخلفي الجانبي من الكاحل، وهو ما يميز هذا النوع من الكسور.
-
التورم والانتفاخ:
- يتطور التورم بسرعة حول مفصل الكاحل بسبب النزيف الداخلي وتراكم السوائل.
- قد يمتد التورم إلى القدم والساق.
-
الكدمات وتغير لون الجلد:
- تظهر الكدمات (النزيف تحت الجلد) بعد فترة وجيزة من الإصابة، وقد يتغير لون الجلد إلى الأزرق أو الأرجواني أو الأسود.
- تنتشر الكدمات عادة حول الكاحل وقد تمتد إلى القدم.
-
التشوه الواضح:
- في الحالات الشديدة من الكسور المزاحة، قد يظهر الكاحل بشكل غير طبيعي، أو قد يكون هناك انحراف في القدم.
- قد يكون هناك بروز غير طبيعي للعظم تحت الجلد.
-
عدم القدرة على تحميل الوزن:
- يجد المصاب صعوبة بالغة أو يستحيل عليه الوقوف أو المشي على القدم المصابة بسبب الألم وعدم استقرار الكسر.
-
ألم عند اللمس:
- يكون الكاحل مؤلمًا جدًا عند لمسه، خاصة فوق منطقة الكسر.
-
الخدر أو التنميل (نادرًا):
- في بعض الحالات، إذا تأثر عصب مثل العصب السطحي (Sural nerve) بسبب الكسر أو التورم، قد يشعر المريض بالخدر أو التنميل في الجزء الجانبي من القدم.
-
صوت "طقطقة" أو "فرقعة" عند الإصابة:
- قد يسمع بعض المرضى صوتًا مميزًا لحظة حدوث الكسر.
متى يجب زيارة الطبيب فورًا؟
يجب طلب العناية الطبية الفورية إذا ظهرت أي من الأعراض التالية بعد إصابة الكاحل:
- ألم شديد يمنعك من تحميل الوزن على القدم.
- تشوه واضح في الكاحل.
- تورم وكدمات سريعة الانتشار.
- خدر أو تنميل في القدم أو الأصابع.
- جرح مفتوح بالقرب من منطقة الكسر (كسر مفتوح).
إن التشخيص المبكر والعلاج المناسب لهذه الكسور، خاصة تلك المعقدة، أمر بالغ الأهمية لتجنب المضاعفات طويلة الأمد مثل التهاب المفاصل المزمن أو عدم استقرار الكاحل. في عيادة الأستاذ الدكتور محمد هطيف بصنعاء، يتم التعامل مع هذه الحالات بأقصى درجات الدقة والمهنية لضمان أفضل النتائج للمرضى.
تشخيص كسور الكاحل الخلفية الجانبية
يعتمد التشخيص الدقيق لكسور الكاحل الخلفية الجانبية على مزيج من الفحص السريري الدقيق وتقنيات التصوير المتقدمة. يُعد هذا التشخيص حجر الزاوية في تحديد أفضل خطة علاجية، خاصة وأن هذه الكسور غالبًا ما تكون معقدة وتتطلب فهمًا عميقًا لتشريحها.
الفحص السريري
يبدأ التشخيص بفحص سريري شامل يقوم به الأستاذ الدكتور محمد هطيف ، والذي يتضمن:
- التاريخ المرضي: جمع معلومات مفصلة حول كيفية حدوث الإصابة (آلية الإصابة)، الأعراض التي يشعر بها المريض، تاريخه الطبي السابق، وأي حالات صحية مزمنة أو أدوية يتناولها.
-
فحص الكاحل والقدم:
- المعاينة: البحث عن أي تشوهات واضحة، تورم، كدمات، أو جروح مفتوحة.
- الجس: لمس المناطق المحيطة بالكاحل لتحديد مكان الألم وشدته، وتقييم سلامة الأنسجة الرخوة.
- تقييم الدورة الدموية والأعصاب: فحص النبض في القدم، وتقييم الإحساس (خاصة العصب السطحي) والحركة في الأصابع للتأكد من عدم وجود إصابة عصبية أو وعائية.
- تقييم استقرار المفصل: قد يقوم الطبيب بإجراء اختبارات خفيفة لتقييم استقرار الكاحل، ولكن يجب أن يتم ذلك بحذر شديد لتجنب تفاقم الألم أو الإصابة.
الفحوصات التصويرية
تُعد الفحوصات التصويرية ضرورية لتأكيد التشخيص وتحديد نوع الكسر وشدته:
-
الأشعة السينية (X-rays):
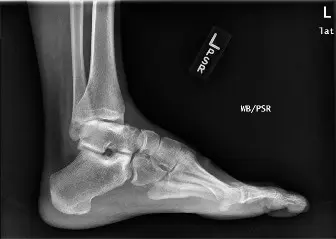
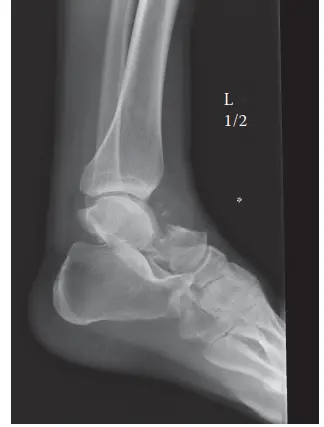
- هي الخطوة الأولى في تقييم كسور الكاحل. يتم التقاط عدة صور من زوايا مختلفة (أمامية خلفية، جانبية، ووضعية المورتايز) لتقييم المحاذاة العامة، نمط كسر الشظية، والنزوح الإجمالي.
- تُعد الصورة الجانبية حاسمة لتقييم حجم ونزوح المطرقة الخلفية.
- على الرغم من أهميتها، قد لا تظهر الأشعة السينية دائمًا التفاصيل الدقيقة للأجزاء المفصلية أو الكسور المعقدة.
-
التصوير المقطعي المحوسب (CT Scan):
- ضروري للغاية لكسور البيلون الخلفية الجانبية والمطرقة الخلفية. يُعتبر هذا الفحص حجر الزاوية في التخطيط الجراحي.
- إعادة البناء ثلاثي الأبعاد (3D Reconstruction): يوفر معلومات لا تقدر بثمن حول مورفولوجيا الكسر، حجم الأجزاء المكسورة، عددها، وموقعها (خاصة أجزاء المطرقة الخلفية والبيلون الخلفي الجانبي).
- السطح المفصلي: يحدد بوضوح أي تدرج أو انضغاط أو تفتت في السطح المفصلي، والتي قد لا تُرى في الأشعة السينية.
- الرباط بين عظمي الساق والشظية (Syndesmosis): يساعد في تقييم سلامة الشق الشظوي وارتباط الرباط الكاحلي الساقي السفلي الخلفي (PITFL).
- اختيار النهج الجراحي: يؤكد مدى ملاءمة النهج الخلفي الجانبي من خلال تحديد أنماط الكسور التي يمكن معالجتها بشكل أفضل من الخلف.
- بفضل خبرته في قراءة وتفسير صور الأشعة المقطعية، يستطيع الأستاذ الدكتور محمد هطيف تحديد أدق التفاصيل لكسرك، مما يمكنه من وضع خطة جراحية شخصية ودقيقة.
-
التصوير بالرنين المغناطيسي (MRI):
- نادرًا ما يُشار إليه بشكل حاد لتقييم الكسور.
- قد يكون مفيدًا في حالات عدم الاستقرار المزمن أو لتقييم الأضرار الواسعة للأنسجة الرخوة إذا كان التشخيص غير واضح، ولكنه ليس مطلوبًا بشكل روتيني لتخطيط الكسور الحادة.
أهمية التشخيص الدقيق
إن التشخيص الدقيق هو المفتاح لنجاح العلاج. في حالة كسور الكاحل الخلفية الجانبية، يمكن أن يؤدي التشخيص غير الكامل إلى:
- سوء فهم لمدى الكسر.
- اختيار نهج جراحي غير مناسب.
- نتائج جراحية غير مرضية.
- مضاعفات طويلة الأمد مثل التهاب المفاصل أو عدم الاستقرار المزمن.
لذلك، يحرص الأستاذ الدكتور محمد هطيف في صنعاء على استخدام أحدث تقنيات التشخيص لضمان فهم شامل لحالة كل مريض، مما يمكنه من تقديم خطة علاجية مُحكمة ومُخصصة.
العلاج الجراحي لكسور الكاحل الخلفية الجانبية
يُعد العلاج الجراحي للكسور الخلفية الجانبية في الكاحل، باستخدام النهج الخلفي الجانبي، خيارًا حاسمًا عندما تكون الكسور مزاحة أو تؤثر بشكل كبير على استقرار المفصل. يهدف هذا النهج إلى استعادة التشريح الدقيق للمفصل وتثبيت العظام المكسورة لضمان أفضل فرصة للشفاء والعودة إلى الوظيفة الطبيعية.
متى يكون التدخل الجراحي ضروريًا (دواعي الاستعمال)
يعتمد قرار استخدام النهج الخلفي الجانبي على تقييم دقيق لنمط الكسر، والإصابات المصاحبة، وعوامل المريض، وخبرة الجراح. يُعد التصوير المقطعي المحوسب (CT) لا غنى عنه لهذا التقييم.
-
كسور المطرقة الخلفية المزاحة:
- حجم الجزء المكسور: بشكل عام، يُقبل التدخل الجراحي إذا كان الجزء المكسور يمثل أكثر من 25-30% من السطح المفصلي لعظم الساق البعيد. بعض الخبراء، ومنهم الأستاذ الدكتور محمد هطيف ، يفضلون التدخل الجراحي للأجزاء الأصغر (10-15%) إذا كان
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات الكسور المعقدة وإنقاذ الأطراف.
مواضيع أخرى قد تهمك