الدليل الشامل لعملية الرد المفتوح وتثبيت كسور عنق الفخذ
الخلاصة الطبية
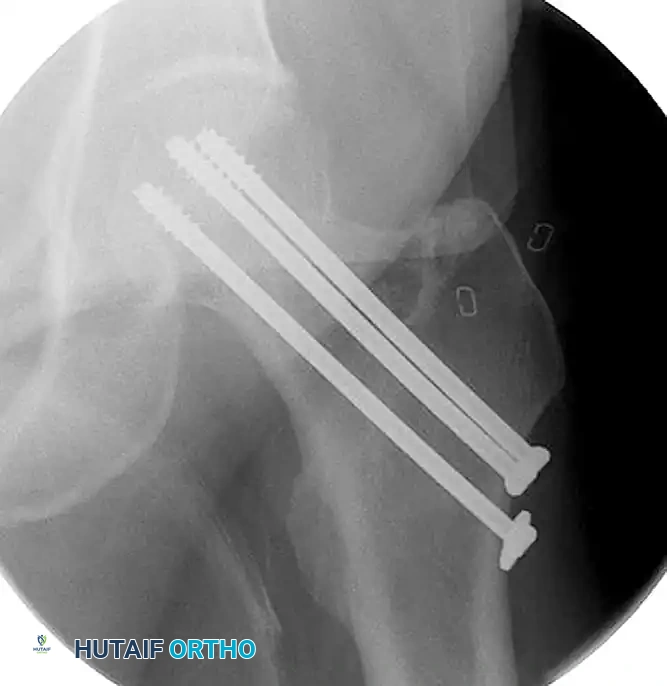
عملية الرد المفتوح والتثبيت الداخلي لكسور عنق الفخذ هي إجراء جراحي دقيق يهدف إلى إعادة العظام لمكانها الطبيعي وتثبيتها باستخدام مسامير أو شرائح معدنية. تعتبر هذه الجراحة ضرورية للشباب والبالغين النشطين للحفاظ على المفصل الطبيعي ومنع تلف رأس عظمة الفخذ.
الخلاصة الطبية السريعة: عملية الرد المفتوح والتثبيت الداخلي لكسور عنق الفخذ هي إجراء جراحي دقيق يهدف إلى إعادة العظام لمكانها الطبيعي وتثبيتها باستخدام مسامير أو شرائح معدنية. تعتبر هذه الجراحة ضرورية للشباب والبالغين النشطين للحفاظ على المفصل الطبيعي ومنع تلف رأس عظمة الفخذ.
مقدمة شاملة عن كسور عنق الفخذ
تعتبر كسور عنق عظمة الفخذ، وتحديداً تلك التي تحدث داخل كبسولة المفصل وتكون منزاحة عن مكانها الطبيعي، واحدة من أكبر التحديات في مجال جراحة العظام والكسور. يمثل هذا النوع من الكسور قلقاً خاصاً لدى المرضى الأصغر سناً والبالغين ذوي النشاط البدني العالي، حيث يكون الهدف الأساسي هو الحفاظ على المفصل الطبيعي وتجنب اللجوء إلى المفاصل الصناعية.
على عكس الكسور التي تحدث في مناطق أخرى من عظمة الفخذ والتي تتمتع بتروية دموية غنية، فإن كسر عنق الفخذ يهدد بشكل مباشر الإمداد الدموي الحساس الواصل إلى رأس عظمة الفخذ. هذا الإمداد يعتمد بشكل رئيسي على الشريان الفخذي المنعطف الأنسي، وأي ضرر يلحق به قد يؤدي إلى مضاعفات خطيرة.
تُعد عملية الرد المفتوح والتثبيت الداخلي الخيار الجراحي الحتمي عندما يتعذر إعادة العظام إلى وضعها التشريحي الدقيق بدون تدخل جراحي مفتوح، أو في حالات الحوادث الشديدة لدى الشباب. في هذه الحالات، تكون الرؤية المباشرة للعظام ضرورية لضمان استعادة القوة الميكانيكية لمفصل الفخذ. بينما يُفضل استبدال المفصل لكبار السن ذوي النشاط المحدود، يظل الحفاظ على المفصل من خلال التثبيت الداخلي الدقيق هو المعيار الذهبي للشباب.
الالتزام بالدقة المتناهية في هذه الجراحة ليس خياراً، بل هو ضرورة قصوى. الفشل في إعادة العظام إلى مكانها بدقة تامة يزيد بشكل كبير من مخاطر عدم التئام الكسر، أو موت رأس عظمة الفخذ نتيجة انقطاع الدم، أو فشل الغرسات المعدنية المستخدمة في التثبيت.
فهم تشريح مفصل الفخذ وأهمية التروية الدموية
يتكون مفصل الفخذ من كرة وتجويف، حيث يمثل رأس عظمة الفخذ الكرة التي تستقر في تجويف الحوض. يربط "عنق الفخذ" بين هذا الرأس الدائري وبقية عظمة الفخذ الطويلة. تكمن خطورة كسور هذه المنطقة في طبيعة الدورة الدموية الفريدة لها.
الأوعية الدموية التي تغذي رأس عظمة الفخذ تمر عبر عنق الفخذ من الأسفل إلى الأعلى. عندما ينكسر عنق الفخذ وتتحرك العظام من مكانها، تتمزق هذه الأوعية الدموية الدقيقة. إذا لم يتم إرجاع العظام إلى مكانها وتثبيتها بسرعة وبدقة متناهية، فإن رأس عظمة الفخذ قد يُحرم من الدم والأكسجين، مما يؤدي إلى حالة طبية تُعرف باسم النخر اللاوعائي أو موت العظام.
لذلك، فإن الهدف الأساسي من عملية تثبيت كسور عنق الفخذ ليس فقط جبر الكسر، بل حماية ما تبقى من الأوعية الدموية وتوفير بيئة مستقرة تماماً تسمح للعظام بالالتئام وتكوين أوعية دموية جديدة.
أسباب حدوث كسور عنق عظمة الفخذ
تختلف الأسباب المؤدية لهذا النوع من الكسور بناءً على الفئة العمرية وحالة العظام العامة للمريض. يمكن تقسيم الأسباب إلى فئتين رئيسيتين:
- إصابات الطاقة العالية: وتحدث غالباً لدى الشباب والبالغين الأصحاء. تشمل هذه الحوادث المرورية المروعة، السقوط من ارتفاعات شاهقة، أو الإصابات الرياضية العنيفة. تتطلب هذه الحوادث قوة هائلة لكسر عظمة الفخذ القوية لدى الشاب.
- إصابات الطاقة المنخفضة: وتحدث غالباً لدى كبار السن أو الأشخاص الذين يعانون من هشاشة العظام. في هذه الحالات، قد يؤدي مجرد التعثر والسقوط على الأرض في المنزل إلى كسر عنق الفخذ بسبب ضعف البنية العظمية.
الأعراض والعلامات التحذيرية
عند حدوث كسر في عنق عظمة الفخذ، تظهر مجموعة من الأعراض الفورية والواضحة التي تستدعي تدخلاً طبياً طارئاً. من أبرز هذه العلامات:
- ألم حاد ومفاجئ في منطقة الفخذ أو الحوض، يزداد سوءاً عند محاولة الحركة.
- عدم القدرة التامة على الوقوف أو تحميل الوزن على الساق المصابة.
- ملاحظة أن الساق المصابة تبدو أقصر من الساق السليمة.
- التفاف الساق المصابة والقدم نحو الخارج بشكل غير طبيعي.
- تورم وكدمات قد تظهر في منطقة الورك، رغم أنها قد لا تكون واضحة فوراً لأن الكسر عميق داخل المفصل.
التشخيص الدقيق والتحضير للعملية
التشخيص السريع والدقيق هو حجر الزاوية لنجاح العلاج. يبدأ الطبيب بالفحص السريري وتقييم الأعراض، ثم ينتقل إلى التصوير الطبي المتقدم.
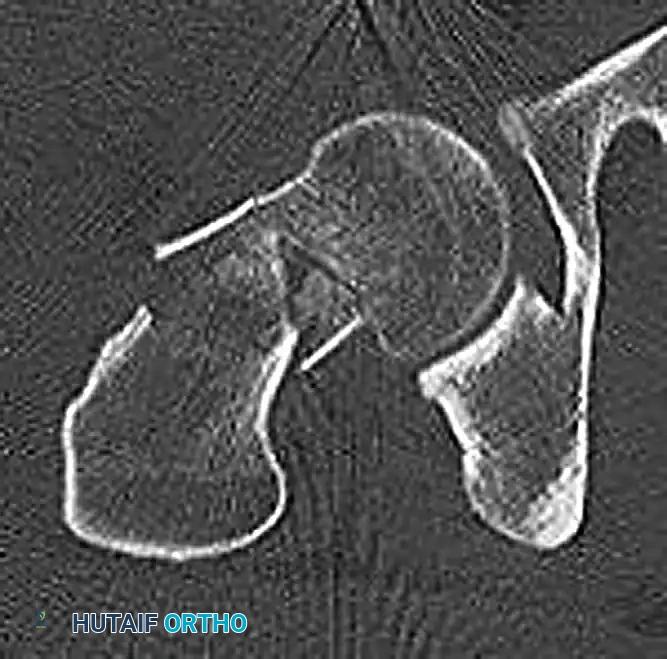
الأشعة السينية العادية هي الخطوة الأولى وتكشف عادة عن وجود الكسر وانزياح العظام. ومع ذلك، في جراحات تثبيت كسور عنق الفخذ الحديثة، يُوصى بشدة بإجراء تصوير مقطعي محوسب لتقييم مدى تفتت العظام، خاصة في الجزء الخلفي من عنق الفخذ. التفتت الشديد يفقد العظمة دعامتها الطبيعية، مما يستوجب استخدام أنواع معينة من الشرائح والمسامير للحفاظ على طول العظمة ومنع قصر الساق مستقبلاً.

التخطيط المسبق للعملية يتضمن دراسة زوايا الكسر واختيار نوع الغرسات المعدنية المناسبة، بالإضافة إلى إجراء الفحوصات الشاملة للقلب والرئتين والدم للتأكد من جاهزية المريض للتخدير والجراحة.
الخيارات الجراحية وتصنيف الكسور
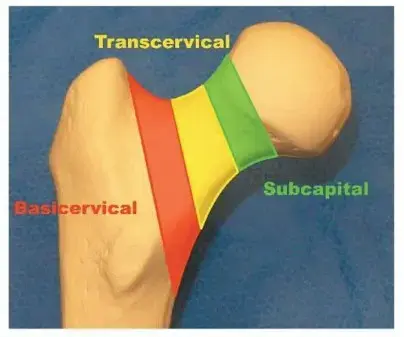
لا يتم التعامل مع جميع كسور عنق الفخذ بنفس الطريقة. يعتمد الجراح على تصنيفات طبية دقيقة لتحديد مدى استقرار الكسر ونوع التثبيت المطلوب. من أهم هذه التصنيفات هو تصنيف باولز الذي يعتمد على زاوية خط الكسر.
تصنيف باولز لزوايا الكسر
البيئة الميكانيكية الحيوية لعنق الفخذ تتحدد بناءً على اتجاه خط الكسر. تصنيف باولز له أهمية بالغة في التخطيط قبل الجراحة:
| نوع الكسر حسب باولز | زاوية الكسر | القوى المؤثرة | درجة الاستقرار | طريقة التثبيت المفضلة |
|---|---|---|---|---|
| النوع الأول | أقل من 30 درجة | قوى ضغط | مستقر نسبياً | مسامير مجوفة متوازية |
| النوع الثاني | بين 30 و 50 درجة | قوى ضغط وقص مختلطة | متوسط الاستقرار | مسامير مجوفة أو مسمار ديناميكي |
| النوع الثالث | أكثر من 50 درجة | قوى قص عالية جداً | غير مستقر تماماً | مسمار ديناميكي مع مسمار مانع للدوران أو شريحة تشريحية |
البيانات الميكانيكية الحيوية تثبت بشكل قاطع أن المسامير المتوازية غير كافية لكسور باولز من النوع الثالث، حيث تتطلب هذه الكسور العمودية أجهزة ذات زاوية ثابتة لمقاومة قوى القص العمودية التي تحاول إزاحة الكسر.
تفاصيل عملية الرد المفتوح والتثبيت الداخلي
عملية الرد المفتوح والتثبيت الداخلي هي إجراء جراحي معقد يتطلب مهارة عالية لضمان عودة العظام إلى وضعها التشريحي المثالي.
وضعية المريض والتخدير
تتم العملية تحت التخدير الكلي أو النصفي بناءً على تقييم طبيب التخدير. الوضعية المثلى للمريض أمر بالغ الأهمية لتسهيل الوصول الجراحي والحصول على صور أشعة سينية عالية الجودة داخل غرفة العمليات. يُوضع المريض على ظهره، إما على طاولة عمليات مسطحة شفافة للأشعة أو على طاولة كسور متخصصة. طاولة الكسور تسهل الحصول على صور جانبية دقيقة، بينما تتيح الطاولة المسطحة حرية أكبر في تحريك الساق أثناء إرجاع العظام لمكانها.
الفتح الجراحي الأمامي
للوصول إلى الكسر بأفضل رؤية ممكنة، يستخدم الجراح غالباً شقاً جراحياً أمامياً يُعرف باسم نهج سميث بيترسن المعدل. يتميز هذا النهج بأنه يمر بين العضلات والأعصاب دون قطعها، مما يقلل من النزيف ويسرع من عملية التعافي.
يبدأ الشق من عظمة الحوض الأمامية ويمتد للأسفل. يقوم الجراح بإبعاد العضلات بحذر والتعامل مع الأوعية الدموية الدقيقة لمنع النزيف. يتيح هذا النهج رؤية مباشرة وممتازة للجزء الأمامي من عنق الفخذ، مما يجعله الخيار الأمثل لضمان عودة العظام لمكانها بدقة.
إرجاع العظام لمكانها
الرؤية المباشرة تسمح للجراح بتحريك أجزاء العظم المكسورة بدقة متناهية. الهدف هنا هو الرد التشريحي المطلق، أي إعادة العظام تماماً كما كانت قبل الكسر.
يستخدم الجراح أدوات دقيقة، مثل أسلاك معدنية رفيعة تعمل كأذرع تحكم لتحريك رأس عظمة الفخذ، ودبابيس معدنية للتحكم في الجزء السفلي من العظمة. بعد محاذاة حواف العظام بدقة، يتم استخدام ملقط خاص لضغط الكسر وتثبيته مؤقتاً قبل وضع المسامير النهائية.
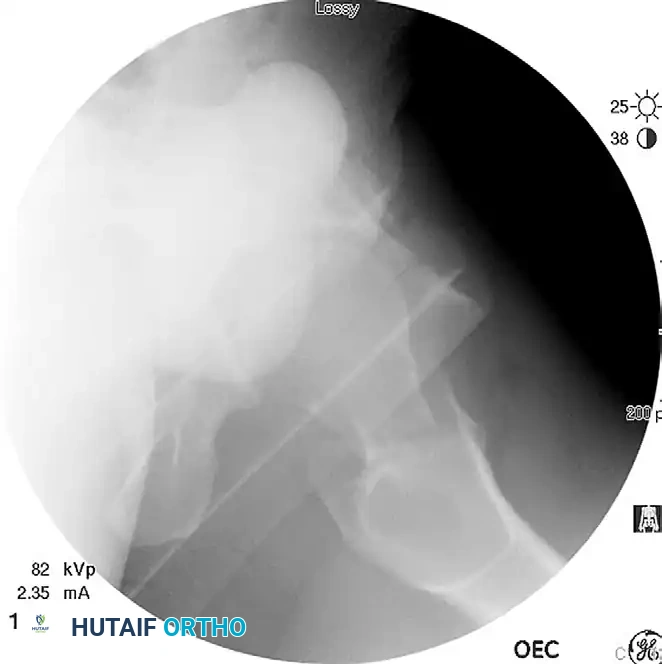
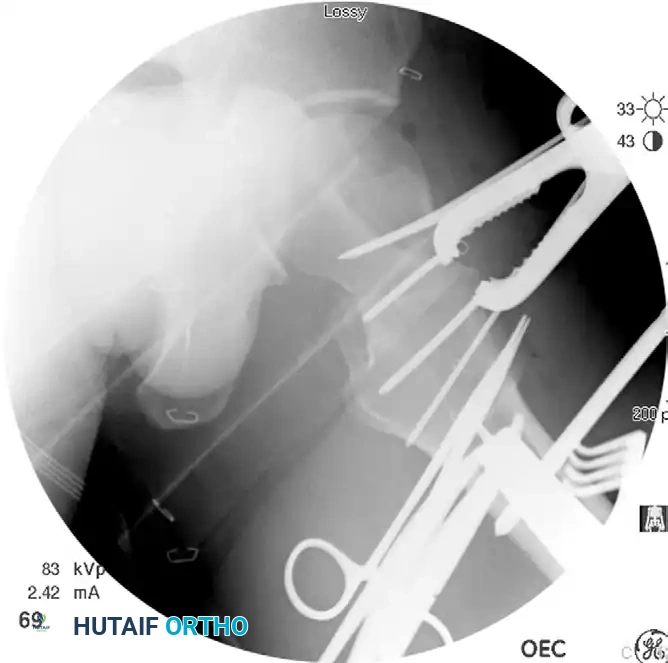
يجب التأكد من نجاح الرد بصرياً وعبر الأشعة السينية داخل غرفة العمليات قبل الانتقال إلى مرحلة التثبيت النهائي.
أنواع الغرسات الطبية المستخدمة في التثبيت
يعتمد اختيار نوع الغرسة المعدنية على نمط الكسر، جودة عظام المريض، ومدى تفتت العظام.
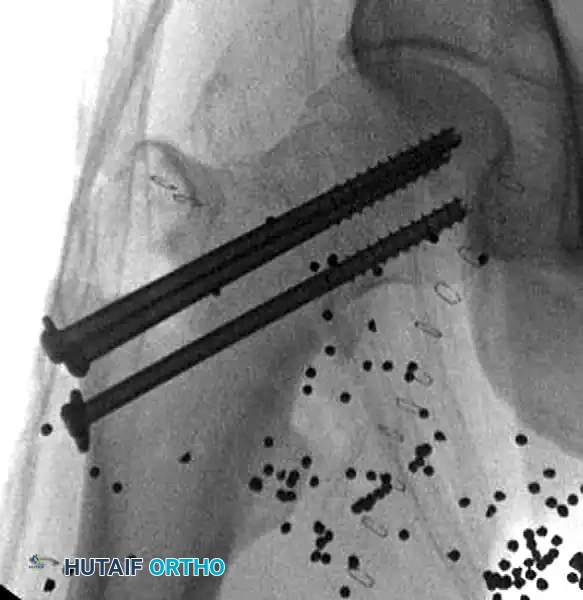
التثبيت بالمسامير المجوفة
يُستخدم هذا النوع بشكل أساسي للكسور المستقرة ذات زوايا القص المنخفضة (باولز الأول والثاني) والتي لا تعاني من تفتت شديد. يقوم الجراح بعمل شق جانبي صغير وإدخال ثلاثة مسامير مجوفة بترتيب يشبه المثلث المقلوب. هذا الترتيب يوفر أقصى درجات الاستقرار الميكانيكي. يحرص الجراح على استخدام حلقات معدنية صغيرة مع المسامير، خاصة إذا كانت العظام ضعيفة، لمنع غوص رأس المسمار داخل العظم.
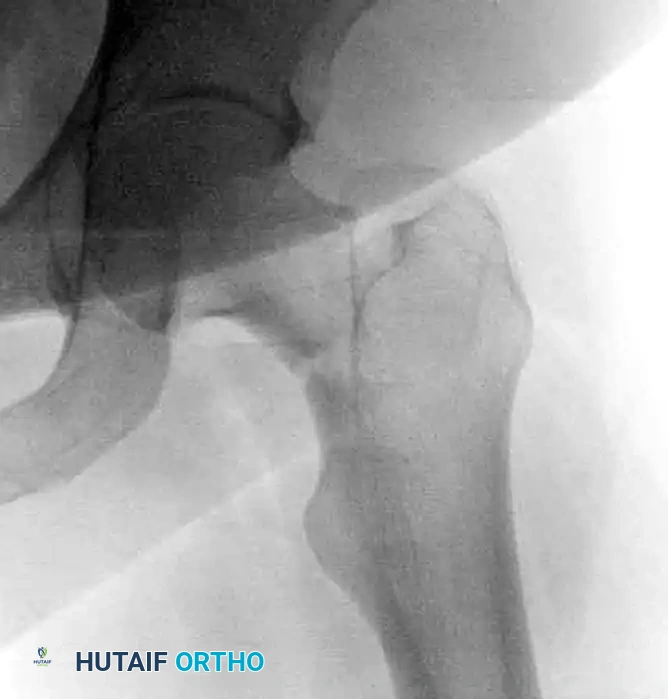
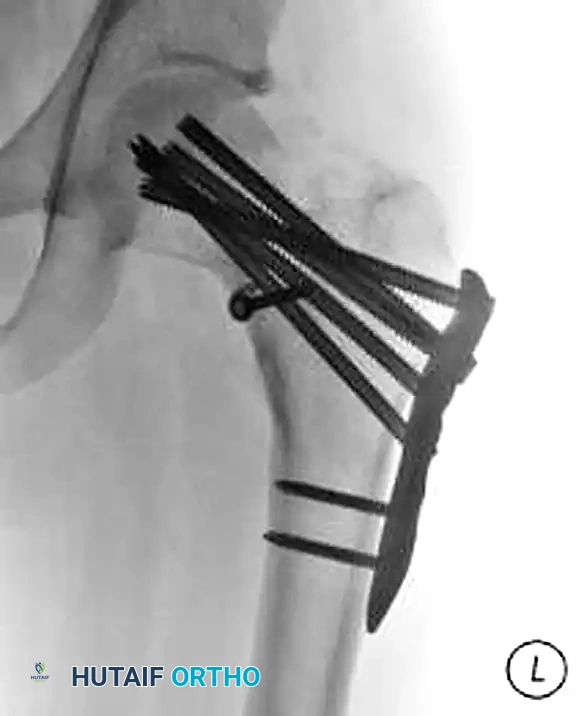
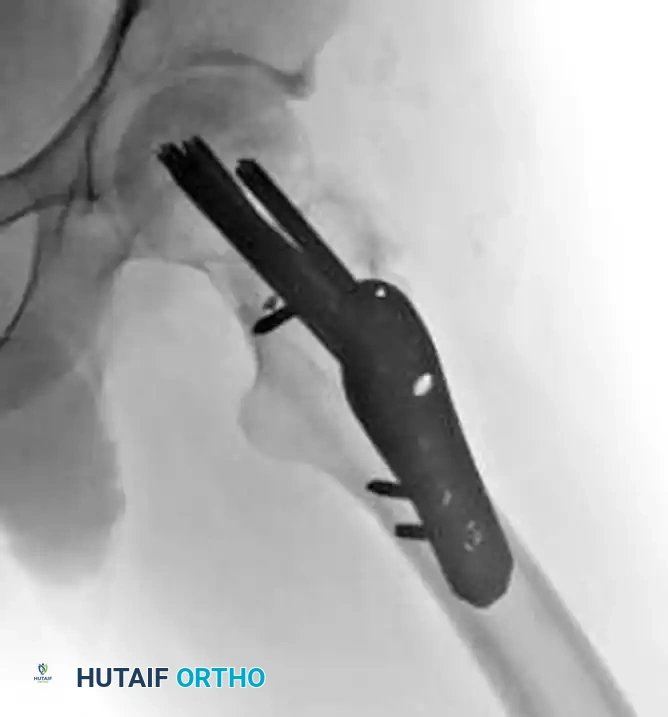
المسمار الديناميكي واللوحة الجانبية
يُعد هذا الخيار مثالياً للكسور غير المستقرة ذات القص العمودي العالي (باولز الثالث). أثبتت الدراسات الميكانيكية أن المسمار الديناميكي المرتبط بشريحة جانبية، مع إضافة مسمار علوي لمنع دوران رأس الفخذ، أقوى بكثير من المسامير المتوازية في مقاومة قوى القص.
يتم إدخال مسمار سميك داخل رأس عظمة الفخذ، ثم يتم توصيله بشريحة تُثبت على الجزء الخارجي من عظمة الفخذ. هذا التصميم يسمح بانزلاق محكوم للعظام لتعزيز التئام الكسر مع الحفاظ على استقرار المفصل.
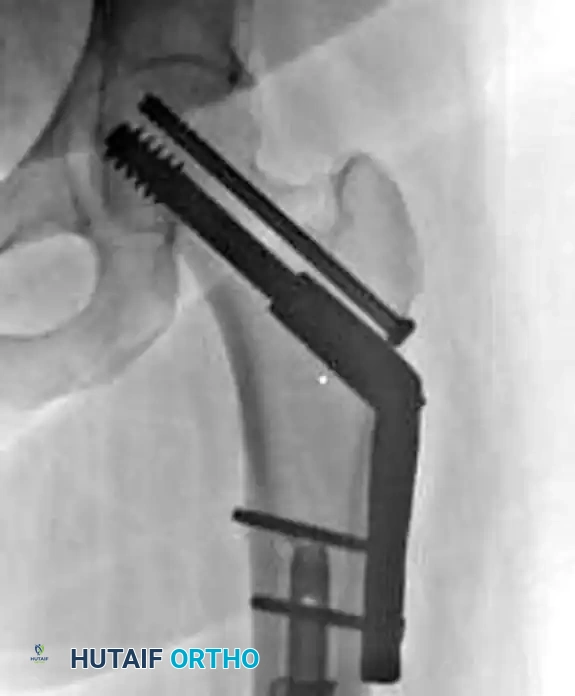
الشرائح التشريحية الحديثة
في حالات الكسور التي تعاني من تفتت شديد في عنق الفخذ، يكون الحفاظ على طول العظمة أمراً بالغ الأهمية. هنا تبرز أهمية الشرائح التشريحية ذات الزاوية الثابتة.
تعمل هذه الشرائح كمثبت داخلي يمنع عنق الفخذ من الانهيار أو القصر. الحفاظ على طول عنق الفخذ ضروري جداً لضمان عمل عضلات الحوض بشكل طبيعي بعد التعافي وتجنب العرج.
مرحلة التعافي والعلاج الطبيعي
تعتبر مرحلة ما بعد الجراحة حاسمة لنجاح العلاج وعودة المريض لحياته الطبيعية. تختلف بروتوكولات تحميل الوزن والمشي بناءً على عمر المريض، جودة العظام، وقوة التثبيت الجراحي.
بالنسبة للشباب وضحايا الحوادث الشديدة، يُمنع عادة تحميل الوزن الكامل على الساق المصابة لمدة تتراوح بين 10 إلى 12 أسبوعاً. يُسمح فقط بملامسة القدم للأرض دون وضع وزن الجسم عليها، وذلك لحماية التثبيت المعدني وإعطاء العظام فرصة للالتئام البيولوجي.
أما بالنسبة لكبار السن (في حال تم إجراء تثبيت داخلي لهم)، فيُسمح لهم غالباً بتحميل الوزن حسب القدرة باستخدام مشاية طبية. الحركة المبكرة لهذه الفئة العمرية ضرورية جداً لمنع المضاعفات الخطيرة مثل الجلطات الدموية في الساقين، الالتهاب الرئوي، وتقرحات الفراش.
العلاج الطبيعي يبدأ في اليوم التالي للعملية، ويركز على تمارين التنفس، تحريك الكاحل والركبة، وتقوية عضلات الحوض تدريجياً لضمان عودة التوازن والقوة للساق المصابة.
المضاعفات المحتملة وكيفية الوقاية منها
رغم التقنيات الجراحية المتقدمة، تحمل كسور عنق الفخذ الممتدة داخل الكبسولة معدلات مضاعفات ملحوظة، والتي قد تتطلب أحياناً جراحة إضافية لتحويل التثبيت إلى مفصل صناعي كامل.
نخر انعدام الدم
يُعرف أيضاً بالنخر اللاوعائي، وهو موت أنسجة رأس عظمة الفخذ نتيجة انقطاع التروية الدموية وقت الإصابة. في الدراسات التي شملت المرضى الشباب (من 15 إلى 50 عاماً)، تبلغ نسبة حدوث هذه المضاعفة حوالي 23%. تتطلب الوقاية من هذا الخطر إجراء الجراحة في أسرع وقت ممكن، وتحقيق رد تشريحي مثالي للعظام، والتعامل اللطيف جداً مع الأنسجة المحيطة بالمفصل أثناء الجراحة للحفاظ على ما تبقى من الأوعية الدموية.
عدم التئام الكسر
يحدث عدم الالتئام نتيجة عدم الاستقرار الميكانيكي للكسر أو ضعف الاستجابة البيولوجية للجسم. تتراوح نسبة عدم الالتئام بين 8% إلى 16%، وتزداد في الكسور العمودية الشديدة (باولز الثالث). خط الدفاع الأول ضد عدم الالتئام هو دقة الجراح في إعادة العظام لمكانها واختيار الغرسة المعدنية المناسبة التي تتحمل القوى الميكانيكية وتمنع حركة الكسر أثناء فترة الشفاء.
الأسئلة الشائعة حول تثبيت كسور عنق الفخذ
مدة استغراق العملية الجراحية
تستغرق عملية الرد المفتوح والتثبيت الداخلي لكسور عنق الفخذ عادة ما بين ساعة إلى ساعتين ونصف، ويعتمد ذلك على مدى تعقيد الكسر، درجة التفتت، ونوع الغرسات المعدنية المستخدمة. يقوم الفريق الطبي بمراقبة المريض بدقة طوال هذه الفترة لضمان استقرار العلامات الحيوية.
نسبة نجاح جراحة تثبيت عنق الفخذ
تعتبر نسبة نجاح هذه الجراحة مرتفعة بشكل عام، خاصة إذا تم إجراؤها بسرعة وبدقة عالية لدى المرضى الشباب. يعتمد النجاح على جودة الرد الجراحي وقوة التثبيت. الالتزام بتعليمات الطبيب في فترة التعافي يرفع من نسب النجاح ويقلل من احتمالية الحاجة لعمليات مستقبلية.
متى يمكن المشي بعد العملية
يختلف وقت البدء بالمشي حسب حالة المريض. كبار السن يُشجعون على الوقوف والمشي بمساعدة مشاية في اليوم التالي للعملية لمنع الجلطات. أما الشباب، فقد يُطلب منهم استخدام العكازات وعدم تحميل الوزن الكامل على الساق المصابة لمدة تصل إلى 3 أشهر حتى تظهر الأشعة التئاماً كاملاً للكسر.
الفرق بين التثبيت وتغيير المفصل
عملية التثبيت الداخلي تهدف إلى الاحتفاظ بعظمة المريض الطبيعية ومفصله الأصلي باستخدام المسامير والشرائح، وهي الخيار الأفضل للشباب. أما تغيير المفصل، فيتضمن إزالة رأس عنق الفخذ المكسور واستبداله بكرة ومفصل صناعي معدني، وهو الخيار المفضل لكبار السن لضمان عودتهم السريعة للحركة وتجنب مضاعفات عدم الالتئام.
العمر المناسب لإجراء هذه الجراحة
لا يوجد عمر محدد يمنع إجراء هذه الجراحة، ولكنها تُعتبر المعيار الذهبي للمرضى الذين تقل أعمارهم عن 60 عاماً، والبالغين ذوي النشاط البدني العالي، والأشخاص الذين يتمتعون بجودة عظام جيدة لا تعاني من هشاشة متقدمة.
علامات فشل العملية أو عدم الالتئام
يجب مراجعة الطبيب فوراً إذا لاحظ المريض عودة الألم الحاد في الفخذ بعد فترة من التحسن، أو قصر ملحوظ في طول الساق، أو ظهور صوت طقطقة مزعج ومؤلم مع الحركة، أو عدم القدرة على المشي بعد انتهاء فترة التعافي المحددة. هذه قد تكون علامات على فشل المسامير أو عدم التئام العظم.
أهمية العلاج الطبيعي بعد الجراحة
العلاج الطبيعي ليس خطوة اختيارية، بل هو جزء لا يتجزأ من العلاج. يساعد على منع تيبس المفصل، تقوية العضلات المحيطة بالحوض والفخذ، استعادة التوازن، وتعليم المريض كيفية المشي الصحيح باستخدام العكازات أو المشاية لتجنب السقوط مرة أخرى.
إمكانية إزالة المسامير مستقبلا
في معظم الحالات، تُترك المسامير والشرائح المعدنية داخل الجسم مدى الحياة ولا تسبب أي ضرر. ومع ذلك، قد يتم إزالتها بعد التئام الكسر تماماً (عادة بعد سنة إلى سنتين) إذا كانت تسبب ألماً موضعياً للمريض، أو إذا كان المريض شاباً وقد يحتاج إلى عملية تغيير مفصل في المستقبل البعيد.
تأثير الجراحة على العلاقة الزوجية والحمل
بعد التئام الكسر تماماً وانتهاء فترة التأهيل (والتي تستغرق عدة أشهر)، يمكن للمريض العودة لممارسة حياته الزوجية بشكل طبيعي. بالنسبة للنساء الشابات، فإن وجود المسامير في الفخذ لا يمنع الحمل أو الولادة الطبيعية مستقبلاً، ولكن يجب استشارة الطبيب للتأكد من التئام العظام بالكامل قبل التخطيط للحمل.
التغذية المناسبة لتسريع التئام العظام
تلعب التغذية دوراً محورياً في سرعة الشفاء. يُنصح بتناول أطعمة غنية بالكالسيوم (مثل منتجات الألبان والخضروات الورقية)، وفيتامين د (الأسماك الدهنية والتعرض المعتدل للشمس)، والبروتينات الخالية من الدهون لبناء الأنسجة. كما يجب التوقف تماماً عن التدخين، حيث يقلل النيكوتين من تدفق الدم للعظام ويزيد بشكل كبير من خطر عدم التئام الكسر.
===