فهم وعلاج عدم التئام كسور الساعد: دليل شامل للمرضى مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
عدم التئام كسور الساعد هو فشل العظم في الشفاء بعد 6 أشهر من الكسر. يتضمن العلاج عادةً الجراحة لإزالة الأنسجة التالفة، استعادة الطول والانحناء الطبيعي للعظم، وتثبيته بصفائح ومسامير، غالبًا مع تطعيم عظمي.
الخلاصة الطبية السريعة: عدم التئام كسور الساعد هو فشل العظم في الشفاء وتكوين جسر عظمي صلب بعد مرور 6 أشهر من حدوث الكسر. يتضمن العلاج عادةً تدخلاً جراحياً دقيقاً لإزالة الأنسجة الليفية التالفة، استعادة الطول والانحناء الطبيعي للعظم، وتثبيته بصفائح ومسامير معدنية متطورة، وغالبًا ما يترافق ذلك مع زراعة طعم عظمي (تطعيم عظمي) لتحفيز الشفاء البيولوجي.

مقدمة: بصيص أمل بعد معاناة طويلة
أهلاً بكم أيها المرضى الكرام. نحن نتفهم تمامًا مدى القلق، الإحباط، والألم المستمر الذي قد يسببه عدم التئام كسر في الساعد. عندما تتعرض لكسر، فإنك تتوقع أن تمر بفترة من العلاج والتأهيل لتعود بعدها إلى حياتك الطبيعية. ولكن، عندما تمر الأشهر وتكتشف أن العظم لم يلتئم، فإن ذلك يشكل صدمة نفسية وجسدية كبرى. إن الساعد ليس مجرد عظمين صلبين؛ إنه وحدة حركية معقدة وحيوية تتيح لنا القيام بمهامنا اليومية، من أبسط الإيماءات كحمل كوب من الماء أو تدوير مقبض الباب، إلى الأنشطة الأكثر تعقيدًا التي تتطلب دقة وقوة.
عندما يفشل كسر في الساعد في الالتئام بشكل صحيح، يمكن أن يؤثر ذلك بشكل جذري على جودة حياتك، مسببًا ألمًا مزمنًا، فقدانًا لوظيفة الطرف العلوي، وضعفًا عامًا قد يصل إلى حد الإعاقة الجزئية التي تمنعك من ممارسة عملك أو هواياتك.
في هذا الدليل الشامل والمفصل، سنأخذكم في رحلة علمية وطبية لفهم كل ما يتعلق بـ "عدم التئام كسور الساعد" (Forearm Nonunion). بدءًا من طبيعة هذه الحالة المعقدة، مروراً بالأسباب الخفية التي أدت إلى فشل الجراحة الأولى أو العلاج التحفظي، وصولاً إلى أحدث تقنيات التشخيص والعلاج الجراحي المتقدم.
هدفنا الأساسي هو تخفيف آلامكم، تبديد مخاوفكم، استعادة وظيفة ذراعكم الكاملة، ومنع أي إعاقة طويلة الأمد. ولتحقيق ذلك، نضع بين أيديكم هذا المرجع الطبي الموثوق، بالاعتماد على الخبرة الواسعة والرعاية المتميزة التي يقدمها الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل بجامعة صنعاء، وأحد أبرز خبراء جراحة العظام، الكسور المعقدة، والترميم في اليمن والمنطقة.
إن علاج عدم التئام الساعد ليس جراحة عظام تقليدية؛ بل هو إجراء شديد الدقة يتطلب فهمًا عميقًا للتشريح الميكانيكي الحيوي، وخبرة جراحية متقدمة للتعامل مع الأنسجة المتندبة والأعصاب الدقيقة. مع الأستاذ الدكتور محمد هطيف، أنتم في أيدٍ أمينة ومحترفة، حيث يجمع بين المعرفة الأكاديمية العميقة، المهارة الجراحية الفائقة (بما في ذلك الجراحة المجهرية والمناظير 4K)، والأمانة الطبية المطلقة لتقديم أفضل النتائج الممكنة.
التشريح الحيوي: لماذا يعتبر الساعد مفصلاً معقداً؟
لكي نفهم تعقيدات عدم التئام عظم الساعد، يجب أولاً أن ندرك العبقرية الربانية في تصميم هذا الجزء من الجسم. دعونا نضع بعض المبادئ الأساسية: الساعد لا يتكون من مجرد عظمين طويلين بسيطين (الكعبرة والزند) يعملان بشكل مستقل. بل على العكس تماماً، الساعد يعمل كوحدة وظيفية متكاملة ومعقدة للغاية، ويمكن اعتباره من الناحية الميكانيكية "مفصلاً واحداً كبيراً" يربط بين الكوع والمعصم.
قدرة الساعد على الدوران—أي حركة الكب (توجيه راحة اليد لأسفل) والبسط (توجيه راحة اليد لأعلى)—والتفاعل الديناميكي السلس مع مفصلي الكوع والمعصم تعتمد على عوامل تشريحية حاسمة لا تقبل أي نسبة خطأ:
- الانحناء الكعبري (Radial Bow): عظم الكعبرة ليس مستقيماً، بل يمتلك انحناءً تشريحياً دقيقاً. هذا الانحناء ضروري لكي يلتف عظم الكعبرة حول عظم الزند الثابت أثناء حركة الدوران. إذا تم تثبيت الكسر بشكل مستقيم وفقد هذا الانحناء، سيفقد المريض القدرة على تدوير يده.
- عظم الزند (Ulna): هو العظم الثابت الذي يعمل كمحور ارتكاز تدور حوله الكعبرة. يجب أن يكون طوله دقيقاً ومطابقاً للكعبرة لتجنب أي اختلال في مفصل المعصم.
- الغشاء بين العظمين (Interosseous Membrane): هو نسيج ضام قوي ومرن يربط بين الكعبرة والزند بطول الساعد. وظيفته توزيع الأحمال الميكانيكية بين العظمين ومنع تباعدهما.
- الشبكة العصبية والوعائية: المنطقة المحيطة بعظام الساعد تكتظ بأعصاب حيوية (مثل العصب الكعبري، الزندي، والناصف) وأوعية دموية دقيقة. أي ندبات أو تكلسات ناتجة عن عدم الالتئام قد تضغط على هذه الهياكل مسببة ألماً وضعفاً.
أي خلل في أحد هذه المكونات، سواء كان قِصراً في طول العظم، أو فقداناً للانحناء، أو تليفاً في الغشاء، يؤدي إلى قصور وظيفي كبير، وهنا تكمن صعوبة جراحات إصلاح عدم الالتئام.
ما هو عدم التئام عظم الساعد (Nonunion)؟
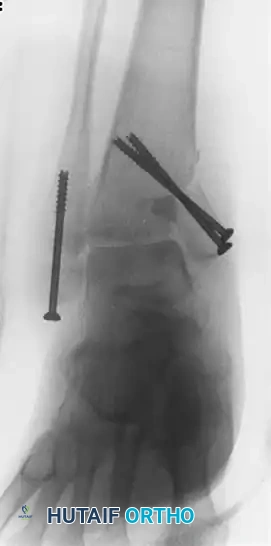
طبياً، يُعرَّف "عدم الالتئام" بأنه كسر فشل في إظهار أي علامات للشفاء السريري أو الإشعاعي (على صور الأشعة السينية) خلال 6 أشهر من حدوث الإصابة أو الجراحة الأولى، مع عدم وجود احتمالية لالتئامه دون تدخل جراحي جديد.
في حين أن كسور الساعد في منطقة الجذع العظمي (الديابزيس - Diaphysis) نادرة نسبياً من حيث فشل الالتئام (حيث تحدث في حوالي 2% من حالات الكعبرة و 4% من حالات الزند بفضل تقنيات التثبيت الحديثة)، إلا أنها عندما تحدث، فإنها تشكل تحديات طبية هائلة. فالمنطقة، كما ذكرنا، مليئة بالهياكل الحيوية، والعظام قد تكونت حولها أنسجة ليفية صلبة تمنع وصول الدم.
التصنيف الطبي لحالات عدم الالتئام
تصنف حالات عدم الالتئام بشكل عام إلى نوعين رئيسيين، وهذا التصنيف ليس مجرد مسميات، بل هو الأساس الذي يبني عليه الأستاذ الدكتور محمد هطيف خطته الجراحية:
-
عدم الالتئام التضخمي (Hypertrophic Nonunions):
يتميز هذا النوع بتكوين كمية وفيرة من النسيج العظمي غير المكتمل (الكالوس - Callus) حول نهايات الكسر، مما يعطي شكل "قدم الفيل" على الأشعة. هذا يشير إلى أن موقع الكسر نشط بيولوجياً ولديه إمداد دموي ممتاز، والجسم يحاول بشدة إصلاح الكسر. المشكلة الرئيسية هنا هي ميكانيكية بحتة: عدم كفاية الثبات الميكانيكي للتثبيت الأولي (الشرائح والمسامير كانت ضعيفة أو مفكوكة، مما أدى إلى حركة دقيقة مستمرة تمنع تصلب العظم). هذه الحالات نادرة جداً في الساعد، وتشكل أقل من 10% من الحالات. العلاج هنا يتطلب تثبيتاً صلباً ومحكماً، وغالباً لا يحتاج إلى زراعة عظم. -
عدم الالتئام الضموري (Atrophic Nonunions):
هذا النوع هو الأكثر شيوعاً وخطورة في الساعد، وهو عكس النوع التضخمي تماماً. يتميز بضعف شديد في الإمداد الدموي، وامتصاص لنهايات العظم، وقلة أو انعدام تام لتكون النسيج العظمي (الكالوس). في هذه الحالات، توقفت الآلية البيولوجية للشفاء تماماً، وأصبحت نهايات العظم ميتة ومدورة. المشكلة هنا بيولوجية وميكانيكية معاً. يتطلب العلاج إزالة العظم الميت، فتح القناة النخاعية، زراعة طعم عظمي (Bone Graft) لتحفيز الشفاء، بالإضافة إلى التثبيت الميكانيكي الصلب.
جدول مقارنة: عدم الالتئام التضخمي مقابل الضموري
| وجه المقارنة | عدم الالتئام التضخمي (Hypertrophic) | عدم الالتئام الضموري (Atrophic) |
|---|---|---|
| شكل الأشعة السينية | تكوين عظمي كثيف حول الكسر (يشبه قدم الفيل). | فجوة بين العظام، نهايات عظمية مدببة أو ممتصة. |
| النشاط البيولوجي (الإمداد الدموي) | ممتاز ونشط جداً. | ضعيف جداً أو منعدم (نهايات عظمية ميتة). |
| السبب الرئيسي للفشل | فشل ميكانيكي (عدم ثبات الشريحة أو الجبس). | فشل بيولوجي (نقص التروية الدموية، تلف السمحاق). |
| نسبة الحدوث في الساعد | أقل من 10% (نادر). | أكثر من 90% (شائع). |
| هل يحتاج لتطعيم عظمي (زراعة عظم)؟ | نادراً جداً. | نعم، إلزامي في جميع الحالات تقريباً. |
| الهدف الجراحي الأساسي | توفير تثبيت صلب ومطلق فقط. | تحفيز بيولوجي (زراعة عظم) + تثبيت صلب. |
الأسباب وعوامل الخطر: لماذا لم يلتئم كسري؟
هذا هو السؤال الأكثر إلحاحاً الذي يطرحه المرضى في عيادة الأستاذ الدكتور محمد هطيف. الإجابة تتلخص في أن شفاء العظام يتطلب توازناً دقيقاً بين "الاستقرار الميكانيكي" (عدم حركة الكسر) و"البيئة البيولوجية" (الدم والخلايا الجذعية). أي خلل في هذه المعادلة يؤدي إلى عدم الالتئام.
تنقسم الأسباب وعوامل الخطر إلى ثلاث فئات رئيسية:
1. العوامل الجراحية والميكانيكية (أخطاء العلاج الأولي)
غالبًا ما تنبع أسباب عدم الالتئام من علاج أولي غير كافٍ، ومنها:
* التثبيت غير الكافي: استخدام شرائح معدنية قصيرة، أو عدد مسامير غير كافٍ (القاعدة الذهبية تتطلب تثبيت بستة قشور عظمية على الأقل فوق وتحت الكسر).
* الفشل في تحقيق الضغط (Compression): يجب أن تكون نهايات الكسر متلاصقة ومضغوطة. وجود فجوة (Gap) ولو بضعة ملليمترات يمنع الخلايا العظمية من العبور.
* التعرية المفرطة للسمحاق (Periosteal Stripping): السمحاق هو الغشاء المغلف للعظم والذي يحمل الأوعية الدموية المغذية. الجراحة العنيفة في التدخل الأول التي تزيل هذا الغشاء تؤدي إلى موت العظم.
2. العوامل البيولوجية وطبيعة الإصابة
- الكسور المفتوحة والمفتتة: الكسور التي تخترق الجلد (الكسور المفتوحة) تفقد الكثير من الدم المحيط بها وتكون عرضة لفقدان أجزاء من العظم.
- العدوى البكتيرية (Infection): هي العدو الأول لالتئام العظام. دخول البكتيريا إلى موقع الكسر يؤدي إلى التهاب العظم والنقي (Osteomyelitis)، مما يقضي على الخلايا البانية للعظم.
- إصابة الأوعية الدموية: إذا كان الكسر مصحوباً بتمزق في الشرايين الرئيسية المغذية للساعد.
3. العوامل المتعلقة بالمريض (نمط الحياة والأمراض المصاحبة)
- التدخين: النيكوتين يسبب تضيق الأوعية الدموية الدقيقة، وأول أكسيد الكربون يقلل نسبة الأكسجين في الدم. المدخنون معرضون لخطر عدم الالتئام بنسبة تصل إلى 4 أضعاف غير المدخنين.
- مرض السكري غير المنضبط: يؤثر على الدورة الدموية الطرفية ويضعف الاستجابة المناعية وتكوين الكولاجين اللازم لبناء العظم.
- الاستخدام المزمن للأدوية: مثل الكورتيزون، ومضادات الالتهاب غير الستيرويدية (NSAIDs) مثل الإيبوبروفين لفترات طويلة، حيث أثبتت الدراسات أنها تثبط الآلية الطبيعية للالتهاب الضرورية لبدء عملية الشفاء.
- سوء التغذية: نقص فيتامين د، الكالسيوم، والبروتينات الحيوية.
العلامات والأعراض: كيف تعرف أن كسر الساعد لم يلتئم؟
قد يظن بعض المرضى أن الألم الطفيف بعد عدة أشهر هو أمر طبيعي، لكن هناك علامات تحذيرية واضحة تدل على حدوث عدم الالتئام (Nonunion) تستدعي زيارة الأستاذ الدكتور محمد هطيف فوراً:
- الألم المستمر والعميق: ألم لا يتحسن مع مرور الوقت، ويزداد سوءاً عند محاولة حمل الأشياء أو الاستناد على اليد. الألم يتركز في منتصف الساعد.
- الألم عند جس الكسر: الشعور بألم حاد عند الضغط المباشر على منطقة الكسر القديم.
- عدم الاستقرار الميكانيكي (Instability): الشعور بأن العظم يتحرك أو يتقوس عند رفع الأشياء.
- أصوات طقطقة أو فرقعة (Crepitus): سماع أو الإحساس باحتكاك نهايات العظم ببعضها البعض عند تحريك الذراع.
- التشوه الظاهري: تقوس غير طبيعي في الساعد، أو قصر في طول الذراع مقارنة بالذراع السليمة.
- ضعف شديد في القبضة: عدم القدرة على إمساك الأشياء بقوة، وصعوبة بالغة في حركات تدوير اليد (الكب والبسط) مثل استخدام المفك أو فتح قارورة.
- علامات العدوى (في حالات عدم الالتئام الملوث): احمرار، تورم مستمر، دفء في المنطقة، أو وجود ناسور (فتحة في الجلد) يفرز صديداً بشكل متقطع.
التشخيص الدقيق: حجر الزاوية للعلاج الناجح
التشخيص في عيادة الأستاذ الدكتور محمد هطيف لا يقتصر على مجرد النظر إلى الأشعة، بل هو تقييم شامل لحالة المريض البيولوجية والميكانيكية.
- الفحص السريري الدقيق: تقييم نطاق الحركة، قوة العضلات، فحص النبض والأعصاب الطرفية للتأكد من عدم وجود إصابات عصبية مصاحبة، وتقييم جودة الجلد والأنسجة الرخوة التي ستغطي الجراحة القادمة.
- الأشعة السينية المتعددة الزوايا (X-Rays): صور أمامية وخلفية وجانبية للساعد بالكامل، بما في ذلك مفصلي الكوع والمعصم. تبحث الأشعة عن كسر المسامير القديمة، ارتخاء الشريحة، وجود فجوة عظمية، أو تصلب نهايات العظم.
- التصوير المقطعي المحوسب (CT Scan): يعتبر مهماً جداً في حالات عدم الالتئام. يوفر رؤية ثلاثية الأبعاد دقيقة جداً ويحدد بدقة حجم الفجوة العظمية ومقدار العظم الميت الذي يجب إزالته، مما يساعد الجراح في التخطيط لحجم الطعم العظمي المطلوب.
- التصوير بالرنين المغناطيسي (MRI): يُستخدم في حالات محددة لتقييم حيوية العظام والبحث عن أي التهابات عميقة في الأنسجة الرخوة المحيطة أو لتقييم حالة الغشاء بين العظمين.
- الفحوصات المخبرية (Lab Tests): فحوصات الدم الشاملة، وخاصة مؤشرات الالتهاب (ESR و CRP) وتعداد الدم الأبيض (CBC)، لاستبعاد وجود التهاب بكتيري خفي (Osteomyelitis) والذي يتطلب بروتوكول علاج مختلف تماماً.
لماذا تختار الأستاذ الدكتور محمد هطيف لعلاج عدم التئام الساعد؟
عندما تواجه مشكلة معقدة مثل عدم التئام العظام، فإن اختيار الجراح يمثل 90% من نسبة نجاح العلاج. الجراحة الثانية أو الثالثة لإصلاح كسر فاشل ليست كالجراحة الأولى؛ فهي تتطلب مهارات استثنائية.
الأستاذ الدكتور محمد هطيف يمثل قمة الهرم الطبي في هذا التخصص في اليمن والمنطقة، وذلك للأسباب التالية:
- المكانة الأكاديمية والخبرة الطويلة: أستاذ جراحة العظام والمفاصل بجامعة صنعاء، وصاحب خبرة تمتد لأكثر من 20 عاماً في التعامل مع أعقد حالات الكسور المفتتة والمضاعفات الجراحية.
- التخصص الدقيق: يمتلك مهارات فائقة في تقنيات الجراحة المجهرية (Microsurgery)، مما يسمح له بالتعامل مع الأوعية الدموية والأعصاب الدقيقة المحيطة بالساعد بكل أمان، بالإضافة إلى استخدام تقنيات المناظير بدقة 4K وجراحات المفاصل الصناعية (Arthroplasty).
- الأمانة الطبية والمصداقية: يُعرف الأستاذ الدكتور محمد هطيف بـ "الأمانة الطبية" الصارمة. لا يتم اتخاذ قرار الجراحة إلا إذا كان هو الخيار الأوحد والأمثل للمريض. يتم مناقشة كل التفاصيل، نسب النجاح، والمخاطر بشفافية تامة مع المريض.
- النهج الشامل (Holistic Approach): لا يعالج الدكتور هطيف "صورة الأشعة" فقط، بل يعالج المريض ككل، بدءاً من تحسين التغذية، السيطرة على السكري، وصولاً إلى أحدث بروتوكولات التأهيل بعد الجراحة.
خيارات العلاج: رحلة استعادة الوظيفة
يجب أن نكون واضحين: في حالات عدم التئام الساعد المؤكدة (بعد 6 أشهر)، العلاج التحفظي (الجبس، الأدوية، الأجهزة التحفيزية) نادراً ما يكون فعالاً. العظم في هذه المرحلة قد كوّن أغطية ليفية وتوقف عن محاولة الشفاء. التدخل الجراحي هو المعيار الذهبي (Gold Standard) والحل الجذري.
التخطيط ما قبل الجراحة (Pre-operative Planning)
قبل دخول غرفة العمليات، يقوم الأستاذ الدكتور محمد هطيف برسم خطة هندسية دقيقة:
* تحديد أي من العظمين (أو كلاهما) يحتاج للتدخل.
* قياس الطول المفقود بدقة بالملليمتر لاستعادته.
* اختيار نوع وقياس الشرائح المعدنية المطلوبة (عادةً شرائح ضاغطة ديناميكية DCP أو شرائح ذاتية القفل LCP).
* تحديد مصدر الطعم العظمي (من حوض المريض غالبًا).
* السيطرة على عوامل الخطر (إيقاف التدخين تماماً لمدة 4 أسابيع قبل الجراحة، ضبط سكر الدم).
خطوات العلاج الجراحي (The Surgical Procedure Step-by-Step)
جراحة إصلاح عدم التئام الساعد هي عمل فني وهندسي دقيق، وتتم عبر الخطوات التالية:
- التخدير والتحضير: تخضع الجراحة للتخدير الكلي أو الموضعي (إحصار الضفيرة العضدية)، ويتم استخدام عاصبة هوائية (Tourniquet) لتقليل النزيف وتوفير رؤية واضحة.
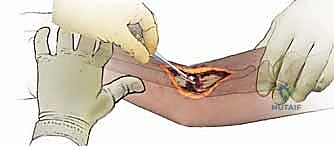
- الشق الجراحي (Incision): يتم استخدام شقوق جراحية قياسية توفر وصولاً آمناً للعظم مع تجنب الأعصاب. (مثل شق هنري للكعبرة الأمامية، أو شق تومبسون). يتم فتح الأنسجة بحذر شديد نظراً لتغير التشريح بسبب الجراحة السابقة والندبات.
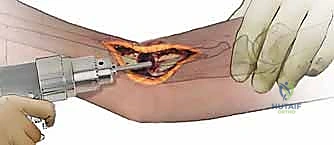
- إزالة التثبيت القديم والإنضار (Debridement): هذه هي الخطوة الأهم. يتم إزالة الشرائح والمسامير القديمة. ثم يقوم الدكتور هطيف بإزالة جميع الأنسجة الليفية المتندبة، وتنظيف نهايات العظام الميتة (Sclerotic bone) حتى الوصول إلى نسيج عظمي حي ينزف دماً (علامة البابريكا - Paprika sign). إذا لم يتم إزالة العظم الميت بالكامل، ستفشل الجراحة الجديدة.
- فتح القناة النخاعية (Recanalization): عادة ما تكون القناة الداخلية للعظم مسدودة بنسيج صلب. يتم حفر وفتح هذه القناة في كلا الاتجاهين للسماح بنمو أوعية دموية جديدة وتدفق الخلايا الجذعية من النخاع إلى موقع الكسر.
- استعادة الطول والانحناء: يتم استخدام أدوات شد خاصة لاستعادة الطول الطبيعي للساعد والانحناء الكعبري الدقيق، مما يضمن عودة حركة الدوران (الكب والبسط) بعد الجراحة.
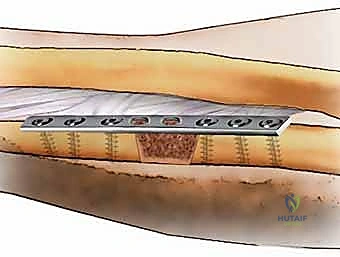
- التطعيم العظمي (Bone Grafting): في حالات عدم الالتئام الضموري (وهي الأغلبية)، يتم أخذ قطعة من العظم الإسفنجي الغني بالخلايا الجذعية من الحوض (Iliac Crest) للمريض. يتم حشو هذا العظم الحيوي في الفجوة وحول موقع الكسر ليكون بمثابة "سماد" يحفز النمو العظمي الجديد.
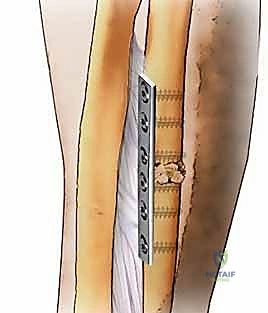
- التثبيت الميكانيكي الصلب (Rigid Fixation): يتم وضع شريحة معدنية قوية (أطول من الشريحة السابقة) وتثبيتها بمسامير تخترق 6 إلى 8 قشور عظمية فوق وتحت الكسر. يتم تطبيق تقنية "الضغط" لضمان تلاصق نهايات العظم والطعم العظمي بقوة، مما يمنع أي حركة مجهرية.
- الإغلاق: يتم إغلاق الجرح بخيوط تجميلية دقيقة، ووضع درنقة لسحب السوائل، ثم يوضع الذراع في جبيرة داعمة.
جدول مقارنة: أنواع الطعوم العظم
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات الكسور المعقدة وإنقاذ الأطراف.. نلتزم بإعادتك لحياة خالية من الألم وعظام قوية وملتئمة.
مواضيع أخرى قد تهمك