علاج سوء التحام كسور القدم: الدليل الشامل للمرضى لاستعادة الحركة وتخفيف الألم
الخلاصة الطبية
سوء التحام كسور القدم هو التئام العظام في وضع غير طبيعي بعد الكسر، مما يسبب ألما مزمنا وصعوبة في المشي. يعتمد العلاج على تقويم العظام جراحيا عبر القص العظمي أو دمج المفاصل لاستعادة وظيفة القدم الطبيعية وتخفيف الألم بشكل نهائي.
الخلاصة الطبية السريعة: سوء التحام كسور القدم هو التئام العظام في وضع غير طبيعي بعد الكسر، مما يسبب ألما مزمنا وصعوبة في المشي. يعتمد العلاج على تقويم العظام جراحيا عبر القص العظمي أو دمج المفاصل لاستعادة وظيفة القدم الطبيعية وتخفيف الألم بشكل نهائي.
مقدمة عن سوء التحام كسور القدم
تعتبر القدم البشرية من أكثر الهياكل تعقيدا في جسم الإنسان، فهي مصممة بدقة هندسية بالغة لتحمل وزن الجسم بالكامل، والتكيف مع التضاريس غير المستوية، وتوفير رافعة صلبة وقوية لدفع الجسم للأمام أثناء المشي أو الركض. عندما تتعرض عظام القدم للكسر وتلتئم في وضع غير صحيح أو غير محاذي تشريحيا، فإننا نطلق على هذه الحالة الطبية اسم سوء التحام كسور القدم.
لا يقتصر تأثير سوء الالتحام في القدم على المظهر الخارجي أو الجمالي فقط، بل يتعداه ليحدث خللا عميقا في التوازن الميكانيكي الحيوي الدقيق للقدم. هذا الخلل يؤدي غالبا إلى آلام مبرحة ومقعدة، وتكون مسامير لحمية قاسية في باطن القدم بسبب الضغط غير الطبيعي، وتوزيع خاطئ للأحمال على العظام المجاورة، مما قد ينتهي بتطور التهاب مفاصل تنكسي ثانوي.
الهدف الأساسي من أي تدخل طبي أو جراحي لعلاج هذه الحالة هو استعادة قدم خالية من الألم، قادرة على ملامسة الأرض بشكل مسطح وطبيعي، وتؤدي وظيفتها الحركية بكفاءة. في هذا الدليل الطبي الشامل، سنأخذك في رحلة مفصلة لفهم طبيعة هذه المشكلة، وكيفية تقييمها، والخيارات الجراحية المتاحة لعلاج سوء التحام سلاميات الأصابع، وعظام مشط القدم، وعظمة الكاحل.
التشريح والميكانيكا الحيوية للقدم
لفهم كيفية تأثير سوء الالتحام على حياتك اليومية، من الضروري التعرف على الأجزاء الرئيسية للقدم التي قد تتأثر بهذه الحالة وكيف تعمل معا في تناغم تام.
- سلاميات أصابع القدم: هي العظام الصغيرة التي تشكل أصابع القدم. تلعب الأصابع الصغرى دورا في زيادة مساحة السطح الحامل للوزن أثناء المرحلة النهائية من المشي، بينما يلعب الإصبع الكبير دورا حاسما في دفع الجسم للأمام.
- عظام مشط القدم: هي خمس عظام طويلة تشكل القوس الهيكلي الأمامي للقدم. تتحمل رؤوس هذه العظام وزنا كبيرا جدا أثناء مرحلة الدفع في المشي. أي خلل في زاويتها يؤدي إلى تركز الوزن في نقطة واحدة.
- عظمة الكاحل أو القعب: هي الحلقة الميكانيكية الحيوية الأهم التي تربط الساق بالقدم. تقوم بتوزيع القوى النازلة من عظمة الساق إلى الكعب ومنتصف القدم. تتميز بأن حوالي ستين بالمائة من سطحها مغطى بغضاريف مفصلية، ولا ترتبط بها أي عضلات، مما يجعل أي تشوه فيها ذا تأثير كارثي على حركة المفصل.
| الجزء العظمي | الوظيفة الأساسية في القدم | تأثير سوء الالتحام |
|---|---|---|
| سلاميات الأصابع | التوازن وزيادة مساحة التحميل | احتكاك بالأحذية، مسامير مؤلمة، تشوه الإصبع |
| مشط القدم | القوس الهيكلي وتحمل الوزن أثناء الدفع | ألم شديد في باطن القدم، مسامير أخمصية قاسية |
| عظمة الكاحل | توزيع الوزن من الساق إلى القدم | تيبس المفصل، ألم مزمن، التهاب مفاصل مبكر |
الأسباب وعوامل الخطر
يحدث سوء التحام كسور القدم نتيجة لعدة عوامل تتداخل أثناء فترة التئام العظم بعد التعرض لكسر. من أهم هذه الأسباب:
- عدم التثبيت الكافي: إذا لم يتم تثبيت الكسر بشكل صحيح بواسطة الجبس أو الحذاء الطبي أو الجراحة في البداية، فقد تتحرك العظام وتلتئم في وضع خاطئ.
- التحميل المبكر للوزن: المشي أو وضع وزن على القدم المصابة قبل اكتمال التئام الكسر يؤدي إلى انزياح العظام.
- الكسور المفتتة أو المعقدة: الكسور التي تتفتت فيها العظام إلى عدة قطع يصعب إعادتها إلى وضعها التشريحي الدقيق بدون تدخل جراحي دقيق.
- تأخر التدخل الطبي: تجاهل الألم بعد الإصابة وعدم طلب الرعاية الطبية الفورية.
- ضعف التروية الدموية: بعض العظام، مثل عظمة الكاحل، تعاني من ضعف طبيعي في الإمداد الدموي، مما يجعل التئامها بطيئا وعرضة للتشوه.
الأعراض والمضاعفات
تختلف الأعراض بناء على العظمة المصابة ودرجة التشوه، ولكن هناك علامات عامة يجب الانتباه إليها:
- ألم مزمن لا يتحسن: ألم مستمر في القدم يزداد مع المشي أو الوقوف لفترات طويلة، ولا يستجيب للمسكنات العادية.
- تغير شكل القدم: ملاحظة بروز عظمي غير طبيعي، أو انحراف في اتجاه الأصابع، أو تغير في قوس القدم (تسطح أو ارتفاع مبالغ فيه).
- تكون مسامير القدم القاسية: خاصة في باطن القدم تحت عظام المشط، أو على ظهر الأصابع بسبب الاحتكاك المستمر.
- صعوبة ارتداء الأحذية: عدم القدرة على ارتداء الأحذية المعتادة بسبب الألم أو التشوه.
- تصلب المفاصل: فقدان المرونة والقدرة على تحريك القدم أو الكاحل بسلاسة.
التشخيص والتقييم الطبي
يبدأ التشخيص الدقيق بزيارة طبيب جراحة العظام المتخصص في جراحات القدم والكاحل. سيقوم الطبيب بالاستماع لتاريخك المرضي، وفحص قدمك سريريا لتحديد مناطق الألم، وتقييم طريقة مشيك، وفحص حالة الجلد والأعصاب والأوعية الدموية.
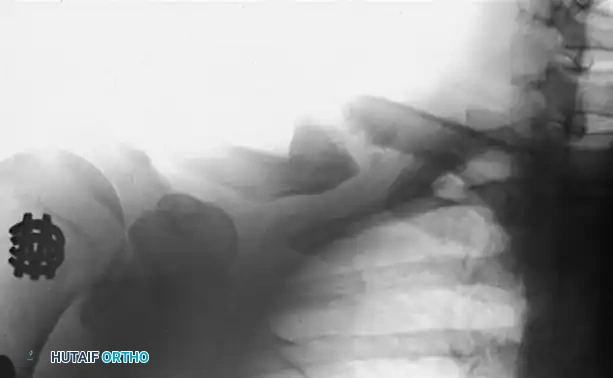
التصوير الشعاعي هو حجر الزاوية في التقييم. سيطلب الطبيب صورا بالأشعة السينية في وضعيات مختلفة (أمامية، وجانبية، ومائلة) لتقييم زاوية التشوه بدقة.
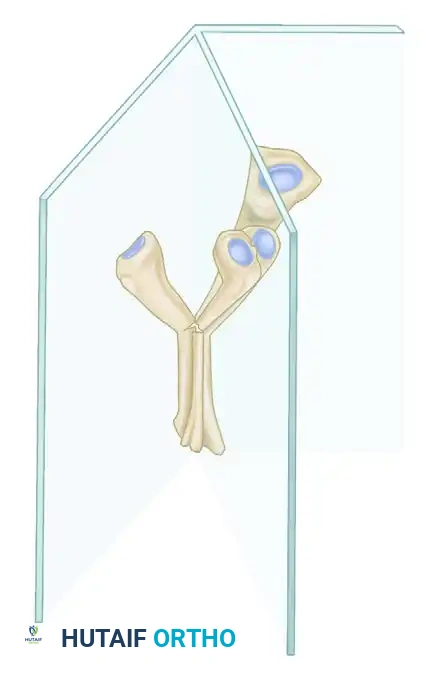
في كثير من الحالات، وخاصة قبل التخطيط الجراحي لكسور مشط القدم، يعتمد الجراحون على تحليل هندسي معقد لتحديد الزاوية الحقيقية للتشوه. نظرا لأن الصور الشعاعية العادية ثنائية الأبعاد، فإن التشوه غالبا ما يكون في مستوى مائل معقد.

توضح الصورة أعلاه كيف أن الكسر قد يلتئم بزاوية معقدة لا تظهر بوضوح تام في صورة شعاعية واحدة، مما يستدعي تحليلا دقيقا.
يستخدم الأطباء طرقا هندسية متقدمة (كما هو موضح في الصورة أعلاه) لدمج القياسات من الأشعة الأمامية والجانبية لمعرفة الزاوية الحقيقية للتشوه، مما يسمح لهم بإجراء قطع عظمي جراحي واحد يصحح التشوه في جميع الاتجاهات في وقت واحد.
ملاحظة طبية هامة: بالنسبة لمعظم كسور مشط القدم، يفضل الأطباء تأخير التدخل الجراحي لمدة تتراوح بين ستة إلى اثني عشر شهرا بعد الإصابة. هذا التأخير يسمح للعظام بمحاولة إعادة تشكيل نفسها طبيعيا، ويسمح للأنسجة الرخوة بالتعافي من التورم. الاستثناء الوحيد هو الكسور التي تؤثر مباشرة على سطح المفصل، والتي تتطلب تدخلا مبكرا لمنع تلف الغضاريف.
اعتبارات خاصة للأطفال
يختلف التعامل مع سوء التحام كسور القدم لدى الأطفال بشكل جذري عن البالغين. يمتلك الهيكل العظمي غير الناضج للأطفال قدرة هائلة على إعادة التشكيل وتصحيح نفسه بمرور الوقت مع النمو، وهو ما يعرف طبيا بـ "قانون وولف".
لذلك، فإن القاعدة الذهبية في جراحة عظام الأطفال هي عدم التسرع في إجراء جراحة لمحاولة إعادة العظام إلى شكلها المثالي في الصور الشعاعية، خاصة للأطفال دون سن التاسعة. يحدث التصحيح التلقائي بشكل متوقع مع النمو، ويكون أكثر فعالية عندما يكون التشوه قريبا من مفصل أو في نفس اتجاه حركة المفصل. التدخل الجراحي يقتصر على الحالات التي تتأثر فيها مراكز النمو (الصفائح المشاشية) بشكل لا يمكن إصلاحه.
العلاج الجراحي لسوء الالتحام
عندما تفشل العلاجات التحفظية (مثل تعديل الأحذية، واستخدام الضمادات السيليكونية، والفرشات الطبية) في تخفيف الألم واستعادة الوظيفة، يصبح التدخل الجراحي هو الحل الأمثل. تختلف التقنية الجراحية باختلاف العظمة المصابة.
جراحة سلاميات أصابع القدم
نادرا ما يسبب سوء التحام أصابع القدم إعاقة حركية تستدعي الجراحة، حيث أن وظيفتها الأساسية هي التوازن. ولكن، إذا أدى التشوه إلى احتكاك شديد، أو تراكب الأصابع، أو تقرحات جلدية متكررة، نلجأ للجراحة.
- القص العظمي التقويمي: إذا كان المفصل سليما، يقوم الجراح بعمل شق صغير وإزالة جزء إسفيني (على شكل مثلث) من العظم في مكان التشوه، ثم يتم تعديل استقامة الإصبع وتثبيته بسلك معدني دقيق (سلك كيرشنر) حتى يلتئم.
- استئصال المفصل أو العظم: في حالات التشوهات الشديدة والمتصلبة، خاصة في المفاصل بين السلاميات، قد يضطر الجراح إلى استئصال جزء من العظم الملتئم بشكل خاطئ لتحرير المفصل وإزالة الضغط. في الأصابع الصغرى، يمكن إزالة جزء من العظم دون التأثير بشكل كبير على وظيفة القدم.
جراحة عظام مشط القدم
مشط القدم هو الهيكل الداعم الأساسي. إذا التئم الكسر بحيث يكون رأس العظمة متجها لأسفل (نحو باطن القدم)، فإنه سيشكل نقطة ارتكاز مؤلمة جدا تشبه الحصاة داخل حذائك، مما يؤدي إلى تكون مسمار قدم صلب.
- القص العظمي الظهري المغلق: هي العملية الأكثر شيوعا. يقوم الجراح بعمل شق أعلى القدم، ويستأصل قطعة عظمية صغيرة على شكل مثلث من أعلى عظمة المشط. عند إغلاق هذه الفجوة، يرتفع رأس عظمة المشط للأعلى، مما يزيل الضغط عن باطن القدم. يتم تثبيت العظم بشريحة ومسامير معدنية صغيرة.
- استخدام جهاز إليزاروف والمثبتات الخارجية: في الحالات المعقدة جدا، أو عندما يكون هناك قصر شديد في العظمة بسبب تراكب أجزاء الكسر، قد يؤدي التقويم الفوري إلى شد مفرط للأعصاب والأوعية الدموية. هنا، يستخدم الجراح جهازا معدنيا خارجيا صغيرا يتم تثبيته بمسامير دقيقة في العظم. يقوم المريض بتعديل الجهاز يوميا بمليمترات بسيطة لتقويم وتطويل العظم تدريجيا، وهي تقنية تعتمد على بناء عظم جديد.
- الإجراءات التعويضية ودمج المفاصل: إذا كان العظم هشا جدا أو متضررا بشدة، قد يتم إجراء قص عظمي في مكان آخر من العظمة لرفع الرأس. وإذا كان المفصل المجاور قد أصيب بخشونة متقدمة، فإن الحل النهائي لتخفيف الألم هو دمج المفصل (إلغاء الحركة فيه وتثبيته).
جراحة عظمة الكاحل أو القعب
سوء التحام عظمة الكاحل هو الأكثر تعقيدا وإعاقة. هذه العظمة تتحمل وزن الجسم كاملا، وأي انحراف فيها يؤدي إلى تدمير مفاصل الكاحل والقدم. المشكلة الكبرى هنا هي ضعف التروية الدموية، مما قد يؤدي إلى "النخر اللاوعائي" (موت أنسجة العظم بسبب نقص الدم).
- القص العظمي للحفاظ على المفصل: في حالات نادرة حيث يتم اكتشاف المشكلة مبكرا، والغضاريف لا تزال سليمة، ولا يوجد موت في العظم، يمكن للجراح إجراء قص عظمي لإعادة توجيه العظمة وتثبيتها بمسامير قوية، بهدف إنقاذ المفصل الطبيعي.
- دمج المفاصل الثلاثي: هو المعيار الذهبي والعلاج الأنجح لحالات التشوه الشديد والألم المزمن في عظمة الكاحل. تتضمن هذه العملية دمج ثلاثة مفاصل رئيسية تحت وأمام الكاحل. يقوم الجراح بإزالة الغضاريف التالفة، وتصحيح التشوه عن طريق إزالة أجزاء عظمية محددة، ثم تثبيت القدم في وضع مستقيم ومسطح باستخدام مسامير كبيرة. هذه العملية تلغي الحركة الجانبية للقدم ولكنها تقضي على الألم تماما وتسمح بالمشي الطبيعي.
- الدمج الشامل أو استئصال العظمة: في الحالات الكارثية حيث تدمرت عظمة الكاحل بالكامل وماتت أنسجتها، قد يضطر الجراح إلى استئصال العظمة بالكامل، ودمج عظمة الساق مباشرة مع عظمة الكعب. هذا يؤدي إلى قصر طفيف في الساق وتيبس في الكاحل، ولكنه يوفر قدما قوية وقادرة على تحمل الوزن بدون ألم.
التعافي وإعادة التأهيل
نجاح أي جراحة لعلاج سوء التحام كسور القدم يعتمد بنسبة كبيرة على التزام المريض ببرنامج التعافي. تلتئم العظام ببطء وتحتاج إلى حماية. ينقسم التعافي عادة إلى ثلاث مراحل أساسية:
- المرحلة الأولى (من صفر إلى 6 أسابيع): يمنع تماما وضع أي وزن على القدم المجرى لها العملية. سيتم وضع قدمك في جبس أو حذاء طبي صلب. رفع القدم فوق مستوى القلب معظم الوقت هو أمر بالغ الأهمية لتقليل التورم ومنع مشاكل التئام الجروح.
- المرحلة الثانية (من 6 إلى 12 أسبوعا): سيقوم الطبيب بإجراء أشعة سينية للتأكد من بدء التئام العظام. إذا كانت الأمور تسير بشكل جيد، سيسمح لك بالبدء في تحميل الوزن جزئيا وتدريجيا باستخدام حذاء المشي الطبي (CAM Boot) وعكازات. تبدأ هنا تمارين تحريك المفاصل غير المدمجة لمنع تيبسها.
- المرحلة الثالثة (من 3 إلى 6 أشهر): الانتقال التدريجي لارتداء الأحذية العادية. قد تحتاج إلى فرشات طبية مخصصة لدعم قوس القدم الجديد. يبدأ العلاج الطبيعي المكثف لتقوية عضلات الساق، وتحسين التوازن، وإعادة التدريب على المشي بطريقة صحيحة.
الأسئلة الشائعة
مدة الشفاء المتوقعة
تختلف مدة الشفاء بشكل كبير حسب نوع الجراحة والعظمة المصابة. جراحات الأصابع قد تستغرق 4 إلى 6 أسابيع، بينما جراحات مشط القدم وعظمة الكاحل المعقدة (مثل دمج المفاصل) قد تتطلب من 3 إلى 6 أشهر للتعافي الكامل والعودة للأنشطة الطبيعية.
مدى ضرورة التدخل الجراحي
الجراحة ليست ضرورية لمجرد تحسين شكل القدم في الأشعة. لا يتم اللجوء للجراحة إلا إذا كان التشوه يسبب ألما مزمنا، أو يعيق المشي الطبيعي، أو يسبب تقرحات ومسامير قدم لا تستجيب للعلاج التحفظي وتغيير الأحذية.
نسب نجاح العمليات الجراحية
نسب النجاح مرتفعة جدا، خاصة في تخفيف الألم واستعادة القدرة على المشي. عمليات دمج المفاصل، رغم أنها تلغي جزءا من حركة القدم، إلا أنها تعتبر ناجحة جدا في توفير قدم ثابتة وغير مؤلمة للمريض.
التعامل مع الألم بعد الجراحة
من الطبيعي الشعور بالألم في الأيام الأولى بعد الجراحة. سيقوم الفريق الطبي بوصف مسكنات قوية للألم. رفع القدم المستمر واستخدام الكمادات الباردة (خلف الركبة أو على الفخذ) يساعد بشكل كبير في تقليل التورم والألم.
توقيت العودة للمشي الطبيعي
لا يسمح بالمشي الطبيعي بدون دعامات قبل مرور 8 إلى 12 أسبوعا في معظم جراحات مشط القدم والكاحل، وذلك للتأكد من التئام العظام تماما. التسرع في المشي قد يؤدي إلى فشل الجراحة وكسر المسامير الطبية.
دور العلاج الطبيعي في التعافي
العلاج الطبيعي حاسم جدا. بعد فترات التثبيت الطويلة، تضعف العضلات وتتيبس الأربطة. يساعد أخصائي العلاج الطبيعي في استعادة المرونة، وتقوية عضلات الساق، وتدريبك على المشي بتوازن لتجنب التحميل الخاطئ على المفاصل الأخرى.
تأثير العمر على قرار الجراحة
العمر بحد ذاته ليس عائقا، ولكن جودة العظام (مثل وجود هشاشة عظام) والحالة الصحية العامة (مثل السكري أو ضعف الدورة الدموية) تلعب دورا كبيرا. في الأطفال، يفضل الانتظار لأن العظام تصحح نفسها، بينما في كبار السن، قد نلجأ لخيارات جراحية أقل تعقيدا تركز على تخفيف الألم.
المضاعفات المحتملة للعملية
كأي تدخل جراحي، هناك مخاطر محتملة تشمل: العدوى، تأخر التئام الجروح، عدم التئام العظام (مما قد يتطلب جراحة أخرى)، إصابة الأعصاب السطحية (مما يسبب خدرا مؤقتا أو دائما في جزء من الجلد)، وتجلط الدم.
نوع التخدير المستخدم
تجرى معظم هذه العمليات تحت التخدير النصفي (في الظهر) أو التخدير الموضعي للأعصاب الطرفية مع مهدئ، مما يوفر تسكينا ممتازا للألم لعدة ساعات بعد العملية. في بعض الحالات المعقدة أو بناء على رغبة المريض، يمكن استخدام التخدير العام.
الحاجة لإزالة المسامير والشرائح
في الغالب، تترك الشرائح والمسامير المعدنية في الجسم مدى الحياة ولا تسبب أي مشاكل. لا يتم اللجوء لإزالتها إلا إذا كانت بارزة تحت الجلد وتسبب ألما عند ارتداء الأحذية، أو في حالة حدوث التهاب حولها، ويتم ذلك بعد التئام العظم تماما (عادة بعد عام من الجراحة الأولى).
===
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وجاهزية كاملة للتعامل مع جراحات الكسور المعقدة وإنقاذ الأطراف.
مواضيع أخرى قد تهمك