علاج تشوه كسر الكعبرة بالتثبيت النخاعي: الدليل الشامل للمرضى
الخلاصة الطبية
تشوه كسر الكعبرة هو التئام عظم الرسغ في وضع غير طبيعي بعد التعرض لكسر سابق. يتم علاجه بأحدث التقنيات عبر جراحة التثبيت النخاعي الداخلي، حيث يُزرع مسمار معدني داخل تجويف العظم لتصحيح الاعوجاج، استعادة طول العظم، وتخفيف الألم مع تجنب مضاعفات الشرائح التقليدية.
الخلاصة الطبية السريعة: تشوه كسر الكعبرة هو التئام عظم الرسغ في وضع غير طبيعي بعد التعرض لكسر سابق. يتم علاجه بأحدث التقنيات عبر جراحة التثبيت النخاعي الداخلي، حيث يُزرع مسمار معدني داخل تجويف العظم لتصحيح الاعوجاج، استعادة طول العظم، وتخفيف الألم مع تجنب مضاعفات الشرائح التقليدية.
مقدمة عن تشوه كسر الكعبرة
يعتبر مفصل الرسغ من أكثر مفاصل الجسم تعقيدا وأهمية، حيث يعتمد عليه الإنسان في أداء أدق المهام اليومية. عندما يتعرض الإنسان لكسر في أسفل عظمة الكعبرة ولا يتم علاجه بالشكل الأمثل، قد يلتئم العظم في وضع غير تشريحي، وهو ما يُعرف طبيا باسم "التشوه العظمي بعد الكسر" أو الالتئام المعيب. يمثل هذا التشوه تحديا طبيا كبيرا، حيث يؤدي إلى تغيرات جذرية في الميكانيكا الحيوية للمفصل.
نحن نتفهم تماما حجم المعاناة والألم الذي يمر به المريض عندما يكتشف أن كسر الرسغ القديم لم يلتئم بشكل صحيح. يتسبب هذا الالتئام الخاطئ في قصر طول عظمة الكعبرة، وتغير زوايا ميلانها الطبيعية، مما يؤدي إلى اختلال التوازن الدقيق بين عظام الرسغ وعظمة الزند المجاورة. في هذا الدليل الطبي الشامل، سنأخذك في رحلة مفصلة لفهم حالتك، وسنسلط الضوء على أحدث التقنيات الجراحية المبتكرة، وتحديدا تقنية "التثبيت النخاعي الداخلي"، التي أحدثت ثورة في علاج تشوه كسر الكعبرة واستعادة وظيفة اليد بكفاءة عالية.
فهم التركيب التشريحي لمفصل الرسغ
لفهم طبيعة المشكلة وكيفية علاجها، يجب أولا إلقاء نظرة مبسطة على التركيب الهندسي البديع لمفصل الرسغ. يتكون الساعد من عظمتين رئيسيتين هما عظمة الكعبرة وعظمة الزند. تلتقي هاتان العظمتان في منطقة الرسغ مع مجموعة من العظام الصغيرة لتشكيل مفصل معقد يسمح بحركات متعددة الاتجاهات.
في الحالة الطبيعية، تكون عظمة الكعبرة أطول قليلا من عظمة الزند، ولها زوايا ميلان محددة للأمام وللداخل. هذا التصميم التشريحي الدقيق يضمن توزيع الأوزان والقوى بشكل متساوٍ أثناء حمل الأشياء أو الاستناد على اليد. عندما يحدث تشوه كسر الكعبرة، يختل هذا النظام المعماري الدقيق، فتصبح عظمة الكعبرة أقصر، وتصطدم عظام الرسغ بعظمة الزند، وهو ما يفسر الكثير من الآلام التي يشعر بها المريض.
أسباب حدوث التشوه العظمي بعد الكسور
لا يحدث الالتئام الخاطئ للعظام من فراغ، بل هو نتيجة لمجموعة من العوامل التي تتداخل أثناء فترة العلاج الأولية للكسر. من أهم الأسباب التي تؤدي إلى هذه الحالة الطبية ما يلي:
- الاعتماد على العلاج التحفظي في كسور غير مستقرة: في بعض الأحيان، يتم علاج كسر شديد الإزاحة باستخدام الجبس فقط دون تدخل جراحي، مما يؤدي إلى تحرك العظام داخل الجبس والتئامها في وضع خاطئ.
- فقدان التثبيت الأولي: قد يتم رد الكسر وتثبيته بشكل صحيح في البداية، ولكن بمرور الوقت ومع تراجع التورم، تتحرك القطع العظمية من مكانها.
- تفتت العظام الشديد: الكسور التي يصاحبها تفتت شديد في العظام تفتقر إلى الدعم الهيكلي اللازم للحفاظ على طول العظمة أثناء فترة الالتئام.
- عدم المتابعة الدورية: إهمال زيارات المتابعة وإجراء الأشعة السينية الدورية خلال الأسابيع الأولى من الكسر يمنع الطبيب من اكتشاف أي تحرك للعظام وتصحيحه في الوقت المناسب.
الأعراض والمضاعفات المصاحبة للتشوه
يأتي المريض إلى العيادة عادة وهو يشتكي من مجموعة من الأعراض المزعجة التي تؤثر بشكل مباشر على جودة حياته وقدرته على العمل. تشمل هذه الأعراض ما يلي:
- ألم مزمن في منتصف الرسغ: ألم يزداد مع المجهود وحمل الأشياء الثقيلة.
- ألم في الجهة الزندية من الرسغ: وهو ألم ناتج عن متلازمة الانحشار الزندي الرسغي، حيث يؤدي قصر عظمة الكعبرة إلى اصطدام عظمة الزند بعظام الرسغ الصغيرة.
- تصلب المفصل ومحدودية الحركة: صعوبة في ثني الرسغ للأعلى أو للأسفل، وصعوبة بالغة في تدوير الساعد لفتح الأبواب أو استخدام المفاتيح.
- ضعف شديد في قبضة اليد: يلاحظ المريض تراجعا ملحوظا في قوة قبضته مقارنة باليد السليمة.
- تشوه شكلي واضح: في الحالات المتقدمة، يمكن ملاحظة اعوجاج أو بروز غير طبيعي في شكل الرسغ الخارجي.
متى نلجأ للتدخل الجراحي
إن قرار إجراء جراحة لتصحيح تشوه كسر الكعبرة ليس قرارا عشوائيا، بل يعتمد على تقييم دقيق للأعراض السريرية والقياسات الإشعاعية. يوصي أطباء جراحة العظام بالتدخل الجراحي عندما تتجاوز التشوهات العظمية الحدود التي يمكن للجسم التكيف معها.
يتم اتخاذ قرار الجراحة بناء على المعايير الإشعاعية التالية:
* فقدان زاوية الميلان الكعبري بأكثر من خمس عشرة درجة.
* قصر طول عظمة الكعبرة بأكثر من أربعة ملليمترات مقارنة باليد السليمة.
* بروز عظمة الزند بشكل إيجابي يتجاوز أربعة ملليمترات، مما يسبب احتكاكا مؤلما.
* تغير زاوية الميلان السهمي لتبلغ أكثر من خمس عشرة درجة للخلف أو عشرين درجة للأمام.
موانع إجراء الجراحة
رغم الفوائد الكبيرة للتدخل الجراحي، إلا أن هناك حالات يمتنع فيها الطبيب عن إجراء العملية الجراحية حفاظا على سلامة المريض، وتشمل:
* وجود التهاب أو عدوى نشطة في منطقة الرسغ أو في الدم.
* التشوهات التي تتضمن تلفا شديدا داخل سطح المفصل نفسه، حيث لا يمكن للمسمار النخاعي وحده تصحيح التدرجات المفصلية.
* المرضى في مرحلة النمو حيث لا تزال مراكز نمو العظام مفتوحة.
* الهشاشة العظمية الشديدة جدا التي تمنع المسامير من التثبيت الجيد داخل العظم.
التشخيص والتحضير قبل العملية
التخطيط الجراحي الدقيق هو حجر الأساس لنجاح عملية تصحيح تشوه كسر الكعبرة. تبدأ مرحلة التشخيص بالفحص السريري الدقيق لتقييم نطاق الحركة، قوة القبضة، ومناطق الألم بدقة.
بعد ذلك، يطلب الطبيب إجراء مجموعة من الفحوصات التصويرية:
* الأشعة السينية القياسية: يتم تصوير كلا الرسغين (المصاب والسليم) من عدة زوايا. يعتبر الرسغ السليم هو القالب الهندسي الذي سيسعى الجراح لمطابقته أثناء العملية.
* الأشعة المقطعية ثلاثية الأبعاد: تعتبر هذه الأشعة أداة لا غنى عنها في التخطيط الجراحي الحديث. فهي توفر خريطة دقيقة لموقع التشوه، وتساعد في تقييم جودة العظام، وتحديد حجم الرقعة العظمية المطلوبة، واختيار المقاس الدقيق للمسمار النخاعي.
خيارات العلاج المتاحة
تاريخيا، كانت الشرائح المعدنية ذاتية الغلق هي المعيار الذهبي لعلاج تشوه كسر الكعبرة. تعتمد هذه الطريقة على تثبيت شريحة معدنية على السطح الخارجي للعظمة لتثبيتها بعد قصها وتعديلها. ورغم نجاح هذه الطريقة، إلا أنها ارتبطت ببعض المضاعفات المزعجة، أهمها احتكاك الأوتار بالشريحة المعدنية البارزة، مما قد يؤدي إلى التهابها أو حتى تمزقها على المدى الطويل.
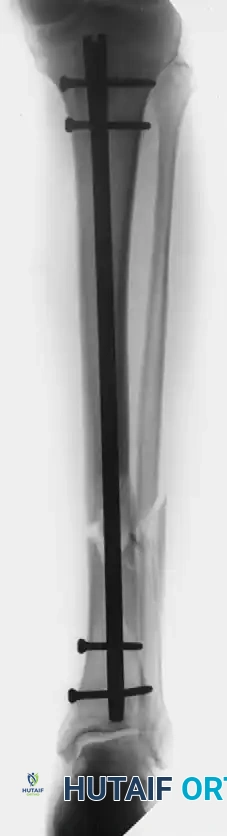
من هنا، برزت الحاجة إلى تقنية أكثر أمانا وراحة للمريض، وهي تقنية "التثبيت النخاعي الداخلي". تعتمد هذه التقنية المبتكرة على إدخال مسمار معدني دقيق للغاية داخل التجويف النخاعي لعظمة الكعبرة.
الفرق بين الشرائح التقليدية والتثبيت النخاعي
لتوضيح الصورة بشكل أفضل، نضع بين أيديكم هذه المقارنة العلمية المبسطة:
| وجه المقارنة | الشرائح المعدنية التقليدية | التثبيت النخاعي الداخلي |
|---|---|---|
| موقع الزرع | على السطح الخارجي للعظمة | مخفي تماما داخل تجويف العظمة |
| احتمالية تهيج الأوتار | واردة الحدوث بسبب بروز الشريحة | شبه معدومة نظرا لوجود المسمار بالداخل |
| الميكانيكا الحيوية | تتحمل العبء الأكبر من الضغط | تتقاسم الضغط مع العظمة الطبيعية (دعامة داخلية) |
| الشق الجراحي | يتطلب شقا جراحيا أطول وتوسيعا للأنسجة | شق جراحي أصغر وتدخل أقل في الأنسجة الرخوة |
| الحاجة لإزالة الشريحة | قد يطلب المريض إزالتها لاحقا بسبب الانزعاج | لا يتم إزالتها عادة لأنها لا تسبب أي بروز |
خطوات جراحة التثبيت النخاعي بالتفصيل
تعتبر جراحة تصحيح تشوه كسر الكعبرة باستخدام التثبيت النخاعي من الجراحات الدقيقة التي تتطلب مهارة عالية وتخطيطا مسبقا. إليك تفاصيل الخطوات التي يمر بها المريض داخل غرفة العمليات:
التخدير والشق الجراحي
تبدأ العملية بتخدير المريض (تخدير كلي أو موضعي للذراع حسب تقييم طبيب التخدير). يتم وضع الذراع على طاولة شفافة للأشعة لتسهيل التصوير أثناء الجراحة. يقوم الجراح بعمل شق جراحي صغير (حوالي ثلاثة سنتيمترات) في الجهة الظهرية للرسغ. يتم التعامل مع الأنسجة الرخوة بمنتهى الرقة، حيث يتم إبعاد الأوتار والأعصاب الحسية بدقة فائقة لحمايتها، ويتم نقل وتر الإبهام الطويل من مساره مؤقتا لمنع احتكاكه بمنطقة الجراحة.
قص العظم وتعديل المسار
هذه هي المرحلة الأكثر دقة في العملية. بناء على التخطيط المسبق والأشعة المقطعية، يحدد الجراح النقطة الدقيقة التي حدث فيها الاعوجاج. باستخدام منشار جراحي دقيق للغاية ومبرد مائي لمنع الحرارة، يتم عمل شق في العظمة (قص عظمي). بعد ذلك، يتم فتح هذا الشق تدريجيا باستخدام أدوات خاصة لاستعادة الطول المفقود لعظمة الكعبرة وتعديل زوايا ميلانها لتعود إلى وضعها التشريحي الأصلي.
إدخال المسمار النخاعي والتثبيت
بمجرد استعادة الشكل الطبيعي للعظمة، يتم تثبيتها مؤقتا بأسلاك معدنية رفيعة. بعد التأكد من صحة الزوايا باستخدام جهاز الأشعة داخل غرفة العمليات، يتم تحضير التجويف الداخلي للعظمة. يُدخل الجراح المسمار النخاعي بدقة داخل العظمة بحيث يكون غائرا تماما ولا يبرز منها أي جزء. يتم تثبيت هذا المسمار في مكانه باستخدام مسامير قفل عرضية صغيرة جدا في الجزء السفلي والعلوي لضمان ثبات العظمة ومنعها من الدوران.
الترقيع العظمي
عندما يتم تعديل العظمة وإطالتها، ينتج عن ذلك فراغ أو فجوة عظمية. لضمان التئام هذا الفراغ بقوة، يقوم الجراح بأخذ قطعة صغيرة من العظم الإسفنجي (عادة من عظمة الحوض للمريض نفسه) ويقوم بتشكيلها وزرعها بدقة داخل هذه الفجوة. يعمل المسمار النخاعي كدعامة ميكانيكية قوية، بينما تعمل الرقعة العظمية كبيئة بيولوجية محفزة لنمو العظام الجديدة والتحامها.
مرحلة التعافي والعلاج الطبيعي
لا تنتهي رحلة العلاج بانتهاء العملية الجراحية، بل تبدأ مرحلة لا تقل أهمية وهي مرحلة التأهيل والتعافي. يتطلب نجاح العملية التزاما تاما من المريض بتعليمات الطبيب وبرنامج العلاج الطبيعي.
الأسابيع الأولى بعد الجراحة
في الأسبوعين الأولين (من صفر إلى أسبوعين)، يتم وضع الرسغ في جبيرة داعمة ومبطنة جيدا للحفاظ على ثبات المفصل. يُنصح المريض برفع يده فوق مستوى القلب لتقليل التورم، مع ضرورة تحريك أصابع اليد باستمرار لتنشيط الدورة الدموية ومنع تيبس الأوتار. في هذه المرحلة، يكون الهدف الأساسي هو السيطرة على الألم والتورم وحماية الجرح حتى يلتئم.
مرحلة التأهيل وتقوية العضلات
بعد مرور أسبوعين إلى ستة أسابيع، وفي الحالات التي لا تتطلب إطالة كبيرة للعظم، يتم استبدال الجبيرة الأولية بجبيرة بلاستيكية قابلة للإزالة. يبدأ المريض برنامجا مكثفا للعلاج الطبيعي تحت إشراف متخصص. يتم التركيز على تمارين المدى الحركي التدريجي للرسغ والساعد. يُسمح للمريض بأداء الأنشطة اليومية الخفيفة التي لا تسبب ألما.
بدءا من الأسبوع الثامن فصاعدا، وبعد التأكد من التئام العظام من خلال الأشعة السينية، تبدأ مرحلة التقوية. يتم إدخال تمارين المقاومة وحمل الأوزان الخفيفة تدريجيا لاستعادة قوة القبضة. يُمنع منعا باتا العودة للأعمال الشاقة أو الرياضات العنيفة قبل التأكد التام من الالتحام العظمي الكامل.
مضاعفات محتملة وكيفية تجنبها
كما هو الحال في أي تدخل جراحي، هناك نسبة ضئيلة من المضاعفات المحتملة التي يجب أن يكون المريض على دراية بها. يقوم الجراح المتمرس باتخاذ كافة التدابير الوقائية لتجنبها:
- عدم دقة الرد العظمي: نظرا لأن المسمار النخاعي ثابت الزاوية، يجب على الجراح التأكد من تعديل العظمة بنسبة مائة بالمائة قبل إدخال المسمار.
- بروز المسامير العرضية: قد يحدث تهيج للأوتار إذا كانت المسامير العرضية أطول من اللازم. يتم تجنب ذلك بالقياس الدقيق باستخدام الأشعة أثناء العملية.
- تأخر الالتئام أو عدمه: قد يحدث إذا لم تكن الرقعة العظمية كافية أو إذا كان المريض مدخنا. لذلك يُنصح بالتوقف التام عن التدخين قبل وبعد الجراحة.
الأسئلة الشائعة حول علاج تشوه كسر الكعبرة
مدة الشفاء المتوقعة بعد الجراحة
تختلف مدة الشفاء من مريض لآخر بناء على العمر، جودة العظام، ومدى تعقيد الجراحة. بشكل عام، يستغرق التئام العظام الأولي حوالي ستة إلى ثمانية أسابيع. ومع ذلك، فإن الاسترداد الكامل لقوة القبضة والمدى الحركي الطبيعي، وعودة الأنسجة الرخوة لطبيعتها، قد يستغرق من ستة أشهر إلى عام كامل من الالتزام ببرنامج العلاج الطبيعي.
إمكانية إزالة المسامير مستقبلا
من أهم مميزات تقنية التثبيت النخاعي الداخلي أن المسمار يتم زرعه بالكامل داخل التجويف العظمي، مما يجعله غير بارز تحت الجلد ولا يسبب أي احتكاك مع الأوتار. لذلك، في الغالبية العظمى من الحالات، لا توجد أي حاجة طبية لإجراء عملية ثانية لإزالة المسمار، ويبقى في مكانه مدى الحياة بأمان تام، إلا في حالات نادرة جدا إذا تسبب في تهيج موضعي.
تأثير الجراحة على حركة الأصابع
لا تؤثر الجراحة بشكل مباشر على حركة الأصابع، بل على العكس، فإن تصحيح تشوه الرسغ يساهم في تحسين كفاءة الأوتار التي تحرك الأصابع. من الضروري جدا أن يبدأ المريض في تحريك أصابعه بشكل كامل ومستمر فور الإفاقة من التخدير، وذلك لمنع حدوث أي التصاقات في الأوتار وتقليل التورم في اليد.
بدائل الجراحة المتاحة
إذا كان التشوه العظمي بسيطا ولا يسبب ألما شديدا أو إعاقة وظيفية واضحة، فقد يوصي الطبيب بالعلاج التحفظي. يشمل ذلك تعديل نمط الحياة، وتجنب الأنشطة المجهدة للرسغ، واستخدام الدعامات الطبية عند الحاجة، بالإضافة إلى المسكنات ومضادات الالتهاب. ومع ذلك، في حالات التشوه الشديد الذي يرافقه ألم مزمن وضعف في القبضة، تظل الجراحة هي الحل الجذري الوحيد.
نسبة نجاح عملية التثبيت النخاعي
تعتبر نسبة نجاح عمليات تصحيح تشوه الكعبرة باستخدام التثبيت النخاعي عالية جدا وتتجاوز التسعين بالمائة في الحالات التي يتم اختيارها بعناية. يشعر معظم المرضى بتحسن كبير في مستوى الألم، ويستعيدون جزءا كبيرا من المدى الحركي وقوة القبضة. يعتمد النجاح بشكل كبير على مهارة الجراح، دقة التخطيط، والتزام المريض بالعلاج الطبيعي.
الألم المتوقع بعد العملية
من الطبيعي الشعور بألم وتورم في الأيام الأولى بعد الجراحة نتيجة للتدخل الجراحي وقص العظام. يتم السيطرة على هذا الألم بفعالية من خلال الأدوية المسكنة الموصوفة من قبل الطبيب، ورفع اليد، واستخدام الكمادات الباردة. يبدأ الألم في التراجع بشكل ملحوظ بعد الأسبوع الأول، ليتحول إلى شعور بالشد أو الانزعاج البسيط أثناء جلسات العلاج الطبيعي.
العودة للعمل وممارسة الرياضة
تعتمد العودة للعمل على طبيعة مهنة المريض. الأعمال المكتبية التي لا تتطلب مجهودا يدويا يمكن العودة إليها خلال أسبوعين إلى ثلاثة أسابيع. أما الأعمال اليدوية الشاقة والرياضات التي تتطلب استخدام اليدين، فلا يُسمح بالعودة إليها إلا بعد التأكد التام من التئام العظام بشكل كامل، وهو ما يستغرق عادة من ثلاثة إلى أربعة أشهر.
الحاجة إلى جلسات العلاج الطبيعي
العلاج الطبيعي ليس خيارا ترفيهيا بعد هذه الجراحة، بل هو جزء أساسي ومكمل لنجاح العملية. الجراحة تقوم بتصحيح الهيكل العظمي، بينما يقوم العلاج الطبيعي بإعادة تدريب العضلات، تليين المفاصل، وفك أي التصاقات في الأنسجة الرخوة. إهمال العلاج الطبيعي قد يؤدي إلى تيبس دائم في المفصل رغم نجاح الجراحة عظميا.
تأثير هشاشة العظام على الجراحة
تلعب جودة العظام دورا حاسما في اختيار نوع الجراحة. في حالات هشاشة العظام الشديدة، قد يكون العظم رقيقا جدا بحيث لا يستطيع تحمل المسامير النخاعية أو الشرائح بشكل آمن. في هذه الحالات، يقوم الجراح بتقييم دقيق، وقد يضطر لاستخدام تقنيات تثبيت إضافية، أو تأجيل الجراحة لحين تحسين كثافة العظام طبيا، أو اختيار بدائل جراحية أخرى تناسب حالة العظام.
مصادر العظم المستخدم في الترقيع
في معظم عمليات تصحيح التشوه، يحتاج الجراح إلى رقعة عظمية لملء الفراغ الناتج عن تعديل العظمة. الخيار الأفضل والمعيار الذهبي هو أخذ قطعة صغيرة من عظمة الحوض للمريض نفسه (الرقعة الذاتية)، لأنها تحتوي على خلايا حية تحفز الالتئام السريع. في بعض الحالات، يمكن استخدام بدائل عظمية صناعية أو عظام من بنك العظام لتجنب عمل شق جراحي إضافي في الحوض، ويتم مناقشة هذه الخيارات مع المريض قبل العملية.
===
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك