الدليل الشامل لعلاج عدم التئام الكسور جراحيا وطبيا
الخلاصة الطبية
حالة عدم التئام الكسور هي توقف العملية البيولوجية لشفاء العظم المكسور بشكل نهائي، وتتطلب تدخلاً طبياً متخصصاً. يعتمد العلاج على الجراحة لتثبيت العظم ميكانيكياً وتحفيزه حيوياً عبر تقنيات متقدمة مثل المسامير النخاعية والترقيع العظمي لضمان عودة الوظيفة الطبيعية للطرف المصاب.
الخلاصة الطبية السريعة: حالة عدم التئام الكسور هي توقف العملية البيولوجية لشفاء العظم المكسور بشكل نهائي، وتتطلب تدخلاً طبياً متخصصاً. يعتمد العلاج على الجراحة لتثبيت العظم ميكانيكياً وتحفيزه حيوياً عبر تقنيات متقدمة مثل المسامير النخاعية والترقيع العظمي لضمان عودة الوظيفة الطبيعية للطرف المصاب.
مقدمة شاملة عن حالة عدم التئام الكسور
يعد تعرض الإنسان لكسر في العظام تجربة مؤلمة ومقلقة، ولكن في معظم الحالات، يمتلك الجسم البشري قدرة مذهلة على شفاء نفسه وترميم العظام المكسورة لتعود إلى قوتها الطبيعية. ومع ذلك، في بعض الحالات المعقدة، تتوقف هذه العملية البيولوجية المعجزة، وتفشل العظام في الالتحام معاً مجدداً، وهو ما يُعرف طبياً بمصطلح عدم التئام الكسور.
على الرغم من التقدم الهائل في الدراسات الميكانيكية والبيولوجية المخصصة لشفاء العظام، فإن وضع معيار عالمي صارم لإعلان أن الكسر قد وصل إلى مرحلة عدم الالتئام لا يزال يمثل تحدياً سريرياً لأطباء جراحة العظام. إن تشخيص هذه الحالة هو في الأساس قرار سريري وشعاعي، ولا يتم تأكيده إلا عندما تظهر الأدلة بشكل قاطع أن العملية البيولوجية للشفاء قد توقفت تماماً، وأن التحام العظام أصبح أمراً مستبعداً للغاية دون تدخل جراحي.
في عام ألف وتسعمائة وستة وثمانين، ولأغراض توحيد اختبارات أجهزة شفاء العظام، حددت لجنة تابعة لإدارة الغذاء والدواء الأمريكية أن عدم الالتئام يحدث عندما يمر تسعة أشهر على الأقل منذ وقوع الإصابة، مع عدم إظهار الكسر لأي علامات مرئية للشفاء التدريجي لمدة ثلاثة أشهر متتالية. ولكن، وكما يدرك جراحو العظام المتمرسون، لا يمكن تطبيق هذا المعيار الزمني الصارم بشكل عام على جميع المواقع التشريحية وأنماط الإصابات.
على سبيل المثال، لا ينبغي عموماً اعتبار كسر في عمود عظم طويل مثل قصبة الساق حالة عدم التئام إلا بعد مرور ستة أشهر على الأقل من الإصابة، حيث يتطلب الجدول الزمني الفسيولوجي للالتئام في هذه المنطقة مدة أطول، خاصة في وجود مضاعفات موضعية مثل التلف الشديد للأنسجة الرخوة أو العدوى الخفية. وعلى العكس من ذلك، فإن الكسر داخل المحفظة في عنق عظمة الفخذ، والذي يفتقر إلى إمداد دموي قوي، يمكن تشخيصه بشكل قاطع على أنه عدم التئام بعد ثلاثة أشهر فقط من الركود الشعاعي.

تشريح العظام وعملية الالتئام الطبيعية
لفهم سبب فشل العظام في الالتئام، يجب علينا أولاً أن نفهم كيف تشفى العظام بشكل طبيعي. تعتمد عملية شفاء الكسور على مفهوم طبي يُعرف باسم المفهوم الماسي. يمثل هذا المفهوم توازناً دقيقاً بين أربعة عناصر أساسية يجب أن تتوافر لضمان التحام العظم بنجاح.
العنصر الأول هو الخلايا المكونة للعظام وهي الخلايا الحية المسؤولة عن بناء نسيج عظمي جديد. العنصر الثاني هو الهياكل الموصلة للعظام والتي تعمل كدعامات مادية تنمو عليها الخلايا الجديدة. العنصر الثالث هو عوامل النمو المحفزة للعظام وهي إشارات كيميائية وبروتينات توجه الخلايا لبدء عملية البناء. أما العنصر الرابع والأخير فهو البيئة الميكانيكية المستقرة، والتي تعني تثبيت الكسر بشكل يمنع الحركة المفرطة التي قد تدمر النسيج العظمي الهش في بداية تكونه. أي خلل في هذا التوازن الدقيق يؤدي إلى تأخر الالتئام أو توقفه تماماً.
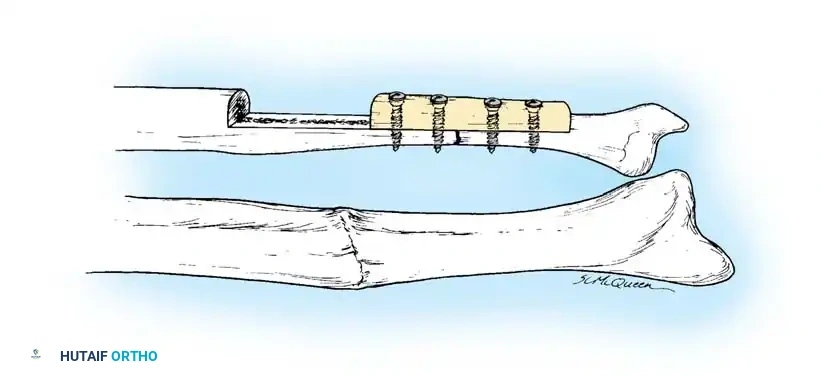
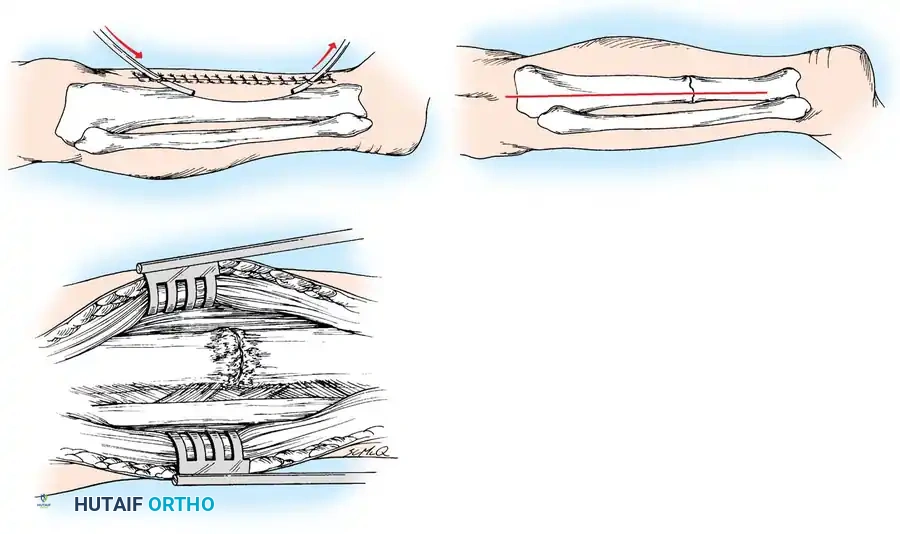
الأسباب وعوامل الخطر المؤدية لعدم الالتئام
إن التسبب الدقيق في تأخر الالتئام وعدم الالتئام هو متعدد العوامل، ويمثل فشلاً في التوازن البيولوجي والميكانيكي الذي ذكرناه سابقاً. تؤثر العوامل الجهازية العامة والموضعية بشكل عميق على هذا التوازن الدقيق، ويعد فهمها الخطوة الأولى نحو العلاج الناجح.
العوامل الجهازية والعامة للمريض
تشمل العوامل الجهازية التي تساهم في عدم الالتئام الحالة الأيضية الأساسية للمريض، والحالة الغذائية، وصحة الغدد الصماء مثل الإصابة بداء السكري أو خلل وظائف الغدة الدرقية، ومستوى النشاط البدني العام.
يعد استخدام التبغ والتدخين من أهم عوامل الخطر الجهازية القابلة للتعديل والتي تتورط بشكل مباشر في تطور حالات عدم التئام الكسور. يعمل النيكوتين كمضيق قوي للأوعية الدموية، مما يقلل من تفرع الأوعية الدموية الدقيقة في موقع الكسر. أثبتت الدراسات الطبية أن النيكوتين لا يقلل فقط من تكوين الأوعية الدموية بل يزيد بشكل كبير من القابلية للإصابة بعدوى العظام. كما أظهرت الأبحاث زيادة ذات دلالة إحصائية في حالات عدم التئام قصبة الساق بين المدخنين مقارنة بغير المدخنين. من الناحية الفسيولوجية، يظهر المدخنون انخفاضاً في توتر أكسجين الأنسجة، مما يؤدي إلى ضعف التئام الجروح وضعف تكوين العظام. لذلك، يجب على المريض الامتناع التام عن التدخين خلال مراحل العلاج لضمان الشفاء.
أما بالنسبة للأدوية المضادة للالتهابات غير الستيرويدية مثل الإيبوبروفين والديكلوفيناك، فإن دورها في شفاء الكسور لا يزال موضوع نقاش أكاديمي مكثف. تثبط هذه الأدوية إنزيمات معينة مما يقلل من تخليق مركبات حيوية تعتبر بالغة الأهمية لعملية التعظم. أظهرت نماذج حيوانية متعددة أن هذه الأدوية تقلل من معدلات شفاء الكسور. وفي حين أن الدراسات البشرية تقدم بيانات متضاربة، فإن الخطر المحتمل يبرر الحذر. ننصح بشدة المرضى الذين يعانون من تأخر الالتئام أو عدم الالتئام بالامتناع عن استخدام هذه المسكنات أو الكورتيكوستيرويدات الجهازية أثناء فترة علاج الكسور.
العوامل الموضعية المرتبطة بالكسر
تحدد العوامل الموضعية البيئة البيولوجية والميكانيكية المباشرة للكسر. في مراجعة طبية تاريخية شملت مئات الحالات من عدم التئام العظام الطويلة، وجد أن عدم الالتئام يكون أكثر شيوعاً بشكل ملحوظ عندما تكون الكسور مفتوحة مع تجريد السمحاق وهو الغشاء المغلف للعظم. كما تزيد احتمالية عدم الالتئام إذا تعقدت الحالة بعدوى عميقة، أو إذا كان الكسر مقطعياً مما يؤدي إلى ضعف الإمداد الدموي.
من العوامل الموضعية الأخرى الكسور شديدة التفتت الناتجة عن صدمات عالية الطاقة مثل حوادث السيارات، أو التثبيت غير الآمن الذي يؤدي إلى إجهاد مفرط وحركة مستمرة بين طرفي العظم. التثبيت لفترة غير كافية، أو استخدام تقنيات جراحية تدمر الحيوية البيولوجية للعظم، أو وجود شد مفرط يباعد بين شظايا العظم، كلها عوامل تساهم في فشل الالتئام.
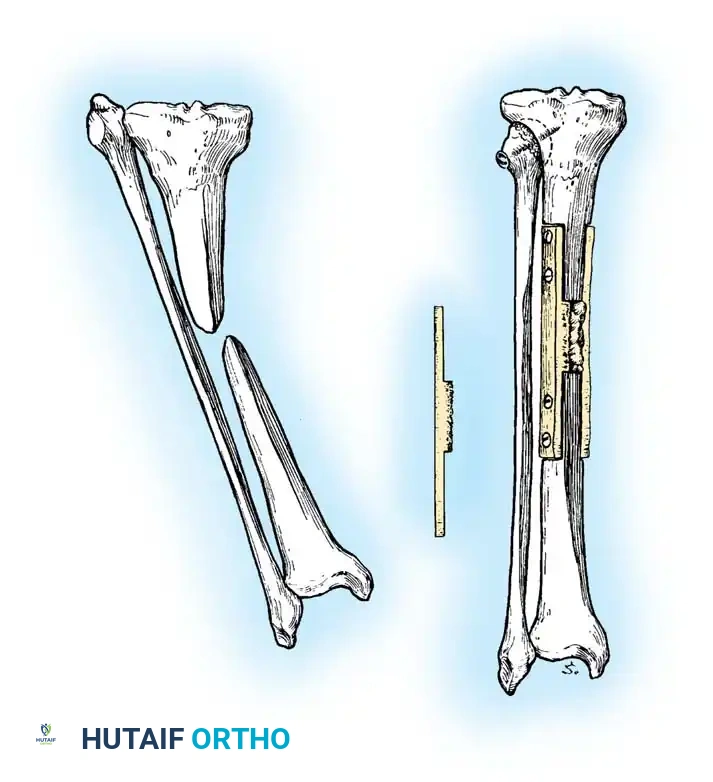
الأعراض والعلامات التحذيرية للمريض
بالنسبة للمريض، قد تكون أعراض عدم التئام الكسور محبطة وتؤثر بشكل كبير على جودة الحياة. من أهم العلامات التحذيرية استمرار الألم في موقع الكسر لفترة تتجاوز الوقت المتوقع للشفاء، خاصة عند محاولة تحميل الوزن أو تحريك الطرف المصاب. قد يلاحظ المريض أيضاً تورماً مستمراً، أو شعوراً بعدم الاستقرار والحركة غير الطبيعية في مكان الكسر. في بعض الحالات، قد يكون هناك ألم يمتد إلى المفاصل المجاورة بسبب تغير الميكانيكا الحيوية للطرف. إذا استمرت هذه الأعراض دون تحسن بعد عدة أشهر من الإصابة أو الجراحة الأولية، يجب استشارة جراح العظام لتقييم الحالة.
التشخيص والتقييم الطبي الشامل
يتطلب الإدارة الناجحة لعدم الالتئام تخطيطاً دقيقاً قبل الجراحة، ومعالجة كل من حالة المريض العامة والبيئة الموضعية للكسر. يعتمد التشخيص بشكل أساسي على الفحص السريري الدقيق ومراجعة التاريخ الطبي للمريض وتفاصيل الإصابة الأصلية.
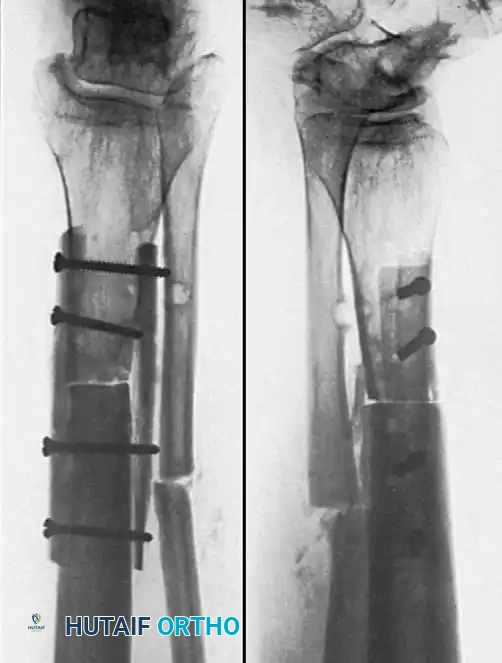
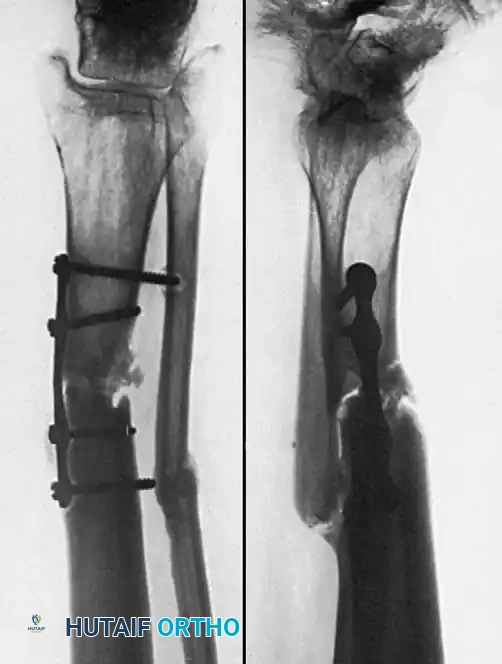
تلعب الأشعة السينية دوراً حاسماً في تأكيد التشخيص، حيث تظهر عدم وجود جسور عظمية أو نسيج كالس يربط بين طرفي الكسر، أو قد تظهر فجوة واضحة أو تصلباً في نهايات العظام. في الحالات الأكثر تعقيداً، قد يطلب الطبيب إجراء تصوير مقطعي محوسب للحصول على رؤية ثلاثية الأبعاد دقيقة لموقع الكسر وتقييم مدى فقدان العظام.
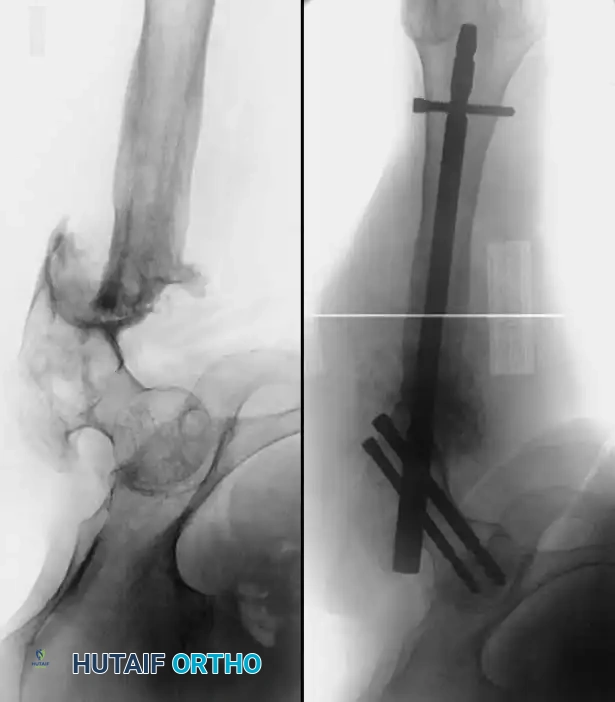
في المرضى الذين لديهم تاريخ من الصدمات عالية الطاقة، أو إصابات الأوعية الدموية، أو ضعف النبض المحيطي، يعد إجراء تصوير الأوعية الدموية قبل الجراحة أمراً إلزامياً. يجب تصحيح التشوهات الوعائية الكبيرة بواسطة جراح الأوعية الدموية قبل أو بالتزامن مع التدخل العظمي. كما يجب توثيق إصابات الأعصاب بدقة لضمان خطة علاجية متكاملة.
تصنيف حالات عدم التئام الكسور
تحدد حالة نهايات العظام في موقع عدم الالتئام الاستراتيجية الجراحية المناسبة. أنظمة التصنيف الأكثر استخداماً عالمياً هي نظام ويبر وتشيك الذي يعتمد على الحيوية البيولوجية، ونظام بالي الذي يعتمد على فقدان العظام والتشوه.
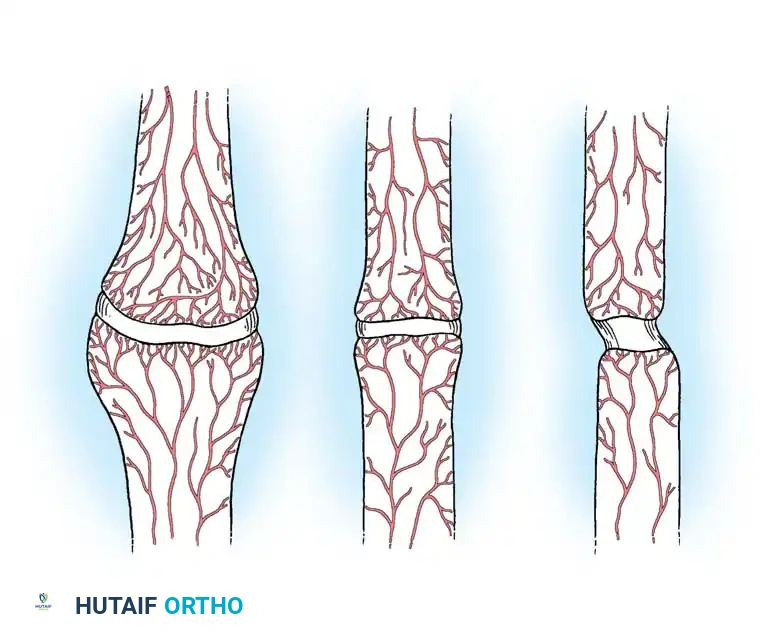
التصنيف الحيوي لويبر وتشيك
صنف ويبر وتشيك حالات عدم الالتئام إلى فئتين رئيسيتين بناءً على حيوية وأوعية نهايات الكسر.
الفئة الأولى هي عدم الالتئام المفرط الأوعية أو النشط حيوياً. تمتلك هذه الحالات إمداداً دموياً غنياً وقادرة بيولوجياً على إحداث استجابة للشفاء. الفشل هنا ميكانيكي وسببه عدم الاستقرار. تنقسم هذه الفئة إلى أشكال متعددة مثل قدم الفيل حيث يكون هناك تضخم ونسيج عظمي غزير ناتج عن تثبيت غير آمن أو تحميل الوزن المبكر. وهناك شكل حافر الحصان الذي يظهر تضخماً خفيفاً مع تكوين كالس ضعيف، وعادة ما يظهر بعد تثبيت غير مستقر بشكل معتدل. وهناك النوع قليل التغذية حيث يكون العظم حيوياً ولكن لا يوجد كالس، ويحدث بعد إزاحة كبيرة أو تباعد الشظايا.
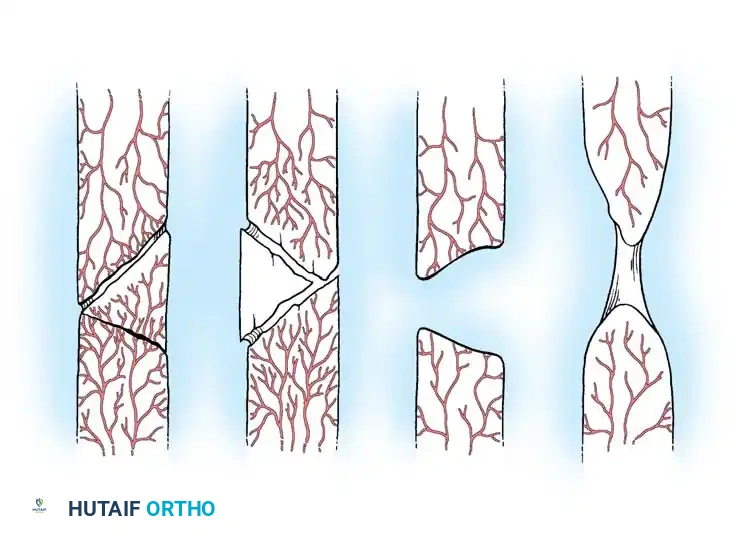
الفئة الثانية هي عدم الالتئام اللاوعائي أو الضموري. تفتقر هذه الحالات إلى التفاعل البيولوجي ولديها إمداد دموي ضعيف. وهي غير قادرة على الاتحاد دون تدخل بيولوجي مثل تقشير العظام والترقيع. تنقسم هذه الفئة إلى عدم الالتئام الإسفيني الالتوائي والذي يتميز بشظية فراشية نخرية، وعدم الالتئام المفتت الذي يحتوي على شظايا نخرية متعددة مع غياب مطلق للكالس. وهناك عدم الالتئام مع وجود عيب عظمي يتميز بفقدان جزء من العظم الأنبوبي. وأخيراً عدم الالتئام الضموري وهو النتيجة النهائية حيث يتم امتصاص الشظايا الوسيطة واستبدالها بنسيج ندبي خامل يفتقر إلى الإمكانات المكونة للعظام.
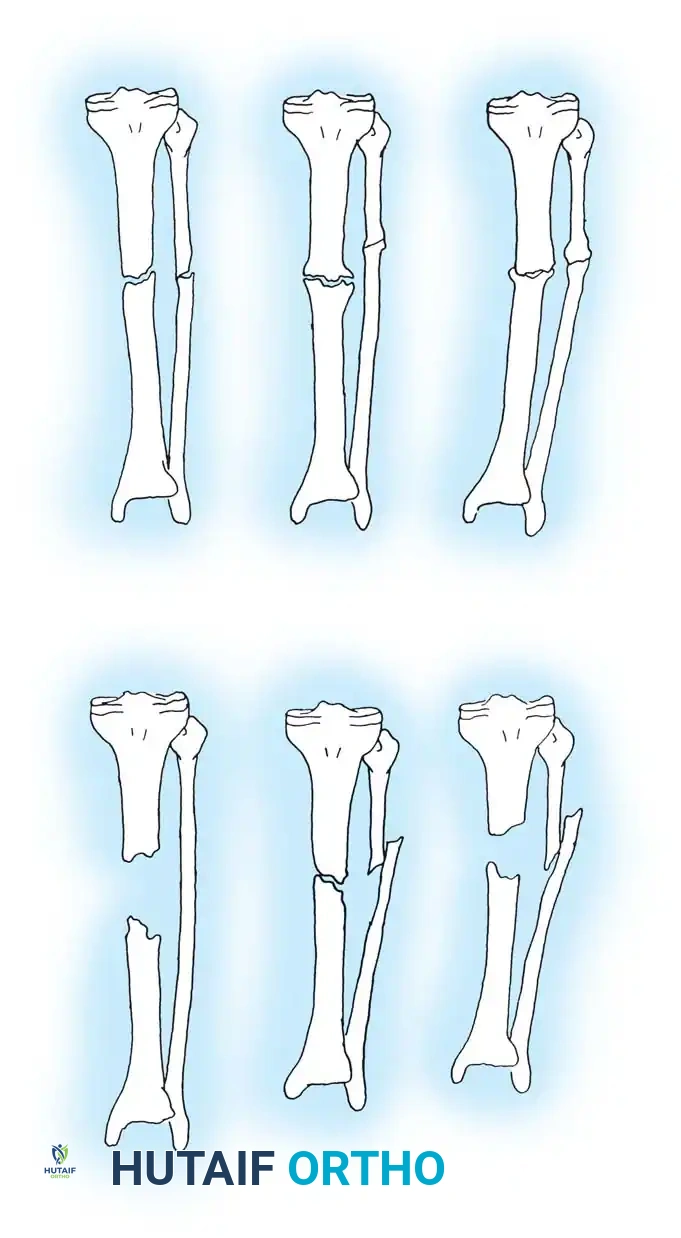
تصنيف فقدان العظام والتشوه لبالي
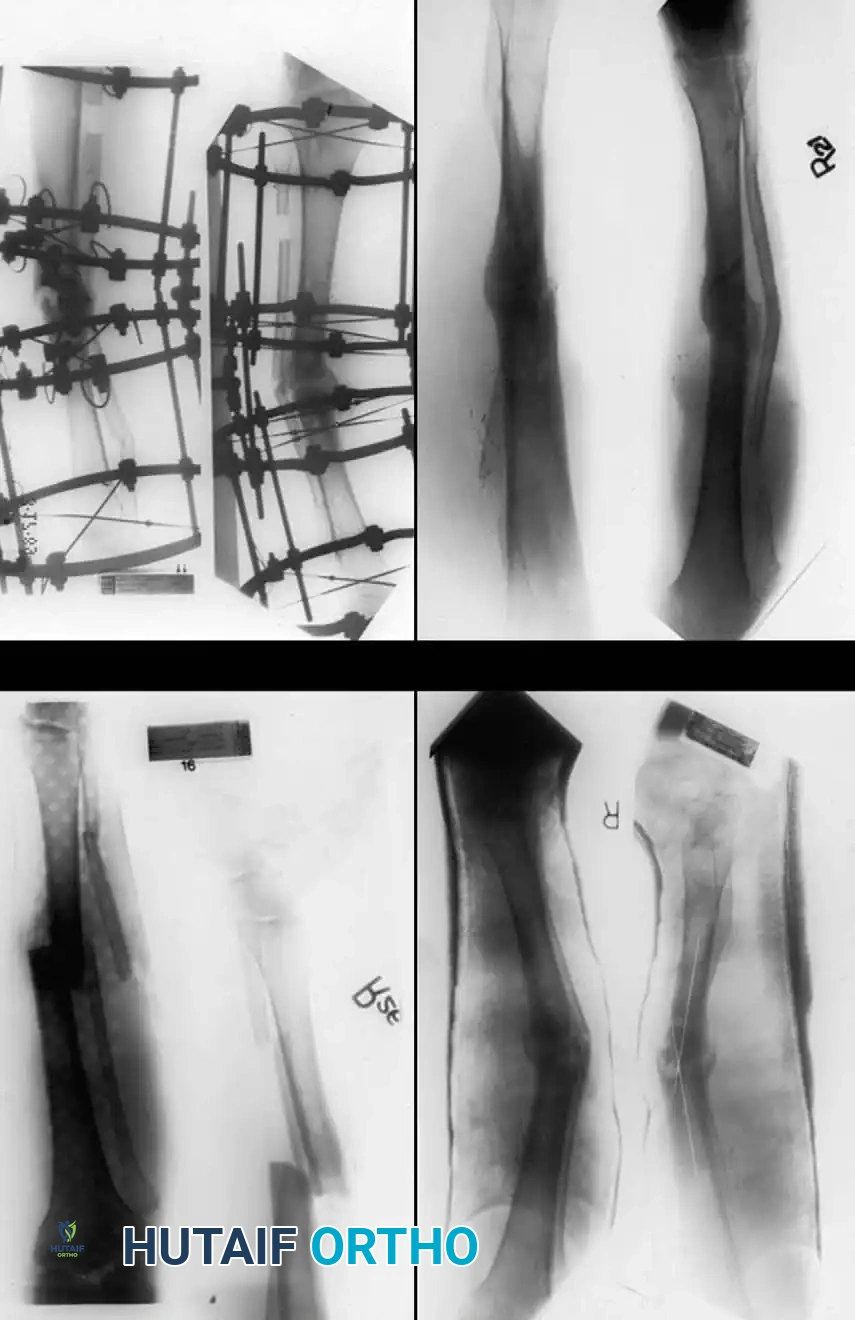
قدم بالي وزملاؤه نظام تصنيف عملي للغاية، مفيد بشكل خاص لعدم التئام قصبة الساق، مع التركيز على فقدان العظام والتشوه لتوجيه تقنيات إليزاروف والتقنيات الترميمية.
ينقسم هذا التصنيف إلى النوع الأول حيث يكون فقدان العظام أقل من سنتيمتر واحد، ويمكن أن يكون الكسر مرناً أو متيبساً مع أو بدون تشوه ثابت. النوع الثاني يتضمن فقدان العظام بأكثر من سنتيمتر واحد، وقد يشمل عيباً عظمياً بدون قصر في الطرف، أو قصراً بدون عيب عظمي، أو كليهما معاً. يمكن تعديل كلا النظامين بشكل أكبر من خلال وجود أو عدم وجود عدوى نشطة، مما يغير خوارزمية العلاج بشكل جذري.
الخيارات العلاجية والتدخل الجراحي
تطور علاج عدم الالتئام بشكل كبير مع التقدم في التحفيز الكهربائي، والموجات فوق الصوتية، والمواد البيولوجية العظمية مثل البروتينات المكونة للعظام، وأنظمة التثبيت الجراحية المتطورة.
المبادئ الأساسية للعلاج الناجح
المتطلبات الأساسية لجراحة عدم الالتئام الناجحة هي أولاً الاستقرار الميكانيكي الحيوي، والذي يعني توفير بيئة ميكانيكية تقلل من الإجهاد والحركة عند فجوة الكسر، مما يسمح بتكوين العظام المنسوجة. المتطلب الثاني هو الحيوية البيولوجية، والتي تعني ضمان الأوعية الدموية الكافية، والخلايا السلفية العظمية، والإشارات المحفزة للعظام.
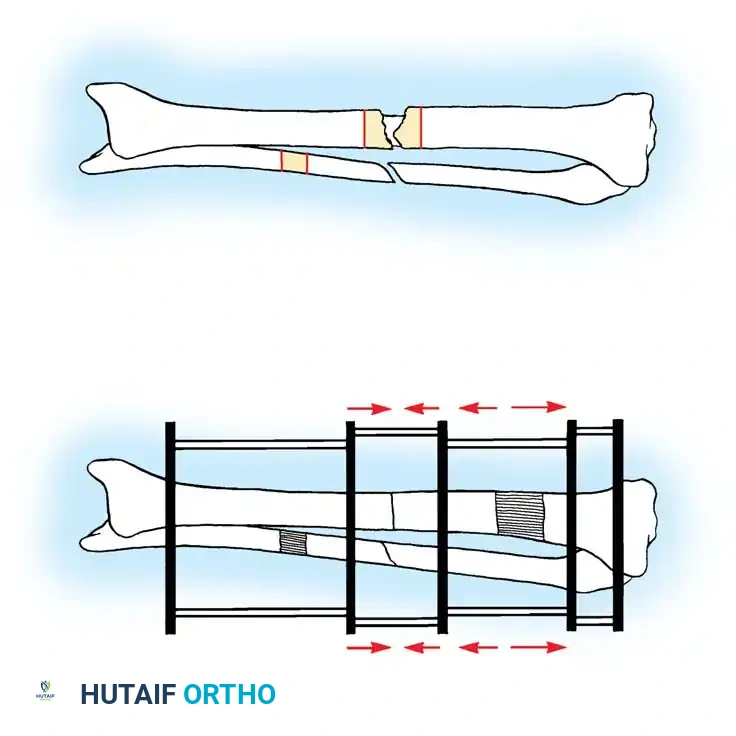
تتطلب حالات عدم الالتئام الضخمة النشطة حيوياً عموماً استعادة الاستقرار الميكانيكي فقط، مثل التثبيت الداخلي الصلب مع الضغط. سيتعزز النسيج العظمي الغزير الموجود بالفعل بسرعة بمجرد تحييد الإجهاد الميكانيكي. وعلى العكس من ذلك، تتطلب حالات عدم الالتئام الضموري كلاً من التثبيت الميكانيكي والتعزيز البيولوجي، مثل الترقيع العظمي الذاتي، وتقشير العظام، وربما تطبيق البروتينات المحفزة.
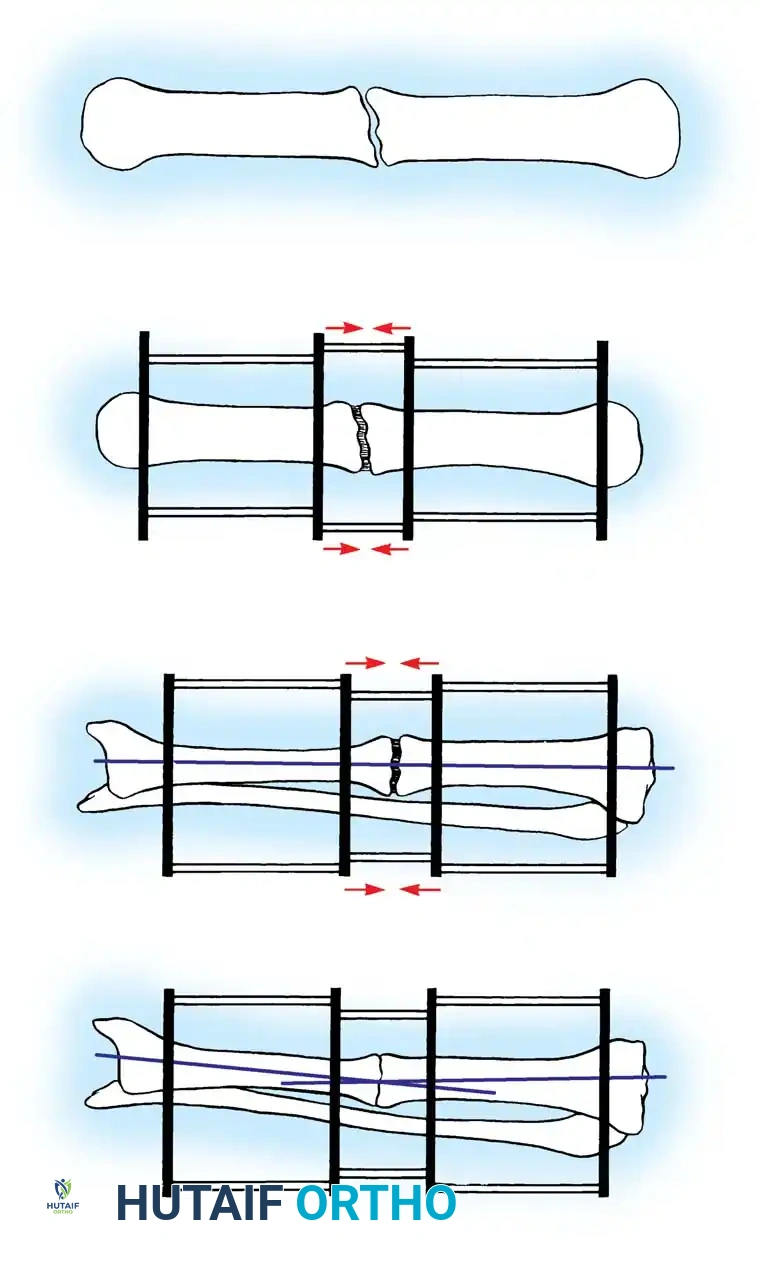
عندما تكون الشظايا العظمية في محاذاة مقبولة ولكن يفصل بينها نسيج ليفي، يُمنع التشريح المحيطي الواسع. إن ترك السمحاق والكالس الموجود والنسيج الليفي سليماً حول الشظايا الرئيسية يحافظ على الأوعية الدموية الدقيقة. بالنسبة لحالات عدم الالتئام المزاحة، يُفضل السحب التدريجي باستخدام مثبت بسيط أو سحب هيكلي قبل التثبيت الداخلي النهائي بدلاً من الرد الجراحي الحاد والقوي الذي يمكن أن يدمر مرفقات الأنسجة الرخوة المتبقية.
تقنية تقشير العظام
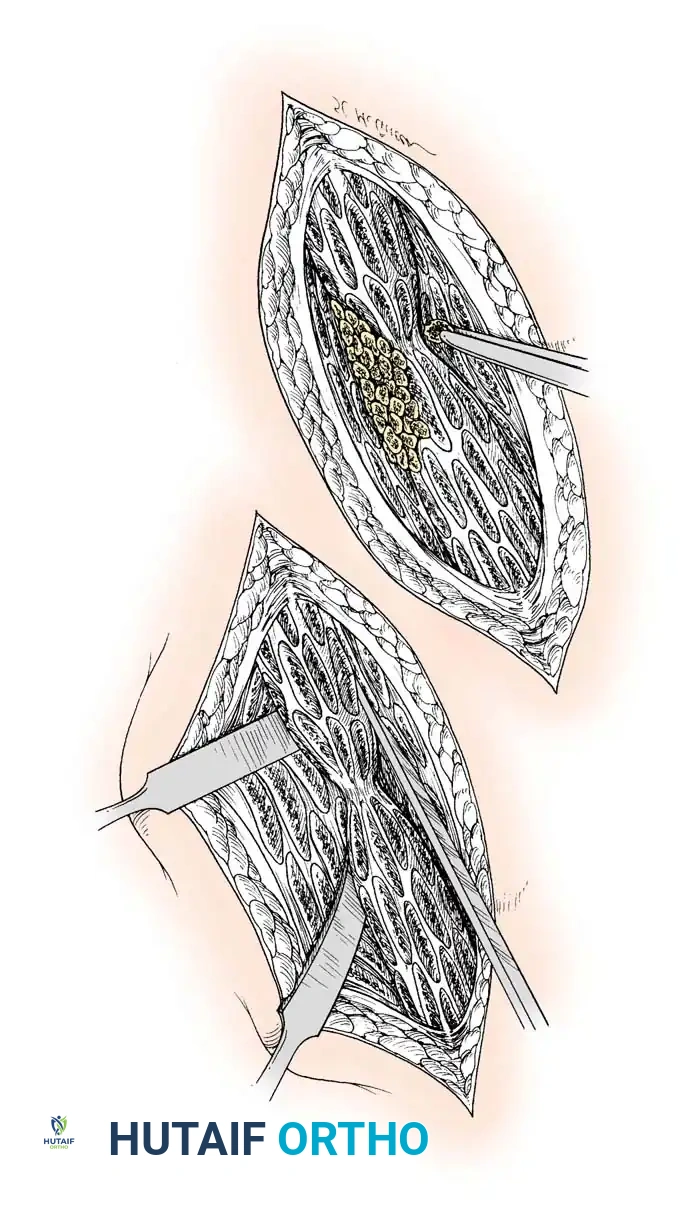
بالنسبة لحالات عدم الالتئام الضموري وقليل التغذية، يعد تقشير العظام العظمي السمحاقي أداة بيولوجية قوية. يتم الكشف عن موقع عدم الالتئام بدقة، وتجنب التجريد المفرط. باستخدام إزميل حاد، يرفع الجراح شظايا رقيقة ومستمرة من العظم القشري جنباً إلى جنب مع السمحاق السليم المغطي ومرفقات العضلات من الشظايا الرئيسية. يخلق هذا غلافاً غنياً بالأوعية الدموية ومكوناً للعظام حول موقع عدم الالتئام. عندما يقترن بالترقيع العظمي الذاتي، فإنه يعزز بشكل كبير إمكانات الشفاء البيولوجي.
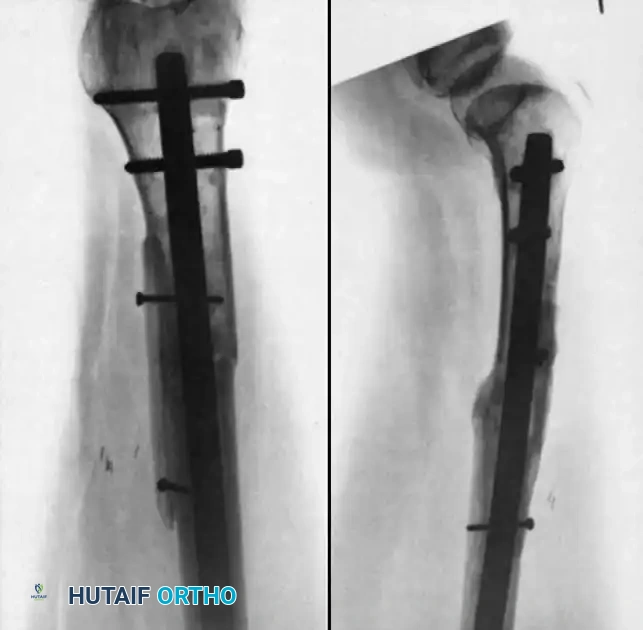
التثبيت بمسمار نخاعي جديد
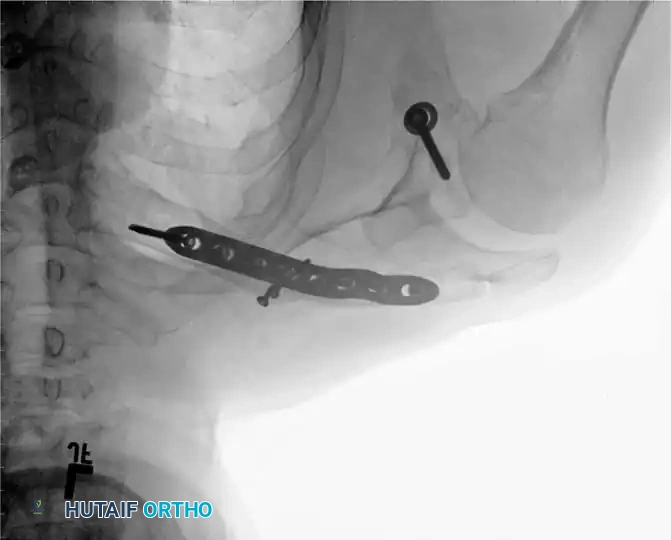
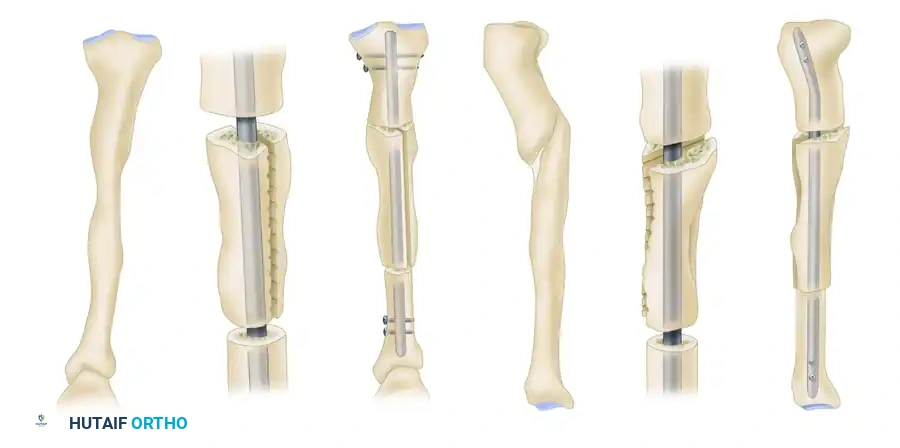
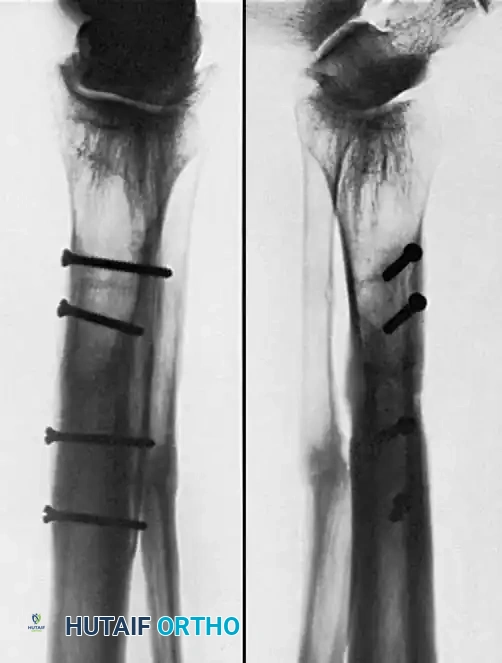
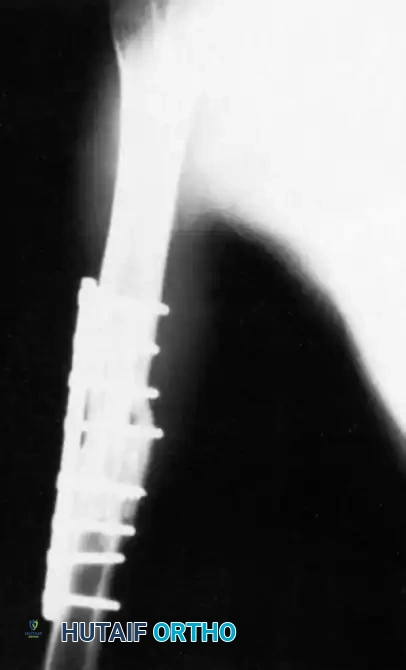
يعد تغيير المسمار النخاعي الموسع المعيار الذهبي لحالات عدم الالتئام في عمود عظم الفخذ وقصبة الساق، وخاصة الأنواع الضخمة النشطة. يتم إزالة الأجهزة والمعدنية السابقة، وتمرير سلك توجيه عبر عدم الالتئام. يتم توسيع القناة النخاعية بالتسلسل، حيث يولد التوسيع طعماً عظمياً ذاتياً يتم ترسيبه في موقع عدم الالتئام، مع تحفيز تدفق الدم الداخلي. يتم إدخال مسمار جديد بقطر أكبر لتحقيق استقرار صلب وتثبيت متين.
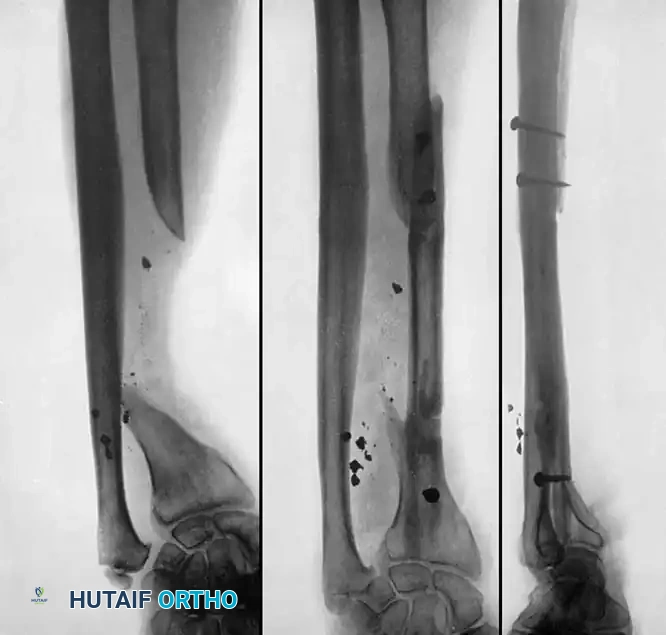
التثبيت بالشرائح والمسامير
يعتبر التثبيت بالشرائح الضاغطة فعالاً للغاية لحالات عدم الالتئام بالقرب من الكردوس حيث تفتقر المسامير النخاعية إلى الثبات، أو لحالات عدم الالتئام التي تتطلب تصحيحاً دقيقاً للزوايا. تعتمد هذه التقنية على توفير ضغط مباشر على موقع الكسر مما يحفز التئام العظام.
الترقيع العظمي والمحفزات الحيوية
في الحالات التي تعاني من فجوات عظمية أو ضعف بيولوجي، يتم استخدام الترقيع العظمي. يتم أخذ العظم عادة من حوض المريض وزرعه في منطقة الكسر. يحتوي هذا العظم على خلايا حية وبروتينات محفزة تسرع من عملية الشفاء.
التحضير للجراحة وتقييم الأنسجة
مع التطورات المعاصرة في الترقيع العظمي والمواد البيولوجية والتثبيت الداخلي والخارجي، يمكن غالباً إجراء الجراحة النهائية في وقت مبكر. ومع ذلك، فإن حالة غلاف الأنسجة الرخوة المحيطة بعدم الالتئام هي الخطوة الأساسية المقيدة للمعدل.
قد تؤدي الأنسجة الندبية غير المرنة إلى نخر كارثي للجلد عند التصحيح الحاد. قد يمنع التندب العميق نقل العظام الموضعي أو تطبيق طعوم عظمية ضخمة. يجب دمج ضرورة تغطية الأنسجة الرخوة مثل نقل الأنسجة في خوارزمية العلاج مبكراً. يجب تقييم تقلصات الأنسجة الرخوة بعناية إذا كان علاج عدم الالتئام يتضمن إطالة الطرف. الإطالة الحادة تمدد الهياكل العصبية ال
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وجاهزية كاملة للتعامل مع جراحات الكسور المعقدة وإنقاذ الأطراف.
مواضيع أخرى قد تهمك