الدليل الشامل لعلاج عدم التئام الكسور
الخلاصة الطبية
عدم التئام الكسور هو حالة طبية تتوقف فيها العظام المكسورة عن الشفاء التام بعد مرور فترة زمنية كافية. يعتمد العلاج على تحديد السبب بدقة، ويشمل التدخلات الجراحية مثل التثبيت الداخلي، والترقيع العظمي، بالإضافة إلى تقنيات التحفيز البيولوجي والكهرومغناطيسي لضمان التئام العظم واستعادة الوظيفة الطبيعية للطرف المصاب.
الخلاصة الطبية السريعة: عدم التئام الكسور هو حالة طبية تتوقف فيها العظام المكسورة عن الشفاء التام بعد مرور فترة زمنية كافية. يعتمد العلاج على تحديد السبب بدقة، ويشمل التدخلات الجراحية مثل التثبيت الداخلي، والترقيع العظمي، بالإضافة إلى تقنيات التحفيز البيولوجي والكهرومغناطيسي لضمان التئام العظم واستعادة الوظيفة الطبيعية للطرف المصاب.
مقدمة شاملة حول عدم التئام الكسور
تعتبر تجربة التعرض لكسر في العظام من التجارب المؤلمة والمزعجة، ولكن التوقع الطبيعي هو أن يلتئم هذا الكسر بمرور الوقت مع العلاج المناسب. ومع ذلك، يواجه بعض المرضى تحديا كبيرا عندما يتوقف الكسر عن الالتئام، وهي الحالة التي تُعرف طبيا باسم عدم التئام الكسور. تمثل هذه الحالة أحد التحديات الكبرى في جراحة العظام، وتتطلب تقييما دقيقا وتدخلا طبيا متخصصا.
تُعرّف الجهات الطبية العالمية عدم التئام الكسر بأنه الكسر الذي مر عليه تسعة أشهر على الأقل دون أن تظهر عليه أي علامات إشعاعية تدل على تقدم في عملية الشفاء لمدة ثلاثة أشهر متتالية. ولكن من الناحية السريرية والعملية، يدرك جراح العظام المتخصص وجود هذه المشكلة عندما يتبين أن الكسر قد فقد قدرته البيولوجية الطبيعية على الالتئام دون تدخل طبي إضافي.
إن فهم هذه الحالة يمثل الخطوة الأولى نحو العلاج. لا يحدث عدم الالتئام من فراغ، بل هو نتيجة لفشل في البيئة الميكانيكية المحيطة بالكسر، أو خلل في البيئة البيولوجية للجسم، أو مزيج من الاثنين معا. يهدف هذا الدليل الشامل إلى تزويد المرضى وذويهم بمعلومات طبية موثوقة ومفصلة حول أسباب هذه الحالة، وطرق تشخيصها، وأحدث التقنيات الجراحية والبيولوجية المستخدمة لعلاجها، لضمان العودة إلى الحياة الطبيعية بأمان وفعالية.
فهم طبيعة العظام وكيفية التئامها
لكي نفهم لماذا لا تلتئم بعض الكسور، يجب أولا أن نفهم كيف تلتئم العظام في الحالات الطبيعية. العظام ليست مجرد هياكل صلبة وميتة، بل هي أنسجة حية وديناميكية تتجدد باستمرار وتحتوي على إمدادات دموية غنية وخلايا نشطة.
مراحل التئام الكسور الطبيعية
عند حدوث كسر، يمر الجسم بسلسلة من المراحل المعقدة والمبرمجة بدقة لإصلاح الضرر. تبدأ العملية بمرحلة الالتهاب، حيث يتكون تجمع دموي حول منطقة الكسر، وتندفع الخلايا المناعية لتنظيف المكان. بعد ذلك، تبدأ مرحلة تكوين الدشبذ العظمي اللين، وهو عبارة عن نسيج غضروفي أولي يربط بين طرفي العظم المكسور. بمرور الوقت، ومع توفر الاستقرار الميكانيكي والتروية الدموية الجيدة، يتحول هذا النسيج اللين إلى دشبذ عظمي صلب، وتنتهي العملية بمرحلة إعادة التشكيل، حيث يستعيد العظم شكله وقوته الطبيعية.
أنواع عدم التئام الكسور
عندما تتعطل العملية الطبيعية المذكورة أعلاه، يحدث عدم الالتئام. يصنف الأطباء هذه الحالة إلى ثلاثة أنواع رئيسية بناء على النشاط البيولوجي للعظم:
النوع الأول هو عدم الالتئام التضخمي. في هذه الحالة، يمتلك الجسم قدرة بيولوجية ممتازة على الشفاء، وتتدفق الدماء بشكل جيد إلى منطقة الكسر، ويحاول العظم بناء نسيج جديد بكثافة. تكمن المشكلة هنا في عدم وجود استقرار ميكانيكي كافٍ. بعبارة أخرى، هناك حركة زائدة في موقع الكسر تمنع النسيج العظمي الجديد من تكوين جسر صلب بين طرفي العظم. يظهر هذا في الأشعة السينية على شكل تضخم كبير في نهايات العظام يشبه قدم الفيل أو حافر الحصان.
النوع الثاني هو عدم الالتئام الضموري. على عكس النوع الأول، تفتقر العظام هنا إلى القدرة البيولوجية على الشفاء. لا يوجد تدفق دموي كافٍ، وتتوقف الخلايا العظمية عن العمل. تظهر نهايات العظام في الأشعة السينية باهتة وميتة، ولا يوجد أي أثر لمحاولة الجسم تكوين نسيج عظمي جديد. يتطلب هذا النوع تدخلا جراحيا لتوفير الاستقرار الميكانيكي بالإضافة إلى تحفيز بيولوجي قوي مثل الترقيع العظمي.
النوع الثالث هو عدم الالتئام الملوث أو الملتهب. يحدث هذا عندما تتواجد بكتيريا أو ميكروبات ممرضة في موقع الكسر. تؤدي العدوى إلى تدمير الأنسجة الحية، وموت العظام، وعدم استقرار مزمن. القاعدة الذهبية في الطب هي أنه يجب القضاء على العدوى تماما وتطهير المنطقة قبل محاولة إعادة بناء العظم.
الأسباب وعوامل الخطر المؤدية لعدم الالتئام
تتعدد الأسباب التي تؤدي إلى توقف الكسر عن الشفاء، وغالبا ما تتداخل عدة عوامل لتخلق بيئة غير مناسبة للالتئام. من الضروري تحديد هذه العوامل وتعديلها قبل أي تدخل جراحي لضمان نجاح العلاج.
العوامل الميكانيكية والبيولوجية
تشمل العوامل الميكانيكية عدم تثبيت الكسر بشكل جيد، سواء كان ذلك بسبب استخدام جبيرة غير مناسبة، أو فشل المسامير والشرائح المعدنية المستخدمة في الجراحة الأولى، أو تحميل الوزن على الطرف المكسور في وقت مبكر جدا. أما العوامل البيولوجية فتتعلق بضعف التروية الدموية لموقع الكسر، وهو أمر قد يحدث بسبب شدة الإصابة الأولية التي أدت إلى تمزق الأوعية الدموية المحيطة بالعظم.
تأثير التدخين والنيكوتين
يعتبر التدخين بجميع أنواعه من أخطر العوامل التي تمنع التئام الكسور. يحتوي التبغ على مادة النيكوتين التي تعمل كقابض قوي للأوعية الدموية، مما يقلل بشكل كبير من تدفق الدم المحمل بالأكسجين والعناصر الغذائية إلى منطقة الكسر. بالإضافة إلى ذلك، يرتبط غاز أول أكسيد الكربون الناتج عن الدخان بهيموجلوبين الدم بدلا من الأكسجين، مما يؤدي إلى اختناق الخلايا العظمية المسؤولة عن الشفاء. أثبتت الدراسات الطبية الكبرى أن التدخين يزيد بشكل هائل من معدلات عدم الالتئام ومخاطر العدوى بعد الجراحة. لذلك، يشترط الأطباء التوقف التام عن التدخين لمدة تتراوح بين أربعة إلى ستة أسابيع قبل إجراء أي جراحة لعلاج عدم الالتئام.
تأثير الأدوية والأمراض المزمنة
تلعب بعض الأدوية دورا سلبيا في التئام العظام. على سبيل المثال، الأدوية المضادة للالتهابات غير الستيرويدية مثل الإيبوبروفين والديكلوفيناك، والتي تستخدم بكثرة لتسكين الألم، تقوم بتثبيط إنتاج مواد كيميائية في الجسم تسمى البروستاجلاندين. هذه المواد ضرورية جدا في المراحل الأولى من التئام الكسر. ينصح الأطباء باستبدال هذه الأدوية بمسكنات أخرى آمنة على العظام مثل الباراسيتامول.
كما أن الأمراض المزمنة واضطرابات التمثيل الغذائي تؤثر بشدة على صحة العظام. نقص فيتامين د، ونقص الكالسيوم، واضطرابات الغدة الدرقية أو الجار درقية، ومرض السكري غير المنتظم، كلها عوامل تجعل من الصعب على الجسم بناء عظم جديد. يجب إجراء فحوصات دم شاملة وتصحيح أي نقص في هذه العناصر قبل الجراحة.
الأعراض والعلامات التحذيرية
كيف يعرف المريض أن كسره لم يلتئم بشكل صحيح. هناك مجموعة من الأعراض والعلامات التي يجب الانتباه إليها واستشارة الطبيب فور ظهورها.
أبرز هذه الأعراض هو استمرار الألم في منطقة الكسر لفترة أطول من المتوقع، خاصة عند محاولة تحريك الطرف المصاب أو تحميل الوزن عليه. في الحالات الطبيعية، يتلاشى الألم تدريجيا مع مرور الأسابيع، ولكن في حالة عدم الالتئام، يظل الألم مستمرا أو قد يزداد سوءا.
من العلامات الأخرى وجود تورم مزمن حول منطقة الكسر، والشعور بحركة غير طبيعية أو سماع أصوات طقطقة عند تحريك العظم المكسور. في بعض الحالات، قد يلاحظ المريض وجود تشوه في شكل الطرف المصاب، مثل انحناء الساق أو الذراع بشكل غير طبيعي. إذا كان عدم الالتئام مصحوبا بعدوى، فقد يعاني المريض من احمرار، وحرارة موضعية، وإفرازات صديدية من الجرح، بالإضافة إلى ارتفاع في درجة حرارة الجسم.
التشخيص الدقيق والفحوصات المطلوبة
يعتمد نجاح علاج عدم التئام الكسور بشكل كلي على التشخيص الدقيق. يقوم جراح العظام بإجراء تقييم شامل يشمل الفحص السريري الدقيق ومراجعة التاريخ الطبي للمريض، متبوعا بسلسلة من الفحوصات التصويرية والمخبرية.
تقنيات التصوير الطبي
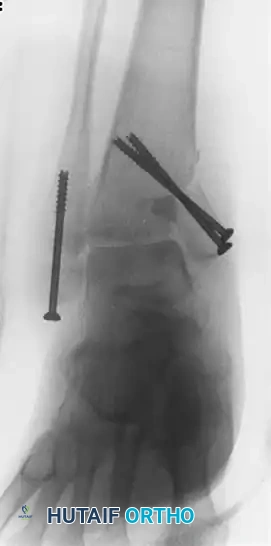
تعتبر الأشعة السينية التقليدية الخطوة الأولى والأساسية في التشخيص. يتم أخذ صور من زوايا متعددة لتقييم حالة العظام، والبحث عن أي فشل في الشرائح أو المسامير المعدنية، وملاحظة كمية الدشبذ العظمي المتكون، وتحديد أي تشوه في استقامة العظم.
للحصول على تفاصيل أكثر دقة، يتم استخدام الأشعة المقطعية. تعتبر الأشعة المقطعية المعيار الذهبي لتقييم مدى التحام العظام، حيث توفر صورا ثلاثية الأبعاد وشرائح رقيقة جدا تسمح للطبيب برؤية ما إذا كانت هناك أي جسور عظمية دقيقة قد تكونت بين طرفي الكسر، وتقييم حجم الفجوة العظمية بدقة متناهية.
في بعض الحالات المعقدة، قد يلجأ الطبيب إلى المسح الذري للعظام. يساعد هذا الفحص في التمييز بين عدم الالتئام التضخمي النشط بيولوجيا وعدم الالتئام الضموري الخامل. كما يمكن استخدام تقنيات مسح ذري متقدمة لتشخيص وجود التهاب أو عدوى خفية داخل العظم لا تظهر في الأشعة العادية.
الفحوصات المخبرية
كما ذكرنا سابقا، يتعامل الطبيب مع أي حالة عدم التئام على أنها قد تكون مصابة بعدوى خفية حتى يثبت العكس. لذلك، يتم إجراء تحاليل دم شاملة لقياس علامات الالتهاب. بالإضافة إلى ذلك، يتم فحص مستويات فيتامين د، والكالسيوم، والفسفور، ووظائف الغدد لضمان أن البيئة الداخلية للجسم مهيأة تماما لعملية الشفاء.
العلاج والخيارات الطبية المتاحة
بمجرد تحديد نوع عدم الالتئام وأسبابه، يقوم الفريق الطبي بوضع خطة علاجية مخصصة لحالة المريض. يتطلب العلاج الناجح توفير بيئة ميكانيكية مستقرة وبيئة بيولوجية غنية بالعناصر المحفزة للنمو.
تقنيات الترقيع العظمي والتحفيز البيولوجي
عندما يعاني المريض من عدم التئام ضموري أو وجود فجوة عظمية، يصبح التدخل البيولوجي أمرا حتميا. يحتاج العظم الميت إلى خلايا حية وعوامل نمو وهيكل داعم لينمو من جديد.
يعتبر الترقيع العظمي الذاتي هو المعيار الذهبي في هذا المجال. يتم أخذ قطعة من العظم الإسفنجي من جسم المريض نفسه، عادة من عظام الحوض، وزرعها في منطقة الكسر غير الملتئم. يوفر هذا الطعم العظمي الخلايا الجذعية الحية، والبروتينات المحفزة للنمو، والهيكل الصلب الذي تتسلقه الخلايا الجديدة. في الآونة الأخيرة، ظهرت تقنيات حديثة تتيح استخراج كميات كبيرة من العظام من داخل قناة عظم الفخذ أو القصبة باستخدام أجهزة متطورة، مما يقلل من الألم في منطقة أخذ الطعم العظمي.
بالإضافة إلى العظام الطبيعية، يستخدم الأطباء مواد بيولوجية متقدمة مثل البروتينات المحفزة لنمو العظام. هذه البروتينات، التي يتم تصنيعها معمليا، تمتلك قدرة فائقة على تحفيز الخلايا الجذعية للتحول إلى خلايا عظمية نشطة. كما يتم استخدام تقنية حقن الخلايا الجذعية المركزة والمستخلصة من نخاع العظم الخاص بالمريض لتحفيز الشفاء في بعض الحالات.
التدخلات الجراحية المتقدمة
تختلف التقنية الجراحية باختلاف نوع عدم الالتئام.
في حالات عدم الالتئام التضخمي، حيث تكون المشكلة الأساسية هي عدم الاستقرار، يكون الحل الجراحي هو توفير تثبيت أقوى. إذا كان الكسر مثبتا مسبقا بمسمار نخاعي داخل العظم، يقوم الجراح بإزالة المسمار القديم، وتوسيع القناة العظمية، ثم إدخال مسمار جديد بقطر أكبر وأكثر صلابة. عملية توسيع القناة العظمية بحد ذاتها تنتج برادة عظمية طبيعية تعمل كترقيع عظمي داخلي ممتاز.
أما في حالات عدم الالتئام الضموري، فالأمر يتطلب إعادة بناء شاملة. يقوم الجراح بفتح منطقة الكسر، وإزالة جميع الأنسجة الليفية والعظام الميتة حتى يصل إلى أنسجة عظمية صحية تنزف دما نقيا. بعد ذلك، يتم تقشير الطبقة الخارجية للعظم لزيادة التروية الدموية، ثم يتم تثبيت الكسر بقوة باستخدام شرائح معدنية سميكة ومسامير قوية، وتعبئة الفراغات بكميات كبيرة من الترقيع العظمي.
في الحالات الأكثر تعقيدا، مثل وجود عدوى شديدة أو فقدان جزء كبير من العظم يتجاوز عدة سنتيمترات، يلجأ الأطباء إلى تقنية إليزاروف. تعتمد هذه التقنية على استخدام مثبت خارجي دائري معقد. يقوم الجراح باستئصال العظم الملوث أو الميت بالكامل، ثم يقوم بعمل قطع جراحي دقيق في منطقة سليمة من العظم. يتم استخدام المثبت الخارجي لسحب العظم السليم تدريجيا بمعدل مليمتر واحد يوميا لملء الفجوة. هذه العملية المذهلة تخلق توترا مستمرا يحفز الجسم على بناء نسيج عظمي جديد وطبيعي بالكامل في المسار الذي يتحرك فيه العظم.
العلاجات غير الجراحية والتحفيز الفيزيائي
في بعض الحالات التي يكون فيها تأخر في الالتئام أو عدم التئام مبكر، يمكن استخدام تقنيات غير جراحية لتحفيز العظام.
من أبرز هذه التقنيات العلاج بالمجالات الكهرومغناطيسية النبضية. يرتدي المريض جهازا يولد مجالا مغناطيسيا يخلق تيارا كهربائيا دقيقا داخل العظم. هذا التيار يحفز تكاثر الخلايا العظمية ويزيد من إنتاج البروتينات اللازمة للشفاء.
كما تستخدم تقنية العلاج بالموجات التصادمية من خارج الجسم، حيث يتم توجيه موجات صوتية عالية الطاقة إلى منطقة الكسر. تحدث هذه الموجات صدمات مجهرية دقيقة تحفز الجسم على تكوين أوعية دموية جديدة وإطلاق عوامل النمو الطبيعية، وهي تقنية فعالة خاصة في حالات عدم الالتئام التضخمي.
التعافي وإعادة التأهيل بعد العلاج
لا تقل مرحلة ما بعد الجراحة أهمية عن الجراحة نفسها. إن نجاح العملية يعتمد بشكل كبير على التزام المريض ببروتوكولات التعافي وإعادة التأهيل التي يحددها الطبيب.
بروتوكولات ما بعد الجراحة
تختلف تعليمات تحميل الوزن والمشي باختلاف نوع الجراحة وطريقة التثبيت. في حالات استخدام المسامير النخاعية، غالبا ما يُسمح للمريض بالمشي وتحميل الوزن تدريجيا في وقت مبكر، حيث أن هذا التحميل يساعد في تحفيز التئام العظم. أما في حالات التثبيت بالشرائح والترقيع العظمي، فيُمنع المريض من تحميل الوزن على الطرف المصاب لعدة أسابيع حتى تظهر علامات التحام الطعم العظمي في الأشعة السينية.
المتابعة الدورية بأشعة إكس أمر بالغ الأهمية. يتم إجراء صور أشعة بشكل دوري كل بضعة أسابيع لمراقبة سلامة الشرائح والمسامير، والتأكد من اندماج الترقيع العظمي، ومتابعة اختفاء خطوط الكسر تدريجيا.
يلعب العلاج الطبيعي دورا محوريا في استعادة الوظيفة الطبيعية للطرف. يبدأ العلاج الطبيعي مبكرا لتحريك المفاصل المجاورة للكسر لمنع تيبسها، ثم يتدرج ليشمل تمارين تقوية العضلات المحيطة بالعظم. العضلات القوية توفر دعما ميكانيكيا إضافيا للعظم وتساعد في تحسين الدورة الدموية، مما يسرع من عملية الشفاء النهائية.
الأسئلة الشائعة
متى يتم تشخيص عدم التئام الكسر
يتم تشخيص الحالة طبيا عندما يمر تسعة أشهر على الإصابة بالكسر دون حدوث التئام كامل، مع عدم وجود أي علامات للتحسن في صور الأشعة السينية لمدة ثلاثة أشهر متتالية. ومع ذلك، قد يتدخل الطبيب الجراح قبل هذه المدة إذا تبين من الفحص والأشعة أن الكسر غير مستقر وفقد القدرة البيولوجية على الشفاء التلقائي.
هل يمكن الشفاء بدون جراحة
في بعض حالات تأخر الالتئام أو عدم الالتئام التضخمي البسيط، يمكن استخدام أجهزة التحفيز الكهرومغناطيسي أو الموجات التصادمية لتحفيز العظام على الشفاء بدون تدخل جراحي. ولكن في حالات عدم الالتئام الضموري أو وجود فجوات عظمية أو التهابات، تكون الجراحة ضرورية لتنظيف العظم وتثبيته ووضع ترقيع عظمي.
ما هو دور الترقيع العظمي
الترقيع العظمي يعمل كبذرة وسماد للعظم الميت. فهو يوفر خلايا جذعية حية قادرة على بناء عظم جديد، وبروتينات تحفز النمو، وهيكلا طبيعيا تتسلقه الخلايا الجديدة لسد الفجوة بين طرفي الكسر غير الملتئم. يعتبر الترقيع من عظام الحوض الخاصة بالمريض هو الأفضل والأكثر فعالية.
هل التدخين يمنع التئام العظام
نعم، وبشكل كبير جدا. النيكوتين الموجود في السجائر يقلل من تدفق الدم إلى العظام، وأول أكسيد الكربون يمنع وصول الأكسجين للخلايا. التدخين يضاعف من خطر عدم الالتئام ويزيد من احتمالية تلوث الجرح وفشل الجراحة. التوقف التام عن التدخين شرط أساسي قبل أي تدخل جراحي لإصلاح الكسر.
ما هي نسبة نجاح جراحات عدم الالتئام
تعتبر نسب النجاح عالية جدا وتتجاوز 85% إلى 90% إذا تم التخطيط للجراحة بشكل دقيق، وتم اختيار التقنية المناسبة لنوع عدم الالتئام، والتزم المريض بتعليمات ما بعد الجراحة والتوقف عن التدخين. تعتمد النسبة أيضا على الصحة العامة للمريض وخلوه من الأمراض المزمنة غير المسيطر عليها.
هل المسكنات تؤثر على التئام العظام
بعض المسكنات الشائعة مثل الإيبوبروفين والديكلوفيناك (مضادات الالتهاب غير الستيرويدية) تمنع إفراز مواد طبيعية في الجسم ضرورية لبدء عملية التئام العظم. لذلك ينصح أطباء العظام بتجنب هذه الأدوية خلال فترة التئام الكسور واستخدام مسكنات بديلة آمنة مثل الباراسيتامول.
ما هو جهاز إليزاروف ومتى يستخدم
جهاز إليزاروف هو مثبت خارجي معدني دائري يحيط بالطرف المصاب ويثبت في العظم بواسطة أسلاك دقيقة. يستخدم في الحالات المعقدة جدا مثل وجود التهاب شديد في العظم، أو فقدان جزء كبير من العظم، أو وجود قصر وتشوه في الطرف. يقوم الجهاز بتطويل العظم تدريجيا وبناء نسيج عظمي جديد بالكامل.
كم يستغرق التعافي بعد الجراحة
تختلف فترة التعافي بناء على حجم الجراحة ونوع الكسر وتقنية التثبيت. بشكل عام، تحتاج العظام إلى فترة تتراوح بين 3 إلى 6 أشهر لتلتئم بشكل كافٍ يسمح بالعودة للأنشطة الطبيعية. خلال هذه الفترة، يحتاج المريض إلى متابعة دورية وجلسات علاج طبيعي مكثفة لاستعادة قوة العضلات وحركة المفاصل.
هل نقص فيتامين د يسبب عدم الالتئام
نعم، يعتبر فيتامين د عنصرا حاسما في امتصاص الكالسيوم وبناء العظام. النقص الشديد في فيتامين د يجعل من المستحيل على الجسم تكوين دشبذ عظمي صلب وقوي. لذلك، يقوم الأطباء بإجراء تحاليل لمستوى الفيتامين والمعادن قبل الجراحة وتعويض أي نقص فورا لضمان نجاح العلاج.
ما هي علامات التهاب الكسر غير الملتئم
إذا كان عدم الالتئام مصحوبا بعدوى ميكروبية، فقد يشعر المريض بألم شديد ومستمر، ويلاحظ احمرارا وتورما وحرارة في الجلد المحيط بالكسر. قد تظهر إفرازات صديدية أو سوائل من موقع الجرح القديم، وقد يصاحب ذلك ارتفاع في درجة حرارة الجسم وشعور عام بالإرهاق. هذه الحالة تتطلب تدخلا طبيا عاجلا.
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وجاهزية كاملة للتعامل مع جراحات الكسور المعقدة وإنقاذ الأطراف.
مواضيع أخرى قد تهمك