الدليل الشامل لعلاج تأخر وعدم التئام الكسور
الخلاصة الطبية
عدم التئام الكسور هو توقف عملية بناء العظم بعد الكسر لفترة تتجاوز تسعة أشهر. يعتمد العلاج على تحفيز النمو العظمي واستعادة الاستقرار الميكانيكي، ويبدأ بالخيارات التحفظية مثل الموجات فوق الصوتية، وصولاً إلى التدخلات الجراحية المتقدمة التي تشمل الترقيع العظمي والتثبيت الداخلي لضمان الشفاء التام.
الخلاصة الطبية السريعة: عدم التئام الكسور هو توقف عملية بناء العظم بعد الكسر لفترة تتجاوز تسعة أشهر. يعتمد العلاج على تحفيز النمو العظمي واستعادة الاستقرار الميكانيكي، ويبدأ بالخيارات التحفظية مثل الموجات فوق الصوتية، وصولاً إلى التدخلات الجراحية المتقدمة التي تشمل الترقيع العظمي والتثبيت الداخلي لضمان الشفاء التام.
مقدمة عن رحلة التئام العظام والتحديات الطبية
يتعرض الملايين حول العالم سنويا لإصابات تؤدي إلى كسور في العظام الطويلة. في الغالبية العظمى من هذه الحالات، يقوم الجسم البشري بعملية حيوية مذهلة لإصلاح الكسر وبناء نسيج عظمي جديد. ولكن في بعض الأحيان، قد تواجه هذه العملية الطبيعية عقبات تؤدي إلى ما يعرف طبيا باسم تأخر التئام الكسور أو عدم التئام الكسور.
إن تطور جراحة العظام الحديثة قد ساهم بشكل كبير في إنقاذ الأطراف التي كانت في الماضي عرضة للبتر نتيجة الإصابات الشديدة. ومع هذا النجاح، ظهرت تحديات جديدة تتمثل في التعامل مع كسور معقدة يصاحبها فقدان كبير في الأنسجة العظمية وتضرر في الأنسجة الرخوة المحيطة. يتطلب التعامل مع هذه الحالات المعقدة نهجا طبيا متكاملا، حيث يعمل جراح العظام كقائد لفريق طبي يضم أخصائيي التغذية، وأطباء الأمراض المعدية، وجراحي التجميل، لضمان تهيئة أفضل بيئة بيولوجية وميكانيكية لشفاء العظام.
يهدف هذا الدليل الطبي الشامل إلى تقديم معلومات دقيقة ومفصلة للمرضى وعائلاتهم حول مشكلة تأخر وعدم التئام الكسور، بدءا من فهم طبيعة المشكلة وأسبابها، وصولا إلى أحدث التقنيات الجراحية وغير الجراحية المستخدمة في العلاج، ليكون بمثابة خريطة طريق واضحة نحو التعافي الكامل واستعادة جودة الحياة.
مفهوم تأخر الالتئام وعدم التئام الكسور
من الضروري جدا التفرقة بين تأخر الالتئام وعدم الالتئام، حيث أن لكل حالة مسارها العلاجي الخاص وتوقعاتها الطبية المختلفة. يعتمد التفريق بينهما على الإطار الزمني والقدرة البيولوجية للعظم على الشفاء.
تأخر التئام الكسور
تأخر الالتئام هو الحالة التي يستغرق فيها الكسر وقتا أطول من المعتاد للشفاء بناء على موقعه ونوع الإصابة وعادة ما نتحدث عن فترة تتراوح بين ثلاثة إلى ستة أشهر. في هذه الحالة، لا تزال عملية الشفاء مستمرة ونشطة بيولوجيا، ولكنها تسير ببطء شديد. العظم هنا لا يزال يمتلك القدرة على الشفاء التام، وقد يحتاج فقط إلى بعض الدعم الخارجي أو الوقت الإضافي دون الحاجة الفورية لتدخل جراحي جديد.
عدم التئام الكسور
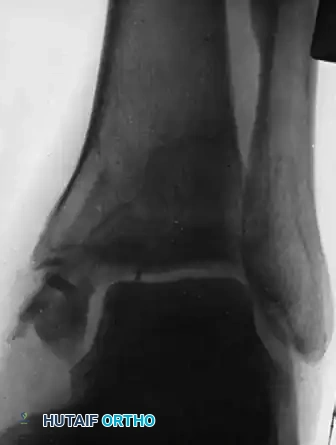
يحدث عدم التئام الكسور عندما تتوقف عملية الشفاء تماما. وفقا للمعايير الطبية العالمية، يتم تشخيص هذه الحالة عندما يمر تسعة أشهر على الأقل منذ حدوث الكسر، مع عدم وجود أي علامات للتقدم في الالتئام على صور الأشعة السينية لمدة ثلاثة أشهر متتالية. في الممارسة السريرية، يقرر جراح العظام وجود عدم التئام عندما يتبين أن الكسر فقد أي قدرة بيولوجية على الشفاء الذاتي، وأنه لن يلتئم أبدا دون تدخل طبي أو جراحي إضافي لتغيير البيئة المحيطة بالكسر.
كيفية التئام العظام الطبيعي
لفهم سبب فشل التئام العظام، يجب أولا فهم كيف تلتئم العظام بشكل طبيعي. تعتمد عملية بناء العظم على مفهوم طبي يعرف باسم الماسة البيولوجية لشفاء العظام، وهي تتكون من عدة عناصر أساسية يجب أن تتوفر جميعها لضمان الشفاء.
عناصر الماسة البيولوجية لشفاء العظام
- الخلايا المكونة للعظم وهي الخلايا الحية المسؤولة عن بناء النسيج العظمي الجديد.
- الهيكل العظمي الداعم وهو القالب الذي تنمو عليه الخلايا الجديدة.
- عوامل النمو والمحفزات وهي البروتينات والإشارات الكيميائية التي تأمر الخلايا بالبدء في بناء العظم.
- الاستقرار الميكانيكي وهو التثبيت الجيد للكسر الذي يمنع الحركة المفرطة التي قد تدمر النسيج الجديد.
- التروية الدموية الجيدة وهي إمدادات الدم التي تحمل الأكسجين والغذاء والخلايا إلى موقع الكسر.
إذا حدث خلل في أي عنصر من هذه العناصر الخمسة، فإن عملية التئام الكسر بأكملها قد تتوقف، مما يؤدي إلى عدم التئام الكسور.
أسباب وعوامل خطر عدم التئام الكسور
تتعدد الأسباب التي قد تؤدي إلى توقف عملية بناء العظم، ويمكن تقسيمها إلى عوامل تتعلق بالمريض نفسه، وعوامل تتعلق بطبيعة الإصابة، وعوامل ميكانيكية.
عوامل تتعلق بصحة المريض ونمط الحياة
- التدخين واستهلاك النيكوتين حيث يتسبب النيكوتين في انقباض الأوعية الدموية الدقيقة، مما يقلل بشكل كبير من وصول الدم والأكسجين إلى موقع الكسر، ويعتبر التدخين العدو الأول لالتئام العظام.
- سوء التغذية ونقص الفيتامينات وخاصة نقص فيتامين د والكالسيوم، وهما حجر الأساس في بناء النسيج العظمي.
- الأمراض المزمنة مثل مرض السكري غير المنتظم الذي يؤثر على الدورة الدموية الطرفية، واضطرابات الغدة الدرقية وجارات الدرقية.
- استخدام بعض الأدوية مثل الاستخدام المفرط لمسكنات الألم ومضادات الالتهاب غير الستيرويدية التي تثبط الإنزيمات الضرورية لبدء عملية الشفاء.
عوامل تتعلق بطبيعة الإصابة
- الإصابات عالية الطاقة مثل حوادث السيارات التي تسبب تفتتا شديدا في العظام وتضررا بالغا في الأنسجة الرخوة والعضلات المحيطة.
- الكسور المفتوحة حيث يبرز العظم خارج الجلد، مما يزيد بشكل كبير من خطر التلوث والعدوى البكتيرية.
- ضعف التروية الدموية في بعض مناطق الجسم مثل الثلث السفلي من عظمة الساق أو عنق عظمة الفخذ، حيث يكون إمداد الدم الطبيعي لهذه المناطق ضعيفا بطبيعته.
عوامل ميكانيكية وجراحية
- عدم استقرار الكسر نتيجة التثبيت غير الكافي، مما يسمح بحركة مفرطة بين طرفي الكسر تمنع تكون الجسر العظمي.
- وجود مسافة كبيرة بين أطراف الكسر سواء بسبب فقدان جزء من العظم أثناء الحادث أو تداخل الأنسجة العضلية بين طرفي الكسر.
- فشل الأدوات الجراحية مثل انكسار الشرائح المعدنية أو المسامير النخاعية قبل اكتمال التئام العظم.
أعراض وعلامات عدم التئام الكسور
قد يكون من الصعب على المريض التمييز بين الألم الطبيعي المرافق للتعافي وبين أعراض فشل الالتئام. ومع ذلك، هناك علامات تحذيرية تستدعي استشارة الطبيب فورا.
الأعراض السريرية التي يشعر بها المريض
- ألم مستمر في موقع الكسر يستمر لفترة طويلة بعد الوقت المتوقع للشفاء، ويزداد هذا الألم بشكل ملحوظ عند محاولة تحميل الوزن على الطرف المصاب.
- تورم مزمن أو احمرار في منطقة الإصابة.
- الشعور بحركة غير طبيعية أو طقطقة في موقع الكسر عند تحريك الطرف.
- عدم القدرة على استعادة الوظيفة الطبيعية للطرف المصاب رغم مرور أشهر على الإصابة.
طرق التشخيص والتقييم الطبي
قبل اتخاذ أي قرار علاجي، يقوم جراح العظام بإجراء تقييم شامل ودقيق لحالة المريض، يشمل فحص الأنسجة المحيطة، والتأكد من سلامة الأعصاب والأوعية الدموية، بالإضافة إلى الفحوصات التصويرية والمخبرية.
الفحوصات التصويرية الدقيقة
تعتبر الأشعة السينية العادية من زوايا متعددة الخطوة الأولى في التشخيص. ومع ذلك، في حالات عدم التئام الكسور، غالبا ما يطلب الطبيب إجراء تصوير مقطعي محوسب للحصول على صورة ثلاثية الأبعاد دقيقة توضح هندسة الكسر، وحجم الفجوة العظمية، وحالة الأدوات المعدنية المزروعة سابقا.
الفحوصات المخبرية والتحاليل
يعد التقييم الأيضي واستبعاد وجود التهاب خفي من أهم خطوات التشخيص. يطلب الطبيب عادة التحاليل التالية:
* صورة الدم الكاملة.
* سرعة ترسب الدم والبروتين التفاعلي لاستبعاد وجود عدوى بكتيرية كامنة.
* مستويات فيتامين د والكالسيوم في الدم.
* وظائف الغدة الدرقية وهرمون جارات الدرقية.
| نوع عدم الالتئام | الخصائص الإشعاعية | السبب الرئيسي | العلاج الأمثل |
|---|---|---|---|
| عدم الالتئام التضخمي | تكون نسيج عظمي كثيف حول الكسر يشبه قدم الفيل | حركة مفرطة وعدم استقرار ميكانيكي | تثبيت جراحي أقوى دون الحاجة لزراعة عظم |
| عدم الالتئام الضموري | غياب تام لتكوين العظم مع تآكل أطراف الكسر | ضعف التروية الدموية ونقص الخلايا البانية | تنظيف الكسر، زراعة عظام، وتثبيت جراحي قوي |
طرق علاج تأخر الالتئام غير الجراحية
عندما يتم تشخيص الحالة على أنها تأخر في الالتئام مع وجود فرصة للشفاء، يتم اللجوء إلى الخيارات التحفظية أولا، شريطة أن يكون وضع العظم مقبولا من الناحية الميكانيكية.
العلاج الوظيفي والدعامات
في كسور الأطراف السفلية، يمكن استخدام دعامات وظيفية مع السماح للمريض بتحميل الوزن بشكل تدريجي ومحمي. هذا التحميل المحسوب يولد ضغطا ميكانيكيا دقيقا على الكسر، مما يحفز الخلايا العظمية على النمو والالتئام. أما في الأطراف العلوية، يتم التركيز على تمارين المفاصل المجاورة لمنع التيبس مع استخدام دعامات مخصصة.
التقنيات الفيزيائية الحيوية
تتوفر بعض التقنيات الحديثة التي تساعد في تسريع عملية الشفاء دون جراحة:
* الموجات فوق الصوتية النبضية منخفضة الكثافة التي تعمل على تحفيز المستقبلات الميكانيكية على جدران الخلايا، مما يسرع من تكوين النسيج العظمي الأولي.
* المجالات الكهرومغناطيسية النبضية التي تولد تيارات كهربائية ضعيفة جدا داخل العظم لتحفيز تكاثر الخلايا البانية للعظم.
التدخل الجراحي لعلاج عدم التئام الكسور
عندما تفشل الطرق التحفظية، أو عندما يتم تأكيد تشخيص عدم التئام الكسور بشكل قاطع، يصبح التدخل الجراحي أمرا حتميا. تهدف الجراحة إلى معالجة كل من القصور البيولوجي والميكانيكي في موقع الإصابة من خلال خطوات مدروسة.
تنظيف الكسر وإزالة الأنسجة الميتة
الخطوة الأولى والأهم في الجراحة هي تنظيف موقع الكسر بالكامل. يقوم الجراح بإزالة جميع الأنسجة الليفية، والعظام الميتة التي لا يصلها الدم، وأي بقايا للكسر حتى يصل إلى نسيج عظمي صحي ينزف دما، وهو ما يدل على وجود تروية دموية جيدة قادرة على دعم الشفاء. كما يتم فتح القناة النخاعية للعظم للسماح بتدفق الدم والخلايا الجذعية إلى منطقة الكسر.
زراعة العظام والترقيع العظمي
تعتبر زراعة العظام حجر الزاوية في توفير الدعم البيولوجي للكسور التي ترفض الالتئام. هناك عدة خيارات للترقيع العظمي:
* الطعم العظمي الذاتي وهو المعيار الذهبي في جراحة العظام. يتم أخذ جزء من العظم الإسفنجي للمريض نفسه غالبا من عظمة الحوض. يوفر هذا الطعم الخلايا الحية، والبروتينات المحفزة، والهيكل الداعم في وقت واحد.
* جهاز الشفط والري وتوسيع النخاع وهي تقنية حديثة تسمح بحصاد كميات كبيرة من العظم من داخل القناة النخاعية لعظمة الفخذ أو الساق بأقل قدر من الألم للمريض.
* الطعم العظمي الصناعي أو من متبرع يستخدم كقالب داعم وغالبا ما يتم خلطه مع عظم المريض لزيادة حجم الطعم.
* البروتينات المحفزة لنمو العظام وهي مواد بيولوجية متقدمة توضع في موقع الكسر لتحفيز الخلايا الجذعية بقوة للتحول إلى خلايا بانية للعظم.
تقنيات التثبيت الجراحي
يعتمد اختيار نوع التثبيت على موقع الكسر ونوع عدم الالتئام.
المسمار النخاعي
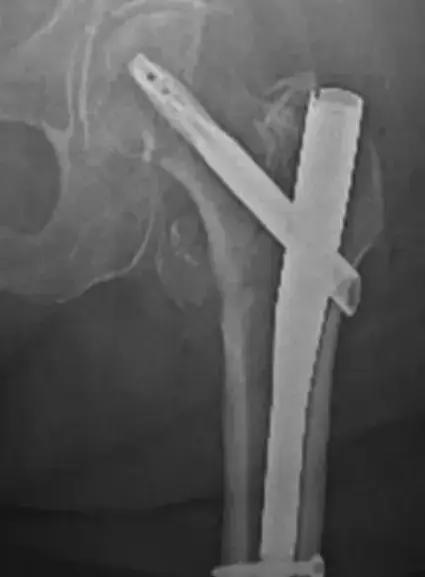
في حالات كسور منتصف عظمة الفخذ أو الساق التي تم علاجها سابقا بمسمار نخاعي ولم تلتئم، يعتبر تغيير المسمار هو الحل الأمثل. يتم إزالة المسمار القديم، وتوسيع القناة النخاعية لإزالة الأنسجة الميتة وتوليد طعم عظمي داخلي، ثم يتم إدخال مسمار نخاعي جديد بقطر أكبر لتوفير استقرار ميكانيكي فائق يمنع أي حركة دورانية أو انحناء.
الشرائح والمسامير المعدنية
عند استخدام الشرائح المعدنية لعلاج عدم التئام الكسور، يجب تطبيق مبادئ الاستقرار المطلق. يستخدم الجراح شرائح معدنية قوية مع مسامير ذاتية الغلق. يتم غالبا تقشير الطبقة الخارجية للعظم لزيادة تدفق الدم وتكوين سرير وعائي غني لاستقبال الطعم العظمي. من الضروري جدا إحداث ضغط ميكانيكي قوي بين طرفي الكسر قبل التثبيت النهائي بالمسامير.
التعامل مع الحالات المعقدة والالتهابات
بعض حالات عدم التئام الكسور تكون مصحوبة بمضاعفات شديدة تتطلب استراتيجيات علاجية متقدمة ومعقدة.
كسور عدم الالتئام الملتهبة
يعتبر وجود التهاب أو تلوث بكتيري في موقع عدم الالتئام من أصعب التحديات في جراحة العظام. تتطلب هذه الحالة مقاربة جراحية على مرحلتين:
* المرحلة الأولى تتضمن إزالة جميع الأدوات المعدنية السابقة، والتنظيف الجذري للعظام والأنسجة الميتة والملتهبة، ثم وضع فاصل من الأسمنت الطبي المشبع بالمضادات الحيوية في الفجوة العظمية. يتم تثبيت الطرف غالبا باستخدام مثبت خارجي مؤقت.
* المرحلة الثانية بعد مرور عدة أسابيع والقضاء التام على الالتهاب، يتكون غشاء حيوي غني بالأوعية الدموية حول الأسمنت الطبي. يعود المريض لغرفة العمليات لإزالة الأسمنت، وتعبئة الفجوة بكمية كبيرة من الطعم العظمي الذاتي، وتثبيت الكسر بشكل نهائي.
فقدان العظام والتشوهات
في الحالات التي يصاحبها قصر في الطرف أو فقدان لجزء كبير من العظم أو تشوه زاوي، يتم اللجوء إلى تقنيات متقدمة مثل طريقة إليزاروف التي تستخدم مثبتا خارجيا حلقيا لتصحيح التشوه وتطويل العظم تدريجيا، أو استخدام سدائل عظمية دموية حرة بالتعاون مع جراحي الأوعية الدموية الدقيقة لنقل جزء من عظمة الشظية مع أوعيتها الدموية لتعويض النقص العظمي الكبير.
حالات عدم الالتئام حسب نوع العظمة
تختلف طرق التعامل مع عدم التئام الكسور باختلاف العظمة المصابة، نظرا لاختلاف التشريح والتروية الدموية والقوى الميكانيكية المؤثرة.
عظمة الساق والشظية
تعتبر عظمة الساق هي الأكثر عرضة لعدم الالتئام بسبب ضعف تغطيتها العضلية وضعف التروية الدموية في ثلثها السفلي. يتم علاج معظم الحالات بتغيير المسمار النخاعي أو استخدام الشرائح مع الترقيع العظمي. أما كسور الكاحل غير الملتئمة فتتطلب تدخلا دقيقا لمنع حدوث خشونة مبكرة في المفصل.
عظمة الفخذ
تحقق جراحات تغيير المسمار النخاعي في عظمة الفخذ نسب نجاح عالية جدا. ومع ذلك، تعتبر كسور عنق عظمة الفخذ غير الملتئمة تحديا كبيرا، خاصة لدى الشباب. إذا كان رأس العظمة حيا، يتم إجراء شق عظمي لتغيير زاوية التحميل الميكانيكي. أما إذا حدث نخر وانقطاع للدم عن رأس العظمة، فقد يكون تغيير المفصل بالكامل هو الحل الأمثل.
عظمة العضد والساعد
تتميز كسور الطرف العلوي بتعرضها لقوى دورانية معقدة. يتم علاج عدم التئام عظمة العضد باستخدام شرائح معدنية مزدوجة مع الترقيع العظمي، مع ضرورة الحذر الشديد لحماية العصب الكعبري المار بالقرب من العظمة. في كسور الساعد، يجب استعادة الطول التشريحي الدقيق لعظمتي الكعبرة والزند للحفاظ على حركة دوران اليد بشكل طبيعي.
مرحلة التعافي وإعادة التأهيل
لا تقل مرحلة ما بعد الجراحة أهمية عن الجراحة نفسها. التزام المريض بالتعليمات الطبية هو المفتاح لنجاح العلاج وتحقيق التئام العظام.
التثبيت وتحميل الوزن
تختلف بروتوكولات تحميل الوزن بناء على نوع الجراحة. في حالات المسامير النخاعية للأطراف السفلية، قد يشجع الطبيب على تحميل الوزن المبكر لتحفيز العظم. أما في حالات التثبيت بالشرائح أو الترقيع العظمي الكبير، فيمنع تحميل الوزن لعدة أسابيع حتى تظهر علامات الالتئام الأولية على الأشعة.
التعليمات الدوائية ونمط الحياة
- يمنع منعا باتا تناول مسكنات الألم من عائلة مضادات الالتهاب غير الستيرويدية لأنها توقف التفاعلات الكيميائية اللازمة لبناء العظم.
- التوقف الفوري والنهائي عن التدخين، حيث أن النيكوتين يدمر الأوعية الدموية الدقيقة التي تغذي العظم الجديد.
- الاستمرار في تناول مكملات فيتامين د والكالسيوم والاهتمام بالتغذية الغنية بالبروتينات.
المتابعة الطبية المستمرة
يجب إجراء زيارات دورية للطبيب وعمل صور أشعة سينية متتالية في الأسابيع الرابع والثامن والثاني عشر لمراقبة تقدم تكوين الجسر العظمي والتأكد من ثبات الأدوات المعدنية.
الأسئلة الشائعة
الوقت الطبيعي لالتئام الكسور
تختلف المدة باختلاف العظمة وعمر المريض، ولكن بشكل عام تستغرق الكسور البسيطة في الأطراف من ستة إلى اثني عشر أسبوعا لتلتئم بشكل مبدئي يسمح بالاستخدام الطبيعي، وتستمر عملية إعادة التشكيل الداخلي للعظم لعدة أشهر.
تأثير التدخين على التئام العظام
يعتبر التدخين من أسوأ العوامل التي تدمر عملية الشفاء. النيكوتين يسبب انقباضا شديدا في الأوعية الدموية مما يمنع وصول الأكسجين والخلايا البانية للعظم إلى موقع الكسر، مما يضاعف من احتمالية فشل الالتئام.
الفرق بين تأخر الالتئام وعدم الالتئام
تأخر الالتئام يعني أن العظم يبني نفسه ولكن ببطء شديد ويحتاج لوقت أطول من المعتاد، بينما عدم الالتئام يعني توقف عملية البناء تماما وفقدان العظم لقدرته على الشفاء الذاتي، وهو ما يتطلب تدخلا جراحيا في معظم الأحيان.
إمكانية الشفاء بدون تدخل جراحي
في حالات تأخر الالتئام، يمكن استخدام طرق غير جراحية مثل الموجات فوق الصوتية، والمجالات الكهرومغناطيسية، والدعامات الوظيفية. أما إذا تم تشخيص الحالة طبيا كعدم التئام تام، فإن الجراحة تصبح ضرورية لاستعادة البيئة الحيوية والميكانيكية للكسر.
ألم زراعة العظام والترقيع العظمي
قد يشعر المريض ببعض الألم في المنطقة التي تم أخذ العظم منها مثل منطقة الحوض، وهو ألم متوقع يتم السيطرة عليه بالمسكنات الموصوفة. التقنيات الحديثة مثل استخدام أجهزة الشفط من النخاع قللت بشكل كبير من هذا الألم.
علامات التهاب وتلوث الكسر
تشمل العلامات التحذيرية زيادة مفاجئة في الألم، احمرار شديد وتورم حول الجرح، ارتفاع في درجة حرارة الجسم، وخروج إفرازات أو صديد من مكان العملية. هذه العلامات تتطلب مراجعة الطبيب فورا.
تأثير المسكنات على بناء العظام
بعض المسكنات الشائعة مثل الإيبوبروفين والديكلوفيناك ومضادات الالتهاب غير الستيرويدية تمنع إفراز مواد كيميائية تسمى البروستاجلاندين، وهي مواد ضرورية جدا لبدء عملية التئام العظام. يفضل استخدام الباراسيتامول لتسكين الألم بعد استشارة الطبيب.
نسبة نجاح جراحات عدم التئام الكسور
تعتبر نسب النجاح عالية جدا وتتجاوز التسعين بالمائة في المراكز المتخصصة، خاصة عند استخدام التقنيات الحديثة في التثبيت والترقيع العظمي، والتزام المريض التام بتعليمات ما بعد الجراحة والتوقف عن التدخين.
فترة التعافي بعد العملية الجراحية
تعتمد فترة التعافي على نوع الجراحة وحجم الترقيع العظمي. عادة ما يحتاج المريض لعدة أشهر من المتابعة والعلاج الطبيعي لاستعادة القوة العضلية والمدى الحركي الكامل للمفاصل المجاورة.
دور التغذية في تسريع شفاء العظام
تلعب التغذية دورا محوريا في الشفاء. يحتاج الجسم إلى كميات كافية من البروتين لبناء الهيكل الخلوي، بالإضافة إلى الكالسيوم وفيتامين د وفيتامين سي والزنك لضمان تكوين نسيج عظمي صلب وقوي.
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وجاهزية كاملة للتعامل مع جراحات الكسور المعقدة وإنقاذ الأطراف.
مواضيع أخرى قد تهمك