الدليل الشامل لعلاج تأخر التئام الكسور والأسباب والخيارات الطبية
الخلاصة الطبية
تأخر التئام الكسور هو تباطؤ في عملية شفاء العظم بعد الكسر مقارنة بالوقت المعتاد. يعتمد العلاج على تحسين بيئة الكسر ميكانيكياً وحيوياً عبر استخدام الدعامات الوظيفية أو التحفيز الفيزيائي، وقد يتطلب تدخلاً جراحياً لتثبيت العظم وزرع الطعوم العظمية لضمان الشفاء التام.
الخلاصة الطبية السريعة: تأخر التئام الكسور هو تباطؤ في عملية شفاء العظم بعد الكسر مقارنة بالوقت المعتاد. يعتمد العلاج على تحسين بيئة الكسر ميكانيكياً وحيوياً عبر استخدام الدعامات الوظيفية أو التحفيز الفيزيائي، وقد يتطلب تدخلاً جراحياً لتثبيت العظم وزرع الطعوم العظمية لضمان الشفاء التام.
مقدمة عن تأخر التئام الكسور
تعتبر رحلة التعافي من كسور العظام عملية حيوية معقدة تتطلب وقتاً وصبراً. في معظم الحالات، تلتئم العظام وفق جدول زمني متوقع يعتمد على نوع الكسر ومكانه وعمر المريض. ولكن في بعض الأحيان، قد يواجه المريض حالة طبية تُعرف باسم تأخر التئام الكسور. لا يعني هذا التشخيص أن العظم لن يلتئم أبداً، بل يعني أن عملية الشفاء البيولوجية قد تباطأت أو تعثرت، ولم تتقدم بالسرعة أو المعدل الطبيعي المتوقع لمثل هذا النوع من الإصابات.
طبياً، يظهر تأخر التئام الكسور عادة في الفترة ما بين ثلاثة إلى ستة أشهر بعد حدوث الإصابة. يمثل هذا التأخير نافذة حرجة؛ فالعظم لا يزال يمتلك القدرة البيولوجية على الشفاء، شريطة أن يتم تحسين البيئة الميكانيكية المحيطة بالكسر ومعالجة أي عوائق بيولوجية تمنع تكون العظم الجديد.
يتطلب التعامل مع هذه الحالة فهماً دقيقاً لبيولوجيا العظام، والميكانيكا الحيوية، والظروف الصحية والاجتماعية للمريض. يهدف هذا الدليل الشامل إلى تزويدك كطبيب أو مريض بكافة المعلومات الموثوقة حول أسباب هذه الحالة، وكيفية تشخيصها، والخيارات العلاجية المتاحة، بدءاً من الطرق التحفظية وصولاً إلى التدخلات الجراحية المتقدمة.
كيف يحدث التئام العظام الطبيعي
لفهم سبب تأخر التئام الكسور، يجب أولاً أن نفهم كيف يلتئم العظم بشكل طبيعي. إن شفاء الكسور ليس مجرد التصاق لجزأين من العظم، بل هو سلسلة معقدة ومنظمة للغاية من المراحل المتداخلة التي يقوم بها الجسم لإعادة بناء نسيج عظمي قوي.
مراحل شفاء العظام
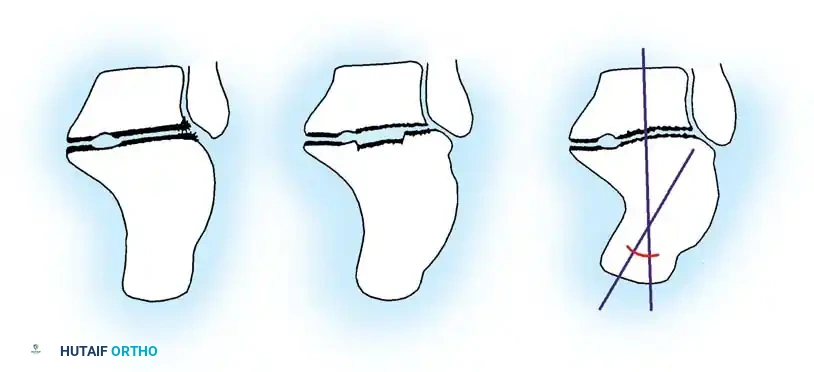
تمر عملية الشفاء الطبيعية بأربع مراحل رئيسية تبدأ فور حدوث الكسر. تبدأ العملية بالمرحلة الالتهابية حيث يتكون تجمع دموي حول الكسر يفرز عوامل نمو تجذب الخلايا الجذعية. تليها مرحلة تكوين الدُشبُذ اللين أو الكالس الغضروفي، حيث يتكون نسيج غضروفي أولي يربط بين طرفي الكسر لتوفير ثبات مبدئي. بعد ذلك تأتي مرحلة تكوين الدُشبُذ الصلب، حيث يتحول الغضروف تدريجياً إلى عظم صلب بفضل ترسب الكالسيوم والمعادن. وأخيراً مرحلة إعادة التشكيل، حيث يقوم الجسم بنحت العظم الجديد ليعود إلى شكله وقوته الأصلية.
تأخر التئام الكسور يمثل عادة توقفاً أو تباطؤاً شديداً خلال المرحلة الانتقالية بين تكوين الغضروف اللين وتحوله إلى عظم صلب.
دور الثبات الميكانيكي في التئام الكسور
تعتمد قدرة الخلايا على بناء العظم الجديد بشكل كبير على مقدار الحركة الدقيقة بين طرفي الكسر. تشرح النظريات الطبية المتقدمة أن التئام العظام الأولي يتطلب ثباتاً مطلقاً، بينما يتطلب الالتئام الثانوي الذي يعتمد على تكوين الكالس ثباتاً نسبياً يسمح بحركة دقيقة جداً تحفز بناء العظم.
إذا زادت الحركة بين طرفي الكسر عن الحد المسموح به، فإن ذلك يؤدي إلى تدمير الشبكة الدموية الدقيقة التي تتكون لتغذية العظم الجديد. هذا يمنع الخلايا الجذعية من التحول إلى خلايا بانية للعظم، وبدلاً من ذلك، يمتلئ الفراغ بين طرفي الكسر بنسيج ليفي أو غضروفي لا يمتلك صلابة العظام، مما يؤدي إلى تأخر الالتئام.
أسباب وعوامل خطر تأخر الالتئام
إن أسباب تأخر التئام الكسور متعددة ومتداخلة، وتصنف طبياً إلى ثلاثة أقسام رئيسية تشمل عوامل تتعلق بصحة المريض، وعوامل تتعلق بطبيعة الإصابة نفسها، وعوامل طبية أو جراحية.
عوامل تتعلق بالمريض
تلعب الحالة الصحية العامة للمريض ونمط حياته دوراً حاسماً في قدرة الجسم على شفاء الكسور. من أبرز هذه العوامل:
- استهلاك النيكوتين والتدخين الذي يسبب تضيقاً شديداً في الأوعية الدموية الطرفية ويمنع وصول الدم والأكسجين اللازمين لبناء العظم.
- الإصابة بمرض السكري غير المنتظم الذي يؤثر سلباً على الدورة الدموية الدقيقة وعملية التمثيل الغذائي للعظام.
- سوء التغذية ونقص البروتينات والفيتامينات الأساسية.
- هشاشة العظام التي تضعف البنية الأساسية للنسيج العظمي.
- الاستخدام المزمن للأدوية المضادة للالتهابات غير الستيرويدية التي قد تثبط المرحلة الالتهابية الضرورية لبدء عملية الشفاء.
عوامل تتعلق بالإصابة
بعض الكسور تكون بطبيعتها أكثر عرضة لتأخر الالتئام بسبب قوة الإصابة أو موقعها التشريحي:
- الكسور الناتجة عن حوادث عالية الطاقة التي تسبب تهتكاً كبيراً في الأنسجة المحيطة.
- الكسور المفتوحة حيث يبرز العظم من الجلد، مما يزيد من خطر العدوى وفقدان الأنسجة.
- الإصابات التي تؤدي إلى تمزق الغشاء المحيط بالعظم والذي يعتبر المصدر الرئيسي لتغذية العظم بالدم.
- الكسور في مناطق تشريحية ذات تروية دموية ضعيفة بطبيعتها، مثل كسر العظمة الزورقية في الرسغ، أو عنق عظمة الكاحل، أو الثلث السفلي من عظمة القصبة.
عوامل طبية وجراحية
في بعض الحالات، قد تساهم الطريقة التي تم بها علاج الكسر في تأخر التئامه:
- عدم رد الكسر بشكل صحيح وترك فجوة كبيرة بين طرفي العظم.
- التدخل الجراحي الذي يتضمن إزالة مفرطة للأنسجة الرخوة المحيطة بالكسر.
- اختيار غير مناسب لطريقة التثبيت، مما يؤدي إما إلى صلابة مفرطة تمنع الالتئام الثانوي، أو عدم استقرار كافٍ يؤدي إلى حركة مفرطة تدمر العظم الجديد.
أعراض تأخر التئام العظام
على عكس حالة عدم الالتئام التام التي قد تصبح غير مؤلمة بمرور الوقت بسبب تكون مفصل كاذب، فإن تأخر التئام الكسور يكون مصحوباً بأعراض واضحة ومزعجة للمريض.
العرض الأساسي هو استمرار الألم في موقع الكسر لفترة أطول من المتوقع، ويزداد هذا الألم بشكل ملحوظ عند تحميل الوزن على الطرف المصاب أو عند محاولة استخدامه. قد يلاحظ المريض أيضاً استمرار التورم الموضعي حول منطقة الكسر. عند الفحص الطبي، قد يشعر الطبيب بوجود حركة غير طبيعية أو عدم استقرار في موقع الكسر، وهو ما يشير إلى أن العظم لم يكتسب الصلابة الكافية بعد.
طرق تشخيص تأخر التئام الكسور
يعتمد الأطباء على مزيج من التقييم السريري الدقيق والتصوير الطبي المتقدم لتأكيد تشخيص تأخر التئام الكسور وتحديد الخطة العلاجية المناسبة.
الفحص السريري
يبدأ التشخيص بالاستماع إلى تاريخ المريض وتقييم مستوى الألم ووقت حدوثه. يقوم الطبيب بفحص موقع الكسر للبحث عن علامات التورم، والألم عند اللمس، ومراقبة أي حركة غير طبيعية في العظم. كما يتم تقييم الحالة الصحية العامة للمريض والبحث عن أي عوامل خطر قد تعيق الشفاء.
التصوير الطبي
تعتبر صور الأشعة السينية المتسلسلة حجر الزاوية في تقييم التئام الكسور. تشمل العلامات الإشعاعية التي تدل على تأخر الالتئام:
- بقاء خط الكسر مرئياً بوضوح بعد انقضاء الإطار الزمني المتوقع للشفاء.
- غياب الجسور العظمية التي تعبر بين طرفي الكسر.
- تكوين كالس عظمي غير كافٍ أو غير متماثل.
- ظهور علامات مبكرة لتخلخل أدوات التثبيت المعدنية، مثل ظهور هالات شفافة حول المسامير، مما يدل على وجود حركة دقيقة مفرطة.
في الحالات التي تكون فيها صور الأشعة السينية غير حاسمة، يعتبر التصوير المقطعي المحوسب المعيار الذهبي. يوفر هذا التصوير صوراً ثلاثية الأبعاد عالية الدقة تسمح للطبيب بتقييم نسبة التئام القشرة العظمية بدقة متناهية والتأكد من وجود أو غياب الجسور العظمية.
خيارات العلاج التحفظي غير الجراحي
في كثير من الحالات، يمكن معالجة تأخر التئام الكسور بنجاح دون الحاجة إلى تدخل جراحي، خاصة إذا كان اصطفاف العظم مقبولاً ولا توجد أنسجة رخوة محشورة بين طرفي الكسر. يهدف العلاج التحفظي إلى تحفيز بيولوجيا العظم وتحسين البيئة الميكانيكية لتشجيع بناء العظم.
الدعامات الوظيفية وتحميل الوزن
في كسور الأطراف السفلية، يعتمد الأطباء على مبدأ طبي يُعرف بقانون وولف، والذي ينص على أن العظم يتكيف وينمو استجابة للأحمال الميكانيكية الواقعة عليه. التحميل المحوري المدروس يحفز نشاط الخلايا البانية للعظم.
استخدام دعامات المشي المخصصة أو الجبائر الوظيفية يسمح للمريض بتحميل الوزن تدريجياً على الطرف المصاب. الضغط الهيدروستاتيكي الذي تولده العضلات المحيطة داخل الدعامة الصلبة يثبت الكسر ويسمح في الوقت نفسه بحركة محورية دقيقة جداً تحفز الالتئام. أما في الأطراف العلوية، فإن الدعامات الوظيفية تسمح بتحريك المفاصل المجاورة مبكراً، مما يمنع تيبس المفاصل ويحسن تدفق الدم إلى منطقة الكسر.
التحفيز الحيوي والفيزيائي
إذا ظهرت علامات تباطؤ في الالتئام، قد يوصي الطبيب باستخدام أجهزة التحفيز غير الجراحية:
- الموجات فوق الصوتية النبضية منخفضة الكثافة التي تعمل على تحفيز المستقبلات الميكانيكية على أغشية الخلايا، مما يعزز عملية التعظم.
- المجالات الكهرومغناطيسية النبضية التي تولد تيارات كهربائية ضعيفة داخل العظم، تحاكي التأثير الطبيعي للضغط الميكانيكي وتحفز بناء العظم الجديد.
متى نلجأ إلى العلاج الجراحي
إذا استمر الكسر في عدم الالتئام رغم فترة كافية من العلاج التحفظي، يجب اتخاذ قرار حاسم بالانتقال إلى التدخل الجراحي. لا يعتمد هذا القرار على الصور الشعاعية فحسب، بل يأخذ في الاعتبار أيضاً العوامل الاجتماعية والاقتصادية للمريض.
فترات التثبيت الطويلة قد تؤدي في النهاية إلى الالتئام، ولكن التكلفة النفسية والمالية لانقطاع المريض عن عمله وحياته الطبيعية لأشهر طويلة قد تكون غير مقبولة. في هذه الحالات، يكون التدخل الجراحي مبرراً لتسريع الشفاء ومنع الإعاقة المطولة.
توجد دلالات طبية صارمة توجب التدخل الجراحي الفوري لعلاج تأخر التئام الكسور، وتشمل:
وجود أنسجة رخوة مثل العضلات أو الأربطة محشورة داخل فجوة الكسر تمنع تلامس العظام.
سوء رد الكسر ووجود تباعد كبير بين الشظايا أو انحراف زاوي غير مقبول.
فشل أدوات التثبيت مثل انكسار الشرائح المعدنية أو التواء المسامير، مما يدل على فشل ميكانيكي قبل حدوث الشفاء البيولوجي.
المظهر الضموري للكسر في الأشعة، والذي يدل على ضعف التروية الدموية وعدم وجود أي محاولة بيولوجية من الجسم لبناء كالس عظمي.
الخيارات الجراحية لعلاج تأخر التئام الكسور
عندما يكون التدخل الجراحي ضرورياً، يمتلك جراح العظام ترسانة من التقنيات المتقدمة لتغيير البيئة الميكانيكية والبيولوجية للكسر وتحفيز الشفاء. يعتمد اختيار التقنية على موقع الكسر ونوع التثبيت السابق.
التثبيت بالشرائح والمسامير مع الترقيع العظمي
في حالات تأخر التئام كسور العظام الطويلة، قد يكون من الضروري فتح موقع الكسر جراحياً. يقوم الجراح بتنظيف منطقة الكسر وإزالة الأنسجة الليفية المتكونة بين طرفي العظم.
يتم تقشير أطراف العظم المتصلبة حتى يظهر نزيف دقيق، وهي علامة طبية تؤكد الوصول إلى نسيج عظمي حيوي يتمتع بتروية دموية جيدة. بعد ذلك، يتم إعادة رد العظم إلى وضعه التشريحي الصحيح وتثبيته بقوة باستخدام شرائح ومسامير ضاغطة توفر ثباتاً مطلقاً.
القاعدة الذهبية في هذه الجراحة هي ضرورة استخدام الترقيع العظمي. يتم أخذ طعم عظمي، غالباً من عظمة الحوض للمريض نفسه، ووضعه حول موقع الكسر. يوفر هذا الطعم الخلايا الحية وعوامل النمو اللازمة لتحفيز بناء العظم الجديد وتسريع الالتئام.
التثبيت المسمار النخاعي
يعتبر المسمار النخاعي تقنية فعالة للغاية لعلاج تأخر التئام كسور عظام الفخذ والقصبة. إذا كان المريض قد عولج مسبقاً بمسمار نخاعي ولم يلتئم الكسر، فإن الإجراء المفضل هو استبدال المسمار.
يتم إزالة المسمار القديم، ثم يقوم الجراح بتوسيع القناة النخاعية للعظم بقطر أكبر قليلاً. هذه العملية الميكانيكية تزيل الأنسجة الليفية من داخل العظم وتولد مزيجاً غنياً من الفتات العظمي الذي يعمل كطعم عظمي طبيعي داخلي. بعد ذلك، يتم إدخال مسمار نخاعي جديد بقطر أكبر لتوفير ثبات دوراني ومحوري أقوى. في الغالب، لا يتطلب هذا الإجراء المغلق إضافة طعوم عظمية خارجية، حيث أن عملية التوسيع توفر التحفيز البيولوجي الكافي.
تقنية الديناميكية أو التحفيز الحركي
في بعض الحالات المحددة التي يكون فيها الكسر مثبتاً بمسمار نخاعي ويظهر تأخراً في الالتئام مع وجود فجوة صغيرة ولكن دون عدم استقرار دوراني، قد يلجأ الجراح إلى تقنية الديناميكية.
تتضمن هذه التقنية إزالة بعض المسامير القافلة من أحد طرفي المسمار النخاعي. يسمح هذا الإجراء البسيط لقوى العضلات ووزن الجسم بالضغط المحوري على موقع الكسر، مما يغلق الفجوة ويحفز تكوين العظم. يجب أن يتم هذا الإجراء بحذر شديد وفي أنواع معينة من الكسور فقط لتجنب قصر الطرف أو دورانه غير الطبيعي.
مراحل التعافي وإعادة التأهيل
تعتبر مرحلة ما بعد الجراحة أو التدخل الطبي حاسمة لضمان نجاح علاج تأخر التئام الكسور. يتم تصميم بروتوكول إعادة التأهيل خصيصاً لكل مريض بناءً على نوع الجراحة ومدى جودة العظم.
المرحلة الأولى بعد الجراحة
تمتد هذه المرحلة عادة لأسبوعين، ويكون الهدف الأساسي فيها هو حماية الأنسجة الرخوة والسيطرة على التورم والألم. قد يتم استخدام جبيرة مؤقتة، ويُنصح المريض برفع الطرف المصاب واستخدام الكمادات الباردة. يتم البدء في تمارين الحركة السلبية والنشطة للمفاصل المجاورة لمنع التيبس وتحسين الدورة الدموية.
المرحلة الثانية التحميل التدريجي
تبدأ هذه المرحلة من الأسبوع الثاني وحتى الأسبوع الثامن تقريباً. تختلف قواعد تحميل الوزن بناءً على نوع التثبيت الجراحي. في حالة استخدام المسامير النخاعية، قد يُسمح للمريض بالتحميل التدريجي المبكر لأن المسمار يشارك العظم في تحمل الوزن ويحفز الالتئام. أما في حالة الشرائح والمسامير، فيكون التحميل مقيداً جداً حتى تظهر علامات إشعاعية تؤكد بدء اندماج الطعم العظمي وتكون الكالس، وذلك لحماية الشريحة المعدنية من الكسر بسبب الإجهاد.
المرحلة الثالثة التقوية والعودة للحياة الطبيعية
تبدأ هذه المرحلة عندما تؤكد الأشعة السينية وجود جسور عظمية صلبة تعبر موقع الكسر. يُسمح للمريض بتحميل الوزن بالكامل، ويبدأ برنامج علاج طبيعي مكثف يهدف إلى استعادة القوة العضلية الكاملة، والمرونة، والتوازن الحركي. يجب على المريض تجنب الأعمال الشاقة أو الرياضات العنيفة حتى يكتمل إعادة تشكيل العظم تماماً، وهو ما قد يستغرق عدة أشهر إضافية.
الأسئلة الشائعة حول تأخر التئام الكسور
الفرق بين تأخر الالتئام وعدم الالتئام
تأخر الالتئام يعني أن العظم يحتاج إلى وقت أطول من المعتاد للشفاء ولكنه لا يزال يمتلك القدرة على الالتئام. أما عدم الالتئام فهو توقف عملية الشفاء تماماً بعد مرور تسعة أشهر على الأقل من الإصابة دون وجود أي علامات للشفاء لمدة ثلاثة أشهر متتالية، ويتطلب تدخلاً طبياً حتمياً.
تأثير التدخين على التئام الكسور
يعد التدخين من أخطر العوامل التي تمنع التئام العظام. النيكوتين يسبب انقباضاً شديداً في الأوعية الدموية، مما يقلل من تدفق الدم والأكسجين والمواد المغذية إلى موقع الكسر، وهي عناصر حيوية لبناء العظم الجديد. الإقلاع عن التدخين ضروري جداً لنجاح العلاج.
أهمية التغذية في تسريع شفاء العظام
تلعب التغذية السليمة دوراً محورياً في بناء العظام. يحتاج الجسم إلى كميات كافية من البروتين، الكالسيوم، وفيتامين د، وفيتامين سي لدعم تكوين الكولاجين وترسب المعادن في العظم الجديد. سوء التغذية يؤدي حتماً إلى إبطاء عملية الشفاء.
دور العلاج الطبيعي في حالات تأخر الالتئام
العلاج الطبيعي ضروري للحفاظ على حركة المفاصل المجاورة ومنع ضمور العضلات. كما أن التمارين المدروسة تساعد في تحسين الدورة الدموية في الطرف المصاب، مما يجلب المزيد من الخلايا الجذعية والمواد المغذية إلى موقع الكسر لدعم عملية الشفاء.
مدة الشفاء بعد الجراحة
تختلف مدة الشفاء بعد التدخل الجراحي لعلاج تأخر الالتئام بناءً على نوع الجراحة وحالة المريض. بشكل عام، قد يستغرق الأمر من 3 إلى 6 أشهر لرؤية التئام صلب في الأشعة، وقد يستمر العظم في إعادة التشكيل واكتساب القوة النهائية لمدة تصل إلى عام أو أكثر.
الشعور بالألم بعد تركيب الشرائح والمسامير
من الطبيعي الشعور بالألم في الأسابيع الأولى بعد الجراحة نتيجة التدخل الجراحي نفسه. ومع ذلك، إذا استمر الألم لفترات طويلة خاصة عند تحميل الوزن، فقد يكون ذلك مؤشراً على عدم استقرار التثبيت أو استمرار تأخر الالتئام، ويجب مراجعة الطبيب.
مصادر الترقيع العظمي المستخدم في الجراحة
المصدر الأفضل والأكثر شيوعاً هو العظم الذاتي الذي يؤخذ من المريض نفسه، غالباً من عظمة الحوض، لأنه يحتوي على خلايا حية وعوامل نمو طبيعية. في بعض الحالات، يمكن استخدام عظام من متبرعين (بنك العظام) أو بدائل عظمية صناعية مدعمة ببروتينات محفزة للنمو.
إمكانية علاج تأخر الالتئام بدون جراحة
نعم، يمكن علاج العديد من الحالات بدون جراحة إذا كان وضع العظم جيداً ومستقراً. يعتمد ذلك على استخدام دعامات وظيفية تسمح بتحميل وزن مدروس، بالإضافة إلى استخدام أجهزة التحفيز بالموجات فوق الصوتية أو المجالات الكهرومغناطيسية لتحفيز الخلايا العظمية.
علامات نجاح العلاج وبدء التئام الكسر
تشمل علامات التحسن تراجع مستوى الألم بشكل ملحوظ، خاصة عند المشي أو استخدام الطرف المصاب. كما يختفي التورم الموضعي، وتظهر صور الأشعة السينية تكون سحابة بيضاء (الكالس العظمي) تربط بين طرفي الكسر، مما يدل على تحول الغضروف إلى عظم صلب.
متى يجب إزالة المسامير أو الشرائح بعد الشفاء
في معظم الحالات، لا يتم إزالة الشرائح والمسامير المعدنية إذا لم تكن تسبب أي إزعاج للمريض. يتم التفكير في إزالتها فقط إذا تسببت في تهيج الأنسجة المحيطة، أو ألم مزمن، أو إذا كانت بارزة تحت الجلد، ولا يتم ذلك إلا بعد التأكد التام من التئام العظم بالكامل.
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وجاهزية كاملة للتعامل مع جراحات الكسور المعقدة وإنقاذ الأطراف.
مواضيع أخرى قد تهمك