الدليل الشامل لعملية كارلسون لعلاج عدم استقرار الكاحل الجانبي المزمن
الخلاصة الطبية
عدم استقرار الكاحل الجانبي المزمن هو حالة مرضية تنتج عن التواءات متكررة وضعف في أربطة الكاحل الخارجية. تعتبر تقنية كارلسون الجراحية من أفضل الحلول الطبية لإعادة بناء هذه الأربطة وتثبيتها في العظم، مما يعيد للكاحل ثباته ويمنع تكرار الإصابة ويسمح بالعودة للنشاط الطبيعي.
الخلاصة الطبية السريعة: عدم استقرار الكاحل الجانبي المزمن هو حالة مرضية تنتج عن التواءات متكررة وضعف في أربطة الكاحل الخارجية. تعتبر تقنية كارلسون الجراحية من أفضل الحلول الطبية لإعادة بناء هذه الأربطة وتثبيتها في العظم، مما يعيد للكاحل ثباته ويمنع تكرار الإصابة ويسمح بالعودة للنشاط الطبيعي.
مقدمة عن عدم استقرار الكاحل الجانبي المزمن
يعد مفصل الكاحل من أهم المفاصل التي تحمل وزن الجسم وتتحكم في حركته وتوازنه. ومع ذلك يتعرض هذا المفصل بشكل متكرر للإصابات، وخاصة الالتواءات. في معظم الحالات، تشفى التواءات الكاحل الحادة من خلال العلاج التحفظي والراحة والعلاج الطبيعي. ولكن في حوالي عشرين إلى ثلاثين بالمائة من المرضى، لا تلتئم الأربطة بشكل صحيح، مما يؤدي إلى تطور حالة طبية مزعجة ومقيدة للحركة تُعرف باسم عدم استقرار الكاحل الجانبي المزمن.
تتميز هذه الحالة بتكرار التواء الكاحل حتى مع الأنشطة البسيطة، والشعور المستمر بالألم، والإحساس الذاتي المزعج بأن الكاحل يخذل المريض أو يفلت من مكانه. يحدث هذا الخلل الميكانيكي في المقام الأول بسبب تمدد أو استطالة أو تمزق كامل في مجمع الأربطة الجانبية، وتحديدا الرباط الشظوي الكاحلي الأمامي والرباط الشظوي العقبي.
تاريخيا، كانت العمليات الجراحية تعتمد على تقنيات غير تشريحية تستخدم أوتارا أخرى لتثبيت الكاحل، ولكنها كانت تؤدي إلى تيبس المفصل وتسريع خشونة الكاحل. وتغير هذا المفهوم جذريا مع ظهور تقنيات الإصلاح التشريحي، والتي تعتبر تقنية كارلسون التطور الأهم فيها. تعتمد هذه التقنية المتقدمة على إعادة الأربطة المتضررة إلى مكانها الطبيعي وتثبيتها في العظم مباشرة، مما يوفر ثباتا قويا يعيد للمفصل ميكانيكيته الطبيعية دون التضحية بحركة الأوتار الأخرى.
التشريح المبسط لأربطة الكاحل الجانبية
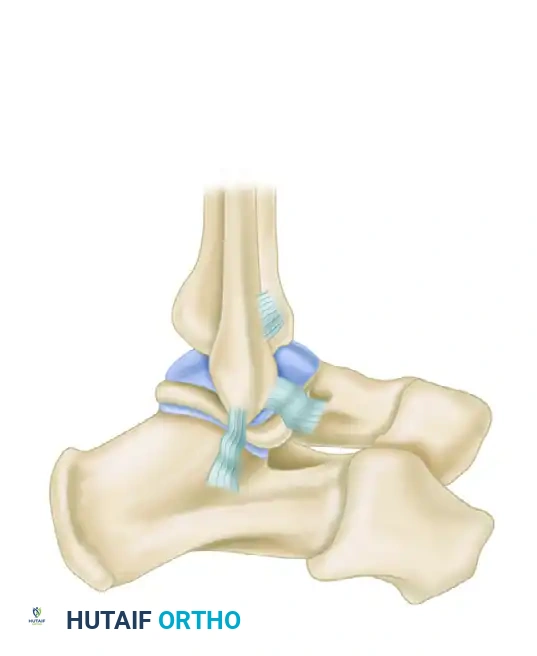
لفهم طبيعة المشكلة وكيفية علاجها، من الضروري التعرف على التشريح الأساسي لمفصل الكاحل الخارجي. يتكون مجمع الأربطة الجانبية من ثلاثة أربطة رئيسية تعمل معا للحفاظ على استقرار المفصل أثناء الحركة. في حالات عدم الاستقرار المزمن، يتضرر عادة رباطان أساسيان يتم التركيز عليهما في الجراحة.
الرباط الشظوي الكاحلي الأمامي
يعتبر هذا الرباط الأكثر عرضة للإصابة في الكاحل. يمتد من الحافة الأمامية لعظمة الشظية العظمة الخارجية للساق ويصل إلى عظمة الكاحل. وظيفته الأساسية هي منع عظمة الكاحل من الانزلاق إلى الأمام، خاصة عندما تكون القدم موجهة للأسفل.
الرباط الشظوي العقبي
وهو رباط قوي يشبه الحبل يمتد من طرف عظمة الشظية إلى السطح الجانبي لعظمة العقب كعب القدم. يعمل هذا الرباط كحاجز رئيسي يمنع انقلاب القدم للداخل عندما تكون القدم موجهة للأعلى.
الرباط الشظوي الكاحلي الخلفي
يعد هذا الرباط الأقوى بين الأربطة الثلاثة، ونادرا ما يتعرض للتمزق إلا في حالات خلع الكاحل الشديدة جدا، ولذلك لا يتم التدخل فيه عادة في عمليات عدم الاستقرار المزمن القياسية.
| اسم الرباط | الموقع | الوظيفة الأساسية | مدى تأثره بالإصابة |
|---|---|---|---|
| الرباط الشظوي الكاحلي الأمامي | من عظمة الشظية إلى عظمة الكاحل | منع انزلاق الكاحل للأمام | الأكثر عرضة للتمزق |
| الرباط الشظوي العقبي | من عظمة الشظية إلى عظمة العقب | منع انقلاب القدم للداخل | يتأثر في الإصابات الشديدة |
| الرباط الشظوي الكاحلي الخلفي | الجزء الخلفي من الكاحل | استقرار المفصل الخلفي | نادرا ما يتمزق |
الأسباب وعوامل الخطر المؤدية للمرض
لا يحدث عدم استقرار الكاحل الجانبي المزمن بين ليلة وضحاها، بل هو نتيجة لسلسلة من الأحداث والعوامل التي تضعف البنية الداعمة للمفصل. من أهم الأسباب التي تؤدي إلى هذه الحالة ما يلي.
أولا، الإهمال في علاج التواء الكاحل الأول. عندما يتعرض الشخص لالتواء حاد ولا يتلقى العلاج الطبيعي المناسب لإعادة تأهيل الأربطة وتقوية العضلات المحيطة، تلتئم الأربطة وهي في حالة ارتخاء، مما يجعلها عرضة لإصابات متكررة مستقبلا.
ثانيا، العودة المبكرة للأنشطة الرياضية. الكثير من الرياضيين يعودون إلى الملاعب قبل الشفاء التام، مما يضع ضغطا هائلا على أربطة لم تستعد قوتها بعد، ويؤدي إلى تمزقات دقيقة تتراكم مع مرور الوقت لتصبح ضعفا مزمنا.
ثالثا، العوامل التشريحية والوراثية. بعض الأشخاص يولدون بمرونة زائدة في الأربطة، أو يعانون من تقوس في القدم أو انحراف في الكعب للداخل، وهي عوامل تزيد من الضغط الميكانيكي على الأربطة الجانبية وتجعلهم أكثر عرضة لعدم الاستقرار.
الأعراض التي يشتكي منها المريض
تتنوع الأعراض وتختلف في شدتها من مريض لآخر، ولكن هناك مجموعة من العلامات الكلاسيكية التي يصفها معظم المرضى الذين يعانون من هذه الحالة في عيادة العظام.
الشكوى الرئيسية والأكثر شيوعا هي الشعور بأن الكاحل غير ثابت أو أنه يفلت، خاصة عند المشي على أسطح غير مستوية، أو نزول السلالم، أو ممارسة الرياضات التي تتطلب تغيير الاتجاه بسرعة. هذا الشعور يرافقه خوف مستمر من السقوط أو التعرض لالتواء جديد.
بالإضافة إلى ذلك، يعاني المريض من ألم مزمن في الجهة الخارجية للكاحل، وقد يزداد هذا الألم بعد المجهود البدني. كما يلاحظ العديد من المرضى وجود تورم خفيف إلى متوسط حول الكاحل الخارجي يظهر ويختفي بناء على مستوى النشاط. في الحالات المتقدمة، قد يشعر المريض بتيبس في المفصل في الصباح أو بعد فترات الراحة الطويلة.
التشخيص والتقييم الطبي الشامل
يعتمد تشخيص عدم استقرار الكاحل الجانبي المزمن على تقييم طبي دقيق يجمع بين التاريخ المرضي، والفحص السريري، والتصوير الطبي المتقدم لضمان اختيار خطة العلاج الأنسب.
الفحص السريري والاختبارات اليدوية
يبدأ الطبيب بالاستماع لتاريخ الإصابات السابقة، ثم يقوم بإجراء اختبارات يدوية مخصصة. من أهم هذه الاختبارات اختبار السحب الأمامي الذي يقيس مدى ارتخاء الرباط الشظوي الكاحلي الأمامي، واختبار إمالة الكاحل الذي يقيم كفاءة الرباط الشظوي العقبي. تتم مقارنة النتائج دائما بالكاحل السليم لتحديد درجة الارتخاء.
التصوير بالأشعة السينية
يتم طلب صور أشعة سينية بوضعيات الوقوف وتحميل الوزن لاستبعاد وجود كسور قديمة غير ملتئمة، وتقييم المسافة المفصلية للتأكد من عدم وجود خشونة مبكرة، وكذلك لتقييم استقامة عظام القدم والكاحل. قد يطلب الطبيب أشعة إجهادية لقياس مقدار حركة الكاحل غير الطبيعية بالأرقام.
التصوير بالرنين المغناطيسي
يعتبر الرنين المغناطيسي خطوة حاسمة في التقييم قبل الجراحة. فهو لا يظهر فقط حالة الأربطة الممزقة أو المرتخية، بل يكشف أيضا عن الإصابات المصاحبة التي تحدث في نصف الحالات تقريبا، مثل إصابات الغضاريف داخل المفصل، أو الأجسام الحرة، أو تمزقات أوتار الشظية، والتي يجب معالجتها في نفس وقت العملية.
دواعي وموانع التدخل الجراحي
لا يتم اللجوء إلى الجراحة كخيار أول، بل هناك معايير طبية صارمة تحدد من هو المريض المستفيد من تقنية كارلسون ومن يجب أن يتجنبها.
متى نلجأ للعملية الجراحية
ينصح بالتدخل الجراحي للمرضى الذين يعانون من عدم استقرار ميكانيكي مزمن موثق، يتمثل في تكرار التواء الكاحل واستمرار الأعراض لأكثر من ستة أشهر على الرغم من الالتزام ببرنامج علاج طبيعي مكثف تحت إشراف متخصص. يجب أن يكون الفحص السريري والأشعة مؤكدين لوجود ارتخاء حقيقي في الأربطة يعيق المريض عن ممارسة حياته الطبيعية أو الرياضية.
الحالات التي تمنع إجراء الجراحة
توجد موانع مطلقة تمنع إجراء العملية، مثل وجود التهاب أو عدوى نشطة في منطقة الكاحل، أو ضعف شديد في الدورة الدموية الطرفية، أو اعتلال المفاصل العصبي. كما توجد موانع نسبية تتطلب تقييما خاصا، مثل المرونة الرباطية العامة الشديدة، أو عدم الاستقرار طويل الأمد الذي أدى إلى تلف الأنسجة لدرجة تتطلب استخدام أربطة صناعية أو زراعة أوتار، أو وجود تشوهات عظمية في استقامة القدم لم يتم تصحيحها.
التحضير للعملية والتخدير
قبل الجراحة، يتم إجراء فحوصات الدم الروتينية وتخطيط القلب للتأكد من جاهزية المريض. تتم مناقشة خيارات التخدير مع طبيب التخدير المتخصص.
عادة ما تجرى هذه العملية تحت التخدير العام، أو التخدير النصفي مصحوبا بتخدير للأعصاب الطرفية حول الركبة لضمان تسكين الألم لفترة طويلة بعد العملية. يتم وضع المريض على طاولة العمليات في وضعية الاستلقاء الجانبي أو على الظهر مع وضع وسادة تحت الورك للف الساق للداخل، مما يبرز الكاحل الخارجي بشكل يسهل على الجراح الوصول إليه. يتم تعقيم الساق بالكامل ووضع عاصبة هوائية لتقليل النزيف أثناء الجراحة وضمان رؤية واضحة للأنسجة الدقيقة.
خطوات تقنية كارلسون الجراحية بالتفصيل
تتميز تقنية كارلسون عن غيرها من العمليات بالدقة المتناهية في تحضير العظم وإعادة تثبيت الأربطة لتوفير أقوى درجات الثبات. إليك الخطوات التي يقوم بها الجراح بالتفصيل.
الشق الجراحي والوصول للأربطة
يقوم الجراح بعمل شق جراحي منحني خلف عظمة الكاحل الخارجية الشظية ويمتد نحو قاعدة مشط القدم. هذا الموقع المدروس للشق يهدف إلى تجنب إصابة الأعصاب السطحية المهمة في المنطقة، مع توفير رؤية ممتازة للأربطة المتضررة. يتم تسليك الأنسجة بحذر شديد لحماية العصب الربلي والأوردة السطحية.

تحديد الأربطة وفصلها
بعد الوصول إلى الطبقات العميقة، يتم فحص أوتار الشظية للتأكد من عدم وجود تمزقات طولية بها، ثم يتم إبعادها لكشف الرباط الشظوي العقبي والرباط الشظوي الكاحلي الأمامي. في الحالات المزمنة، قد لا تبدو هذه الأربطة كأشرطة واضحة، بل ككتلة من الأنسجة المتندبة والمرتخية. يقوم الجراح بقطع هذه الأربطة ومحفظة المفصل بدقة على بعد مليمترات قليلة من منبتها في عظمة الشظية، بهدف تحريرها وسحبها لاحقا لشدها.
فحص المفصل من الداخل وتنظيفه
بمجرد فتح محفظة المفصل، تتسنى للجراح رؤية الكاحل من الداخل. يقوم بتنظيف المفصل من أي أنسجة ملتهبة أو متضخمة تسبب ألما واحتكاكا، ويزيل أي أجسام غضروفية أو عظمية حرة. إذا كان هناك تلف في غضروف الكاحل، يتم علاجه في هذه المرحلة باستخدام تقنيات مثل التثقيب الدقيق لتحفيز نمو غضروف جديد.
تحضير العظم لضمان الالتئام
لضمان التحام الأربطة بالعظم بشكل دائم وقوي، ابتكر كارلسون خطوة حاسمة تتمثل في إزالة طبقة صغيرة من القشرة العظمية لعظمة الشظية. باستخدام أدوات دقيقة، يتم كشط مساحة صغيرة لتشكيل حوض عظمي ينزف دماً. هذا السطح العظمي الغني بالخلايا الجذعية والدم يوفر بيئة مثالية للالتئام السريع والصلب للأربطة التي سيتم تثبيتها عليه.
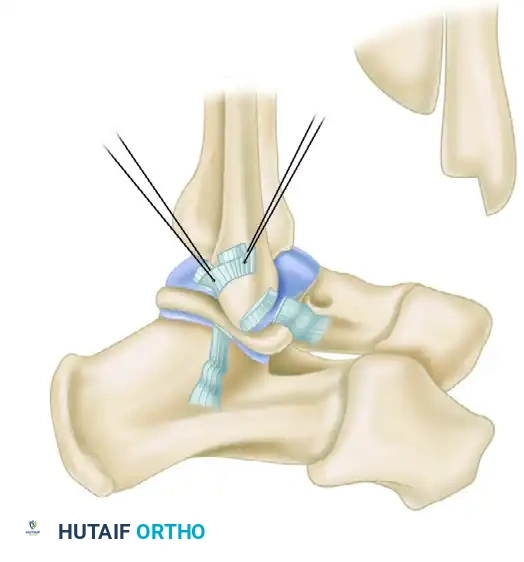
حفر الأنفاق العظمية أو وضع الخطاطيف
لتثبيت الأربطة في الحوض العظمي الجديد، يقوم الجراح بحفر ثقوب دقيقة في عظمة الشظية لتمرير الخيوط الجراحية. وفي التطورات الحديثة للعملية، يستعيض العديد من الجراحين عن هذه الثقوب باستخدام خطاطيف أو مثبتات عظمية صغيرة جدا تزرع في العظم وتحتوي على خيوط قوية، مما يختصر وقت العملية ويوفر قوة تثبيت ممتازة.
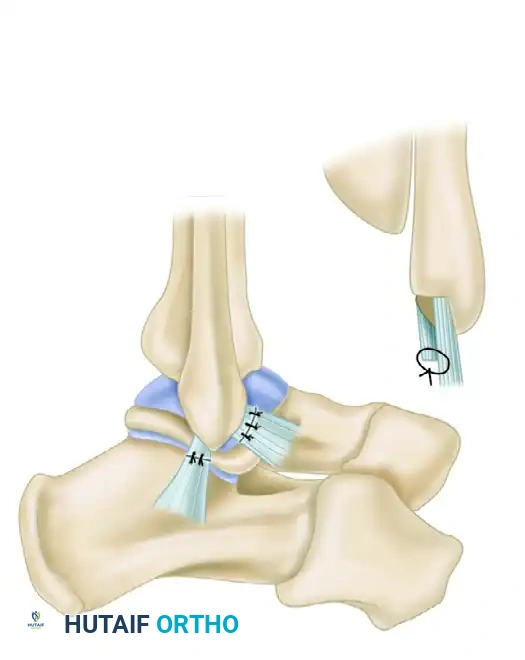
شد الأربطة وتثبيتها في الوضعية الصحيحة
يتم تمرير خيوط جراحية قوية جدا وغير قابلة للامتصاص عبر الأطراف المرتخية للأربطة. وهنا تأتي الخطوة الأهم ميكانيكيا، حيث يجب أن يوضع الكاحل في وضعية محددة جدا زاوية قائمة مع ميلان طفيف للخارج أثناء ربط الخيوط. هذه الوضعية تضمن عدم شد الأربطة أكثر من اللازم مما قد يحد من حركة الكاحل مستقبلا، وفي نفس الوقت تضمن شدا كافيا لمنع الارتخاء. يتم ربط الخيوط بقوة لسحب الأربطة داخل الحوض العظمي النازف.
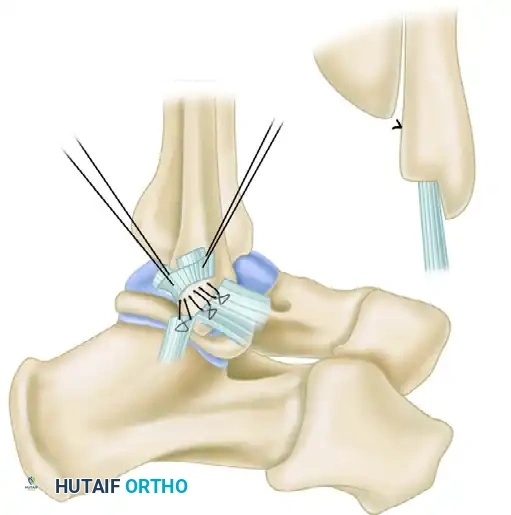
تعزيز التثبيت بالغشاء العظمي
لإضافة طبقة حماية إضافية وزيادة قوة التثبيت، يقوم الجراح بسحب الغشاء المبطن للعظم الأنسجة المتبقية فوق الأربطة التي تم إصلاحها، ويقوم بخياطتها كطبقة مزدوجة تشبه إغلاق السترة. هذا التعزيز يزيد من سماكة الأربطة ويحسن من التروية الدموية للمنطقة، مما يسرع عملية الشفاء.
إغلاق الجرح
في المرحلة الأخيرة، يتم إرجاع الأوتار إلى مكانها الطبيعي وإغلاق الغلاف المحيط بها لمنع خروجها من مسارها. ثم يتم خياطة الأنسجة تحت الجلد والجلد بغرز تجميلية، وتوضع ضمادات معقمة وجبيرة لحماية الكاحل.
برنامج التعافي والتأهيل الطبيعي
نجاح عملية كارلسون لا يعتمد فقط على مهارة الجراح، بل يعتمد بنسبة متساوية على التزام المريض الصارم ببرنامج التأهيل والعلاج الطبيعي. ينقسم هذا البرنامج إلى ثلاث مراحل أساسية.
مرحلة الحماية القصوى
تمتد هذه المرحلة من يوم العملية وحتى الأسبوع السادس. يتم وضع الكاحل في جبيرة أو حذاء طبي صلب لحماية الأربطة التي تم خياطتها حديثا. يمنع المريض تماما من تحميل الوزن على القدم المصابة، ويجب عليه استخدام العكازات. الهدف في هذه المرحلة هو السماح للنسيج بالالتئام التام مع العظم دون أي ضغط ميكانيكي قد يؤدي إلى فشل التثبيت.
مرحلة الحركة المبكرة والتقوية
تبدأ من الأسبوع السادس وحتى الأسبوع الثاني عشر. يتم إزالة الجبيرة واستبدالها بدعامة كاحل وظيفية تسمح بالحركة المحدودة. يسمح للمريض بالبدء في تحميل الوزن تدريجيا. في هذه المرحلة، يبدأ دور العلاج الطبيعي بشكل مكثف لاستعادة مدى الحركة الطبيعي للكاحل، مع التركيز الشديد على تقوية عضلات الشظية العضلات الجانبية للساق لأنها تعمل كحزام أمان ديناميكي يمنع التواء الكاحل مستقبلا.
مرحلة استعادة التوازن والعودة للنشاط
تبدأ بعد الشهر الثالث وتهدف إلى إعادة المريض لحياته الطبيعية والرياضية. يركز العلاج الطبيعي هنا على تمارين التحسس العميق والتوازن باستخدام ألواح التوازن والأسطح غير المستوية. تدريجيا، يتم إدخال تمارين القفز وتغيير الاتجاه للرياضيين. يسمح بالعودة للمنافسات الرياضية عادة بين الشهر الرابع والسادس متى ما استعاد المريض قوته الكاملة دون ألم، مع التوصية بارتداء دعامة رياضية خلال السنة الأولى.
| مرحلة التعافي | المدة الزمنية | الأهداف الرئيسية | المسموحات والممنوعات |
|---|---|---|---|
| الحماية القصوى | 0 - 6 أسابيع | حماية التئام الأربطة بالعظم | ممنوع المشي على القدم، استخدام العكازات والجبيرة |
| الحركة والتقوية | 6 - 12 أسبوع | استعادة الحركة وتقوية العضلات | المشي التدريجي بالدعامة، بدء العلاج الطبيعي |
| التوازن والرياضة | 3 - 6 أشهر | العودة للنشاط الكامل | تمارين التوازن والقفز، العودة التدريجية للرياضة |
المضاعفات المحتملة وكيفية تجنبها
على الرغم من أن تقنية كارلسون تعتبر من أنجح العمليات الجراحية في جراحة العظام بنسبة نجاح تتجاوز التسعين بالمائة، إلا أن أي تدخل جراحي يحمل نسبة ضئيلة من المخاطر التي يجب أن يكون المريض على دراية بها.
من أبرز المضاعفات المحتملة إصابة العصب الحسي السطحي العصب الربلي، مما قد يؤدي إلى تنميل أو ألم في حافة القدم الخارجية، ويتجنب الجراح ذلك بالتشريح الدقيق. كما قد يحدث تيبس أو نقص في مدى حركة الكاحل إذا تم شد الأربطة بشكل مبالغ فيه.
في حالات نادرة، قد يعود عدم الاستقرار إذا عاد المريض للأنشطة العنيفة قبل اكتمال الشفاء، أو إذا كان يعاني من تقوس غير معالج في القدم. أخيرا، قد تحدث مشاكل في التئام الجرح السطحي نظرا لقلة الدهون والتروية الدموية في منطقة الكاحل الخارجي، ولذلك يشدد الأطباء على منع التدخين تماما قبل وبعد العملية.
الأسئلة الشائعة حول العملية
ما هي نسبة نجاح عملية كارلسون؟
تعتبر نسبة النجاح عالية جدا، حيث تتراوح بين 85% إلى 90% من المرضى الذين يستعيدون ثبات الكاحل بالكامل ويعودون لممارسة أنشطتهم الرياضية واليومية دون ألم أو تكرار للالتواء.
كم تستغرق العملية الجراحية؟
تستغرق العملية عادة من ساعة إلى ساعة ونصف، وقد تزيد المدة قليلا إذا كان هناك حاجة لإجراءات إضافية مثل تنظيف الغضاريف أو إصلاح الأوتار المصاحبة.
متى يمكنني المشي بشكل طبيعي بدون عكازات؟
يبدأ المشي التدريجي وتحميل الوزن بعد مرور 6 أسابيع من الجراحة باستخدام دعامة طبية. المشي الطبيعي تماما بدون أي أدوات مساعدة يتم عادة بين الأسبوع الثامن والعاشر بناء على تقدم العلاج الطبيعي.
متى يمكنني قيادة السيارة بعد العملية؟
إذا كانت العملية في القدم اليسرى والسيارة أوتوماتيكية، يمكن القيادة بعد أسبوعين إلى ثلاثة أسابيع. أما إذا كانت في القدم اليمنى، فيمنع القيادة حتى يستطيع المريض الضغط بقوة وبدون ألم على دواسة الفرامل، وهو ما يستغرق عادة 8 إلى 10 أسابيع.
هل العلاج الطبيعي ضروري بعد العملية؟
نعم، العلاج الطبيعي ليس اختياريا بل هو جزء لا يتجزأ من نجاح العملية. الجراحة تصلح الميكانيكا، ولكن العلاج الطبيعي يعيد برمجة العضلات والأعصاب للحفاظ على هذا الإصلاح.
هل التخدير العام ضروري لإجراء الجراحة؟
ليس بالضرورة. يمكن إجراء العملية تحت التخدير النصفي إبرة الظهر مع إعطاء المريض مهدئات وريدية لينام أثناء الإجراء، وهو الخيار المفضل للكثير من أطباء التخدير لتقليل الألم بعد العملية.
هل يمكن إجراء العملية بالمنظار بدلا من الجراحة المفتوحة؟
تقنية كارلسون الكلاسيكية تتطلب فتحا جراحيا لضمان تحضير العظم وخياطة الأنسجة بدقة. ومع ذلك، هناك تقنيات حديثة مشتقة منها يمكن إجراؤها بمساعدة المنظار في حالات مختارة، ولكن الجراحة المفتوحة المصغرة تظل المعيار الذهبي للحالات المزمنة والمعقدة.
ماذا يحدث إذا قررت عدم إجراء العملية؟
إذا استمر عدم الاستقرار المزمن دون علاج، فإن الاحتكاك غير الطبيعي المتكرر داخل المفصل سيؤدي حتما إلى تآكل الغضاريف وتطور خشونة مبكرة في الكاحل، وهي حالة يصعب علاجها وتسبب ألما مزمنا يقيد الحركة تماما.
هل سأشعر بالخطاطيف أو المسامير المزروعة في الكاحل؟
الخطاطيف المستخدمة صغيرة جدا وتدفن بالكامل داخل العظم، لذا لا يشعر بها المريض أبدا. العديد من هذه الخطاطيف الحديثة مصنوعة من مواد تذوب وتمتصها العظام بمرور الوقت.
هل يمكنني العودة لممارسة الرياضة الاحترافية بعد العملية؟
نعم بالتأكيد. الهدف الأساسي من العملية للرياضيين هو إعادتهم للملاعب. بعد إتمام برنامج التأهيل بنجاح واجتياز اختبارات القوة والتوازن، يمكن للرياضي العودة لممارسة كرة القدم أو السلة أو الجري، عادة بعد 4 إلى 6 أشهر من الجراحة.
===
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك