إعادة توجيه الرضفة: علاج عدم استقرار مفصل الرضفة الفخذي جراحياً في صنعاء مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
عدم استقرار الرضفة هو حالة تتميز بألم وخلع متكرر للرضفة، وتُعالَج جراحياً عبر إعادة توجيه الرضفة، ترميم الرباط الرضفي الفخذي الإنسي (MPFL) أو طيّ شبكية الرضفة، لاستعادة ثبات المفصل ووظيفته الطبيعية.
الخلاصة الطبية السريعة: عدم استقرار الرضفة هو حالة مرضية معقدة تتميز بألم متكرر، شعور بعدم الثبات، وخلع متكرر لـ "صابونة الركبة" (الرضفة). تُعالَج هذه الحالة جراحياً عبر تقنيات دقيقة مثل إعادة توجيه الرضفة، ترميم أو إعادة بناء الرباط الرضفي الفخذي الإنسي (MPFL)، أو طيّ شبكية الرضفة. تهدف هذه الإجراءات، التي تُجرى بأحدث تقنيات المناظير (4K) والجراحة المجهرية، إلى استعادة الميكانيكا الحيوية الطبيعية للمفصل. في صنعاء، يقود الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام بجامعة صنعاء، ريادة هذه العمليات الدقيقة بخبرة تتجاوز 20 عاماً، مقدماً حلولاً جذرية تعيد للمرضى قدرتهم على ممارسة حياتهم الطبيعية والرياضية بثقة وأمان.

مقدمة شاملة: الفهم العميق لعدم استقرار مفصل الرضفة الفخذي
مرحباً بكم في الدليل الطبي الشامل والأكثر تفصيلاً حول جراحات مفصل الركبة الأمامي. اليوم، نغوص في أعماق حالة مرضية تعتبر تحدياً كبيراً في عالم جراحة العظام الرياضية والتقويمية: عدم استقرار الرضفة الفخذية (Patellofemoral Instability). هذه الحالة ليست مجرد "ألم في الركبة"، بل هي اختلال ميكانيكي حيوي معقد يؤثر بشكل مباشر على جودة حياة المرضى، وغالباً ما يظهر بوضوح لدى الأطفال، المراهقين، والشباب الرياضيين.
إن الشعور بأن الركبة "تخون" صاحبها، أو خروج الرضفة من مسارها الطبيعي، يخلق حالة من القلق الدائم (Apprehension) تمنع المريض من ممارسة أبسط الأنشطة اليومية مثل صعود الدرج أو الجري. من الأهمية بمكان في الممارسة الطبية الحديثة أن نفهم قاعدة ذهبية نطبقها بصرامة: عدم الاستقرار الميكانيكي، وليس مجرد الألم، هو المؤشر الأساسي والدافع الحقيقي للتدخل الجراحي. الإجراءات التي نستعرضها اليوم، مثل طيّ شبكية الرضفة الإنسية (Medial Retinaculum Plication) وإعادة بناء الرباط الرضفي الفخذي الإنسي (MPFL Reconstruction)، هي جراحات دقيقة تتطلب مهارة استثنائية وفهماً عميقاً للتشريح.
في مركز وعيادة الأستاذ الدكتور محمد هطيف، الرائد الأول في جراحة العظام والمفاصل والعمود الفقري في صنعاء واليمن، ندرك تماماً العبء النفسي والجسدي الذي يواجهه مرضى عدم استقرار الرضفة. من خلال تطبيق أعلى معايير "الأمانة الطبية" واستخدام أحدث التقنيات العالمية مثل مناظير الركبة بدقة 4K والجراحات المجهرية الدقيقة، نهدف إلى تقديم حلول علاجية نهائية. نحن لا نعالج الأعراض فقط، بل نعيد بناء الأساس التشريحي لضمان ثبات المفصل، تخفيف الألم، ومنع التآكل الغضروفي المبكر (خشونة الركبة).
يتجلى عدم استقرار الرضفة الفخذية عبر طيف واسع جداً من الأعراض. يبدأ الأمر من الانزلاق الخفيف (Subluxation) حيث تتحرك الرضفة جزئياً خارج مسارها ثم تعود، وصولاً إلى الخلع الكامل والصريح (Dislocation) حيث تخرج الرضفة تماماً وتستقر في الجانب الخارجي للركبة. تختلف الأسباب من مريض لآخر؛ فبينما قد يظهر بعض الأفراد ارتخاءً عاماً في الأربطة (Generalized Ligamentous Laxity) نتيجة عوامل وراثية، يعاني آخرون (خاصة الرياضيين) من عدم الاستقرار بسبب إصابات رياضية عنيفة أو صدمات حادة.
هناك أيضاً الاستعدادات التشريحية الكامنة (Anatomical Predispositions). على سبيل المثال، إذا كان الأخدود البكري الفخذي (Trochlear Groove) ضحلاً أو مسطحاً، فإن التقييد العظمي الطبيعي للرضفة يقل بشكل كبير، مما يسهل انزلاقها للخارج بأقل قوة ممكنة.
عند حدوث خلع في الرضفة، فإن الجانب الإنسي (الداخلي) للركبة يتعرض لتمزق شديد. هذا التمزق يشمل في 90% من الحالات الرباط الرضفي الفخذي الإنسي (MPFL)، والذي يُعد الحزام الأمني الرئيسي الذي يمنع خروج الرضفة للخارج. هذا التمزق غالباً ما يكون مصحوباً بتمدد أو تمزق في شبكية الرضفة الإنسية. النتيجة الحتمية إذا لم يُعالج بشكل صحيح هي ألم مستمر، والأخطر من ذلك: عدم استقرار متكرر (Recurrent Instability). المرضى الذين يعانون من خلع الرضفة دون تعرضهم لصدمة قوية (بداية غير صدمية) يكونون عرضة بشكل كبير لتكرار الخلع، حتى مع الخضوع لبرامج علاج طبيعي مكثفة.
مفتاحنا للتدخل الجراحي مع الأستاذ الدكتور محمد هطيف هو الشكوى المستمرة من عدم الاستقرار، والتي نؤكدها من خلال الفحص السريري الدقيق والأشعة المتقدمة. يجب علينا كأطباء وجراحين تجنب جراحة إعادة التوجيه إذا كان المريض يعاني من الألم فقط دون وجود عدم استقرار حقيقي. الجراحة تهدف أساساً إلى استعادة الميكانيكا وليس مجرد تسكين الألم. ومع ذلك، إذا تسبب الخلع في كسر جزء من الغضروف أو العظم وتكوين "جسم حر" (Loose Body) داخل الركبة، فإن التدخل الجراحي العاجل يصبح ضرورة حتمية لإزالة هذا الجسم وإصلاح الضرر.
لا يزال الجدل الطبي العالمي مستمراً حول ما إذا كان يجب إجراء جراحة بعد أول مرة يحدث فيها خلع للرضفة، خاصة لدى الرياضيين الشباب. ومع ذلك، القاعدة الذهبية المتبعة في عيادة الأستاذ الدكتور محمد هطيف هي: بالنسبة للمرضى الذين يعانون من تكرار الخلع رغم العلاج التحفظي الجيد، أو الذين يعانون من تشوهات عظمية واضحة، فإن التثبيت الجراحي وإعادة توجيه الرضفة هو الحل الجذري والوحيد لمنع تدمير مفصل الركبة.
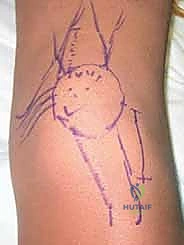
التشريح الأساسي والميكانيكا الحيوية لمفصل الرضفة الفخذي
قبل أن نبدأ في شرح خطواتنا الجراحية، دعونا نراجع بدقة تشريح هذه المنطقة المعقدة. الفهم الشامل والدقيق للتشريح هو ما يميز الجراح الخبير، وهو أمر بالغ الأهمية لإجراء جراحة آمنة، فعالة، وناجحة على المدى الطويل.
يتكون مفصل الرضفة الفخذي (Patellofemoral Joint) من التقاء الرضفة (وهي أكبر عظم سمسمي في الجسم، مغروسة داخل وتر العضلة الرباعية الأمامية) مع الأخدود البكري لعظم الفخذ البعيد.
العظام والأسطح المفصلية
- الرضفة (Patella): يتميز سطحها الخلفي بوجود أسطح مفصلية (Facets) إنسية وجانبية تغطيها طبقة سميكة من الغضروف الزجاجي (الأسمك في جسم الإنسان). تتمفصل هذه الأسطح مع بكرة الفخذ. حجم، شكل، وتوافق هذه الأسطح مع الأخدود الفخذي تعتبر عوامل حاسمة للتتبع السلس (Patellar Tracking) أثناء ثني وفرد الركبة.
- بكرة الفخذ (Trochlea of Femur): هذا الأخدود العظمي الذي يأخذ شكل حرف (V) يعمل كمسار (Track) يوجه الرضفة. تعد مورفولوجية (شكل) هذا الأخدود مفتاحاً أساسياً للاستقرار. إذا كانت البكرة ضحلة أو مسطحة، أو إذا كانت اللقمة الجانبية (Lateral Condyle) ناقصة التنسج (غير مكتملة النمو)، فإن ذلك يُهيئ المريض بشكل كبير جداً لعدم الاستقرار الجانبي للرضفة. هذه الحالة تُعرف طبياً بـ (خلل التنسج البكري - Trochlear Dysplasia)، والتي يصنفها نظام (Dejour) العالمي.
- اللقمة الإنسية (Medial Condyle): هي معلم تشريحي حاسم، حيث تعمل كموقع ارتباط فخذي منشأ للرباط الرضفي الفخذي الإنسي (MPFL). الحديبة المقربة (Adductor Tubercle)، الواقعة فوق اللقمة الإنسية مباشرة، تعتبر مرجعاً تشريحياً مهماً أثناء الجراحة لتحديد نقطة زرع الرباط الجديد (نقطة Schöttle).
- حديبة الظنبوب (Tibial Tubercle): هي البروز العظمي في أعلى عظمة الساق، وتمثل نقطة إدخال (نهاية) وتر الرضفة. يعد موقع هذه الحديبة بالنسبة للأخدود البكري عاملاً حاسماً في تتبع الرضفة. يتم قياس هذه المسافة عبر الأشعة المقطعية وتُعرف بـ (TT-TG distance). الزيادة المفرطة في هذه المسافة (أكثر من 20 ملم) تعني أن قوة السحب العضلي تتجه بقوة نحو الخارج، مما يسهل خلع الرضفة ويستدعي تدخلاً جراحياً لنقل هذه الحديبة العظمية.
الأربطة والهياكل الداعمة (مثبتات الرضفة)
يعتمد استقرار الرضفة على توازن دقيق بين الأنسجة الرخوة (الأربطة والعضلات) والهيكل العظمي. القيود الإنسية (الداخلية) الأساسية التي تمنع الرضفة من الخروج نحو الجانب الخارجي هي:
- الرباط الرضفي الفخذي الإنسي (MPFL): هو البطل الحقيقي في استقرار الرضفة. يوفر هذا الرباط الرقيق والقوي حوالي 50% إلى 60% من قوة التقييد التي تمنع الرضفة من الخلع الخارجي، خاصة في درجات الثني الأولى للركبة (من 0 إلى 30 درجة). عند حدوث الخلع، يتمزق هذا الرباط حتماً.
- شبكية الرضفة الإنسية (Medial Retinaculum): طبقة من الأنسجة الليفية تدعم الرباط وتساعد في التثبيت.
- العضلة المتسعة الإنسية المائلة (VMO): جزء من العضلة الرباعية، وتلعب دوراً ديناميكياً (حركياً) حاسماً في سحب الرضفة للداخل أثناء حركة الركبة لمنعها من الانحراف للخارج. ضعف هذه العضلة هو سبب رئيسي لآلام الركبة الأمامية.
- الشبكية الجانبية (Lateral Retinaculum): توجد في الجزء الخارجي، وإذا كانت مشدودة أكثر من اللازم، فإنها تسحب الرضفة للخارج بقوة، مما قد يتطلب إجراء جراحي لتحريرها (Lateral Release) بالتزامن مع الإجراءات الأخرى.
الأسباب وعوامل الخطر المؤدية لعدم استقرار الرضفة
لماذا تخلع الرضفة عند بعض الأشخاص ولا تخلع عند آخرين رغم تعرضهم لنفس الجهد؟ الإجابة تكمن في مجموعة من العوامل التشريحية والبيوميكانيكية المعقدة التي يحرص الأستاذ الدكتور محمد هطيف على تقييمها بدقة لكل مريض:
- خلل التنسج البكري (Trochlear Dysplasia): كما ذكرنا، الأخدود الفخذي المسطح لا يوفر احتواءً عظمياً كافياً للرضفة. هذا هو السبب التشريحي الأكثر شيوعاً.
- الرضفة المرتفعة (Patella Alta): عندما تكون الرضفة في موضع أعلى من الطبيعي في الركبة، فإنها لا تدخل في الأخدود الفخذي مبكراً أثناء ثني الركبة، مما يتركها غير مستقرة وعرضة للخلع في الزوايا الأولى للثني.
- زيادة مسافة (TT-TG): انحراف وتر الرضفة للخارج (زاوية Q واسعة) يزيد من قوة السحب الجانبي.
- الارتخاء الرباطي العام (Hypermobility): المرضى الذين يعانون من مرونة زائدة في المفاصل (مثل حالات متلازمة إهلرز-دانلوس أو المرونة الفسيولوجية العادية) يكونون أكثر عرضة لتمزق الأربطة وخلع المفاصل، بما فيها الرضفة.
- الإصابات الرياضية والصدمات: ضربة مباشرة على الركبة من الداخل، أو حركة التواء مفاجئة مع ثبات القدم على الأرض (كما يحدث في كرة القدم أو التزلج)، يمكن أن تمزق رباط MPFL السليم وتسبب الخلع الأول.
- ضعف العضلات وعدم التوازن: ضعف عضلة (VMO) الإنسية مقابل قوة وشد عضلات الفخذ الخارجية.
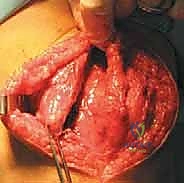
الأعراض والعلامات السريرية: كيف يعرف المريض أنه مصاب؟
تتنوع الأعراض بناءً على ما إذا كان المريض قد تعرض لخلع كامل حديث، أو يعاني من عدم استقرار مزمن. تشمل الأعراض البارزة:
- الألم الحاد: ألم شديد في مقدمة الركبة، يزداد مع صعود أو نزول الدرج، أو الجلوس لفترات طويلة مع ثني الركبة (علامة السينما).
- التورم والارتشاح (Hemarthrosis): بعد الخلع الأول، تمتلئ الركبة بالدم بسرعة نتيجة تمزق الأنسجة والأربطة الإنسية.
- الشعور بعدم الثبات أو "الخيانة" (Giving Way): يشعر المريض أن ركبته لا تحمله وقد تسقط به فجأة أثناء المشي أو تغيير الاتجاه.
- علامة التوجس (Apprehension Sign): أثناء الفحص السريري، عندما يحاول الطبيب دفع الرضفة برفق نحو الخارج، يشعر المريض بخوف شديد وانقباض مفاجئ في عضلاته لمنع الخلع، وهذه علامة مؤكدة على تمزق MPFL.
- علامة (J-Sign): عند فرد الركبة بالكامل، تنحرف الرضفة فجأة للخارج بشكل يشبه حرف J المقلوب، مما يدل على سوء التتبع الميكانيكي.
التشخيص الدقيق: نهج الأستاذ الدكتور محمد هطيف
التشخيص السليم هو حجر الزاوية في خطة العلاج. يعتمد الأستاذ الدكتور محمد هطيف، بخبرته الأكاديمية والعملية التي تتجاوز العقدين، على بروتوكول تشخيصي صارم يشمل:
- التاريخ المرضي المفصل: فهم آلية الإصابة، عدد مرات تكرار الخلع، وتأثير ذلك على حياة المريض.
- الفحص السريري الشامل: فحص زاوية Q، تقييم مرونة الأربطة، إجراء اختبار التوجس (Apprehension test)، وفحص قوة العضلات.
- الأشعة السينية (X-rays): بأوضاع محددة (مثل وضع Merchant أو Skyline) لرؤية مدى توافق الرضفة داخل الأخدود البكري، وتحديد وجود الرضفة المرتفعة.
- الأشعة المقطعية (CT Scan): ضرورية جداً لقياس مسافة (TT-TG) بدقة مليمترية، وتحديد زاوية دوران عظمة الفخذ أو الساق إذا كان هناك اشتباه في تشوهات دورانية.
- الرنين المغناطيسي (MRI): هو المعيار الذهبي لتقييم الأنسجة الرخوة. يوضح الرنين مكان وحجم تمزق رباط MPFL، ويظهر الكدمات العظمية (Bone Bruises) المميزة في اللقمة الجانبية للفخذ والجانب الإنسي للرضفة (والتي تؤكد حدوث خلع سابق)، كما يكتشف أي إصابات مصاحبة في الغضاريف أو الأجسام الحرة.
جدول مقارنة: العلاج التحفظي مقابل العلاج الجراحي لعدم استقرار الرضفة
| وجه المقارنة | العلاج التحفظي (غير الجراحي) | العلاج الجراحي (إعادة التوجيه والترميم) |
|---|---|---|
| دواعي الاستخدام | الخلع الأول (بدون كسور غضروفية)، عدم الاستقرار الخفيف، المرضى غير الرياضيين. | الخلع المتكرر، فشل العلاج التحفظي، وجود أجسام حرة، الرياضيون التنافسيون، تشوهات عظمية واضحة. |
| الأساليب المتبعة | العلاج الطبيعي المكثف (تقوية VMO)، ارتداء دعامات الركبة المخصصة، تعديل النشاط، الأدوية. | منظار الركبة 4K، إعادة بناء MPFL، طي الشبكية، نقل حديبة الظنبوب (TTO). |
| مدة العلاج/التعافي | 3 إلى 6 أشهر من العلاج الطبيعي المستمر. | 6 إلى 9 أشهر حتى العودة الكاملة للرياضة العنيفة. |
| معدل تكرار الخلع | مرتفع نسبياً (يصل إلى 40-50% بعد الخلع الأول إذا كانت هناك عوامل خطر تشريحية). | منخفض جداً (أقل من 5% مع الجراحة الدقيقة وتقنية MPFL). |
| مميزات | تجنب التخدير والجراحة، تكلفة مبدئية أقل. | حل جذري للمشكلة، استعادة الميكانيكا الحيوية، منع التآكل الغضروفي (الخشونة) المبكر، عودة آمنة للرياضة. |
| العيوب | لا يصلح التشوهات التشريحية، قد يستمر الشعور بعدم الثبات والخوف. | يتطلب فترة تأهيل جراحي صارمة، تكلفة التدخل الجراحي. |
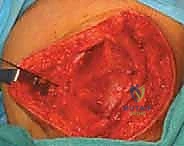
الخيارات الجراحية: إعادة توجيه الرضفة وتثبيتها
عندما يكون التدخل الجراحي هو الخيار الأمثل، فإن الأستاذ الدكتور محمد هطيف يقدم مجموعة من أحدث الإجراءات الجراحية المخصصة (Tailored Surgery) بناءً على تشريح كل مريض. لا توجد جراحة واحدة تناسب الجميع.
1. إعادة بناء الرباط الرضفي الفخذي الإنسي (MPFL Reconstruction)
تُعد هذه الجراحة المعيار الذهبي (Gold Standard) العالمي حالياً لعلاج عدم استقرار الرضفة المتكرر.
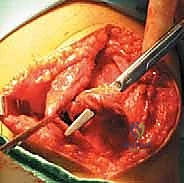
* الفكرة العلمية: بما أن الرباط الأصلي قد تمزق وفقد وظيفته، يتم استخدام "رقعة وترية" (Graft) لصنع رباط جديد. غالباً ما نستخدم وتر العضلة النحيلة (Gracilis) أو وتر العضلة نصف الوترية (Semitendinosus) من فخذ المريض نفسه.
* التقنية المجهرية: يتم تحديد نقطة التثبيت في عظمة الفخذ بدقة متناهية باستخدام الأشعة التداخلية أثناء الجراحة (نقطة Schöttle). أي خطأ بمليمترات قليلة في هذه النقطة قد يؤدي إلى فشل الجراحة أو تيبس الركبة. يتم تثبيت الوتر الجديد في الرضفة وفي الفخذ باستخدام مسامير تداخلية قابلة للامتصاص (Bio-absorbable screws) أو خطاطيف معدنية دقيقة (Suture Anchors).
2. طيّ شبكية الرضفة الإنسية (Medial Retinaculum Plication / Imbrication)
في حالات التمدد البسيط أو عدم الاستقرار الخفيف (خاصة عند الأطفال أو الذين لم يتمزق لديهم الرباط بالكامل)، يمكن إجراء عملية شد وطي للأنسجة الإنسية المترهلة.
* يتم أخذ غرز جراحية قوية لتقصير الشبكية الإنسية، مما يسحب الرضفة بقوة نحو الداخل ويمنع خروجها. يفضل الأستاذ الدكتور محمد هطيف إجراء هذه الخطوة بمساعدة المنظار لتقليل التدخل الجراحي وتسريع الشفاء.
3. تحرير الشبكية الجانبية (Lateral Retinaculum Release)
نادرًا ما يُجرى هذا الإجراء بمفرده اليوم، ولكنه قد يكون مكملاً للإجراءات السابقة. إذا كانت الأنسجة الخارجية مشدودة جداً وتسحب الرضفة للخارج، يتم قطعها بحذر شديد باستخدام المنظار لتخفيف الضغط الخارجي والسماح للرضفة بالعودة لمكانها الطبيعي.
4. الإجراءات العظمية (نقل حديبة الظنبوب - TTO)
إذا أثبتت الأشعة المقطعية أن مسافة (TT-TG) كبيرة جداً (أكثر من 20 ملم)، فإن إصلاح الأربطة وحده سيفشل لا محالة بسبب قوة السحب العظمي الخاطئ. في هذه الحالة، نقوم بقطع عظمي دقيق لحديبة الساق (التي يتصل بها وتر الرضفة) ونقلها للداخل (Medialization) وأحياناً للأمام، ثم تثبيتها بمسامير طبية. هذا الإجراء يعيد ضبط محور السحب العضلي بالكامل.
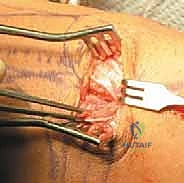
رحلة الجراحة مع الأستاذ الدكتور محمد هطيف: خطوة بخطوة
اختيارك لإجراء الجراحة مع أ.د. محمد هطيف في صنعاء يعني أنك تضع ثقتك في قمة الهرم الأكاديمي والمهني في جراحة العظام. إليك ما تتوقعه:
- التقييم الشامل ما قبل الجراحة: مناقشة مستفيضة للخيارات، شرح مفصل للرنين المغناطيسي، ووضع خطة جراحية مصممة خصيصاً لمقاسات الركبة.
- التخدير: غالباً ما يتم استخدام التخدير النصفي (Spinal Anesthesia) مع مهدئ، مما يضمن راحة تامة للمريض وإفاقة سريعة بدون ألم.
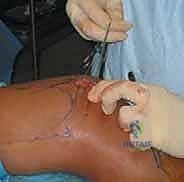
- استخدام المنظار (Arthroscopy 4K): يبدأ الدكتور هطيف بإدخال كاميرا المنظار الدقيقة عبر ثقوب صغيرة (أقل من 1 سم) لاستكشاف المفصل من الداخل على شاشات 4K عالية الدقة. يتم تنظيف المفصل من أي أجسام حرة، ومعالجة أي تمزق غضروفي مصاحب بأدوات الجراحة المجهرية.
- أخذ الرقعة الوترية وتحضيرها: من خلال شق صغير جداً أسفل الركبة، يتم استخراج الوتر وتجهيزه على طاولة العمليات بمعايير تعقيم صارمة.
- الحفر والتثبيت: باستخدام أدوات توجيه دقيقة (Guides)، يتم عمل أنفاق عظمية في الرضفة والفخذ. يتم تمرير الوتر الجديد وتثبيته تحت درجة شد (Tension) محسوبة بدقة في زاوية ثني 30 درجة لضمان حركة طبيعية لاحقاً.
- الإغلاق التجميلي: يتم إغلاق الجروح بخياطة تجميلية دقيقة لا تترك ندبات مشوهة.
بروتوكول التأهيل العلاجي للرضفة (Rehabilitation)
نجاح الجراحة يمثل 50% من العلاج، بينما الـ 50% الأخرى تعتمد بالكامل على ال
آلام الورك وتقييد حركته ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك.. نلتزم بإعادتك لحياة خالية من الألم وورك قوي ووظيفي.
مواضيع أخرى قد تهمك
