النقص المستعرض للأطراف العلوية والبتر الخلقي دليلك الطبي الشامل
الخلاصة الطبية
النقص المستعرض للأطراف العلوية هو توقف خلقي في نمو الطرف أثناء الحمل، مما يؤدي إلى ولادة الطفل بطرف يشبه البتر. يعتمد العلاج بشكل أساسي على تركيب الأطراف الصناعية في سن مبكرة لدعم التطور الحركي، بينما يقتصر التدخل الجراحي على حالات محددة لتحسين الوظيفة أو المظهر.
الخلاصة الطبية السريعة: النقص المستعرض للأطراف العلوية هو توقف خلقي في نمو الطرف أثناء الحمل، مما يؤدي إلى ولادة الطفل بطرف يشبه البتر. يعتمد العلاج بشكل أساسي على تركيب الأطراف الصناعية في سن مبكرة لدعم التطور الحركي، بينما يقتصر التدخل الجراحي على حالات محددة لتحسين الوظيفة أو المظهر.
مقدمة عن النقص المستعرض للأطراف العلوية
يمثل النقص المستعرض للأطراف العلوية، والذي يُعرف طبياً واجتماعياً باسم البتر الخلقي، حالة طبية فريدة تتسم بتوقف مفاجئ وعميق في تكوين ونمو الطرف العلوي للجنين أثناء فترة الحمل. تتميز هذه التشوهات بغياب كامل للعناصر الهيكلية (العظام) والأنسجة الرخوة (العضلات والأعصاب) بعد نقطة معينة في الطرف، مما ينتج عنه نهاية طرفية تشبه إلى حد كبير البتر الجراحي.
يتم تصنيف هذه التشوهات الخلقية بشكل تشريحي صارم، حيث تُسمى بناءً على المستوى الدقيق الذي ينتهي عنده الطرف المتبقي. على سبيل المثال، قد يكون النقص عبر عظمة الكعبرة في الساعد، أو عبر عظمة العضد، أو في منتصف عظام الرسغ.
من الناحية الإحصائية والوبائية، تشير الدراسات الطبية المرجعية إلى أن نسبة حدوث النقص المستعرض تبلغ حوالي 6.8 حالة لكل 10000 ولادة حية. ومن المطمئن للآباء والأمهات معرفة أن الغالبية العظمى من هذه الحالات (حوالي 98%) تحدث في جانب واحد فقط من الجسم (أحادية الجانب)، ولا يوجد أي تفضيل جنسي، أي أنها تصيب الذكور والإناث بنسب متساوية. يُعد الثلث العلوي من الساعد هو المستوى التشريحي الأكثر شيوعاً لهذا النقص.
التطور الجنيني وتشريح الأطراف
لفهم كيف ولماذا يحدث النقص المستعرض للأطراف العلوية، من الضروري إلقاء نظرة عميقة على علم الأجنة وكيفية تطور الأطراف العلوية داخل الرحم. يحدث التطور الأساسي لأطراف الجنين في فترة زمنية حرجة جداً، تمتد عادة بين الأسبوعين الرابع والثامن من الحمل. خلال هذه الفترة، يتم توجيه نمو الطرف بواسطة مراكز إشارات جزيئية معقدة للغاية.
يتكون برعم الطرف الأولي من قلب نسيجي متوسط (ميزنشيمي) مغطى بطبقة من الأديم الظاهر السطحي. يعتمد النمو السليم على ثلاثة مراكز إشارات حيوية
أولا الحافة المكتسية القمية وهي تمتد على طول الحدود الظهرية والبطنية لبرعم الطرف النامي. هذه الحافة مسؤولة بشكل مباشر عن النمو الطولي للطرف (من الكتف باتجاه الأصابع). أي توقف مبكر أو خلل في التروية الدموية لهذه الحافة يؤدي مباشرة إلى النقص المستعرض.
ثانيا منطقة التقدم وتقع مباشرة خلف الحافة المكتسية القمية، وهي منطقة تحتوي على خلايا سريعة الانقسام. عندما تغادر الخلايا هذه المنطقة، تبدأ في التمايز لتشكيل العظام والعضلات المحددة للطرف.
ثالثا منطقة النشاط الاستقطابي وتقع في الجزء الخلفي من برعم الطرف، وهي المسؤولة عن تحديد المحور العرضي للطرف (تحديد موقع الإبهام مقابل الخنصر).
تترابط هذه المراكز بشكل وثيق، ويعتمد نمو الطرف بالكامل على التنسيق الدقيق بينها. أي فشل في هذا التواصل، خاصة إذا شمل الحافة المكتسية القمية، يؤدي إلى توقف فوري في تكوين الجزء المتبقي من الطرف.

الأسباب وعوامل الخطر
عندما يولد طفل مصاب بالنقص المستعرض للأطراف العلوية، يكون السؤال الأول الذي يتبادر إلى أذهان الوالدين هو عن السبب. من المهم جداً التأكيد على أن المسببات الدقيقة في معظم الحالات لا ترتبط بأي أفعال أو سلوكيات قامت بها الأم أثناء الحمل.
يُعتقد طبياً أن السبب الرئيسي (الإمراضية) يعود إلى انقطاع مفاجئ في التروية الدموية (نقص تروية وعائي متفرق) لبرعم الطرف النامي خلال الأسابيع الأولى من الحمل، أو نتيجة طفرة جينية عفوية تحدث بالصدفة خلال نافذة التطور الجنيني الحرجة.
من الضروري الإشارة إلى أن هذه الحالة لا تتبع عادة نمطاً وراثياً يمكن التنبؤ به. هذا يعني أن احتمالية إنجاب طفل آخر مصاب بنفس الحالة في حالات الحمل المستقبلية تكون نادرة جداً، مما يبعث على الطمأنينة للآباء الذين يخططون لتوسيع أسرتهم.
الأعراض والعلامات السريرية
تكون العلامات السريرية للنقص المستعرض واضحة فور الولادة. يظهر الطرف المصاب بنهاية مبتورة مغطاة بشكل جيد بوسادة من الأنسجة الرخوة والجلد السليم.
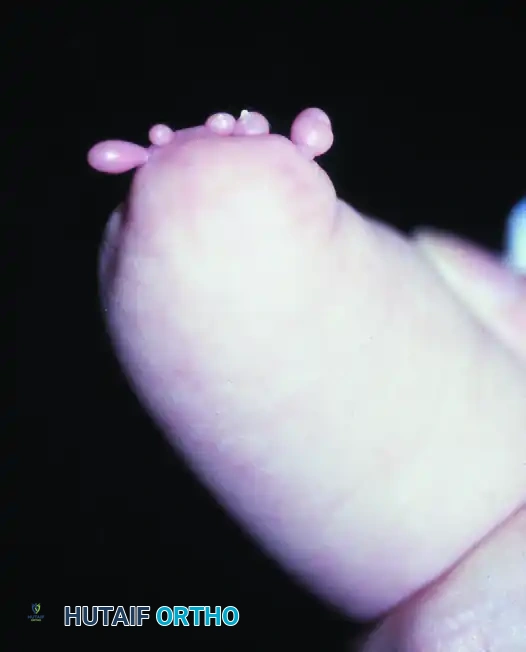
في العديد من الحالات، قد يلاحظ الآباء والأطباء وجود زوائد جلدية صغيرة في نهاية الطرف المبتور، تُعرف طبياً باسم الزوائد الإصبعية. هذه الزوائد هي بقايا أثرية للأصابع التي لم تكتمل، ونادراً ما تحتوي على أي عناصر عظمية وظيفية أو أوتار عضلية متصلة، على الرغم من أنها قد تحتوي أحياناً على أظافر صغيرة غير مكتملة.
على الرغم من أن هذه الزوائد لا توفر قدرة على الإمساك أو القبض، إلا أن الطرف المتبقي نفسه (خاصة إذا كان يحتوي على مفصل رسغ متحرك) يمكن أن يكون مفيداً للغاية. بمرور الوقت ومع التدريب، يتعلم الطفل استخدام هذا الطرف بفعالية كبيرة كيد مساعدة في أداء المهام التي تتطلب استخدام كلتا اليدين.
التشخيص والتقييم الطبي
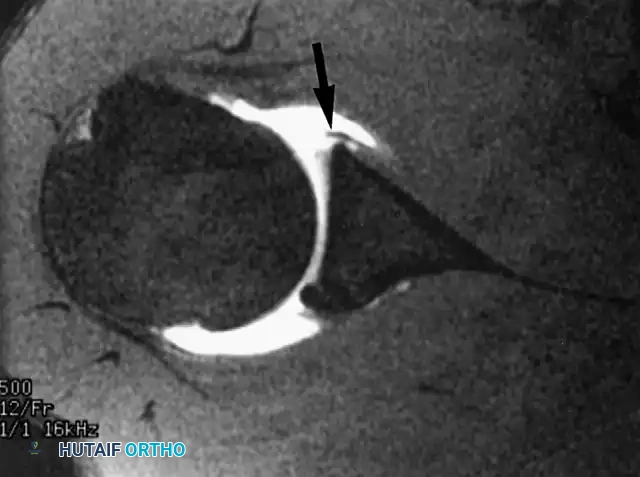
يبدأ التشخيص عادةً بالفحص السريري الدقيق من قبل طبيب الأطفال وجراح العظام المتخصص فور الولادة. يتم تقييم طول الطرف المتبقي، وحركة المفاصل الموجودة (مثل الكتف والمرفق)، وحالة الجلد والأنسجة الرخوة.
يعتبر التصوير بالأشعة السينية (X-ray) خطوة بالغة الأهمية في التقييم الطبي. تهدف الأشعة إلى فحص الهيكل العظمي الداخلي للطرف المتبقي، وتحديداً لتقييم الزوائد الإصبعية. إذا أظهرت الأشعة وجود اتصال عظمي مستمر وتحكم حركي إرادي داخل هذه الزوائد، فإن التوصية الطبية تكون بالحفاظ عليها، لأنها قد توفر للطفل قدرات حسية ولمسية قيمة في المستقبل. أما إذا كانت مجرد زوائد جلدية رخوة بلا دعم عظمي، فقد يُنظر في خيارات أخرى.
خيارات العلاج وتركيب الأطراف الصناعية
يُعد العلاج غير الجراحي، والمتمثل في تركيب الأطراف الصناعية المناسبة للعمر، حجر الزاوية في إدارة حالات النقص المستعرض للأطراف العلوية. الهدف الأساسي هو دمج الطرف الصناعي في حياة الطفل بحيث يتوافق مع مراحل التطور العصبي والحركي الطبيعية.
في التطور الطبيعي، يكتسب الطفل القدرة على الإمساك الإجمالي بالأشياء أولاً، يليه القدرة على الإمساك الدقيق (بين الإبهام والسبابة) في عمر 12 إلى 18 شهراً. وبحلول عمر 24 شهراً، يطور الطفل تنسيقاً كاملاً بين حركة الكتف والقبض والإفلات. يجب أن يتماشى تقديم الأطراف الصناعية مع هذه المعالم التنموية.
بتر منتصف الرسغ
يعتبر تركيب طرف صناعي لطفل يعاني من بتر في مستوى منتصف الرسغ موضوعاً يحمل بعض الجدل الطبي. على الرغم من أن عظام الرسغ لا تتعظم ولا تظهر في الأشعة السينية حتى عمر 6 إلى 8 أشهر، إلا أن وجودها الغضروفي يحسن التشخيص العام ويمنع قصر الساعد بشكل كبير.
الساعد الطويل في هذه الحالة مفيد جداً لتثبيت الأشياء والمساعدة في الوظائف ثنائية اليد. نظراً لأن الإحساس في نهاية الطرف يكون محفوظاً وقيمًا للغاية، فإن فوائد تغطيته بطرف صناعي قد تكون محدودة. ومع ذلك، إذا تم اختيار تركيب طرف صناعي، فالخيارات تشمل لوحاً مفتوحاً من الأسفل لتسهيل القبض، أو لوحاً مزوداً بخطاف طرفي، أو يداً صناعية تعتمد على حركة الرسغ المتبقية. يجب الموازنة دائماً بين المظهر الجمالي لليد الصناعية وفقدان الإحساس اللمسي المباشر.
البتر الكامل للذراع
في الحالات النادرة التي يولد فيها الطفل ببتر كامل للذراع (فوق الكوع أو أعلى)، خاصة في الحالات ثنائية الجانب، فإن الأطراف الصناعية التقليدية التي تحتوي على كوع مفصلي قد لا تقدم فائدة وظيفية كبيرة في البداية.
يبدأ البروتوكول بتركيب كوع صلب في البداية. عند بلوغ الطفل 18 شهراً، يتم استبدال القفاز السلبي بخطاف يفتح بنشاط، ويُستبدل الكوع الصلب بكوع احتكاكي. في عمر 3 سنوات، يمكن تقديم أجهزة طرفية مزدوجة وتحكم نشط في الكوع. لتقليل العبء الذهني والميكانيكي على الطفل، يُفضل غالباً تزويد الجانب المهيمن فقط بطرف صناعي مفصلي مزدوج التحكم.
بتر الثلث العلوي من الساعد
هذا هو المستوى التشريحي الأكثر شيوعاً، وله بروتوكول تعويضي قياسي ومدروس بعناية
من 3 إلى 6 أشهر يتم تقديم طرف صناعي سلبي (على شكل قفاز بلاستيكي) عندما يحقق الطفل توازناً مستقلاً في الجلوس. يوفر هذا الطرف الاستقرار أثناء الجلوس ويساعد الطفل في سحب نفسه للوقوف.
من 12 إلى 18 شهراً يتم استبدال القفاز السلبي بخطاف منشطر يفتح بنشاط ومغطى بمادة البلاستيسول. يبدأ التدريب الوظيفي المكثف فور تركيب هذا الجهاز.
مرحلة ما قبل المدرسة من 2 إلى 4 سنوات يمكن تقديم الأطراف الصناعية العضلية الكهربائية (Myoelectric). يشجع التركيب المبكر لهذه الأجهزة المتطورة على استخدام كلا الطرفين ودمج الجهاز في القشرة الدماغية للطفل كجزء من جسمه.


التدخل الجراحي واستئصال الزوائد الإصبعية
تعتبر دواعي التدخل الجراحي في الأطفال المصابين بالنقص المستعرض للأطراف العلوية محدودة وصارمة للغاية. الهدف الأساسي من أي تدخل طبي هو تحقيق الاستقلالية الوظيفية، وهو ما يتم تحقيقه عادةً بدون جراحة عبر الأطراف الصناعية. ومع ذلك، يُستطب التدخل الجراحي في سيناريوهات محددة لتحسين ملاءمة الطرف الصناعي، أو تحسين المظهر التجميلي، أو بناء طرف قادر على الإمساك في الحالات الشديدة ثنائية الجانب.
يُعد استئصال الزوائد الإصبعية غير الوظيفية إجراءً شائعاً لأسباب نفسية وتجميلية. في كثير من الأحيان، يعطي وجود هذه الزوائد الصغيرة مظهراً غير مألوف للطرف المتبقي. وكما يؤكد جراحو اليد البارزون، من الحكمة غالباً تغيير مظهر الطرف لجعله يبدو وكأنه ناتج عن بتر مكتسب بدلاً من تشوه خلقي، مما يسهل تقبله نفسياً واجتماعياً. يتم ذلك عبر استئصال بيضاوي بسيط للزوائد.
يجب على الجراح توخي الحذر الشديد أثناء هذا الإجراء. يتطلب استئصال الزوائد الإصبعية تشريحاً دقيقاً، حيث قد تحتوي حتى الزوائد البسيطة على حزم وعائية عصبية صغيرة. الفشل في تحديد هذه الأعصاب وربطها بعمق قد يؤدي إلى تكوين أورام عصبية طرفية مؤلمة للغاية (Neuromas)، والتي ستعيق بشكل خطير قدرة الطفل على ارتداء الطرف الصناعي في المستقبل.
جراحة كروكينبيرج المتقدمة
في حالات النقص المستعرض ثنائي الجانب (بتر أسفل الكوع في كلتا اليدين)، وخاصة لدى المرضى الذين يعانون من العمى أو ضعف البصر الشديد، غالباً ما تكون الأطراف الصناعية القياسية غير كافية. السبب الرئيسي هو أن الأطراف الصناعية تحرم المريض من الملاحظات الحسية واللمسية (Tactile feedback) التي تعتبر حيوية لتعويض فقدان البصر.
في هذه الحالات المعقدة، تُعتبر جراحة كروكينبيرج (Krukenberg Reconstruction) إجراءً جراحياً متخصصاً للغاية لإنقاذ الأطراف. تقوم هذه الجراحة المبتكرة بتحويل الساعد المتبقي إلى آلية إمساك تشبه الكماشة أو الملقط، مع الاحتفاظ الكامل بالإحساس اللمسي.
الميكانيكا الحيوية لكماشة كروكينبيرج
تعتمد جراحة كروكينبيرج على الفصل الطولي بين عظمة الكعبرة وعظمة الزند في الساعد، إلى جانب فصل المجموعات العضلية الخاصة بكل منهما، لإنشاء شقين مستقلين (شعاع كعبري وشعاع زندي).
تُعد العضلة الكابة المدورة (Pronator Teres) العضلة الأكثر أهمية في عملية إعادة البناء هذه؛ فهي تعمل كمحرك أساسي لإغلاق الكماشة (تقريب الكعبرة نحو الزند). يتم فتح الكماشة بشكل سلبي عن طريق إرخاء هذه العضلة، أو بشكل نشط بواسطة العضلات الباسطة والاستلقائية. الميزة الأعظم لهذه الجراحة هي الحفاظ على الإحساس اللمسي بين أطراف الأشعة المشكلة حديثاً، مما يسمح للمريض بالشعور بالأشياء والتعامل معها دون الحاجة إلى الرؤية.
خطوات جراحة كروكينبيرج بالتفصيل
تبدأ العملية بإجراء شقوق دقيقة مصممة للسماح بفصل الساعد مع الحفاظ على سدائل جلدية كافية للتغطية. يتم إجراء شق طولي على السطح الراحي (الأمامي) للساعد، وشق طولي مقابل على السطح الظهري (الخلفي).
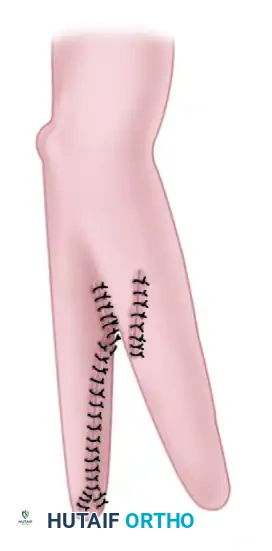
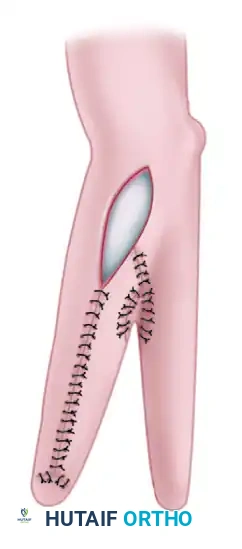
بعد ذلك، يتم شق اللفافة العميقة، وتُفصل عضلات الساعد بدقة متناهية إلى مجموعتين متميزتين مجموعة كعبرية ومجموعة زندية. يتم تقسيم الغشاء بين العظمين طولياً من الأسفل إلى الأعلى، مع توخي الحذر الشديد لحماية الأوعية الدموية بين العظام والعصبين الناصف والزندي.

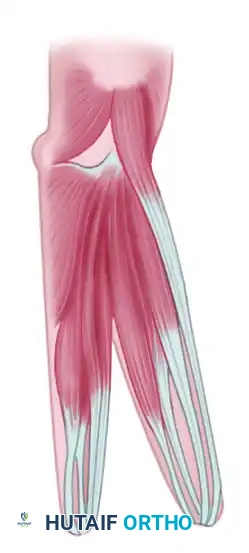
يتم تقسيم العضلات لضمان توازن الميكانيكا الحيوية. تشمل المجموعة الكعبرية العضلات التي تحرك الكعبرة، والأهم فيها هي العضلة الكابة المدورة التي يجب أن تظل متصلة بالكعبرة. بينما تشمل المجموعة الزندية العضلات التي تحرك الزند.
من المخاطر الجراحية الكبرى في هذه المرحلة هي الإصابة غير المقصودة للعصب الناصف. أي ضرر لهذا العصب سيؤدي إلى فقدان كارثي للإحساس اللمسي على الأسطح المتقابلة للكماشة، مما يهزم الغرض الأساسي من العملية بالكامل.
بمجرد تعبئة الكعبرة والزند بالكامل وتحقيق الإرقاء (وقف النزيف)، يتم لف السدائل الجلدية حول الأشعة الكعبرية والزندية المنشأة حديثاً. تُغلق السدائل الجلدية فوق الأسطح المتقابلة للكماشة لضمان أن أسطح الإمساك تحتوي على جلد طبيعي وحساس.
نظراً لأن مساحة سطح الساعد المنفصل تتجاوز الجلد المحلي المتاح، سيتبقى حتماً نقص جلدي على الجوانب الخارجية للأشعة. يتم تغطية هذه المناطق باستخدام رقعة جلدية مقسمة السماكة تؤخذ عادة من الفخذ أو الأرداف.
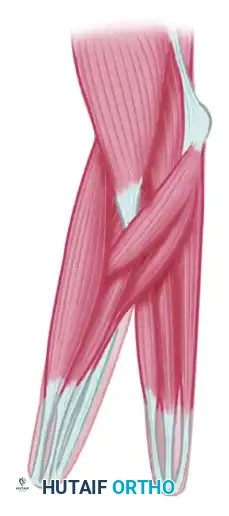

التعافي وإعادة التأهيل
بعد جراحة كروكينبيرج، أو حتى بعد تركيب الأطراف الصناعية التقليدية، تلعب فترة التعافي وإعادة التأهيل دوراً محورياً في نجاح العلاج. في حالة الجراحة، يتم تثبيت الطرف في البداية بضمادة ضخمة غير ضاغطة مع إبقاء الكماشة في وضع مفتوح (مُبعَد) لمنع تقلص العضلات وحماية الرقع الجلدية.
بمجرد التئام الرقع الجلدية تماماً (عادة خلال أسبوعين إلى ثلاثة أسابيع)، يبدأ العلاج الوظيفي المكثف. يتم تدريب المريض على استخدام العضلات لفتح وإغلاق الكماشة بنشاط. تعتبر إعادة التثقيف الحسي أمراً بالغ الأهمية، حيث يتعلم المريض دمج هذا البناء الميكانيكي الحيوي الجديد في أنشطة حياته اليومية.
على الرغم من أن مظهر الذراع بعد جراحة كروكينبيرج قد يكون غير مألوف، إلا أن الاستقلالية الوظيفية التي توفرها للمرضى المكفوفين ومبتوري الأطراف ثنائياً لا مثيل لها، مما يمثل انتصاراً حقيقياً للوظيفة على حساب المعايير الجمالية. أما بالنسبة للأطفال الذين يستخدمون الأطراف الصناعية، فإن المتابعة المستمرة مع فريق طبي متكامل (طبيب العظام، أخصائي الأطراف الصناعية، والمعالج الوظيفي) تضمن عدم رفض الطفل للطرف الصناعي وتكيفه معه كجزء طبيعي من حياته.
الأسئلة الشائعة
هل النقص المستعرض للأطراف العلوية حالة وراثية
في الغالبية العظمى من الحالات، لا يعتبر النقص المستعرض حالة وراثية. يحدث عادة نتيجة طفرة جينية عفوية أو انقطاع مفاجئ في التروية الدموية للجنين خلال الأسابيع الأولى من الحمل، وفرصة تكراره في أحمال مستقبلية نادرة جداً.
متى يجب تركيب الطرف الصناعي الأول للطفل
يُنصح بتركيب الطرف الصناعي الأول (والذي يكون عادة قفازاً بلاستيكياً سلبياً) في سن 3 إلى 6 أشهر، أو بمجرد أن يتمكن الطفل من الجلوس بمفرده. هذا يساعد في التوازن والاعتياد المبكر.
ما هي الزوائد الإصبعية وهل يجب إزالتها
الزوائد الإصبعية هي بقايا جلدية صغيرة تظهر في نهاية الطرف المبتور. إذا كانت تحتوي على عظام وعضلات يمكن التحكم بها، يُنصح بالاحتفاظ بها. أما إذا كانت مجرد زوائد جلدية رخوة، فيمكن إزالتها جراحياً لأسباب تجميلية ولتسهيل ارتداء الطرف الصناعي.
هل يمكن كشف حالة البتر الخلقي أثناء الحمل
نعم، يمكن اكتشاف النقص المستعرض للأطراف العلوية أثناء فحوصات الموجات فوق الصوتية (السونار) الروتينية، خاصة في فحص التشوهات التفصيلي الذي يجرى عادة في منتصف الحمل (بين الأسبوعين 18 و22).
ما هو الطرف الصناعي العضلي الكهربائي
هو طرف صناعي متطور يحتوي على أقطاب كهربائية تستشعر الإشارات العضلية من الطرف المتبقي للطفل. عندما يقلص الطفل عضلاته، يقوم محرك صغير داخل الطرف الصناعي بفتح أو إغلاق اليد. يتم تركيبه عادة بين سن 2 إلى 4 سنوات.
لمن تصلح جراحة كروكينبيرج
تُخصص جراحة كروكينبيرج بشكل أساسي للمرضى الذين يعانون من بتر في كلا الساعدين (ثنائي الجانب) والذين يعانون أيضاً من العمى أو ضعف شديد في البصر، حيث يحتاجون بشدة إلى الإحساس اللمسي الذي لا توفره الأطراف الصناعية.
كيف تعمل جراحة كروكينبيرج
تقوم الجراحة بفصل عظمة الكعبرة عن عظمة الزند في الساعد، وتقسيم العضلات بينهما لإنشاء طرفين يشبهان الكماشة. يمكن للمريض فتح وإغلاق هذه الكماشة للإمساك بالأشياء مع الاحتفاظ بالإحساس الكامل في الجلد المبطن لها.
هل سيعيش طفلي حياة طبيعية مع هذه الحالة
بكل تأكيد. مع الدعم النفسي المناسب، والتدخل المبكر بتركيب الأطراف الصناعية، وجلسات العلاج الوظيفي، ينمو الأطفال المصابون بالنقص المستعرض ليعيشوا حياة مستقلة، نشطة، وطبيعية للغاية.
ما أهمية العلاج الوظيفي في هذه الحالات
العلاج الوظيفي حاسم لتدريب الطفل على كيفية استخدام الطرف المتبقي والطرف الصناعي لأداء المهام اليومية (مثل الأكل، اللعب، وارتداء الملابس)، ويمنع رفض الطفل للطرف الصناعي في المستقبل.
هل يؤثر البتر الخلقي على نمو باقي أجزاء الجسم
لا، النقص المستعرض هو تشوه موضعي يقتصر على الطرف المصاب فقط. تنمو باقي أجزاء الجسم، بما في ذلك الدماغ والأعضاء الداخلية والطرف الآخر، بشكل طبيعي تماماً وبدون أي تأثر.