الدليل الشامل لعملية تحرير العصب الزندي وعلاج متلازمة النفق المرفقي
الخلاصة الطبية
عملية تحرير العصب الزندي هي إجراء جراحي يهدف إلى تخفيف الضغط الواقع على العصب في منطقة الكوع لعلاج متلازمة النفق المرفقي. يتم الإجراء إما بالجراحة المفتوحة أو بالمنظار لإنهاء الشعور بالألم والتنميل في الأصابع واستعادة قوة اليد ووظيفتها الطبيعية.
الخلاصة الطبية السريعة: عملية تحرير العصب الزندي هي إجراء جراحي يهدف إلى تخفيف الضغط الواقع على العصب في منطقة الكوع لعلاج متلازمة النفق المرفقي. يتم الإجراء إما بالجراحة المفتوحة أو بالمنظار لإنهاء الشعور بالألم والتنميل في الأصابع واستعادة قوة اليد ووظيفتها الطبيعية.
مقدمة عن متلازمة النفق المرفقي وتحرير العصب الزندي
تعد متلازمة النفق المرفقي ثاني أكثر حالات انضغاط الأعصاب الطرفية شيوعا في الطرف العلوي، ولا يسبقها في الانتشار سوى متلازمة النفق الرسغي. تحدث هذه الحالة الطبية المزعجة نتيجة تعرض العصب الزندي للضغط أو الشد أو الاحتكاك المستمر أثناء مروره في الجانب الداخلي لمفصل الكوع. يعاني المريض المصاب بهذه المتلازمة من أعراض مزعجة تؤثر على جودة حياته اليومية، مثل التنميل المستمر في إصبعي الخنصر والبنصر، وضعف في قبضة اليد، وألم يمتد من الكوع إلى الساعد.
في المراحل المبكرة من المرض، يكون العلاج التحفظي هو الخيار الأول والأمثل، ويشمل ذلك استخدام الجبائر الليلية لإبقاء الكوع في وضع مستقيم، وتعديل الأنشطة اليومية لتجنب الضغط على العصب. ولكن عندما تتفاقم الحالة ويصبح المريض يعاني من ضعف حركي تدريجي في عضلات اليد، أو فقدان شديد للإحساس، أو عندما تفشل العلاجات التحفظية في تخفيف الأعراض، يصبح التدخل الجراحي ضرورة طبية لا غنى عنها لإنقاذ العصب من التلف الدائم.
تاريخيا في مجال جراحة العظام، كانت عملية نقل العصب الزندي إلى الجزء الأمامي من الكوع سواء تحت الجلد أو داخل العضلات هي المعيار الذهبي للعلاج. ومع ذلك، تدعم الأبحاث والأدبيات الطبية الحديثة بقوة إجراء عملية تحرير العصب الزندي الموضعي كتدخل جراحي أساسي لحالات متلازمة النفق المرفقي مجهولة السبب، خاصة للمرضى الذين لا يعانون من خلع أو عدم استقرار في العصب قبل الجراحة.
أثبتت الدراسات السريرية أن عملية التحرير الموضعي تقدم نتائج علاجية ممتازة تعادل تماما نتائج عملية نقل العصب، ولكن مع مزايا تفوقها بمراحل، مثل انخفاض معدلات المضاعفات بشكل كبير، وتقليل وقت العملية الجراحية، وتسريع فترة التعافي وإعادة التأهيل بعد الجراحة. يهدف هذا الدليل الشامل إلى تقديم شرح طبي مفصل ومبسط للمرضى حول التشريح الجراحي، ودواعي التدخل، والخطوات التفصيلية لكل من تقنيات الجراحة المفتوحة والجراحة بالمنظار.
التشريح الجراحي والميكانيكا الحيوية للكوع
إن الفهم العميق للتشريح الدقيق لمنطقة الكوع الداخلية هو حجر الأساس لإجراء عملية جراحية آمنة وكاملة لتحرير العصب. يمر العصب الزندي في رحلته من العنق إلى اليد عبر مسارات ضيقة، ويمكن أن يتعرض للضغط في خمسة مواقع تشريحية رئيسية حول مفصل الكوع.
مواقع انضغاط العصب الزندي الخمسة
لفهم كيف تحدث المشكلة يجب أن نتعرف على النقاط التشريحية التي يمر بها العصب والتي قد تكون سببا في اختناقه
- قوس ستروثرز وهو عبارة عن شريط ليفي نسيجي يمتد من الرأس الداخلي للعضلة الثلاثية الرؤوس إلى الحاجز العضلي، ويقع على بعد حوالي ثمانية سنتيمترات أعلى النتوء الداخلي للكوع ويتواجد هذا القوس لدى حوالي سبعين بالمائة من البشر.
- الحاجز العضلي الداخلي حيث يخترق العصب الزندي هذا الحاجز لينتقل من الحيز الأمامي للذراع إلى الحيز الخلفي.
- النتوء اللقيمي الداخلي للكوع حيث يمكن أن يؤدي تضخم العظام أو ظهور النتوءات العظمية أو التشوهات الزاوية إلى ضغط عظمي مباشر أو زيادة الشد على العصب.
- النفق المرفقي الحقيقي أو رباط أوزبورن وهو نفق يغطيه رباط ليفي يربط بين النتوء الداخلي للكوع وعظمة الزج، بينما تتكون أرضية النفق من الرباط الجانبي الداخلي وكبسولة المفصل.
- السفاق العميق للعضلة المثنية الزندية للرسغ وهو القوس الليفي الواقع بين الرأسين العضليين للعضلة التي تتحكم في ثني الرسغ.
الميكانيكا الحيوية للنفق المرفقي أثناء الحركة
عندما تقوم بثني مفصل الكوع تتغير الهندسة التشريحية للنفق المرفقي بشكل كبير. تزداد المسافة بين النتوء الداخلي للكوع وعظمة الزج، مما يؤدي إلى شد رباط أوزبورن ليصبح مشدودا للغاية. في الوقت نفسه، يدفع الرأس الداخلي للعضلة الثلاثية الرؤوس العصب الزندي للداخل، ويبرز الرباط الجانبي الداخلي.
هذا المزيج من التغيرات الحركية يقلل من مساحة المقطع العرضي للنفق المرفقي بنسبة تصل إلى خمسة وخمسين بالمائة، مما يؤدي إلى زيادة مضاعفة في الضغط الخارجي والداخلي على العصب الزندي. هذا يفسر لماذا يشعر المرضى بزيادة التنميل والألم عند التحدث في الهاتف لفترات طويلة أو عند النوم مع ثني الكوع.
العصب الجلدي الداخلي للساعد
يوفر هذا العصب الصغير الإحساس للجانب الداخلي من الساعد. يتميز فرعه الخلفي بتغيرات تشريحية كبيرة من شخص لآخر، ولكنه عادة ما يعبر منطقة الجراحة من الأمام إلى الخلف، على بعد حوالي اثنين إلى ثلاثة سنتيمترات أسفل النتوء الداخلي للكوع.
تعتبر حماية هذا العصب الجلدي الصغير من أهم خطوات الجراحة. إن أي إصابة غير مقصودة لهذا العصب أثناء الجراحة المفتوحة هي المضاعفة الأكثر شيوعا، حيث يمكن أن يؤدي قطعه أو انحصاره في الأنسجة الندبية إلى تكوين ورم عصبي مؤلم للغاية، والذي غالبا ما يكون أكثر إزعاجا وإعاقة للمريض من متلازمة النفق المرفقي الأصلية. لذلك، فإن التشريح السطحي الدقيق والحذر هو أمر إلزامي لا تهاون فيه.
الأسباب وعوامل الخطر لمتلازمة النفق المرفقي
تتعدد الأسباب التي تؤدي إلى اختناق العصب الزندي، وتتراوح بين العادات اليومية الخاطئة والمشاكل التشريحية أو الإصابات السابقة. فهم هذه الأسباب يساعد في الوقاية وتحديد خطة العلاج الأنسب.
العادات اليومية والضغوط المستمرة
السبب الأكثر شيوعا هو الضغط المباشر والمتكرر على منطقة الكوع الداخلي. الأشخاص الذين يعتمدون على الكوع أثناء الجلوس على المكاتب، أو السائقين الذين يريحون أذرعهم على نافذة السيارة، يعرضون العصب الزندي لضغط خارجي مستمر. كما أن النوم بوضعية يكون فيها الكوع مثنيا بشدة لفترات طويلة يقلل من التروية الدموية للعصب ويزيد من الضغط داخل النفق المرفقي.
التغيرات التشريحية والإصابات العظمية
يمكن أن تؤدي الكسور السابقة في منطقة الكوع، حتى وإن التأمت بشكل جيد، إلى تغير في الزوايا العظمية أو تكوين نتوءات عظمية تضيق مسار العصب. التهاب المفاصل الروماتويدي والخشونة المتقدمة في مفصل الكوع تسبب أيضا تورما في الأنسجة المحيطة وتضخما في الأربطة، مما يقلص المساحة المتاحة للعصب ويؤدي إلى اختناقه.
عدم استقرار العصب الزندي
لدى بعض الأشخاص، يكون العصب الزندي غير مستقر في مكانه الطبيعي خلف النتوء العظمي. عند ثني الكوع، ينزلق العصب أو يقفز إلى الأمام فوق العظمة، ثم يعود لمكانه عند فرد الكوع. هذا الانزلاق المتكرر يسبب احتكاكا مستمرا يؤدي بمرور الوقت إلى التهاب العصب وتضخمه وفقدان وظيفته الطبيعية.
الأعراض السريرية لاختناق العصب الزندي
تبدأ أعراض متلازمة النفق المرفقي عادة بشكل تدريجي وتتطور بمرور الوقت إذا لم يتم التدخل الطبي. التعرف المبكر على هذه الأعراض يساهم في حماية العصب من التلف الدائم.
التنميل والخدر في الأصابع
العرض الأكثر تمييزا لهذه الحالة هو الشعور بالوخز والتنميل الذي يتركز بشكل محدد في إصبع الخنصر والنصف المجاور له من إصبع البنصر. غالبا ما يكون هذا الشعور متقطعا في البداية، ويزداد سوءا في الليل أو عند إبقاء الكوع مثنيا لفترات طويلة مثل أثناء القيادة أو التحدث في الهاتف.
الألم الموضعي والممتد
يشتكي العديد من المرضى من ألم يتركز في الجانب الداخلي للكوع. يمكن أن يكون هذا الألم حادا أو يشبه الحرقان، وقد يمتد نزولا على طول الساعد وصولا إلى اليد، أو يصعد أحيانا نحو الكتف. الألم يزداد عادة مع لمس منطقة النفق المرفقي أو الضغط عليها.
الضعف العضلي وتأثر الوظيفة
في المراحل المتقدمة من انضغاط العصب، يبدأ المريض في ملاحظة ضعف في قبضة اليد وصعوبة في أداء المهام الدقيقة التي تتطلب مهارة حركية، مثل تزرير القميص، أو فتح العبوات، أو الكتابة. قد يلاحظ المريض أيضا أن أصابعه تتعب بسرعة، وفي الحالات المتأخرة جدا، يحدث ضمور واضح في عضلات اليد الدقيقة، مما يؤدي إلى تشوه في شكل اليد يعرف باسم اليد المخلبية.
التشخيص والتقييم الطبي
يتطلب التشخيص الدقيق لمتلازمة النفق المرفقي تقييما شاملا من قبل طبيب جراحة العظام أو جراحة اليد، لضمان استبعاد أي أسباب أخرى قد تتشابه في الأعراض مثل انزلاق غضروفي في الرقبة.
الفحص السريري الدقيق
يبدأ الطبيب بأخذ التاريخ المرضي المفصل، ثم يقوم بفحص الكوع واليد. يشمل الفحص النقر بلطف على مسار العصب الزندي في الكوع لاستثارة الشعور بالتنميل في الأصابع. كما يقوم الطبيب بتقييم قوة العضلات، وفحص الإحساس في الأصابع، واختبار استقرار العصب للتأكد مما إذا كان ينزلق من مكانه عند ثني الكوع أم لا.
التخطيط الكهربائي للأعصاب والعضلات
يعتبر تخطيط كهربية العضل ودراسة توصيل العصب من أهم الأدوات التشخيصية. يساعد هذا الاختبار في تأكيد التشخيص، وتحديد موقع الانضغاط بدقة، وتقييم شدة الضرر الواقع على العصب. تظهر النتائج عادة بطء في سرعة التوصيل العصبي عبر منطقة الكوع، مما يؤكد وجود اختناق في النفق المرفقي.
التصوير الطبي المتقدم
على الرغم من أن التشخيص يعتمد بشكل أساسي على الفحص السريري والتخطيط الكهربائي، إلا أن الطبيب قد يطلب إجراء أشعة سينية للكوع للبحث عن أي تشوهات عظمية أو التهابات مفاصل. في بعض الحالات المعقدة، يتم استخدام الموجات فوق الصوتية عالية الدقة أو التصوير بالرنين المغناطيسي لتقييم شكل العصب الزندي، واكتشاف أي أكياس زلالية أو أورام حميدة قد تكون سببا في الضغط على العصب.
دواعي التدخل الجراحي واختيار المرضى
يعد الاختيار الصحيح للمرضى حجر الزاوية لنجاح عملية تحرير العصب الزندي الموضعي. لا يحتاج كل مريض يعاني من التنميل إلى الجراحة فورا، ولكن هناك معايير طبية صارمة تحدد متى يكون التدخل الجراحي هو الخيار الأفضل.
الحالات المناسبة لعملية التحرير الموضعي
- مرضى متلازمة النفق المرفقي مجهولة السبب بدرجة خفيفة إلى متوسطة والذين لم يستجيبوا للعلاج التحفظي لمدة تتراوح بين ثلاثة إلى ستة أشهر.
- المرضى الذين تظهر لديهم نتائج إيجابية في التخطيط الكهربائي للأعصاب تثبت وجود بطء موضعي أو انسداد في التوصيل العصبي عبر الكوع.
- المرضى الذين يمتلكون عصبا زنديا مستقرا لا يعاني من الانزلاق أو الخلع خارج مساره الطبيعي أثناء الفحص الحركي لثني الكوع.
الحالات التي لا تناسبها عملية التحرير الموضعي
هناك حالات طبية معينة تتطلب إجراء جراحيا مختلفا وهو عملية نقل العصب الزندي بدلا من التحرير الموضعي وتتضمن هذه الحالات ما يلي
- انزلاق العصب الزندي قبل الجراحة حيث أن العصب الذي يقفز فوق النتوء الداخلي للكوع يتطلب نقلا أماميا لمنع التهاب العصب الناتج عن الاحتكاك المستمر.
- التشوهات الزاوية الشديدة في الكوع والتي تزيد من زاوية الحمل وتضع شدا مفرطا على العصب مما يستلزم نقله لتخفيف هذا التوتر.
- الرياضيون الذين يمارسون رياضات الرمي مثل رماة البيسبول حيث يعانون غالبا من قصور في الأربطة الداخلية أو إجهاد زائد يتطلب نقل العصب لحمايته.
- متلازمة النفق المرفقي الناتجة عن كسور أو إصابات سابقة حيث يؤدي التشوه في البنية العظمية عادة إلى ضرورة نقل مسار العصب بالكامل.
التحضير للجراحة وتجهيز المريض
تبدأ رحلة التعافي من التحضير الجيد للعملية الجراحية. يتم اتخاذ عدة خطوات لضمان سلامة المريض وراحة الجراح أثناء الإجراء.
- اختيار نوع التخدير: يمكن إجراء العملية تحت التخدير العام، أو التخدير الموضعي للذراع، أو حتى باستخدام تقنية التخدير الموضعي الواسع اليقظة بدون عاصبة دموية. يتم اختيار النوع الأنسب بناء على تفضيلات الجراح والحالة الصحية للمريض.
- وضعية المريض: يستلقي المريض على ظهره على طاولة العمليات، ويتم وضع الذراع المصابة على طاولة جانبية شفافة للأشعة لتوفير مساحة عمل مريحة للجراح.
- تثبيت الذراع: يتم إبعاد الكتف بزاوية تسعين درجة وتدويره للخارج. يتم ثني الكوع بزاوية تتراوح بين خمسة وأربعين إلى تسعين درجة لجعل النتوء الداخلي وعظمة الزج في رؤية واضحة ومباشرة.
- السيطرة على النزيف: يتم وضع عاصبة غير معقمة أعلى الذراع، وتفريغ الدم باستخدام ضمادة مطاطية، ثم نفخ العاصبة لتقليل النزيف وتوفير رؤية واضحة ودقيقة للأنسجة الدقيقة أثناء الجراحة.
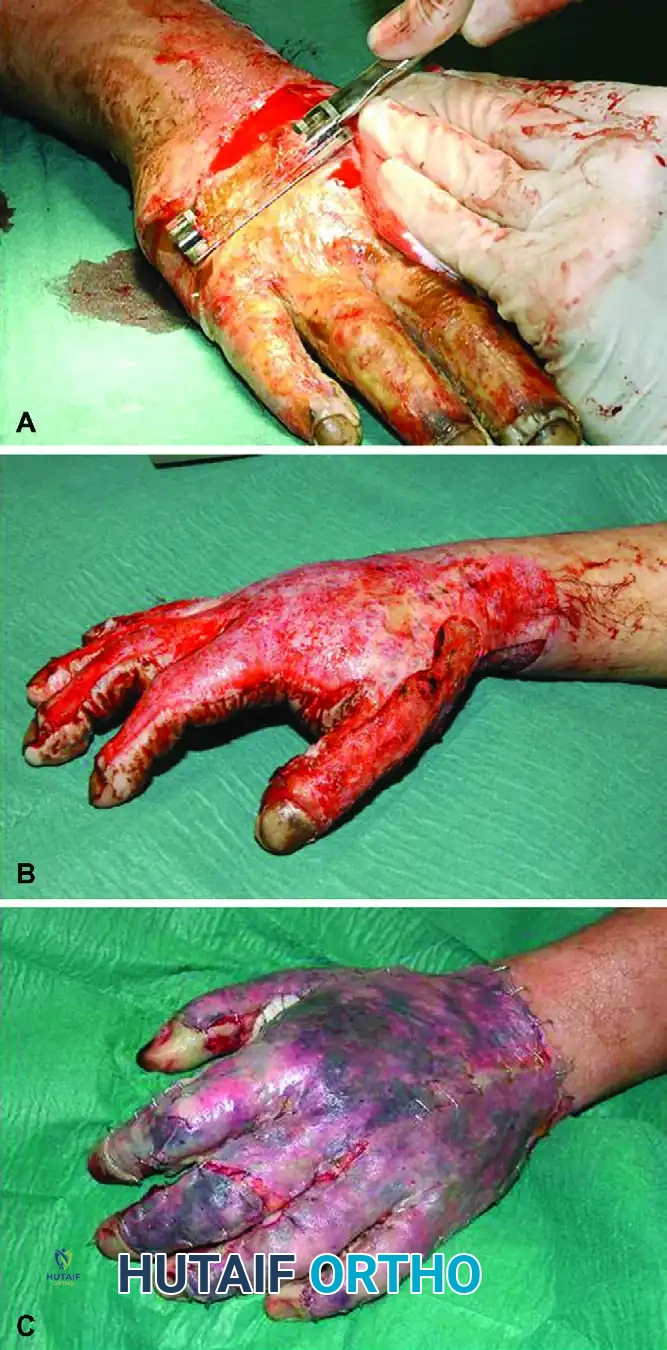
الجراحة المفتوحة لتحرير العصب الزندي
تظل عملية التحرير الموضعي المفتوحة هي الإجراء الجراحي الأساسي والأكثر اعتمادا لعلاج متلازمة النفق المرفقي. تتميز هذه التقنية بفعاليتها العالية، ونتائجها المضمونة، وعدم حاجتها إلى معدات معقدة.
الخطوة الأولى شق الجلد والتشريح السطحي
مع ثني الكوع وإبعاد الذراع، يحدد الجراح النتوء الداخلي للكوع وطرف عظمة الزج. يتم عمل شق طولي صغير يتراوح طوله بين ثلاثة إلى خمسة سنتيمترات على طول مسار العصب الزندي، ويتمركز بالضبط في منتصف المسافة بين النتوء الداخلي وعظمة الزج. يتم إبعاد الأنسجة تحت الجلد بلطف للوصول إلى الطبقة اللفافية العميقة الخالية من الأوعية الدموية.
الخطوة الثانية حماية العصب الجلدي السطحي
يولي الجراح اهتماما بالغا لتجنب إتلاف العصب الجلدي الداخلي للساعد. تقع الفروع الخلفية لهذا العصب بشكل سطحي على طول اللفافة، وعادة ما تعبر مجال الجراحة أسفل النتوء الداخلي للكوع. يتم استخدام أدوات سحب يدوية لطيفة لرفع الأنسجة والأعصاب الجلدية بأمان بعيدا عن منطقة العمل، مع تجنب استخدام المبعِدات الذاتية الحادة التي قد تسحق هذه الفروع العصبية الدقيقة دون قصد.
الخطوة الثالثة تحرير الأنسجة وفك الاختناق
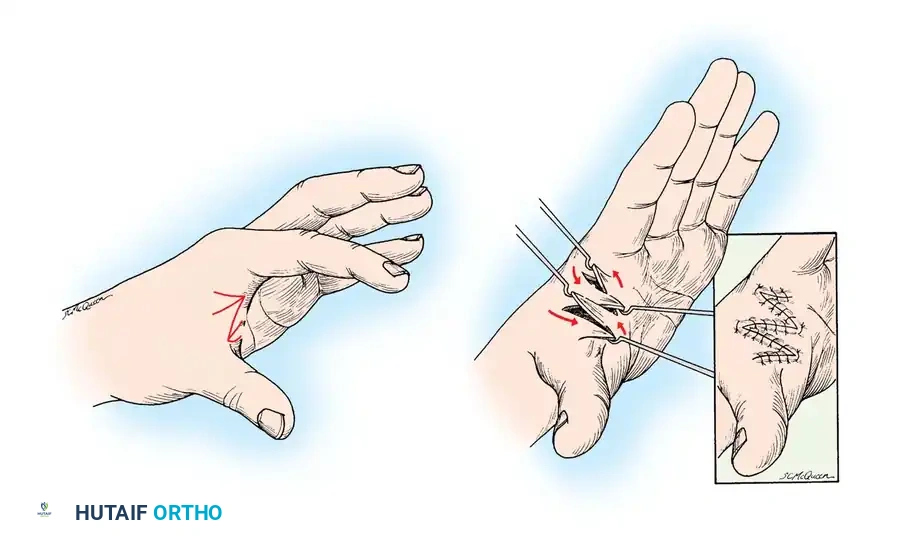
يحدد الجراح اللفافة السميكة التي تربط بين النتوء الداخلي وعظمة الزج، والتي تعرف باسم رباط أوزبورن.
- التحرير العلوي: يتم قطع رباط أوزبورن ومواصلة تحرير الأنسجة لأعلى فوق العصب الزندي لمسافة ثمانية إلى تسعة سنتيمترات. يتبع الجراح مسار العصب حتى يصل إلى الحاجز العضلي الداخلي وقوس ستروثرز، لضمان عدم وجود أي أشرطة ليفية علوية تقيد العصب.
- التحرير السفلي: يستمر الشق لأسفل، لتقسيم كل من اللفافة العميقة والسطحية بين الرأسين العضليين للعضلة المثنية الزندية للرسغ. يجب أن يمتد التحرير السفلي حتى يغوص العصب بحرية تامة في الحيز الأمامي للساعد.
من الأخطاء الشائعة التي يتجنبها الجراح الماهر هي تحريك العصب من مكانه. يجب ترك العصب الزندي دون إزعاج تماما في سريره النسيجي الطبيعي. إن التشريح الدائري المفرط للعصب أو رفعه من أرضية النفق المرفقي يقطع الإمداد الدموي الدقيق ويزعزع استقرار العصب، مما يؤدي إلى انزلاقه للأمام بشكل غير طبيعي.
الخطوة الرابعة التقييم الحركي المباشر
بمجرد اكتمال تحرير العصب، يعيد الجراح فحص الطول المرئي بالكامل للعصب بعناية للتأكد من عدم وجود أي مناطق ضغط متبقية. يتم تحرير أدوات السحب، ويقوم الجراح بثني وفرد الكوع للمريض بشكل سلبي عبر نطاق الحركة الكامل.
تتم مراقبة العصب الزندي عن كثب للتأكد تماما من أنه لا ينزلق أو يخرج من مكانه فوق النتوء الداخلي للكوع أثناء الثني الكامل. إذا حدث انزلاق، يجب التخلي عن التحرير الموضعي وإجراء عملية نقل أمامي للعصب لمنع التهاب الاحتكاك بعد الجراحة.
الخطوة الخامسة إغلاق الجرح
يتم تفريغ العاصبة الدموية قبل إغلاق الجرح للسيطرة الدقيقة على أي نزيف صغير. يتم إغلاق الأنسجة تحت الجلد بغرز قابلة للامتصاص للقضاء على أي فراغات، ثم يتم إغلاق الجلد بغرز تجميلية دقيقة. في النهاية، يتم وضع ضمادة ضاغطة ناعمة وسميكة لحماية الجرح.
عملية تحرير العصب الزندي بالمنظار
تم وصف تقنية تحرير العصب الزندي بالمنظار لأول مرة في أواخر التسعينيات، ومنذ ذلك الحين نمت شعبيتها بشكل كبير بين جراحي اليد والطرف العلوي المتخصصين، بفضل تطور المعدات الطبية الدقيقة.
مميزات وفوائد الجراحة بالمنظار
الهدف الأساسي من التقنية بالمنظار هو تحقيق نفس التحرير الواسع النطاق للأنسجة كما في الجراحة المفتوحة، ولكن من خلال شق جراحي أصغر بكثير. تشمل المزايا المتعددة للتحرير بالمنظار ما يلي:
| الميزة | الوصف الطبي |
|---|---|
| شق جراحي دقيق | يتطلب الأمر شقا جلديا صغيرا يتراوح بين 1.5 إلى 2 سنتيمتر فقط. |
| حماية الأنسجة | تقليل تشريح الأنسجة الرخوة والحفاظ على الشبكة الدموية المغذية للعصب. |
| ألم أقل | انخفاض ملحوظ في نسبة الألم والتحسس في منطقة الجرح بعد العملية. |
| رؤية مكبرة | تحسين الرؤية الجراحية وحماية الفروع العصبية الجلدية الدقيقة بفضل الكاميرا. |
أثبتت الدراسات أن النتائج السريرية للتحرير بالمنظار قابلة للمقارنة بشكل كبير مع الجراحة المفتوحة، حيث أبلغت الدراسات عن معدلات رضا عالية جدا بين المرضى. يفضل العديد من المرضى هذه التقنية لسرعة العودة إلى العمل وتقليل حساسية الندبة الجراحية.
خطوات الجراحة بالمنظار
- تحديد المدخل: يتم عمل شق صغير بطول سنتيمترين مباشرة فوق النفق المرفقي.
- التشريح الأولي: يتم إبعاد الأنسجة تحت الجلد بلطف لتحديد اللفافة العميقة والعصب الزندي، وإبعاد الفروع العصبية الجلدية عن موقع المدخل.
- إدخال الكانيولا: يتم إدخال أنبوب متخصص أو نظام سحب منظاري شفاف فوق العصب الزندي، ويوجه أولا نحو الأعلى.
- التحرير العلوي: تحت الرؤية المباشرة للمنظار، يتم قطع اللفافة التي تغطي العصب، بما في ذلك الحاجز العضلي الداخلي وقوس ستروثرز، باستخدام مقص منظاري دقيق.
- التحرير السفلي: يتم توجيه الأنبوب نحو الأسفل لرؤية وقطع رباط أوزبورن والأنسجة الليفية المحيطة بالعضلات.
- الاختبار الحركي: كما هو الحال في التقنية المفتوحة، يتم إزالة المنظار وتحريك الكوع عبر نطاق حركة كامل للتأكد من استقرار العصب في مكانه.
المضاعفات المحتملة وكيفية تجنبها
على الرغم من أن عملية تحرير العصب الزندي تعتبر إجراء آمنا وفعالا للغاية، إلا أن هناك بعض المضاعفات المحتملة التي يحرص الجراح الخبير على تجنبها.
- التحرير غير المكتمل: هو السبب الأكثر شيوعا لاستمرار الأعراض بعد الجراحة. يحدث هذا عادة نتيجة الفشل في تحرير الأنسجة السفلية أو العلوية بشكل كاف. لذلك، فإن التحرير الواسع لمسافة ثمانية سنتيمترات هو أمر إلزامي.
- إصابة العصب الجلدي: كما تم التأكيد سابقا، فإن إصابة هذا العصب الصغير تسبب ألما حارقا في الكوع الداخلي. يتم تجنب ذلك بالتشريح السطحي الحذر وتجنب الشقوق العرضية.
- عدم استقرار العصب: ينتج عن التشريح المفرط للعصب وتحريكه من مكانه. إذا انزلق العصب أثناء الجراحة، يقوم الجراح فورا بتحويل العملية إلى نقل العصب.
- تجمع الدم (الورم الدموي): منطقة النفق المرفقي غنية بالأوعية الدموية. يتم تجنب هذه المشكلة بالسيطرة الدقيقة على النزيف قبل إغلاق الجرح لمنع تكون تليفات حول العصب.
- العدوى السطحية: تعد التهابات الجروح السطحية نادرة جدا، ويتم الوقاية منها بالتعقيم الصارم ووصف المضادات الحيوية الوقائية.
بروتوكول التعافي وإعادة التأهيل بعد الجراحة
تم تصميم بروتوكول التعافي بعد عملية تحرير العصب الزندي لتعزيز الانزلاق الطبيعي للعصب ومنع التصاقه بالأنسجة المحيطة.
المرحلة الأولى (الأسبوع الأول)
يتم وضع ضمادة ناعمة وسميكة في غرفة العمليات. على عكس عملية نقل العصب التي تتطلب غالبا فترة من التثبيت في جبيرة، فإن عملية التحرير الموضعي تسمح بحركة الكوع الفورية. يتم تشجيع المرضى على أداء تمارين الحركة النشطة للأصابع والرسغ والكوع حسب القدرة على تحمل الألم، وذلك لمنع الالتصاقات العصبية وتحسين الدورة الدموية.
المرحلة الثانية (من 10 إلى 14 يوما)
في هذه المرحلة، يتم إزالة الضمادة السميكة وفك الغرز الجراحية في العيادة. يمكن للمرضى البدء في الاستحمام بشكل طبيعي وغسل منطقة الجرح بلطف بالماء والصابون.
المرحلة الثالثة (من أسبوعين إلى 4 أسابيع)
يتم توجيه المرضى لأداء تمارين انزلاق العصب المتخصصة. يسمح بالقيام بأنشطة الحياة اليومية الخفيفة، ولكن يتم تقييد رفع الأشياء الثقيلة، والإمساك بقوة، وتكرار ثني الكوع بقوة لتجنب إجهاد الأنسجة المتعافية.
المرحلة الرابعة (العودة للنشاط الكامل)
تبدأ تمارين التقوية التدريجية. يمكن لمعظم المرضى العودة إلى الأنشطة غير المقيدة، بما في ذلك العمل اليدوي الشاق والرياضة، بحلول ستة أسابيع بعد الجراحة، شريطة أن يكونوا قد استعادوا نطاق الحركة الكامل بدون ألم واستعادوا قوة اليد الأساسية.
الأسئلة الشائعة
ما هي مدة عملية تحرير العصب الزندي
تستغرق العملية الجراحية عادة ما بين ثلاثين إلى خمسة وأربعين دقيقة، سواء تم إجراؤها بالطريقة المفتوحة أو باستخدام المنظ
ألم الكتف والمرفق وتقييد الحركة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وخبرة متقدمة في جراحات المناظير والطب الرياضي.. نلتزم بإعادتك لحياة خالية من الألم.
مواضيع أخرى قد تهمك