الدليل الشامل لعلاج إصابات الضفيرة العضدية: الأسباب والتشخيص والتدخل الجراحي
الخلاصة الطبية
إصابات الضفيرة العضدية هي تلف يصيب شبكة الأعصاب المسؤولة عن إرسال الإشارات من الحبل الشوكي إلى الكتف والذراع واليد. تتراوح شدتها من شد بسيط إلى تمزق كامل. يعتمد العلاج على شدة الإصابة ويشمل العلاج الطبيعي، أو التدخل الجراحي الدقيق مثل ترقيع ونقل الأعصاب لاستعادة الحركة والإحساس.
الخلاصة الطبية السريعة: إصابات الضفيرة العضدية هي تلف يصيب شبكة الأعصاب المسؤولة عن إرسال الإشارات من الحبل الشوكي إلى الكتف والذراع واليد. تتراوح شدتها من شد بسيط إلى تمزق كامل. يعتمد العلاج على شدة الإصابة ويشمل العلاج الطبيعي، أو التدخل الجراحي الدقيق مثل ترقيع ونقل الأعصاب لاستعادة الحركة والإحساس.
مقدمة عن إصابات الضفيرة العضدية
تعتبر إصابات الضفيرة العضدية من أكثر إصابات الأعصاب الطرفية تعقيدا وتأثيرا على حياة المريض، حيث تؤدي في كثير من الأحيان إلى ضعف شديد أو فقدان كامل لوظيفة الطرف العلوي. عندما يتعرض الإنسان لحادث قوي يؤثر على منطقة الكتف والرقبة، قد تتضرر هذه الشبكة العصبية الحيوية، مما يترك المريض في مواجهة تحديات جسدية ونفسية كبيرة.
نحن ندرك تماما حجم القلق الذي يرافق هذه الإصابات، ولذلك تم إعداد هذا الدليل الطبي الشامل ليكون بمثابة خريطة طريق واضحة للمرضى وذويهم. سنستعرض في هذا المقال كل ما يخص هذه الحالة الطبية، بدءا من فهم التشريح الدقيق للأعصاب، مرورا بالأسباب والأعراض، وصولا إلى أحدث التقنيات الجراحية الميكروسكوبية وبرامج إعادة التأهيل التي تعيد الأمل في استعادة الحركة والوظيفة.
التشريح المبسط للضفيرة العضدية
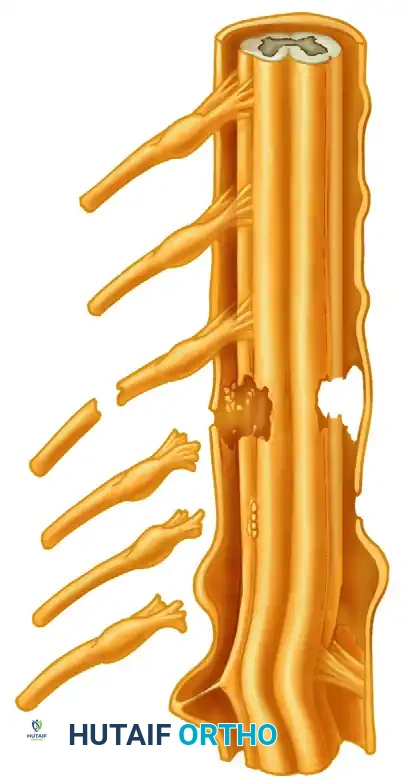
لفهم طبيعة الإصابة، يجب أولا أن نتعرف على ماهية الضفيرة العضدية. هي عبارة عن شبكة معقدة من الأعصاب التي تنشأ من النخاع الشوكي في منطقة الرقبة وتحديدا من الجذور العصبية العنقية الخامسة والسادسة والسابعة والثامنة، بالإضافة إلى الجذر الصدري الأول.
تتجمع هذه الجذور العصبية وتتفرع بطريقة هندسية دقيقة لتشكل جذوعا وحبالا عصبية تمر أسفل الترقوة وعبر الإبط، لتنتهي كأعصاب طرفية تغذي كامل الطرف العلوي. هذه الشبكة هي الكابلات الكهربائية التي تنقل الأوامر الحركية من الدماغ إلى عضلات الكتف والذراع واليد، وتعيد إشارات الإحساس باللمس والألم والحرارة من الجلد إلى الدماغ. أي انقطاع أو تلف في هذه الكابلات يؤدي مباشرة إلى خلل في الحركة أو الإحساس أو كليهما معا.
الأسباب الشائعة وآليات الإصابة
تتنوع الأسباب التي تؤدي إلى تلف هذه الشبكة العصبية، ولكنها تصنف طبيا إلى عدة فئات رئيسية تعتمد على مقدار الطاقة الحركية المسببة للإصابة.
حوادث السير والطاقة العالية
تعد حوادث الاصطدام عالية الطاقة السبب الأكثر شيوعا في المجتمعات المدنية. تشير الإحصائيات الطبية إلى أن نسبة كبيرة جدا من هذه الإصابات تنتج عن حوادث السيارات، وتحديدا حوادث الدراجات النارية والهوائية. تحدث الإصابة عادة عندما يسقط السائق على كتفه بقوة، مما يؤدي إلى دفع الكتف إلى الأسفل بينما تنثني الرقبة بشدة إلى الاتجاه المعاكس. هذا الشد العنيف يولد ضغطا هائلا يفوق قدرة الأعصاب على التحمل، مما يؤدي إلى تمزقها أو انقلاعها من جذورها.
الإصابات المفتوحة والاختراقية
تشمل هذه الفئة الجروح الناتجة عن الآلات الحادة، أو الإصابات الناجمة عن المقذوفات عالية السرعة والشظايا، وهي أكثر شيوعا في الإصابات العسكرية أو الحوادث الجنائية. في هذه الحالات، يحدث قطع مباشر للأنسجة العصبية، وقد يترافق مع تلف شديد في الأنسجة المحيطة.
الإصابات المصاحبة الخطيرة
نظرا للقوة الهائلة المطلوبة لإحداث تلف في الضفيرة العضدية، غالبا ما يعاني المريض من إصابات أخرى مرافقة تتطلب تقييما طبيا عاجلا، وتشمل ما يلي
* إصابات الهيكل العظمي مثل كسور عظمة العضد والترقوة ولوح الكتف والضلوع.
* إصابات الأوعية الدموية حيث يحدث تمزق في الشريان تحت الترقوة أو الشريان الإبطي في نسبة ملحوظة من الحالات.
* إصابات الحبل الشوكي الرقبي.
* تمزق الأنسجة الرخوة والأوتار المحيطة بمفصل الكتف.
أنواع وتصنيفات إصابات الضفيرة العضدية
يعتبر التصنيف الدقيق للإصابة الخطوة الأهم لتحديد خطة العلاج ومستقبل الحالة. يصنف الأطباء هذه الإصابات بناء على موقع التلف بالنسبة للحبل الشوكي، وبناء على الأعصاب المحددة التي تضررت.
الإصابات قبل العقدة وبعد العقدة
التمييز بين هذين النوعين يعد حاسما في اتخاذ القرار الجراحي
* الإصابات قبل العقدة أو انقلاع الجذور تعني أن العصب قد انتزع تماما من منبعه في الحبل الشوكي. نظرا لأن الجهاز العصبي المركزي يفتقر إلى القدرة على التجدد الذاتي، فإن هذه الإصابات لا يمكن إصلاحها بخياطة طرفي العصب، وتتطلب تقنيات متقدمة مثل نقل الأعصاب.
* الإصابات بعد العقدة أو التمزق تحدث خارج النطاق المباشر للحبل الشوكي. في هذه الحالة، تظل الخلايا العصبية متصلة بالنخاع الشوكي، مما يتيح فرصة لنمو العصب وتجدده إذا تم استعادة الاتصال الجراحي عبر الخياطة المباشرة أو الترقيع.

التصنيف الطبوغرافي للإصابات
يختلف شكل العجز الحركي باختلاف الجذور العصبية المتضررة
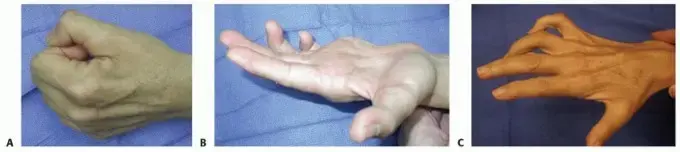
* إصابات الجزء العلوي أو شلل إيرب وتؤثر على الجذور العصبية العليا. يفقد المريض القدرة على رفع الكتف أو ثني الكوع، ويتخذ الذراع وضعية مميزة متدلية بجانب الجسم مع التفاف للداخل.
* إصابات الجزء السفلي أو شلل كلومبكي وتؤثر على الجذور العصبية السفلى. تؤدي إلى شلل في عضلات اليد الدقيقة وضعف في ثني المعصم والأصابع، مما ينتج عنه تشوه يشبه المخلب.
* إصابات الضفيرة الكاملة وهي الأشد خطورة، حيث يفقد المريض الحركة والإحساس في كامل الطرف العلوي من الكتف وحتى أطراف الأصابع.
الأعراض والعلامات التحذيرية
تختلف الأعراض بناء على شدة الإصابة وموقعها، ولكن هناك علامات واضحة تستدعي تدخلا طبيا متخصصا
* الشعور بصدمة كهربائية أو ألم حارق يمتد أسفل الذراع.
* خدر وتنميل أو فقدان كامل للإحساس في أجزاء من الذراع أو اليد.
* ضعف ملحوظ أو عدم قدرة تامة على تحريك الكتف أو الكوع أو اليد.
* ألم عصبي شديد ومستمر قد يكون مؤشرا على انقلاع الجذور العصبية.
* تدلي جفن العين وتضيق حدقة العين في الجهة المصابة، وهي علامة طبية تعرف بمتلازمة هورنر، وتشير غالبا إلى إصابة شديدة في الجذور العصبية السفلى.
طرق التشخيص الدقيقة
لا يعتمد الطبيب المتخصص على الفحص السريري فحسب، بل يستعين بمجموعة من الاختبارات المتقدمة لرسم خريطة دقيقة لموقع وحجم التلف العصبي.
تخطيط الأعصاب والعضلات
يعتبر هذا الفحص حجر الزاوية في تقييم وظيفة الأعصاب. يقوم الطبيب بتأخير هذا الفحص عادة لمدة تتراوح بين ثلاثة إلى أربعة أسابيع بعد الإصابة، وذلك للسماح بظهور التغيرات الفسيولوجية الكاملة في العصب المتضرر. يساعد هذا الفحص في التمييز بدقة بين الإصابات التي يمكن أن تتعافى تلقائيا وتلك التي تتطلب تدخلا جراحيا، كما يحدد ما إذا كانت الإصابة قبل العقدة أو بعدها.
التصوير الطبي المتقدم
تلعب تقنيات التصوير دورا محوريا في الرؤية التشريحية المباشرة للأعصاب المتضررة
* التصوير بالرنين المغناطيسي يوفر صورا عالية الدقة للأنسجة الرخوة، ويساعد في رؤية التندب حول الأعصاب، وتحديد مدى استمرارية الجذوع العصبية.
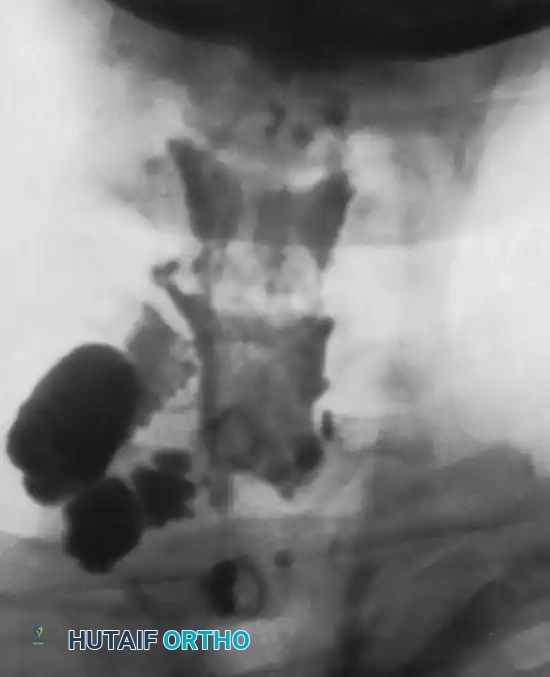
* الأشعة المقطعية بالصبغة للحبل الشوكي تعتبر المعيار الذهبي لاكتشاف انقلاع الجذور العصبية، حيث تظهر تسرب الصبغة في الأماكن التي انتزع منها العصب من النخاع الشوكي.
خيارات العلاج والتدخل الجراحي
يتم تحديد الخطة العلاجية بناء على نوع الإصابة مفتوحة أم مغلقة ومدى التقدم في التعافي التلقائي.
التعامل مع الإصابات المغلقة وإصابات الشد
في معظم حالات الإصابات المغلقة الناتجة عن حوادث السير، يفضل الأطباء الانتظار والمراقبة الدقيقة لمدة تصل إلى ثلاثة أشهر. خلال هذه الفترة، يتم البدء الفوري ببرامج العلاج الطبيعي للحفاظ على مرونة المفاصل ومنع تيبسها. يتم اتخاذ قرار الجراحة في الحالات التالية
* عدم وجود أي تحسن سريري أو كهربائي بعد مرور ثلاثة إلى ستة أشهر.
* توقف التحسن بعد فترة من التقدم المبدئي.
* الألم العصبي الشديد والمستمر.
* التأكد من وجود انقلاع كامل للجذور العصبية عبر الفحوصات، حيث يفضل بعض الجراحين التدخل المبكر في هذه الحالات.
التعامل مع الإصابات المفتوحة
تتطلب الجروح القطعية الحادة تدخلا جراحيا فوريا لإصلاح الأعصاب المقطوعة إذا كانت حالة المريض مستقرة. أما في حالات الإصابات الناتجة عن طلقات نارية، فإن التلف الناتج عن موجة الصدمة يتطلب عادة فترة من المراقبة قبل اتخاذ قرار الجراحة، ما لم يكن هناك نزيف أو إصابة وعائية تستدعي تدخلا طارئا للإنقاذ.
أهداف الجراحة والتخطيط المسبق
في حالات الشلل الكامل للطرف العلوي، يجب أن تكون التوقعات واقعية. من المستحيل طبيا استعادة الوظيفة الطبيعية بنسبة مائة بالمائة، ولكن الجراحة تهدف إلى استعادة الحركات الأساسية التي تمنح المريض استقلالية في حياته اليومية. يتم ترتيب الأولويات الجراحية عالميا كالتالي
* استعادة القدرة على ثني الكوع وهو الهدف الأهم ليتمكن المريض من إيصال يده إلى فمه لتناول الطعام.
* استعادة القدرة على تبعيد الكتف وتدويره للخارج لتوفير ثبات للذراع ومنع خلع مفصل الكتف.
* استعادة الإحساس الوقائي خاصة في منطقة الإبهام والسبابة لحماية اليد من الحروق والجروح.
* استعادة حركة ثني المعصم والأصابع في مرحلة لاحقة.
التقنيات الجراحية الحديثة
يتطلب إصلاح الضفيرة العضدية مهارات جراحية دقيقة واستخدام الميكروسكوب الجراحي لتوصيل الألياف العصبية الدقيقة.
النهج الجراحي واستكشاف الأعصاب
يتم وضع المريض تحت التخدير العام، ويقوم الجراح بعمل شقوق جراحية مدروسة في منطقة الرقبة وأسفل الترقوة للوصول إلى الأعصاب المتضررة.

أثناء الجراحة، يستخدم الطبيب أجهزة تحفيز كهربائي مباشرة على الأعصاب لتقييم سلامتها الوظيفية. إذا كان العصب ينقل الإشارة الكهربائية رغم وجود تندب، يتم إجراء عملية تحرير العصب من الأنسجة المتليفة المحيطة به. أما إذا كان العصب تالفا تماما، فيجب استئصال الجزء المتضرر والبدء في عمليات الترقيع أو النقل.
ترقيع الأعصاب المجهري
عندما يتم استئصال الجزء التالف من العصب، تنشأ فجوة لا يمكن سحب طرفي العصب لإغلاقها لأن ذلك سيؤدي إلى شد يمنع التئامها. هنا يتدخل الجراح لأخذ أعصاب حسية غير أساسية من مناطق أخرى في الجسم غالبا من الساق واستخدامها كجسور لتوصيل طرفي العصب المقطوع. يتم تثبيت هذه الرقع العصبية بخيوط جراحية أدق من شعرة الإنسان تحت الميكروسكوب.

تقنية نقل الأعصاب
تعتبر هذه التقنية ثورة في علاج انقلاع الجذور العصبية، حيث لا يوجد طرف علوي للعصب يمكن التوصيل به. يقوم الجراح في هذه الحالة بالبحث عن أعصاب حركية سليمة وقريبة من العضلة المشلولة، ويقوم بقطع جزء منها وتوصيله مباشرة بالعصب المغذي للعضلة الهدف. من الأمثلة الشائعة نقل جزء من العصب الزندي السليم لتشغيل عضلة البايسبس المسؤولة عن ثني الكوع، أو استخدام الأعصاب الوربية بين الضلوع.
رحلة التعافي وإعادة التأهيل
الجراحة هي مجرد بداية لرحلة تعافي طويلة تتطلب صبرا وعزيمة من المريض. تنمو الأعصاب بمعدل بطيء جدا يقدر بحوالي مليمتر واحد يوميا، أي ما يعادل بوصة واحدة في الشهر.
التثبيت والعلاج الطبيعي المبكر
بعد الجراحة مباشرة، يتم تثبيت الذراع والرقبة بدعامات خاصة لعدة أسابيع لحماية التوصيلات العصبية الدقيقة. بعد ذلك، يبدأ برنامج مكثف من العلاج الطبيعي لتحريك المفاصل سلبيا لمنع تيبسها، خاصة مفصل الكتف والكوع.
إعادة التثقيف الحركي والارتجاع البيولوجي
عندما يبدأ العصب بالوصول إلى العضلة وهو ما قد يستغرق من عام إلى عام ونصف يجب على المريض أن يتعلم كيف يستخدم عقله لتحريك العضلة من جديد. على سبيل المثال، إذا تم استخدام عصب من الصدر لتحريك الكوع، يجب على المريض في البداية أن يأخذ نفسا عميقا ليتمكن من ثني ذراعه، ومع مرور الوقت والتدريب المكثف، يتأقلم الدماغ مع هذه التوصيلات الجديدة وتصبح الحركة تلقائية.
الإجراءات الجراحية التكميلية
في حال لم تحقق جراحات الأعصاب النتائج المرجوة بعد مرور عامين، لا يزال هناك أمل لتحسين الوظيفة عبر جراحات نقل الأوتار، أو نقل العضلات الحرة من الفخذ، أو حتى دمج بعض المفاصل لتوفير الثبات للطرف العلوي ومساعدة المريض على أداء مهامه اليومية باستقلالية.
الأسئلة الشائعة
إمكانية الشفاء التام من إصابات الضفيرة العضدية
الشفاء يعتمد بشكل كبير على شدة الإصابة. الإصابات البسيطة الناتجة عن شد خفيف قد تتعافى تماما وبشكل تلقائي خلال أسابيع أو أشهر. أما الإصابات الشديدة التي تتضمن تمزقا أو انقلاعا للأعصاب، فلا يمكن استعادة الوظيفة الطبيعية بنسبة مائة بالمائة، ولكن التدخل الجراحي يهدف إلى استعادة الحركات الأساسية والضرورية للحياة اليومية.
التوقيت الأمثل لإجراء التدخل الجراحي
في الإصابات المغلقة، يعتبر التوقيت الذهبي للجراحة هو بين الشهر الثالث والشهر السادس بعد الإصابة. الانتظار لأكثر من ستة أشهر قد يؤدي إلى ضمور العضلات بشكل لا رجعة فيه، مما يقلل من فرص نجاح العمليات الجراحية العصبية.
الفرق بين الشد العصبي والتمزق الكامل
الشد العصبي هو استطالة لألياف العصب دون انقطاعها، وغالبا ما يتعافى مع العلاج التحفظي. أما التمزق الكامل فهو انقطاع فعلي في استمرارية العصب، ويحتاج حتما إلى تدخل جراحي لإعادة توصيل الأطراف المقطوعة عبر الترقيع أو نقل الأعصاب.
معدل نمو العصب بعد العملية الجراحية
تنمو الألياف العصبية ببطء شديد يقدر بحوالي مليمتر واحد في اليوم. لذلك، إذا كانت المسافة بين مكان الإصلاح الجراحي والعضلة المستهدفة تبلغ ثلاثين سنتيمترا، فقد يستغرق العصب حوالي عشرة أشهر للوصول إلى العضلة وبدء تحريكها.
أهمية جلسات العلاج الطبيعي قبل الجراحة
العلاج الطبيعي قبل الجراحة في غاية الأهمية للحفاظ على مرونة المفاصل ومنع التيبس والتقلصات العضلية. إذا تيبس المفصل، فلن يتمكن المريض من تحريكه حتى لو نجحت الجراحة وعادت الإشارات العصبية للعضلة.
تأثير الإصابة على حركة اليد والأصابع
تتأثر حركة اليد والأصابع إذا كانت الإصابة تشمل الجذور العصبية السفلية أو إذا كانت الإصابة كلية. استعادة حركة اليد الدقيقة تعتبر من أصعب التحديات الجراحية نظرا لبعد المسافة التي يجب أن يقطعها العصب للوصول إلى عضلات اليد الصغيرة.
الخيارات المتاحة في حال تأخر العلاج لسنوات
إذا مرت سنوات على الإصابة، فإن العضلات تكون قد ضمرت تماما ولا يمكن إعادة تنشيطها بإصلاح الأعصاب. في هذه الحالات، يلجأ الجراحون إلى تقنيات بديلة مثل نقل الأوتار السليمة، أو نقل عضلات حرة من الفخذ مع أوعيتها الدموية وأعصابها، أو دمج المفاصل.
التعامل مع الألم العصبي المصاحب للإصابة
الألم العصبي الحارق والمستمر هو عرض شائع، خاصة في حالات انقلاع الجذور العصبية. يتم التعامل معه عبر أدوية متخصصة للأعصاب، وفي بعض الحالات الشديدة قد يتطلب الأمر تدخلات جراحية متقدمة لتعديل إشارات الألم في الحبل الشوكي.
دور تقنية نقل الأعصاب في استعادة الحركة
نقل الأعصاب هو إجراء يتم فيه أخذ عصب سليم ذو أهمية ثانوية وتوصيله بعصب تالف يغذي عضلة ذات أهمية قصوى. تتيح هذه التقنية تقصير المسافة التي يجب أن ينمو فيها العصب، مما يسرع من عملية التعافي ويحسن النتائج الوظيفية بشكل ملحوظ.
كيفية التجهيز للعملية الجراحية الدقيقة
يتطلب التجهيز للجراحة إجراء فحوصات شاملة تشمل تخطيط الأعصاب والرنين المغناطيسي. يجب على المريض التوقف عن التدخين تماما لأنه يعيق التئام الأعصاب، كما يجب مناقشة التوقعات الواقعية للنتائج مع الجراح المعالج والالتزام التام بخطة التأهيل ما بعد الجراحة.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك